Introducción
Las pérdidas de embarazos son una complicación obstétrica frecuente. Se conoce que, 15% de las mujeres embarazadas tienen al menos una pérdida esporádica. El 5% experimentan 2 pérdidas, y hasta un 1% 3 o más 1. La edad materna avanzada, la multiparidad y el antecedente de pérdida de embarazo previo aumentan el riesgo.
Si bien hay factores que se conoce asocian un riesgo incrementado, en hasta un 50% de las pérdidas recurrentes no se identifica una causa 2.
Se define aborto espontáneo como la finalización involuntaria del embarazo antes de la semana 20 de gestación o con un peso por debajo de los 500 gr. Sin embargo, en el año 2011, se propone un cambio de la nomenclatura y se denominan pérdidas peri-implantación (menor de 5 semanas), pérdidas pre-embrionarias (entre las 5 y 6 semanas), embrionarias (entre la semana 7 y la 10), fetal (entre la 11 y las 20 semanas) y óbito fetal (mayor de 20 semanas) 3.
Existen diferentes definiciones de Pérdida Recurrente de Embarazo (PRE). La Organización Mundial de la Salud (OMS) lo define como 3 o más pérdidas consecutivas antes de las 20 semanas. Por otra parte la Sociedad Americana de Medicina Reproductiva así como la Sociedad Europea de Reproducción Asistida lo considera cómo dos o más pérdidas consecutivas de gestaciones evidenciadas por ecografía 4,5.
La vinculación de los estados protrombóticos, hereditarios y adquiridos, con las pérdidas de embarazo se relaciona con el hecho de que para que se mantenga el embarazo es necesario exista una adecuada circulación placentaria 6.
Existen complicaciones vasculares del embarazo que tendrían como mecanismo una disminución en la invasión trofoblástica, hipoperfusión útero-placentaria, hipoxia e isquemia placentaria 7.
A lo largo de los años se ha estudiado la relación que existe entre los diferentes estados protrombóticos hereditarios y adquiridos con estas complicaciones vasculares que determinan pérdidas de embarazo y complicaciones obstétricas.
a) Síndrome Antifosfolipídico (SAF)
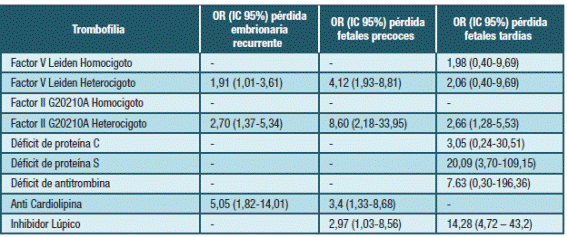
Existe suficiente evidencia para relacionar la presencia de anticuerpos antifosfolipídicos con ciertas complicaciones obstétricas. Tabla 1 8,9.
Es así que la presencia de 3 o más abortos precoces (< 10 semanas), 1 o más muertes fetales tardía (> 10 semanas) así como un pretérmino de 34 semanas o menos vinculado a insuficiencia placentaria, constituyen criterios clasificatorios de SAF (11.
Todas las recomendaciones internacionales coinciden en la necesidad de estudiar SAF en las pacientes con PRE y/o muerte fetal tardía 5,12,13. Las pautas de Trombofilia y Mujer del 2014 ya planteaban la necesidad de estudiar SAF en ambas situaciones 14.
b)Trombofilias Hereditarias (TH)
Los datos son inconsistentes. Parecería existir una débil asociación con pérdidas del segundo trimestre 15. Dada la baja frecuencia en la población general de los déficits de antitrombina (AT), proteína C (PC) y proteína S (PS), la asociación de éstas y la PRE ha sido difícil de evaluar y los trabajos han arrojado resultados contradictorios.
No existe asociación entre PRE embrionarias o pre-embrionaria y trombofilia hereditaria, aunque para algunos defectos como Factor V Leiden, Factor II G20210A y el déficit de PS podría existir un discreto aumento 16,17.
Con respecto a las pérdidas fetales, algunos estudios muestran aumento discreto del riesgo en pacientes con TH. En la Tabla 1 se muestra el riesgo estimado para los diferentes defectos. No existe evidencia de asociación de PRE con polimorfismos de la MTHFR, PAI, elevación de Lipoproteína(a), elevación del Factor VIII ni elevación de Homocisteína.
Si bien la evidencia es controversial, las pautas Trombofilia y Mujer del 2014 proponían solicitar Factor V Leiden y Factor II G20210A en PRE menores de 24 semanas y Factor V Leiden, Factor II G20210A y PS en PRE mayores de 24 semanas (14. Por otra parte, la mayoría de las recomendaciones internacionales recomiendan no estudiar TH en las PRE tempranas. Las recomendaciones CHEST ya desde el 2012 plantean que las pacientes con complicaciones obstétricas no debían ser estudiadas en búsqueda de trombofilias hereditarias (18.
Las guías del Royal College del 2011 por otra parte, recomiendan la búsqueda de TH solo en los casos de pérdidas del segundo trimestre en embarazo en adelante y sugieren que la búsqueda se limite a Factor V Leiden, Factor II G20210A y Proteína S 13.
En 2017 se publicaron las guías de la Sociedad Europea de Reproducción Asistida que recomiendan no estudiar trombofilias hereditarias en PRE 5.
A pesar de que se pueden solicitar por la débil asociación que hay entre PRE y trombofilia, no hay evidencia que sustente el tratamiento con heparina de bajo peso molecular (HBPM) o AAS. Una pregunta que la comunidad científica se ha hecho por años es si es de utilidad utilizar HBPM en pacientes con pérdidas recurrentes del embarazo y TH. No hay datos que avalen con rigor científico un beneficio a favor de la utilización de HBPM en mujeres con historia de aborto recurrente y trombofilia hereditaria. De hecho, existe un meta-análisis reciente que muestra que no hay beneficio del tratamiento con HBPM en la prevención de pérdidas de embarazo tempranas y tardías en mujeres con TH 19.
Es por todo lo anterior que en la presente pauta se recomienda no estudiar TH en pacientes con pérdidas de embarazo.
Recomendaciones
Definición de PRE como 2 o más pérdidas consecutivas de gestaciones evidenciadas por ecografía.
Estudio de SAF (Anticardiolipina, AntiB2 Glicoproteína 1 e Inhibidor Lúpico) en todas las pacientes que presenten PRE y/o muerte fetal tardía.
No estudiar TH en los casos de PRE temprana.
No solicitar TH en las pérdidas tardías de embarazos.
No se recomienda la utilización de HBPM con criterio de prevención de pérdida de embarazo en pacientes con TH.