Serviços Personalizados
Journal
Artigo
Links relacionados
Compartilhar
Archivos de Medicina Interna
versão impressa ISSN 0250-3816versão On-line ISSN 1688-423X
Arch. Med Int vol.37 no. 1 Montevideo mar. 2015
ARCHIVOS DEL INSTITUTO DE NEUROLOGÍA
Fístula de líquido cefalorraquídeo postraumática: propuesta de algoritmo diagnóstico y terapéutico
Post-traumatic cerebrospinal fluid fistula: proposal of diagnostic and therapeutic algorithm
Dra. Alejandra Jaume
Residente de Neurocirugía. Hospital de Clínicas. Facultad de Medicina. UdelaR. Montevideo.
Dr. Federico Salle
Residente de Neurocirugía. Hospital de Clínicas. Facultad de Medicina. UdelaR. Montevideo.
Dra. Andrea Devita
Neurocirujano, Asistente. Hospital de Clínicas. Facultad de Medicina. UdelaR. Montevideo.
Dr. Fernando Martínez
Neurocirujano, Profesor Adjunto, Servicio de Neurocirugía, Hospital de Clínicas. Facultad de Medicina. UdelaR. Montevideo.
Dr. Nicolás Sgarbi
Médico imagenólogo. Profesor Adjunto, Servicio de Imagenología, Hospital de Clínicas. Facultad de Medicina. UdelaR. Montevideo.
Recibido: 24/11/14 - Aceptado: 10/03/15
Correspondencia: Dra. Alejandra Jaume. Agrigento 2473. CP: 11500. Montevideo, Uruguay. (00598) 26041778 - (00598) 99273939. Correo electrónico: ale.jaume@hotmail.com
Los autores del presente trabajo declaran no tener conflicto de interés.
RESUMEN: Arch Med Interna 37(1): 47-52
Introducción: la fístula de líquido céfalorraquídeo (LCR) se define como la salida anormal de líquido desde el cráneo al exterior a través de una brecha osteomeníngea, constituyendo una puerta de entrada de gérmenes al endocráneo y sus espacios con potencial riesgo infeccioso y en ocasiones vital. Es una patología relativamente frecuente, la cual clásicamente se divide en fístulas traumáticas y no traumáticas, siendo un gran desafío para el neurocirujano su resolución. Objetivo: presentar el primer caso de fístula de LCR postraumática en Uruguay, estudiado con cisterno-RNM, como método diagnostico. Caso clínico: se presenta el caso clínico de un paciente asistido en el Hospital de Clínicas. A través de este caso clínico ilustrativo, se busca realizar una puesta al día con respecto a los principales puntos de controversia, en vistas a plantear un algoritmo diagnostico y terapéutico. Discusión: encontramos como principales puntos de controversia: el comienzo de tratamiento (tto) antibiótico (ATB) profiláctico una vez realizado el diagnostico; que estudios paraclínicos imagenológicos son necesarios para el diagnostico, y, el tipo de tratamiento indicado. Conclusiones: de la bibliografía analizada, podemos concluir, que para un correcto diagnostico, se deben solicitar de rutina TC y RMN, y, si hay dudas: cisterno-RNM, endoscopía, o cisterno-TC. En cuanto al algoritmo terapéutico, concluimos que se debe realizar tratamiento conservador, con tratamiento medico por dos a cuatro semanas, y, si persiste fístula se debe indicar tratamiento quirúrgico. El tto. ATB es una opción y no una recomendación.
Palabras clave: fístula, LCR, rinorraquia, otorraquia, meningitis, fractura de base de cráneo, cirugía.
abstract:: Arch Med Interna 37(1): 47-52
Introduction: the cerebrospinal fluid (CSF) fistula is defined as the abnormal leak of fluid from the skull to outside the body through an osteomeningeal gap, which allows the passage of organisms to the intra-cranial space, with the risk of infection, potentially life-threatening. Divided as traumatic and non-traumatic, the condition is relatively common, and poses great challenges to neurosurgeons. Objective: to present the first case of post-traumatic CSF fistula in
Keywords: fistula, CSF, nasal CSF leaks, ear CSF leaks, meningitis, skull base fracture, surgery.
INTRODUCCIÓN
La fístula de líquido cefalorraquídeo (LCR) es relativamente frecuente en pacientes con fractura de base de cráneo. Se define fístula a la salida anormal hacia el exterior de LCR, siendo producido en general por un desgarro de aracnoides y duramadre, permitiendo una comunicación del espacio subaracnoideo con el exterior. Es así, que se produce una solución de continuidad entre la barrera ósea, y las meninges (brecha ósteomeníngea), generando una comunicación entre el endocráneo y el exocráneo. Dicha comunicación se da principalmente hacia las cavidades relacionadas con la base de cráneo: senos frontal y esfenoidal, celdillas etmoidales, trompa de Eustaquio, y celdillas mastoideas1-5. Si bien no es muy frecuente, la brecha osteomeníngea puede generarse de forma “espontánea” (por debilidad congénita de las barreras anatómicas), lo que permite clasificar las fístulas en traumáticas y espontáneas5,6.
Las fístulas traumáticas pueden ser secundarias a traumatismos o procedimientos quirúrgicos (iatrogénicas).
A continuación se discuten los aspectos clínicos, diagnósticos y terapéuticos más importantes de las fístulas traumáticas accidentales, por sus implicancias clínicas, que ponen en riesgo de infección a los pacientes portadoras de las misma1-8. Planteamos un algoritmo de estudio y tratamiento poniendo como ejemplo un caso clínico.
CASO CLÍNICO
Paciente de 28 años, sin antecedentes personales a destacar.
En 2009 sufre accidente en moto, sin casco, al chocar contra automóvil. Sufre un traumatismo encéfalocraneano (TEC) moderado con buena evolución.
A los tres meses del trauma, se diagnosticó meníngoencefalitis aguda supurada (MEAS) a neumococo, cumpliendo tratamiento antibiótico con buena evolución clínica.
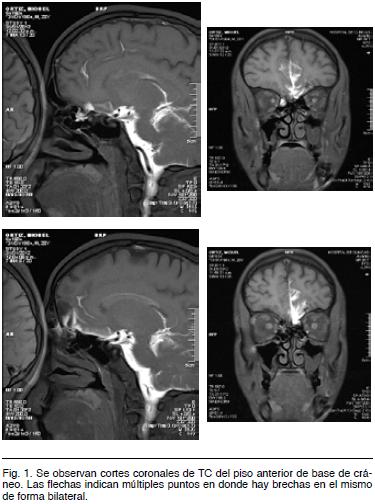
Desde entonces, refiere rinorraquia intermitente por narina izquierda. Se estudia con tomografía computada (TC) (Figura 1) y resonancia nuclear magnética (RMN), siendo enviado para valoración por parte del servicio de Neurocirugía del Hospital de Clínicas.
Es ingresado para estudio, haciéndose una cisterno-RMN. Dado que en nuestro país los equipos de RMN son pocos, tenemos la certeza de que éste fue el primer estudio de cisterno-RMN hecha en Uruguay. El resultado informa dos brechas ósteomeníngeas a nivel del piso anterior de base cráneo, una izquierda y otra derecha (Figura 2).
Dado que la brecha es bilateral con fracturas de piso anterior de base de cráneo, se discute en conjunto con Servicio de Otorrinolaringología y se decide cirugía a cielo abierto, abordaje transcraneano extradural.
Se realizó un abordaje bicoronal en piel, colgajo óseo libre y exposición del piso anterior de la base del cráneo. Se encontró un desgarro dural bilateral que se reparó con periostio, sellante biológico en base a fibrina (Tissucol®) y hemostáticos en base a gelatina natural absorbible (Gelfoam®).
La evolución postoperatoria fue satisfactoria, sin agregar ningún déficit y sin fístula.
Al año de seguimiento no se constató fístula activa ni procesos infecciosos meníngeos.
A partir de este caso clínico ilustrativo se realizó una revisión bibliográfica enfocada en las fístulas de LCR postraumáticas, en Pubmed (http://www.ncbi.nlm.nih.gov/pubmed/), así como en las dos publicaciones neuroquirúrgicas con mayor impacto, tanto en inglés como en español: Neurosurgery y Journal of Neurosurgery, seleccionando un total de 23 publicaciones entre los años 2000 y 2011.
DISCUSIÓN
La fístula de LCR postraumática tiene una incidencia del 10 al 30% de todas las fracturas de base de cráneo4. La topografía más frecuente es a nivel del piso anterior de la base de cráneo, que constituyen hasta un 80% de los casos.
Por la anatomía del piso anterior del cráneo, las fracturas que más frecuentemente se asocian a fístula son: la lamina cribosa del etmoides, la pared posterior del seno frontal, el techo de la orbita, y el seno esfenoidal4-6. En el piso medio la topografía más frecuente es el hueso temporal2,9.
En general, cerca de un 80% de las fístulas cierran espontáneamente en las primeras 48 horas, pero si persisten, se pueden asociar a infecciones intracraneanas hasta en un 20% de los casos4.
Es importante destacar que el riesgo de meningitis es proporcional al tiempo de duración de la fístula, alcanzando hasta un 57% si la fístula permanece por meses4. Es por esto que es fundamental lograr un rápido diagnóstico y una correcta conducta terapéutica.
Para realizar diagnóstico de fístula de LCR son importantes dos ítems: el diagnostico clínico de fístula y el diagnostico topográfico del punto en donde se da la fístula. Este último es fundamentalmente imagenológico6.
Para el diagnóstico clínico es necesaria una correcta anamnesis y un completo examen físico. Clínicamente el LCR se caracteriza por ser claro, transparente, tener sabor salado, y no causar excoriación de la piel. Los pacientes con fístula activa pueden presentar cefalea postural y “signo del reservorio” (salida de LCR en determinadas posiciones). En otros casos, puede consultar por meningitis en varios episodios de fístula, con gasto indetectable7.
Una vez que se realiza el diagnóstico clínico de fístula de LCR, se debe (si presenta actividad) tomar una muestra del líquido para test de glucosa y b-transferrina.
En lo que respecta al diagnóstico imagenológico, existen varias modalidades de imagen y diferentes protocolos de estudio. Entre dichos estudios tenemos: TC, RNM, cisterno-TC, cisterno-RNM y exploración endoscópica transnasal.
La mayoría de los centros, por su costo, accesibilidad, y sensibilidad, utilizan de rutina dos estudios imagenológicos: 1) la TC (para valorar principalmente el componente óseo), y 2) la RNM (para valoración de la fístula y el parénquima)3,4,6,8-10.
La cisterno-RNM hoy en día es un estudio de primera línea para el diagnóstico de fístula de LCR. Es una técnica segura que requiere para su realización de la inyección intratecal, de medio de contraste a base de gadolinio, a través de una punción lumbar tradicional. Si bien existen pocas evidencias su utilización, ha aumentado en los últimos años, sobre todo por su baja tasa de complicaciones, elevada resolución anatómica y excelente rendimiento diagnóstico.
A su vez, la cisterno-RNM no utiliza radiaciones ionizantes a diferencia de los métodos tradicionales como la tomografía computada, evitando la utilización de medio de contraste iodado, los cuales producen más frecuentemente reacciones adversas por esta vía de administración.
Su resolución anatómica es claramente superior a la cisternografía tradicional, método que no visualiza directamente la anatomía; y, si bien no estudia en detalle la anatomía de la base del cráneo como la TC, permite a diferencia de ella, un análisis integral del cráneo y su contenido, el trayecto de la fístula, la alteración meníngea acompañante o saco y su contenido.
Por las características propias del gadolinio su tasa de distribución en el LCR es más homogénea con menor volumen, generando mayor contraste que en TC, y sin requerir de tiempos prolongados de espera para obtener imágenes o de utilizar maniobras adicionales. Su tasa de falsos negativos se reporta menor comparada con la cisterno-TC.
Su tasa de complicaciones es baja reportándose la cefalea como la más frecuente, siendo posible la aparición de vómitos y en algunos casos convulsiones. Se han reportado reacciones de mecanismo alérgico pero se consideran excepcionales en comparación con otros medios de contraste. Su principal motivo de falso negativo es el gasto extremadamente bajo de la fístula o aquellas que se detienen de forma espontánea si bien en estos casos puede igualmente detectarse el trayecto y sobre todo la alteración meníngea, lo que es una clara ventaja sobre la TC. Algunos autores utilizan de rutina secuencias potenciadas en T2 con efecto cisternografico sin medio de contraste lo que mejora su rendimiento global.
Por todo esto creemos que sin dudas la cisterno-RNM, constituye el método de elección y de primera línea en pacientes con sospecha de fístula de LCR10-15.
En el caso clínico analizado se solicito TC y RNM. Al constatar múltiples fracturas en el piso anterior de base de cráneo, quedaron dudas sobre la topografía exacta de la fístula por lo que se decidió realizar una cisterno-RMN. Este estudio fue el primero que se realizó en Uruguay y puso en evidencia dos brechas: una izquierda anterior y otra derecha posterior.
Una vez obtenido el diagnostico de fístula de LCR y la topografía de la misma, se debe definir la conducta terapéutica.
En la mayoría de los centros, el tratamiento inicial de las fístulas de LCR es conservador1-4,6, ya que las mismas se resuelven de manera espontánea en el 77 al 90% de los casos en las primeras dos a cuatro semanas postraumatismo2,3. Es por esto, que no se indica ningún procedimiento invasivo en el período inicial, realizándose solo control clínico evolutivo, y tratamiento médico destinado a disminuir la presión intracraneana (PIC) y permitir que la brecha osteomeníngea se cierre. Dicho tratamiento consta de: reposo semisentado, laxantes, para disminuir los esfuerzos a glotis cerrada, y por ende la PIC, y acetazolamida, que disminuye la formación de LCR (750 mg día).
El uso de antibióticos profilácticos es discutido y no hay evidencia de que su uso disminuya la incidencia de infecciones meníngeas4,5,16. Por lo tanto, su uso es optativo, dependiendo de cada centro.
En el caso de que a las 2 semanas aproximadamente del traumatismo, la fístula no se haya resuelto, y permanezca con gasto, se puede optar por la colocación de un drenaje lumbar continuo, el cual es un procedimiento mínimamente invasivo, con muy baja taza de complicaciones, que puede complementar el tratamiento médico, con el objetivo de drenar LCR, disminuir la PIC, permitiendo que la brecha se cierre. Es una opción válida y recomendada, que debe ser evaluada en cada paciente según: fístula, gasto de la misma, tiempo de transcurrido trauma-fístula, y topografía.
En nuestro caso, el trauma había sido tres meses antes y presentaba una fístula intermitente con bajo gasto, por lo que se definió no colocar drenaje lumbar continuo.
Si el tratamiento médico fracasa, y la fístula persiste, se debe indicar su tratamiento quirúrgico. Aquí existen dos grandes líneas de tratamiento: el abordaje endoscópico transnasal, o el abordaje transcraneano extra o intradural, siendo los protocolos de tratamiento diferentes según los centros de referencia.
Para definir una correcta conducta debe valorarse principalmente en cada paciente: la topografía y característica de la fractura o brecha ósteomeníngea.
El abordaje endoscópico transnasal es el tratamiento de elección en el caso de fístulas cuya topografía se sitúa a nivel de la línea media de base de cráneo1,6. La ventaja de este procedimiento es que, mediante una cirugía mínimamente invasiva, con baja taza de complicaciones, se puede lograr el cierre de la brecha ósteomeníngea con menor tiempo de internación para el paciente. El mayor porcentaje de complicación, es la recidiva de fístula, requiriendo reintervención. A su vez, dicha técnica tiene sus limitaciones cuando la fístula es de topografía lateral, dado el campo de trabajo y la visión del endoscopio. Es por esto que la endoscopía transnasal es el tratamiento de primera línea solo en el caso de fístulas a nivel del etmoides o seno esfenoidal8,17.
Por el contrario, el abordaje transcraneano es mas invasivo, pero es el tratamiento de primera línea en pacientes con lesiones intracraneales, en fracturas complejas, conminutas, fracturas laterales del piso anterior de base de cráneo o del seno frontal4,5. También se utiliza este abordaje cuando la cirugía endoscópica transnasal no tiene éxito. La cirugía es un procedimiento que requiere mayor tiempo de internación, con riesgo de complicaciones intracraneanas posoperatorias que, a pesar de ser un porcentaje bajo, es mayor que en el procedimiento endoscópico. Sin embargo, es una técnica, que permite identificar bajo microscopio, la brecha ósteo-meníngea, así como tratar en el caso de que se visualice un embudo cerebral a dicho nivel, logrando una reparación tanto de la brecha, como realización de plastia, teniendo un mayor porcentaje de éxito quirúgico4,5.
En nuestro caso, dado que presentaba múltiples fracturas y por las características de las mismas, se definió el tratamiento transcraneal como primera elección. El resultado inmediato y en la evolución fue excelente, con cierre de la fístula sin recidiva.
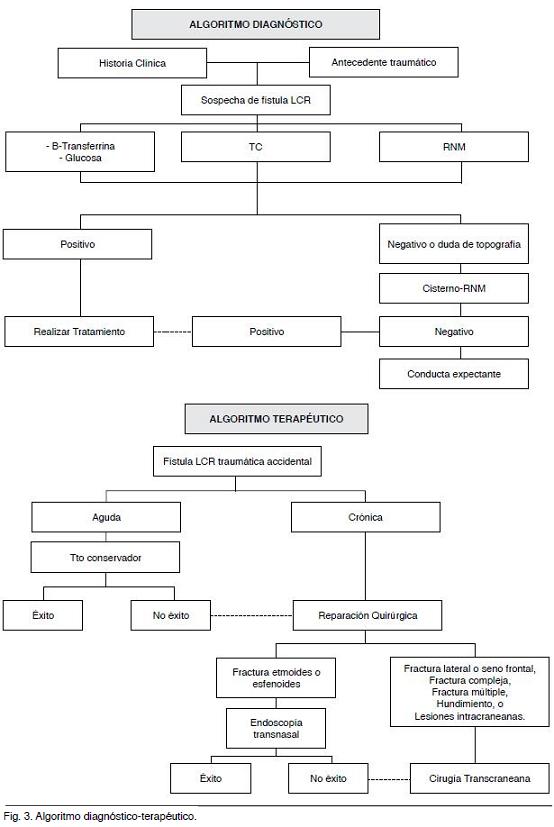
En base a la revisión bibliográfica, planteamos el algoritmo diagnóstico-terapéutico (Figura 3) que intenta racionalizar el manejo de los pacientes con fístula traumática accidental.
CONCLUSIÓN
En base a lo analizado podemos concluir que, para realizar un correcto diagnóstico de fístula traumática, debemos, mediante la anamnesis y el examen físico, pesquisar la sospecha de fístula y solicitar de rutina TC y RMN. Como estudio de primera elección para completar valoración o en el caso que queden dudas diagnósticas, se debe realizar la cisterno-RMN.
En cuanto al tratamiento, podemos concluir que, en las fístulas postraumáticas accidentales agudas, se debe tratar de forma conservadora en primera instancia, realizando tratamiento médico y eventualmente, drenaje lumbar continuo. De fallar estas estrategias se pasa al tratamiento quirúrgico, que dependerá de las características de la fístula, pudiéndose optar entre tratamiento endoscópico o quirúrgico a cielo abierto.
En cuanto al tratamiento uso de antibióticos profilácticos, no hay evidencia científica de que disminuyan la morbimortalidad, por lo tanto su uso queda a criterio del médico tratante.
BIBLIOGRAFÍA
1. M. Komatsu, F. komatsu, L. Cavallo, D. Solari, V. Stagno, T. Inoue, P. Cappabianca: Purely endoscopic Repair of Traumatic Cerebrospinal Fluid Rhinorrhea from the Anterior Skull Base. Neurol Med Chir (Tokio): 51, 222-225, 2011.
2. G. Nazar, R. Iñiguez S, R. Iñiguez C: fístula de líquido cefalorraquídeo en oído. Rev. Otorrinonaringol cir cab-cuello. 2001, 61, 125-132.
3. K. Aydin, E.Terzibasioglu, S. Sencer, A. Sencer, Y. Souglu, A. Karasu, T. Kiris, M. Turantan: Localization of Cerebrospinal Fluid Leaks By Gadolinium-Enhanced Magnetic Resonance Cisternography: A 5-Year Single-Center Experience. Neurosurgery 62: 584-589, 2008.
4. M. Scholsem, F. Scholtes, F. Collignon, P. Robe, A. Dubuisson, B. Kaschten, J. Lenelle, D. Martin: Surgical Magnament of Anterior Cranial Base Fractures with Cerebrospinal Fluid Fistulae: A single-Institution Experience. Neurosurgery, 62, 463-471, 2008.
5. P. Liu, S. Wu, Z. Li, B. Wang: Surgical Strategy for Cerebrospinal Fluid Rhinorrhea Repair. Neurosurgery, 66, ons281-ons286, 2010.
6. D. Locatelli, F. Rampa,
7. O. Arbolay, J. González: Fístula de líquido Cefalorraquídeo.
8. V. La Fata, N. McLean, S. Wise, J. DelGaudio, P. Hudgins: CSF Leaks: Correlations of High-Resolution CT and Multiplanar Reformations with Intraoperative Endoscopics Findings. AJNR, 29, 2008.
9. S. Ferrara, D. Samarrtano, P. Ferrara: Tratamiento quirúrgico de las fístulas de líquido cefalorraquídeo otomastoideas. ORL-DIPS, 33, 12-15, 2006.
10. O. Algin, B. Hakyemez, G. Gokalp, T. Ozcan, E. Korfali, M. Parlak: The Contributions 3D-CISS and Contrast-enhanced MR Cisternography in detectin Cerebrospinal Fluid Leak in patients with Rhinorrhea. The British Journal of Radiology, 83, 225-232, 2010.
11. O. Algin, B. Turkbey: Intrathecal Gadolinium-Enhanced MR Cisternography: A Comprehensive Review. American Society of Neuroradiology, January 2012.
12. H. Selcuk, S. Albayram, H. Ozer, S. Ulus, G. Sanus, M. Kaynar, N. Kocer, C. Islak: Intrathecal Gadolinium-Enhanced MR Cisternography in the Evaluation of CSF Leakage. AJNR, 31, 71-75, 2010.
13. B. Mostafa, A. Khafagi: Combined HRCT and MRI in the Detection of CSF Rhinorrhea. Skull Base: an Interdisciplinary Approach, volume 14, number 3, 154-162, 2004.
14. F. Domengie, J. Cottier, E. Lescanne, B. Aesch, C. Vinikoff-Sonier, S. Gallas, D. Herbetreau: Strategie Dexploration Dune Breche Osteomeningee. Journal Neuroradiology, 31, 47-59,2004.
15. K. Lloyd, J. DelGaudio, P. Hudgins: Imaging of Skull Base Cerebrospinal Fluid Leaks in Adults. Radiology, volume 248, number 3, 2008.
16. N. Bir, B. Unitesinde, V. Takip, K. Kirigi, D. Sonuclari: Basilar Skull Fracture: Outcome of Acute Care without Antibiotics Prophylaxis in an Nigerian Neurosurgical unit. Turkish Neurosurgery, vol 20, Num 4, 430-436, 2010.
17. S. Nakajima, T. Fukuda, M. Hasue, Y. Sengoku, J. Haraoka, T. Uchida: New Technique for Application of Fibrin Sealant: Rubbing Method Devised to Prevent Cerebrospinal Fluid Leakage from Dura Mater Site Repaired with Expanded Polytetrafluoroethylene Surgical Membranes. Neurosurgery, Vol 49, n1, 117-123, 2001.