Serviços Personalizados
Journal
Artigo
Links relacionados
Compartilhar
Archivos de Medicina Interna
versão impressa ISSN 0250-3816versão On-line ISSN 1688-423X
Arch. Med Int vol.31 no.1 Montevideo mar. 2009
© Prensa Médica Latinoamericana. 2009 ISSN 0250-3816 - Printed in Uruguay - All rights reserved.
Disección espontánea de carótida interna como causa de accidente cerebrovascular isquémico en el joven
Spontaneous internal carotid artery dissection as a cause of ischemic stroke in the young
Dr. Ricardo Silvariño
Asistente de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dra. Valentina Mérola
Residente de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dra. Mariana Firpo
Residente de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dra. Andrea Pino
Asistente de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dra. Laura Fraga
Asistente de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dra. Josefina Tafuri
Postgrado de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Dr. Juan Alonso
Profesor Agregado de Clínica Médica. Facultad de Medicina. UdelaR. Montevideo
Recibido: 10.06.08 - Aceptado: 14.10.08
Trabajo de la Clínica Médica C, Hospital de Clínicas, Facultad de Medicina, UdelaR. Montevideo.
Correspondencia: Dr. Ricardo Silvariño, Clínica Médica C, Hospital de Clínicas, Av Italia s/n y Las Heras, Tel/fax 4878702. anima@adinet.com.uy
RESUMEN
El accidente cerebrovascular (ACV) isquémico en el paciente joven es inhabitual. La disección espontánea de arterias cervicales (DEAC) es una causa reconocida de ACV en el joven. Se presenta un caso clínico de ACV isquémico secundario a disección espontánea de arteria carótida interna y se actualizan aspectos vinculados a su prevalencia, factores de riesgo y tratamiento médico. Se enfatiza la frecuencia de DEAC como causa de ACV isquémico en el joven, el rol de la arteriografía diagnóstica en el estudio del ACV en esta franja etaria, la asociación de DEAC con factores trombofílicos congénitos y adquiridos, y la necesidad de individualizar la indicación de anticoagulación.
Palabras Clave: Accidente cerebrovascular en el joven; Disección espontánea de arterias cervicales; Disección espontánea de carótida.
SUMMARY
Ischemic strokes are unusual in young individuals. Spontaneous dissection (SD) of the cervical carotid arteries (CA) is a known cause of stroke in the young. The present paper reports a clinical case of ischemic stroke secondary to the spontaneous dissection of the internal carotid artery (ICA), updating its prevalence, risk factors and medical treatment. The frequency of the SDCA is highlighted as a cause of ischemic stroke in the young and discusses the role of diagnostic arteriography in the evaluation of stroke in this age group, the association of SDCA with congenital and acquired thrombolythic factors, as well as the need to tailor anticoagulation therapy.
Keywords: Strokes in the young. Cervical Arteries Spontaneous Dissection. Carotid Artery Spontaneous Dissection.
INTRODUCCIÓN
El ACV isquémico en el paciente joven menor de 45 años, es inhabitual, constituyendo un 5 a 10% del total de los ACV isquémicos según las diferentes series. La Disección arterial espontánea consiste en la rotura de la capa íntima del vaso con la consecuente entrada de sangre hacia el espacio subíntimomedial o más raramente subadventicial. La DEAC es una causa reconocida de ACV isquémico en el paciente joven con incidencia y prevalencia variable según la serie analizada. La arteria Carótida Interna es la localización más frecuente, generalmente a 2-5 cm distal a la bifurcación. La disección puede vincularse a un traumatismo de entidad variable o bien ocurrir de forma espontánea. Las manifestaciones clínicas pueden ser variables y se atribuyen a compromiso de estructuras locales (Sindrome de Horner, dolor en cuello y cara, parálisis de pares craneanos ipsilaterales) y a isquemia cerebral o retiniana (Accidente Isquémico Transitorio –AIT- , infarto).
OBJETIVO
Presentar un caso clínico de ACV en el Joven vinculado a Disección Espontánea de Arteria Carótida Interna y actualizar aspectos vinculados a su prevalencia, factores de riesgo y tratamiento médico.
CASO CLÍNICO
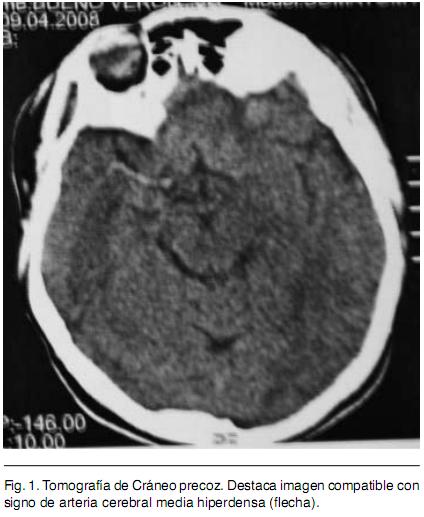
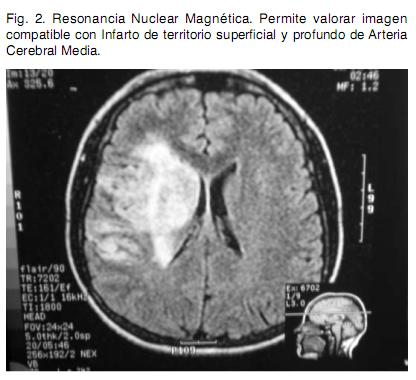
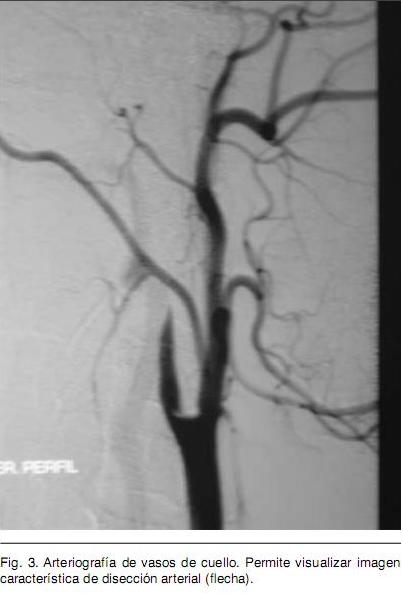
Sexo femenino, 22 años, procedente de medio urbano, diestra, educación primaria completa. Antecedente de migraña de larga data, sin cefalea durante los últimos meses. Destaca en lo ginecobstétrico el consumo de anticonceptivos orales (ACO) combinados y de baja dosis hasta hace tres meses en que se inicia administración de anticonceptivos combinados por vía intramuscular mensual. Dos gestas, dos cesáreas, con nacidos vivos sin complicaciones neonatales; niega historia de aborto espontáneo. Quince días previos a la consulta instala en forma brusca síndrome focal neurológico caracterizado por hemiplejia izquierda total y disartria parética; precediendo al mismo cefalea de predominio en hemicráneo derecho. Se inicia valoración en centro de segundo nivel y se envía en la evolución para completar la misma en centro de referencia. Se realiza Tomografía Computada (TC) de cráneo que informa imagen compatible con ACV isquémico de territorio silviano derecho (Figura 1). Se completa valoración con Resonancia Nuclear Magnética (RNM) que evidencia infarto isquémico en etapa subaguda en territorio superficial y profundo de arteria cerebral media (ACM) derecha, asocia imagen compatible con trombosis de la ACM. El electrocardiograma (ECG) evidencia un ritmo sinusal (Figura 2), con frecuencia de 75 latidos por minuto, P y P-R normales, ventriculografía normal. El Ecocardiograma transtorácico no evidenció alteraciones anatómicas ni trombos en cavidades cardiacas, la Fracción de Eyección del Ventrículo Izquierdo fue de 65%. El Eco Doppler de vasos de cuello informa oclusión de carótida interna derecha de reciente evolución. Arteriografía de cuatro vasos de cuello evidencia disección de carótida interna derecha en el origen y oclusión de ACM derecha en el origen (Figura 3). De la analítica de laboratorio general destaca hemograma, hepatograma, azoemia y creatininemia normales. HIV y VDRL no reactivos. Velocidad de Eritrosedimentación 4 mm en la primera hora. De la valoración de factores de riesgo cardiovascular destaca: Lipidograma con colesterol total de 200 mg/dl, LDL 128 mg/dl y HDL 49 mg/ dl. Glicemia y uricemia normales. Del estudio de la crasis y factores protrombóticos destaca: Tiempo de protrombina de 85%, KPTT 27 segundos, Fibrinógeno 321 mg/dl. Factor V Fig. 1. Tomografía de Cráneo precoz. Destaca imagen compatible con signo de arteria cerebral media hiperdensa (flecha). Fig. 2. Resonancia Nuclear Magnética. Permite valorar imagen compatible con Infarto de territorio superficial y profundo de Arteria Cerebral Media. Fig. 3. Arteriografía de vasos de cuello. Permite visualizar imagen característica de disección arterial (flecha). de Leiden, variante termolábil del gen Metiltetrahidrofolatoreductasa (MTHFR) y FII 20210A, ausentes. Anticuerpos antifosfolipidicos negativo. Del laboratorio de inmunología destaca: Anticuerpos Antinucleares (ANA) 1/40.
DISCUSIÓN Y COMENTARIOS
Estudios epidemiológicos ubican a la DEAC como responsable de 7,6 a 25% de los ACV en el paciente joven(1), con una incidencia anual de de 2.5-3 cada 100.000 en estudios comunitarios y 1-1.5 cada 100.000 en series hospitalarias(1). Es más frecuente en el trayecto arterial extracraneano dado que este sector es más móvil respecto al intracraneano(1.
La etiología de la DEAC es vasta. Se mencionan factores genéticos o con asociación familiar, entre los que destacan enfermedades del conectivo (Displasia fibromuscular, Sindrome de Ehlers–Danlos, Síndrome de Marfan, Enfermedad renal poliquística autosómica dominante y osteogenesis imperfecta tipo I) responsables de 55 a 68% de los casos en algunas series(2). Entre los portadores de displasia fibromuscular, 25 a 30% tienen compromiso de la circulación cerebrovascular incluyendo carótidas y arterias vertebrales(3). En muchos pacientes sin patología conocida del tejido conectivo, se encontraron componentes aberrantes del mismo en las biopsias de piel que parecen responder a una anomalía molecular en la síntesis de matriz extracelular; este hallazgo sugiere que los pacientes con DEAC sufren un desconocido trastorno del tejido conectivo que predispone a debilidad estructural de la pared vascular y, por tanto, aumenta su riesgo de disecciones(4). Se citan como factores genéticos vinculados a DEAC bajos niveles de alfa-1- ntitripsina en plasma(5), genotipo homocigoto para el gen de la Metiltetrahidrofolatoreductasa (MTHR)(6,7,8) y Factor V de Leyden(9).
Entre los trastornos adquiridos se halló asociación entre DEAC y niveles elevados de homocisteína plasmática(10,11), migraña(12,13), anormalidades vasculares como el cambio de diámetro (>11,8 mm) de la arteria carótida común durante el ciclo cardiaco y Anticuerpos antifosfolípido (AAF)(14,15,16). Respecto a la presencia de factores de riesgo cardiovascular clásicos (hipertensión arterial, dislipemia, obesidad, tabaquismo, diabetes) un análisis multivariado sugiere una relación negativa entre con DEAC(2).
En lo que refiere a factores ambientales existe una débil asociación entre infección aguda (principalmente del tracto respiratorio) y DEAC comparado con casos control(17.
17,18). Se halló asociación entre el consumo de anticonceptivos orales y DEAC(2).
En referencia a las manifestaciones clínicas, la tríada clásica de dolor en hemicráneo, cara o cuello, Sindrome de Horner parcial e Isquemia retiniana o cerebral que aparece días después (media 4 días), está presente solo en un tercio de los casos. El hallazgo de dos de los tres componentes que la integran supone un fuerte diagnóstico de sospecha(1,2). Vinculado al tratamiento médico, no hay estudios randomizados que comparen antiplaquetarios y anticoagulantes vs. control. Los estudios no randomizados no mostraron diferencias significativas entre una u otra opción, por lo que insisten en la necesidad de realizar estudios bien diseñados con tales fines(19). Algunos autores(20) concuerdan en individualizar el tratamiento, sugiriendo la anticoagulación inmediata frente al hallazgo de señales hiperintensas transitorias en Arteria Cerebral Media detectadas por Doppler Transcraneano, presencia de oclusión/pseudoclusión del vaso disecado, reiteración del Accidente Isquémico Transitorio/Stroke que afecte múltiples regiones de la misma circulación y presencia de trombo móvil en el vaso disecado. En contrapartida la presencia de un infarto extenso, no disponibilidad de neuroimagen, comorbilidad que eleve el riesgo de sangrado y circulación colateral intracraneana insuficiente (valorada por arteriografía) desaconsejan la anticoagulación inmediata.
En referencia al caso clínico analizado, el antecedente de migraña asociado a la utilización de anticonceptivos hormonales determinó orientar la estrategia diagnóstica hacia la confirmación de una trombofilia.
Se destaca la importancia de la realización de la arteriografía de vasos de cuello frente al hallazgo de oclusión carotidea en el estudio doppler cervical, lo que permitió arribar al diagnóstico de disección arterial. Confirmada la disección espontánea se continuo con la búsqueda de factores protrombóticos dado la asociación de éstos con DEAC (con y sin trombosis asociada) reportada en la literatura.
CONCLUSIONES
La DEAC es una causa frecuente de ACV isquémico en el paciente joven; esta frecuencia ratifica el rol de la arteriografía diagnóstica en el estudio del ACV isquémico de este grupo etario. Dado su asociación con factores protrombóticos congénitos y adquiridos es recomendable la búsqueda sistemática de los mismos en todos casos de DEAC. El tratamiento debe ser individualizado aconsejándose la anticoagulación inmediata en las situaciones referidas.
BIBLIOGRAFÍA
1 Schievink W. Spontaneous Dissection of the Carotid and Vertebral Arteries. N Engl J Med 2001; 344 (12):898-906
2 Rubinstein S, Peerdeman S, van Tulder M, Riphagen I, Haldeman S. A Systematic Review of the Risk Factors for Cervical Artery Dissection. Stroke. 2005;36:1575-1580.
3 Slovut D, Olin J. Fibromuscular Dysplasia. N Engl J Med 2004;350:1862-71.
4 Brandt T, Grond-Ginsbach C. Spontaneous Cervical Artery Dissection From Risk Factors Toward Pathogenesis. Stroke. 2002;33:657- 58.
5 Vila N, Millan M, Ferrer X, Riutort N, Escudero D. Levels of alpha1- antitrypsin in plasma and risk of spontaneous cervical artery dissections: a case-control study. Stroke. 2003;34:168 –169.
6 Pezzini A, Del Zotto E, Archetti S, Negrini R, Bani P, Albertini A, Grassi M, Assanelli D, Gasparotti R, Vignolo LA, Magoni M, Padovani A. Plasma homocysteine concentration, C677T MTHFR genotype, and 844ins68bp CBS genotype in young adults with spontaneous cervical artery dissection and atherothrombotic stroke. Stroke. 2002;33:664–669.
7 Arauz A, Hoyos L, Cantú C, Jara A, Martínez L, García I et al. Mild Hyperhomocysteinemia and Low Folate Concentrations as Risk Factors for Cervical Arterial Dissection. Cerebrovasc Dis 2007;24:210-214
8 Pezzini A, Grassi M, Del Zotto E, Giossi A, Monastero R, Dalla Volta G et al. Migraine Mediates the Influence of C677T MTHFR Genotypes on Ischemic Stroke Risk With a Stroke-Subtype Effect. Stroke. 2007;38:3145.
9 Cardon C, Diemont F, Julia P, Chemla E, Fabiani JN. Bilateral carotid dissection and factor V mutation: a second case. Ann Vasc Surg. 2000;14(5):503-6.
10 Kelly P, Furie K, Kistler J, Barron M, Picard E, Mandell R, Shih V. Stroke in young patients with hyperhomocysteinemia due to cystathionine beta-synthase deficiency. Neurology 2003;60:275- 279
11 Gallai V, Caso V, Paciaroni M, Cardaioli G, Arning G, Bottiglieri T et al. Mild Hyperhomocyst(e)inemia: A Possible Risk Factor for Cervical Artery Dissection. Stroke. 2001;32:714-718.
12 Tzourio C, Benslamia L, Guillon B, Aidi S, Bertrand M, Berthet K, Bousser MG. Migraine and the risk of cervical artery dissection: a case-control study. Neurology. 2002;59:435– 437. 40 Arch Med Int Vol. XXXI; 1: marzo 2009
13 Pezzini A, Granella F, Grassi M, Bertolino C, Del Zotto E, Immovilli P, Bazzoli E, Padovani A & Zanferrari C. History of migraine and the risk of spontaneous cervical artery dissection. Cephalalgia 2005; 25 (8) , 575–580
14 Krishnamurthy K, Desai R, Patel H. Spontaneous coronary artery dissection in the postpartum period: association with antiphospholipid antibody. Heart 2004;90:e53
15 Kluger B, Hughes R, Anderson A, Hassell L. Non-traumatic carotid dissection and stroke associated with anti-phospholipid antibody syndrome: Report of a case and review of the literature. Neurology (India) 2008; 56(1):77-78
16 Sibilia J, Hercelin D, Gottenberg JE, Goetz J, Dietemann JL, Harlé JR, Sanmarco M. Cervico-cranial artery dissection and antiphospholipid syndrome: is there a link?. Am J Med. 2004;15;116(2):138- 9.
17 Guillon B, Berthet K, Benslamia L, Bertrand M, Bousser MG, Tzourio C. Infection and the risk of spontaneous cervical artery dissection: a casecontrol study. Stroke. 2003;34:e79-e81.
18 Grau A, Brandt T, Forsting M, Winter R, Hacke W. Infection-Associated Cervical Artery Dissection. Stroke. 1997;28:453-455.
19 Lyrer P, Engelter S. Antithrombotic Drugs for Carotid Artery Dissection. Stroke 2004; 35:613-614
20 Engelter S, Brandt T, Debette S, Caso V, Lichy C, Pezzini A et al. Antiplatelets Versus Anticoagulation in Cervical Artery Dissection. Stroke 2007;38:2605.