Introducción
Los coronavirus son importantes patógenos humanos y animales1. A fines de 2019 se identificó un nuevo coronavirus como causa de neumonía en Wuhan, China. Se propagó rápidamente, lo que provocó una epidemia en toda China, seguida de un número creciente de casos en otros países del mundo. En febrero de 2020 la Organización Mundial de la Salud (OMS) designó la enfermedad COVID-19, que significa enfermedad por coronavirus 20192. El virus que causa COVID-19 se denomina síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2); anteriormente, se lo conocía como 2019-nCoV.
El 11 de marzo de 2020 la OMS declaró al COVID-19 una pandemia3. En Uruguay el 13 de marzo del 2020 se declara la emergencia sanitaria4, y junto con ella se determinan diversas acciones para contener la propagación del virus en la comunidad según las etapas de circulación viral, incluyendo desde hace unos meses la vacunación contra COVID-19 con vacunas de diversas plataformas recientemente desarrolladas.
Después de más de un año y medio de declaración de la pandemia, la enfermedad COVID-19 afecta a 224 países, ha provocado cerca de 217 millones de casos confirmados y un número acumulado de muertes cercano a 4,5 millones a pesar de los avances en la vacunación, que han superado los 5 billones de dosis administradas5.
La propagación de la COVID-19 se ha visto favorecida por varios aspectos. En el caso de los pacientes sintomáticos está bien establecido el período infectante6,7, a lo que se suman los pacientes asintomáticos con capacidad de transmitir la enfermedad8. Es fundamental, por lo tanto, detectar y aislar precozmente a los individuos infectados no solo para favorecer su control y tratamiento, sino también para adoptar medidas que minimicen la transmisión del virus, identificando aquellos sujetos que tienen capacidad de infectar. La prueba de reacción en cadena de polimerasa (PCR) para SARS-CoV-2 en muestras de secreciones nasofaríngeas es considerada como estándar de referencia9,10, con niveles de sensibilidad y especificidad superiores a otras técnicas, siendo una prueba asequible en nuestro medio, aunque no ocurre lo mismo en otras partes del mundo.
La infección por SARS-CoV-2 en niños representa un porcentaje menor en la incidencia global de pacientes infectados por este virus11-14. Esta baja frecuencia se ha intentado explicar por diferentes teorías, como la disminuida capacidad de respuesta al virus, baja expresión de la enzima convertidora de angiotensina 2, la colonización de otros virus en el epitelio respiratorio que impiden la replicación del SARS-CoV-2 por interacción virus-virus, entre otras15. La mayoría de los casos de COVID-19 en la población pediátrica presentan síntomas leves, y cerca del 2% del total de niños requiere ingreso a la unidad de cuidados intensivos16,17. El hacinamiento familiar como factor de riesgo para la transmisión de enfermedades respiratorias, incluido COVID-19, ha sido identificado por varios estudios, así como las diferencias en la exposición comunitaria, el contacto cercano y el uso de mascarillas en la escuela18.
En países de América Latina aún son limitados los casos pediátricos publicados, por lo que conocer la casuística de manera general ayudaría a proponer estrategias para tener un mejor registro y plantear hipótesis para futuros estudios. La caracterización de los factores de riesgo de la infección por SARS-CoV-2 en niños y adolescentes puede contribuir a la salud pública en la adecuación de protocolos de testeo y aislamiento para reducir la transmisión del SARS-CoV-2, en este nuevo contexto de mayor evidencia científica y acceso a vacunas.
Objetivos
1. Describir las características de los pacientes menores de 15 años a los que se realizó PCR para SARS-CoV-2 en un prestador privado de salud del interior del país entre el 1 de julio del 2020 y el 30 de abril del 2021.
2. Analizar posibles factores asociados a la positividad de la prueba.
3. Describir las características de los casos con PCR positiva.
Material y métodos
Estudio observacional prospectivo de una cohorte de menores de 15 años a los que se les solicitó una prueba de PCR para SARS-CoV-2 entre el 1 de julio de 2020 y el 30 de abril de 2021 en CRAMI-IAMPP, un prestador integral de salud privado del departamento de Canelones. Criterios de inclusión: todos los menores de 15 años a los que se solicitó una prueba de PCR para SARS-CoV-2. Se excluyeron aquellos niños o adolescentes en quienes no se realizó la prueba o no pudo completarse el seguimiento. El protocolo de seguimiento institucional fue elaborado y ejecutado por pediatras destinados a esta función. Una vez solicitada la PCR ingresaban al estudio, se realizó el seguimiento telefónico o presencial domiciliario de acuerdo a la situación clínica en forma diaria hasta el resultado negativo de la prueba y ausencia de síntomas o hasta completar el aislamiento, de acuerdo a los criterios definidos por el Ministerio de Salud Pública (MSP) para los casos confirmados.
Se realizó una adecuación del sistema informático institucional y de la historia clínica electrónica para el seguimiento de la cohorte y se elaboró una planilla de recolección de datos de acuerdo al protocolo institucional de seguimiento elaborado para este fin, que incluyó:
1. Datos patronímicos (edad y sexo).
2. Causa de solicitud de la PCR, clasificándose en: contacto con caso confirmado, síntomas sospechosos de infección por SARS-CoV-2 sin noción de contacto e ingreso hospitalario (de urgencia o coordinado, de acuerdo a la normativa del MSP).
3. Características del contacto: lugar (domicilio, extra domiciliario o institucional -centros de enseñanza, instituciones deportivas o sociales-), edad del caso confirmado del que fue contacto (mayor o menor de 15 años).
4. Resultado de PCR y umbral de ciclo (CT).
5. Manifestaciones clínicas.
6. Evolución.
Se realizó un análisis retrospectivo de tipo caso-control no pareado a partir de la base de datos anonimizada, donde los casos son los pacientes con PCR positiva y los controles, los niños y adolescentes con PCR negativa. Se calcularon frecuencias absolutas, porcentajes y odds ratio (OR) con el intervalo de confianza de 95%. Como medidas de asociación se utilizó el chi cuadrado, considerándose estadísticamente significativo un valor de p <0,05. Se utilizó el paquete estadístico Open Epi versión 3.01
Se contó con la autorización institucional para la realización del estudio.
Resultados
Durante el periodo de estudio, en CRAMI-IAMPP se realizaron 15.597 PCR para SARS-CoV-2, de las que 2.361 se realizaron a menores de 15 años (15% del total de las PCR) con importante variabilidad mensual, siendo el menor porcentaje en julio 2020: 2,5% y el mayor porcentaje en marzo 2021: 21,9% (Figura 1).
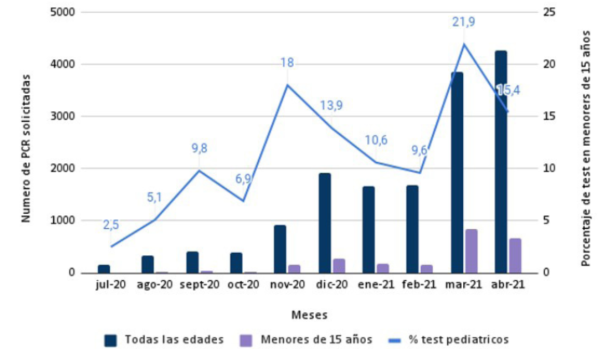
Figura 1: Evolución mensual de la realización de PCR para SARS-CoV-2. Todas las edades y menores de 15 años. CRAMI, julio 2020-abril 2021.
De las 2.361 PCR, 346 fueron positivas, siendo el porcentaje de positividad de todo el período de 14,7%. El primer caso positivo se detectó en noviembre de 2020. De los meses con casos confirmados el de menor porcentaje de positividad fue diciembre de 2020 (5,6%) y el de mayor positividad abril 2021 (27%) (Figura 2).
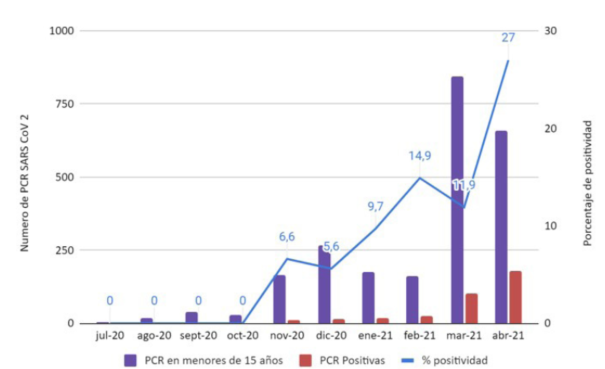
Figura 2: Solicitud de PCR en menores de 15 años y resultados positivos. CRAMI, julio 2020-abril 2021.
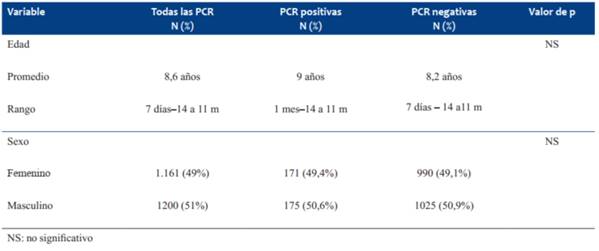
El promedio de edad de los que se realizaron la PCR fue 8,6 años (rango 7 días-14 años y 11 meses), 49% niñas y 51% varones. No se encontraron diferencias significativas en relación al sexo y edad entre los casos y los controles (Tabla 1).
Tabla 1: Edad y sexo de los menores de 15 años a los que se les realizó PCR SARS-CoV-2según el resultado positivo (casos) y negativo (controles). CRAMI, julio 2020-abril 2021.
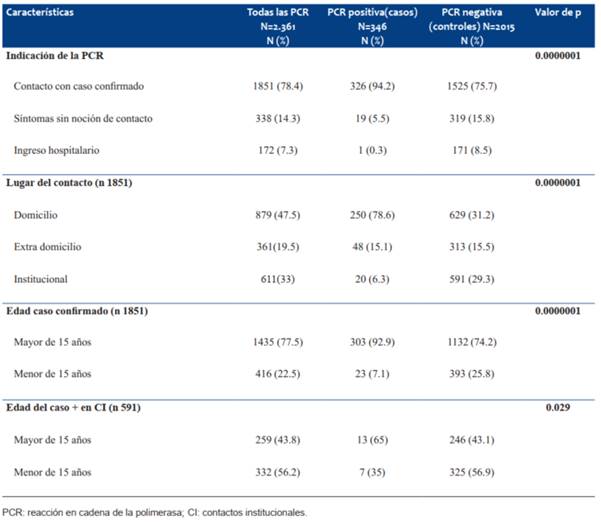
El motivo de solicitud de la prueba fue en 78,4% (1.851) por estudio de contacto con un caso confirmado, en 14,3% (338) por síntomas sospechosos sin noción de contacto y en 7,3% (172) previo a ingreso hospitalario (de urgencia o coordinación).
Se detectaron 326 casos positivos en las PCR solicitadas por contacto con caso confirmado (OR 5,24 IC 95% 3,275-8,264); fueron positivas 19 de las 338 PCR solicitadas por síntomas sospechosos sin noción de contacto (OR 0,3 IC 95% 0,19-0,50); mientras que hubo un solo caso positivo en las PCR solicitadas previo al ingreso hospitalario (OR 0,03 IC 95% 0,004-0,22) (Figura 3).
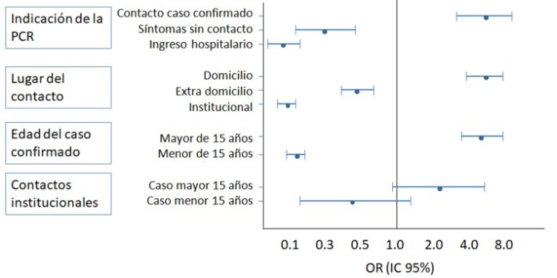
Figura 3: Odds ratio con IC 95% para las indicaciones de PCR, lugar del contacto, edad del caso confirmado y edad del caso confirmado en los contactos institucionales. CRAMI, julio 2020-abril 2021.
Del análisis de las PCR realizadas por contacto con un caso confirmado, el lugar del contacto fue en el domicilio en 47,5%, extradomiciliario en 19,5% e institucional en 33%. El 17,6% (326) fueron positivas. En 77,5% el caso confirmado era mayor de 15 años. Se encontró asociación estadística con la positividad de la prueba cuando el contacto era domiciliario (OR 5,28; IC 95% 3,97-7,04) y el caso confirmado mayor de 15 años (OR 4,57; IC 95% 2,95-7,10). En la situación de los contactos institucionales, cuando el caso confirmado era mayor de 15 años (maestro, profesor, auxiliar, etc.), en 13/259 estudiados la PCR fue positiva, en cambio, si el caso era menor de 15 años (compañero de clase), la PCR fue positiva en 7/332 (p 0.029) (Tabla 2).
Tabla 2: Características de los menores de 15 años a los que se realizó PCR para SARS-CoV-2 según resultado positivo y negativo. CRAMI, julio 2020-abril 2021.
En el gráfico 3 se muestran los valores de OR para las indicaciones de PCR, lugar del contacto, edad del caso confirmado y edad del caso en los contactos institucionales.
Casos con PCR positiva
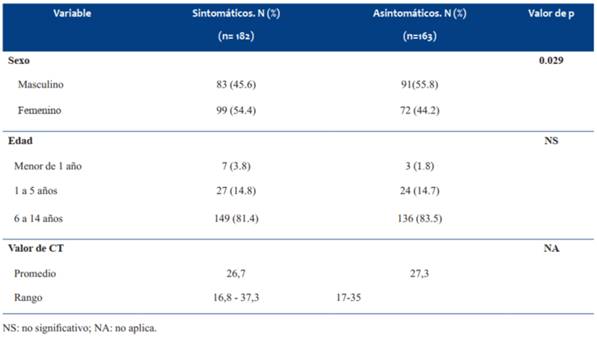
De los 346 menores de 15 años en los que se confirmó la infección por SARS-CoV-2, 47% permaneció asintomático mientras el 53% presentó síntomas al inicio o durante la evolución. Los síntomas más frecuentes fueron: rinorrea (51%), tos (38%), cefalea (37%) y fiebre (35%), y en menor porcentaje astenia, síntomas digestivos, anosmia y ageusia.
La presencia de síntomas fue más frecuente en las niñas que en los varones con una diferencia estadísticamente significativa (p 0,029), no se encontró asociación con la edad de los pacientes.
A partir de febrero de 2021 el laboratorio comenzó a informar el umbral de ciclo (Ct) de la PCR para SARS-CoV-2. El valor promedio de Ct de la PCR fue 27 con un rango de 16,8-37,3, no se encontraron diferencias entre los valores promedios de Ct de los sintomáticos y asintomáticos (26,7 y 27,3 respectivamente)
El análisis de los casos con PCR positiva en relación a la presencia o ausencia de síntomas se realiza en la (Tabla 3).
Tabla 3: Características de los casos con PCR positiva de acuerdo a la presencia o no de síntomas. CRAMI, julio 2020-abril 2021.
Evolución de los casos positivos: no hubo hospitalizaciones ni fallecimientos por COVID-19 en la población analizada durante el período de estudio.
Discusión
En nuestro país, según datos del MSP, desde que se declaró la emergencia sanitaria el 13 de marzo de 2020 y hasta el 30 de agosto de 2021 se han procesado 3.342.294 test y se han registrado 384.778 casos positivos de coronavirus en todo el territorio nacional, iniciando la primera ola en noviembre de 2020. El total de casos en menores de 15 años en igual periodo es 56.378, lo que constituye el 14,6% del total de casos; siendo la incidencia acumulada de 8.116,24 casos cada 100.000 habitantes19.
Según datos de la Academia Americana de Pediatría, el número acumulado de casos infantiles notificados de COVID-19 en EE.UU. al 26 de agosto de 2021 es 4.797.683, lo que representa el 14,8% de todos los casos notificados. Entre los estados que informaron, los niños constituyeron entre el 10,9% y el 20,8% del total de las pruebas estatales acumuladas, similar a lo identificado en nuestro estudio que correspondió a los 15% del total de PCR solicitadas. El porcentaje de positividad varió entre el 4,8% y el 17,6% de los niños evaluados20. En la vigilancia de varios países, los niños suelen representar hasta el 15% de los casos confirmados por laboratorio21-23.
Un estudio multicéntrico evaluó factores sociodemográficos asociados a la infección por SARS-CoV-2, y encontró que los adultos, la raza negra, vivir en zona urbana y desfavorecida, y las personas con enfermedad renal crónica tenían una asociación significativa. En el análisis multivariable de este mismo estudio, el sexo masculino se asoció de forma independiente con la prueba positiva de SARS-CoV-224. En estudios exclusivos con población pediátrica, los niños de todas las edades parecían susceptibles al COVID-19 y no hubo diferencias significativas entre los sexos11, al igual que en nuestra cohorte donde no encontramos diferencias por sexo o edad.
Las indicaciones de testeo para SARS-CoV-2 varían de acuerdo a las diferentes guías internacionales, teniendo en cuenta la epidemiología (sobre todo la circulación comunitaria), disponibilidad de recursos y accesos a las pruebas, entre otras25-28.
En los casos sospechosos por síntomas sugestivos hay variaciones en los síntomas incluidos, aunque existe consenso en la necesidad de testeo. El rastreo de contactos sigue siendo una estrategia recomendada en todas las guías. La solicitud de PCR antes del ingreso hospitalario es una estrategia que se implementó para reducir la transmisión intrahospitalaria, dada la prevalencia de infección asintomática en niños y la frecuencia de COVID-19 en niños con diagnósticos adicionales que requerían ingreso hospitalario29.
Con respecto al rastreo de contactos domiciliarios, en las series de casos publicados al principio de la pandemia, la mayoría de los casos en niños fueron el resultado de la exposición en el hogar, generalmente con un adulto como paciente índice16,21. Estos hallazgos debían interpretarse con cautela porque los casos se identificaron después de la implementación de estrictas medidas de distanciamiento físico (por ejemplo cierre de las escuelas), lo que limitaba la exposición de los niños a contactos cercanos fuera de su hogar. No obstante, a medida que avanzaba la pandemia nuevos estudios demostraron que dentro de los hogares, los niños y adolescentes eran menos susceptibles a la infección por SARS-CoV-2, pero eran más infecciosos que las personas mayores30,31. Estudios más recientes sobre contactos domiciliarios han identificado tasas variables de transmisión de los casos índice pediátricas. En algunos estudios, la transmisión de los niños a los contactos del hogar es poco frecuente32-34; en otros estudios, las tasas de transmisión de los niños a los contactos del hogar son similares o superiores a las de los adultos30,35. Las tasas variables pueden estar relacionadas con diferentes medidas de mitigación y prevalencia en la comunidad, métodos de diagnóstico de casos secundarios, momento de recolección de muestras y niveles de cumplimiento de las medidas de control de infecciones en el hogar. En nuestra cohorte, el contacto domiciliario fue el factor con mayor OR de todos los evaluados (OR 5,28 IC 95% 3,97-7,04), en comparación con la exposición en otros lugares.
El retorno a las escuelas presentó un desafío en relación a la posibilidad de transmisión de la infección en el ámbito escolar. Un metaanálisis recientemente publicado incluyó tres estudios de rastreo de contactos realizados en escuelas donde encontraron una transmisión mínima de casos índice de niños o maestros33. En otro estudio de casos y controles, el uso inconsistente de mascarillas en la escuela se asoció con la infección por SARS-CoV-2, mientras que la asistencia a la escuela no18.
La limitada evidencia existente a la fecha sugiere que la transmisión entre niños en edad escolar ocurre pero es poco común en entornos educativos, particularmente si el tamaño de la clase es pequeño, se siguen estrictamente otras medidas de salud pública y la transmisión en la comunidad es baja18,36-40. Varios estudios han documentado la transmisión por adolescentes en la enseñanza secundaria41, pero este hallazgo es inconsistente42. El análisis de nuestra cohorte permitió evaluar la exposición en el ámbito escolar en comparación con otros lugares de exposición demostrando que sería un factor protector (OR 0,10 IC 95% 0,06-0,17). Con respecto al caso índice en los contactos institucionales, mayor o menor de 15 años, si bien se demostró una diferencia estadísticamente significativa (p 0,029), el cálculo del OR evidenció un IC que pasa por el 1 lo que denota la difícil interpretación de la importancia de este factor.
Son innumerables la cantidad de estudios, y metaanálisis publicados sobre las características de la infección por SARS-CoV-2 en niños y adolescentes, aunque pocos con datos de países de América Latina. Los niños de todas las edades pueden contraer COVID-19 y la incidencia aumenta con la edad17.
La frecuencia de los síntomas en niños es variable. En un metaanálisis que incluyó 62 estudios y tres revisiones, con un tamaño de muestra total de 7480 niños, con una edad media ponderada de 7,6 años, mostraron principalmente síntomas leves (42,5%) y moderados (39,6%) de la infección. Los síntomas descritos con mayor frecuencia fueron fiebre (51,6%) y tos (47,3%), seguido por síntomas digestivos, síntomas de infección respiratoria alta y cefaleas16. En otra revisión sistemática de 131 estudios en 26 países que comprendían 7.780 pacientes pediátricos, la fiebre (59,1%) y la tos (55,9%) fueron los síntomas más frecuentes, y el 19,3% de los niños estaban asintomáticos43. La tasa de hospitalización osciló entre 2.5 y 4.1% y, aproximadamente un tercio requirió cuidados intensivos y el 5% requirió ventilación mecánica invasiva17,44. En ambos estudios, la presencia de asintomáticos es mucho menor que en nuestra investigación (47%); ningún niño requirió ingreso hospitalario y no hubo fallecidos.
El diagnóstico de COVID-19 se realiza principalmente mediante la detección directa del ARN del SARS-CoV-2 mediante pruebas de amplificación de ácido nucleico (NAAT), más comúnmente reacción en cadena de la polimerasa con transcripción inversa (RT-PCR) del tracto respiratorio superior. Se utilizan varios ensayos de RT-PCR en todo el mundo; diferentes ensayos amplifican y detectan diferentes regiones del genoma del SARS-CoV-2. En términos generales, tienen alta sensibilidad y especificidad analíticas en entornos ideales. El rendimiento clínico depende del tipo y la calidad de la muestra y de la duración de la enfermedad en el momento de la prueba. La tasa de falsos negativos notificados varía de <5% a 40%, según la prueba utilizada45,46.
El umbral de ciclo (Ct) se refiere al número de ciclos en un ensayo de RT-PCR necesarios para amplificar el ARN viral para alcanzar un nivel detectable. Por tanto, el valor de Ct puede indicar el nivel relativo de ARN viral en una muestra (con valores de Ct más bajos que reflejan niveles virales más altos). Sin embargo, la aplicación clínica de la Ct es incierta47,48. Los valores de Ct no están estandarizados en las plataformas de RT-PCR, por lo que los resultados no se pueden comparar entre diferentes pruebas. Además, ningún estudio clínico ha validado el uso de Ct para guiar el manejo. En nuestra investigación no encontramos diferencias en el promedio y el rango de los valores de Ct en relación a la presencia de síntomas.
Conclusiones
El testeo de niños y adolescentes en busca de COVID-19 continúa siendo una estrategia válida cuando existen síntomas sugestivos o contacto con un caso confirmado. En este estudio, los niños con antecedente de contacto estrecho con un conviviente positivo y mayor de 15 años, mostraron una mayor proporción de resultados positivos de PCR para SARS-CoV-2. Los contactos en el ámbito escolar tienen menor probabilidad de infectarse, sobre todo cuando el caso índice es un menor de 15 años.















