Serviços Personalizados
Journal
Artigo
Links relacionados
Compartilhar
Archivos de Pediatría del Uruguay
versão impressa ISSN 0004-0584versão On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.87 no.3 Montevideo set. 2016
Neuroprotección en pacientes con asfixia perinatal
Neuroprotection in patients with perinatal asphyxia
Fernando Silvera1, Juan Pablo Gesuele2, Rosana Montes de Oca3, Gabriela Vidal4,
Viviana Martínez4, Leandro Lucas4, Mario Moraes1, Beatriz Ceruti5, Daniel Borbonet6
1. Prof. Agdo. Depto. Neonatología. CHPR. Facultad de Medicina. UDELAR. Neonatólogo. Servicio Asistencia Progresiva del Recién Nacido. Depto. Neonatología CHPR. ASSE.
2. Asistente. Depto. Neonatología. CHPR. Facultad de Medicina. UDELAR.
3. Lic. Servicio Asistencia Progresiva del Recién Nacido. Depto. Neonatología. CHPR. ASSE.
4. Residente Neonatología. Depto. Neonatología. CHPR. Facultad de Medicina. UDELAR.
5. Neonatóloga. Jefe Servicio Asistencia Progresiva del Recién Nacido, Depto. Neonatología. CHPR. ASSE.
6. Prof. Depto. Neonatología. CHPR. Facultad de Medicina. UDELAR.
Servicio recién nacidos CHPR.
Declaramos no tener conflictos de interés.
Trabajo inédito.
Fecha recibido: 29 de octubre de 2015.
Fecha aprobado: 11 de abril de 2016.
Resumen
Introducción: la asfixia perinatal (APN) y su consecuencia, la encefalopatía hipóxico isquémica (EHI), son responsables de la elevada morbimortalidad neonatal e infantil. El desarrollo de una estrategia integral de neuroprotección que incluya hipotermia terapéutica busca mitigar sus efectos.
Objetivo: evaluar la implementación de un protocolo global de neuroprotección en un servicio de recién nacidos.
Metodología: estudio monocéntrico, retrospectivo y observacional de una cohorte de pacientes que recibieron hipotermia controlada entre 2011 y 2014 internados en el Centro Hospitalario Pereira Rossell (CHPR). El protocolo incluyó la formación del personal de enfermería y el equipo médico así como la adecuación tecnológica a tales efectos.
Resultados: 20 pacientes cumplieron con criterios de inclusión, 2/20 no completaron las 72 horas necesarias de enfriamiento por alteración de la coagulación y sangrado activo refractario y 4/20 fallecieron. El enfriamiento activo se inició con una mediana de 60 minutos, y el objetivo de 33,5°C se alcanzó con una mediana de 2 horas. Se observó hiperoxia e hipocapnia en la asistencia inicial y acidosis metabólica, hiponatremia e hiperglicemia durante el período de mantenimiento así como sobre-diagnóstico de crisis convulsivas. Los trastornos de la coagulación fueron los efectos adversos más graves.
Conclusión: la implementación de un protocolo de asistencia del paciente asfíctico con EHI moderada-severa permite la introducción de hipotermia controlada como estrategia para reducir la mortalidad, colocándola en los niveles observados para los países de altos ingresos. Muestra la necesidad de mejorar la asistencia inicial, de controlar alteraciones del metabolismo ácido-base, metabolismo glucídico, del sodio y sobre todo de las alteraciones de la coagulación como los fenómenos asociados de mayor gravedad.
Palabras clave: ASFIXIA NEONATAL
HIPOTERMIA INDUCIDA
NEUROPROTECCIÓN
Summary
Introduction: perinatal asphyxia and its consequence, the hypoxic-ischemic encephalopathy are responsible for the high level of morbidity (and mortality) in neonates and children. The development of a comprehensive neuroprotective strategy that includes therapeutic hypothermia, aims to mitigate its effects.
Objective: our goal is to achieve the implementation of a global neuroprotection protocol in a newborn service.
Methodology: monocentric, retrospective and observational study of a cohort of patients that received controlled hypothermia between 2011 and 2014 and were hospitalized in the Pereira Rossell Hospital Center (CHPR). The protocol included the training of the nursing staff and the medical team as well as the necessary technological adaptation.
Results: 20 patients matched the inclusion criteria, 2/20 did not fulfill the 72 hours needed for the cooling by alteration of the coagulation and active refractory bleeding and 4/20 died. The active cooling started with a mean of 60 minutes, and the goal of 33,5°C was reached with a mean of 2 hours. Both hyperoxia and hypocapnia were observed in the initial assistance and metabolic acidosis, hyponatremia and hyperglicemia were also observed during the maintenance period, as well as over-diagnosis of convulsive crisis. Coagulation disorders were the most severe side effects.
Conclusion: the implementation of a protocol of assistance of the asphyctic newborn with mild-severe HIE allows the introduction of controlled hypothermia as a strategy to reduce mortality, placing it on the levels observed in higher-income countries. It shows the need of improving the initial assistance, of controlling alterations in the acid-base metabolism, glucidic metabolism, sodium metabolism and above all, of the alterations of the coagulation as the associated phenomena of greatest severity.
Key words: ASPHYXIA NEONATORUM
INDUCED HYPOTHERMIA
NEUROPROTECTION
Introducción
La asfixia perinatal (APN) se define como un evento caracterizado por la alteración del intercambio gaseoso a nivel placentario que determina hipoxia, hipercapnia y acidosis, con la consecuente alteración de la perfusión y oxigenación tisular(1,2).
La encefalopatía hipóxico isquémica (EHI) es la consecuencia más importante de la asfixia perinatal, se presenta con una incidencia que varía según los centros, pudiendo alcanzar de 2 a 4 cada 1.000 nacidos vivos mayores de 37 semanas de edad gestacional(3,4). En el Centro Hospitalario Pereira Rossell (CHPR) los eventos hipóxicos isquémicos aparecen como la tercera causa de muerte desde hace 10 años, con una prevalencia para el grupo de recién nacidos con edad gestacional ³ 35 semanas de 1,2 por mil nacidos vivos para el año 2013.
Estudios multicéntricos controlados(5-9) realizados en la última década, aun teniendo en cuenta diferencias metodológicas, han demostrado que la hipotermia inducida en recién nacidos asfícticos es una intervención que reduce la mortalidad y tiene efectos neuroprotectores sobre la EHI. Esto ha llevado a la introducción hipotermia controlada en la práctica clínica diaria de muchas unidades neonatales. La recomendación necesaria ha sido en estos casos adherirse estrictamente a protocolos disponibles que se han desarrollado para llevar adelante estudios multicéntricos(10). En la región hay reportes que muestran la implementación de hipotermia terapéutica como una práctica realizable y segura, en Uruguay se aplica este tratamiento desde 2009, publicándose la primera serie de pacientes en 2011(11-13).
Los resultados de los estudios realizados en países de alto ingreso económico son los que han dirigido las líneas de investigación y desarrollo de esta terapia(14,15). Sin embargo en los países de mediano y bajo ingreso económico, en donde la asfixia perinatal tiene una alta incidencia, la información disponible acerca de resultados y seguimiento evolutivo de pacientes que recibieron hipotermia controlada, es escasa y poco homogénea(16,17).
En este trabajo nos proponemos mostrar los principales aspectos de la implementación de un protocolo global de neuroprotección, con especial énfasis en la introducción de la hipotermia terapéutica controlada como terapia segura en la búsqueda de reducir la morbilidad y mortalidad vinculada a la asfixia perinatal. Evaluando los métodos, controles y complicaciones a corto plazo que esta estrategia determina.
Objetivo
Evaluar la implementación de un protocolo asistencial para recién nacidos que padecen asfixia perinatal con EHI moderada-severa, que incluye la aplicación de hipotermia terapéutica controlada.
Metodología
Estudio monocéntrico, retrospectivo y observacional de una cohorte de todos los pacientes con diagnóstico de asfixia perinatal y EHI moderada-severa que recibieron hipotermia controlada como parte del tratamiento instituido entre los años 2011–2014.
Participantes en el estudio
Pacientes que ingresaron al protocolo de hipotermia controlada cuyos criterios de inclusión fueron los siguientes:
1. Edad gestacional al nacer ³ 36 semanas, con peso al nacer > 1800 g, cuyos padres consintieran el ingreso al protocolo y que tuvieron menos de 6 horas de vida al momento del inicio del enfriamiento.
2. Con cualquiera de los siguientes criterios fisiológicos:
- pH £ 7,0 o déficits de base ³ 16 mmol/L, en sangre de cordón o de RN (< 1 h de vida).
- Apgar £5 al 10 minuto de vida.
- Necesidad de ventilación asistida al nacer o continuada al menos por 10 minutos,
- A partir del año 2013 se incluyeron también los pacientes que presentaron pH 7,01 a 7,15 o déficits de base -10 a -15,9 mmol/L o no disponibilidad de gases, pero que presentaran además, Apgar £5 al 10 minuto de vida o evento perinatal agudo (desaceleraciones tardías o variables, prolapso de cordón o rotura de cordón, rotura uterina, trauma materno, hemorragia materna o paro cardiorrespiratorio materno).
3. Con EHI catalogada como moderada o severa de acuerdo al score de Sarnat y Sarnat(18) modificado (criterio neurológico indispensable).
Se consideraron como criterios de exclusión: anormalidades congénitas mayores dentro de las que se cuentan, hernia diafragmática, anomalías sospechosas de cromosomopatías o disgenesias cerebrales. No se consideraron los pacientes catalogados por el equipo asistencial como fuera de recurso terapéutico ni aquellos que no contaron con el consentimiento de los padres. El protocolo de hipotermia controlada se basó en el utilizado en el TOBY trial (https://www.npeu.ox.ac.uk/toby/protocol), ajustado a las características de la unidad de cuidados intensivos neonatales del CHPR en el que destacamos:
Tiempo de inicio de hipotermia. Inicio en las primeras 6 horas de vida. La recomendación incluyó iniciar hipotermia pasiva en sala de nacimiento (al suprimir la fuente de calor) ante el riesgo de asfixia perinatal con EHI moderada/severa. Los traslados intrainstitución se realizaron sin fuente de calor, con estricto control de la temperatura central para evitar sobreenfriamiento (£33°C).
Duración de hipotermia. La duración propuesta fue de 72 horas desde el momento en que se alcanza la temperatura objetivo. Una vez cumplido este período de tiempo se inició el recalentamiento lento de 0,5°C por hora, hasta alcanzar la temperatura central normal (36,5°C).
Profundidad de la hipotermia. La temperatura objetivo propuesta fue de 33,5°C (rango ± 0,5°C).
Modos de inducción y control de hipotermia. Se realizó enfriamiento corporal total mediante la utilización de equipo de enfriamiento Blanketroll II ® (Cincinnatti Sub-Zero. Cincinnati) con control manual, o servocontrolado con termómetro localizado en el tercio inferior del esófago (que se colocó al ingreso de la unidad de cuidados intensivos y se controla la posición por radiología).
Control durante el desarrollo de hipotermia. Se asignó una enfermera exclusiva para el paciente y una licenciada para el control del procedimiento y variables de control clínico.
Discontinuación de hipotermia inducida. La discontinuación se realizó ante el diagnóstico de efectos adversos o complicaciones que pudieron vincularse o agravarse por el procedimiento, y que no respondieron al tratamiento planteado. En cada caso se requirió una segunda opinión para llevar a determinar la retirada de la hipotermia. En todos los casos de discontinuación se mantuvo el criterio de recalentamiento progresivo (0,5°C por hora hasta 36,5°C de temperatura central).
Análisis estadístico
Se realizó un análisis estadístico descriptivo en el que las variables numéricas se expresaron en forma de mediana y rango, promedio y desvío estándar (DS). Las variables por categoría se mostraron en forma de número (N°) y porcentaje (%).
Consentimiento y confidencialidad de los datos
En el servicio recién nacido del CHPR el protocolo de neuroprotección para pacientes con APN y EHI que incluye hipotermia controlada se considera norma de tratamiento, en el primer contacto de los padres con el equipo asistencial se solicitó consentimiento para la continuidad del mismo. En caso de que no se autorizara el enfriamiento o se solicitará la discontinuación, el protocolo indica el recalentamiento lento en cualquiera de las fases en que se encuentre el paciente. Por tratarse de un trabajo retrospectivo no se solicitó consentimiento para el análisis y divulgación de los datos obtenidos de las historias clínicas. Considerándose medidas de control para asegurar el anonimato de los pacientes y la confidencialidad de los datos recogidos, asignándose un código por paciente manejado exclusivamente por los investigadores.

Resultados
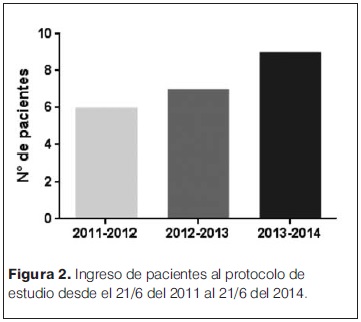
En el período entre el 1 junio del 2011 y el 31 de mayo del 2014, un total de 20 pacientes cumplieron los criterios de inclusión y recibieron hipotermia controlada, reclutándose según se observa en la figura 2.
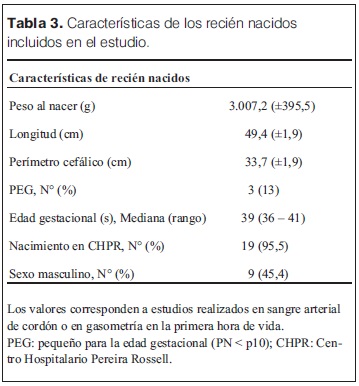
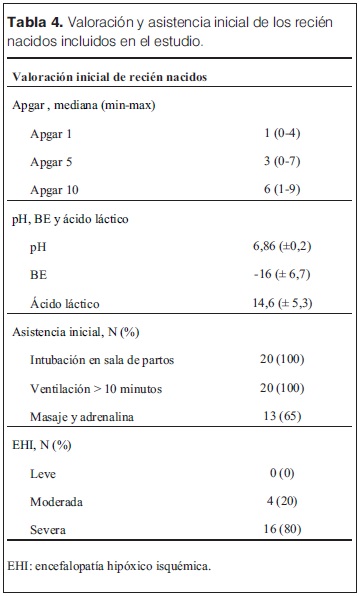
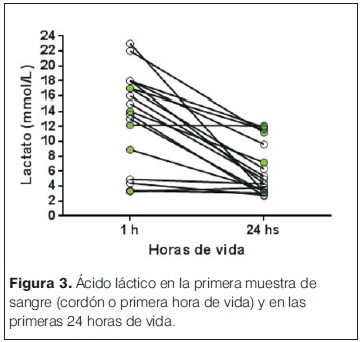
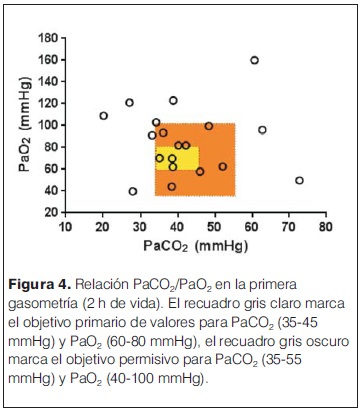
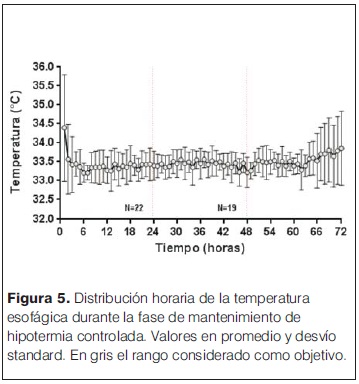
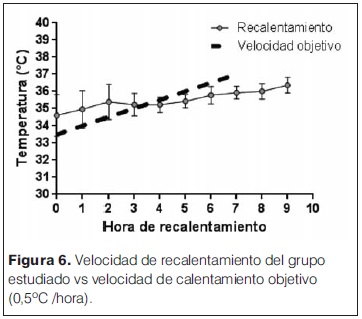
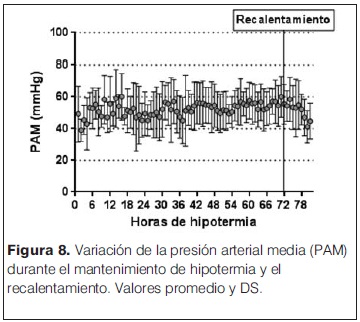
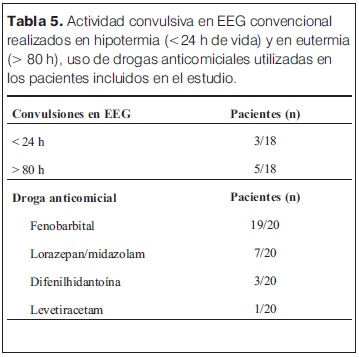
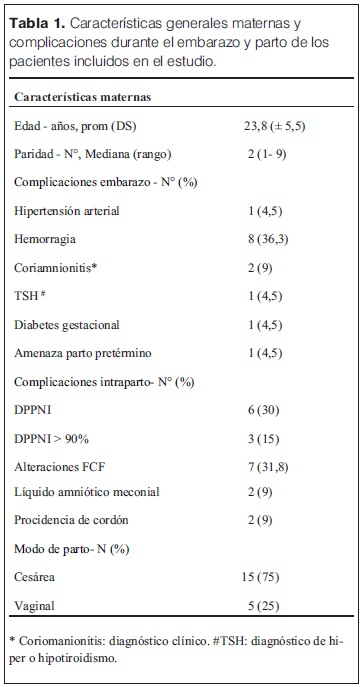
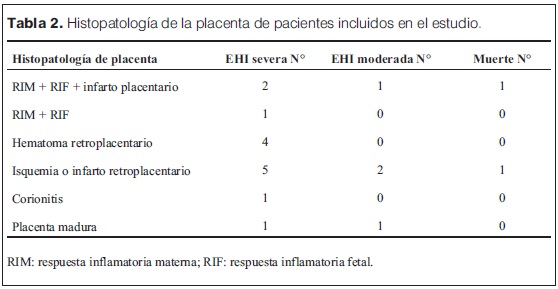
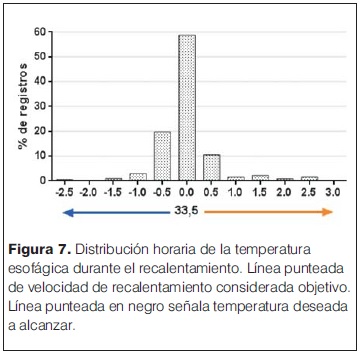
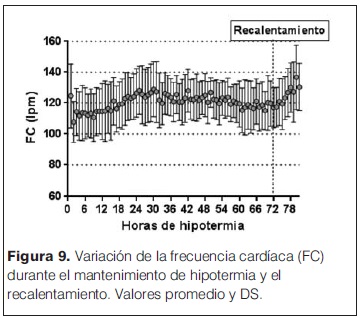
Las características generales de las madres y las complicaciones en el embarazo e intraparto se describen en la tabla 1. Entre estos se destacan la hemorragia (36%) y el desprendimiento de placenta normoinserta (DPPNI) (30%) como eventos causales más frecuentes. 20% de las madres recibieron oxitocina en el trabajo de parto, y operación-cesárea de urgencia fue la principal vía de finalización del parto (75% de los casos). Se analizó la histopatología de 15/20 placentas (tabla 2), se observó la presencia mayoritaria de alteraciones de la perfusión placentaria, de respuesta inflamatoria materna (RIM) y/o fetal (RIF), seguidas de la presencia de hematoma retroplacentario, asociados a EHI severa. Solo 2/15 estudios placentarios fueron normales en los pacientes incluidos en el estudio. En la tablas 3 y 4 se describen las características y la valoración inicial de los recién nacidos incluidos en el estudio. La evolución del ácido láctico en las primeras 24 horas de vida se muestra en la figura 3. Al observar la relación PaCO2/PaO2 en las primeras 2 horas de vida se puedo objetivar que 5/20 pacientes mostraron valores dentro del rango considerado normal (PaO2 60–80 mmHg y PaCO2 35–45 mmHg), y 9/22 fuera de valores considerados normales y/o permisivos (rango de permisivos PaO2 40–100 mmHg/PaCO2 35–55 mmHg) con hipoxia-hiperoxia e hipocapnia-hipercapnia como consecuencia (figura 4). La temperatura previo al inicio de hipotermia inducida fue de 34,4°C ± 1,5°C, la inducción de frío se inició en una mediana de tiempo de 60 minutos (rango 22 minutos – 300 minutos) y la temperatura objetivo (33,5 °C rango ± 0,5 °C) se alcanzó en una mediana de 2 horas (rango 1 hora – 7 horas). Un paciente presentó hipotermia mayor (31°C) previo al inicio del protocolo de hipotermia, requirió 6 horas para estabilizar la temperatura en el rango deseado. En todos los pacientes se aplicó hipotermia corporal total con control esofágico de la temperatura central, en 9/20 mediante control manual de la temperatura del agua (los primeros 9 pacientes incluidos) y en 11/20 mediante servocontrol de temperatura central. La variación de la temperatura durante la fase de mantenimiento y recalentamiento se muestra en la figura 5 y 6 respectivamente. La temperatura se mantuvo dentro de los objetivos propuestos en 89% de los registros analizados considerando todos los pacientes incluidos, lo cual se refleja en la figura 7. Para la fase de recalentamiento se alcanzó la temperatura de normotermia (36,5°C) en 9 horas, 3 horas más de las consideradas para lograr el objetivo. El enfriamiento se cumplió durante 72 horas en 18/20 pacientes (90%), en dos pacientes se discontinuó a las 36 y 48 horas respectivamente. Ambos casos presentaron hemorragia activa (digestiva y pulmonar) refractario al tratamiento realizado determinando la suspensión de la hipotermia por parte del equipo asistencial. La monitorización hemodinámica (figuras 8 y 9) mostró estabilidad en la PAM (40–60 mmHg en sus valores promedios), constatándose dos momentos de valores más bajos, en las primeras 6 horas de enfriamiento y durante el recalentamiento. La FC luego de las primeras horas de enfriamiento, se mantuvo en el entorno de los 120 lpm.
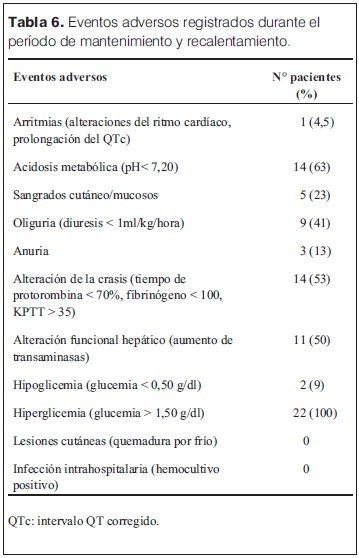
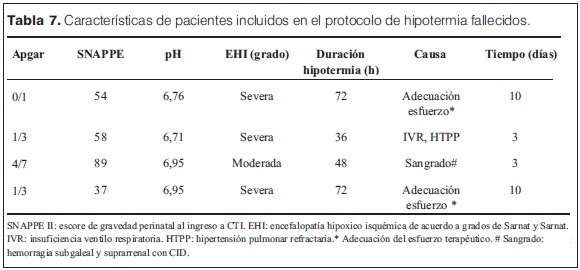
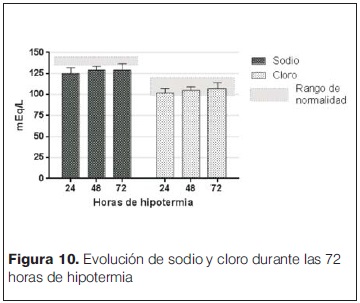
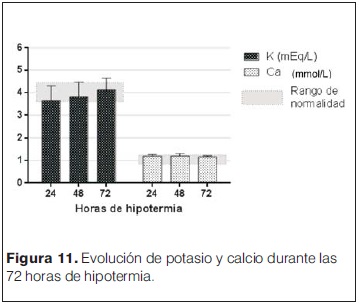
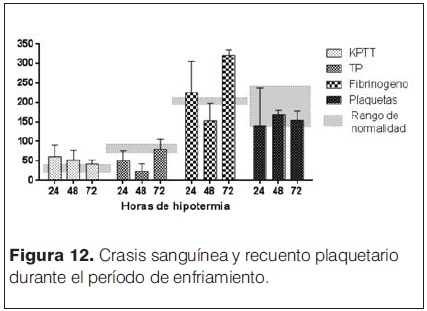
Solo cuatro pacientes estudiados no recibieron drogas inotrópicas durante el período de enfriamiento/recalentamiento y 14/20 pacientes recibieron inotrópicos de manera conjunta (dopamina + dobutamina). En 18/20 pacientes se diagnosticaron movimientos anormales que se catalogaron como convulsiones clínicas y recibieron anticomiciales, de éstos 10 (50%) requirieron un solo anticomicial, cuatro (25%) requirieron dos anticomiciales y tres pacientes (15%) necesitaron el uso de tres anticomiciales. Se realizaron EEG convencionales (2 h de duración) durante el período de frio (< 24 h de vida) y luego de finalizado (eutermia > 80 h de vida) en 18/20 pacientes, registrándose actividad epileptógena solo en tres y cinco pacientes en dichos momentos respectivos (tabla 5). Entre los 15 pacientes tratados con fenobarbital, en 13 se dosificó en sangre a las 72 horas de las dosis carga, obteniéndose valores con una mediana de 35 mg (rango 64 mg–13,6 mg). El tiempo de administración de ventilación mecánica mostró una mediana de duración de 5 días (rango 2 días – 16 días). Los controles del medio interno mostraron que en el período de mantenimiento de la hipotermia los valores de potasio, cloro y calcio se mantuvieron dentro del rango de normalidad, pero con valores de sodio por debajo del valor considerado normal (125 mEq/L ± 7 mEq/l, 129 mEq/L ± 4 mEq/L, 129 mEq/L ± 7 mEq/L en las 24, 48 y 72 h de enfriamiento respectivamente) (figura 10 y 11). Se observaron diferentes eventos adversos durante el período de enfriamiento (tabla 6) siendo muy difícil de separar aquellos exclusivamente vinculados al frío y los secundarios a las consecuencias de la asfixia perinatal. En la figura 12 se muestra el detalle de la evolución de los parámetros vinculados al estado de coagulación del paciente en el que se destaca la prolongación del KPTT, los valores de tiempo de protrombina (TP) en el límite inferior o por debajo de los valores considerados normales (70%) y un fibrinógeno variable. Los trastornos del equilibrio ácido base con acidosis metabólica se presentaron en 63% de los pacientes. Llama la atención la presencia de valores de glucemia > 1,50 en algún momento del período estudiado en todos los pacientes. La sobrevida durante la internación alcanzó 16/20 (80%), los pacientes fallecidos y sus caracteristicas se describen en la tabla 7. De los 16 pacientes que sobrevivieron, el tiempo total de estadía en CTI alcanzó una mediana de 9 días (rango 4 días – 26 días), y la estadía total en el servició de recién nacidos alcanzó una mediana de 19 días (rango 11 días – 83 días). Al mes de vida de estos pacientes se observó que 12 (70% de los sobrevivientes) recibían anticomiciales, 13 se alimentaban por succión, uno por sonda orogástrica y un paciente a través de gastrostomía. Se mantienen en seguimiento 14/16 pacientes, controlados en policlínica de seguimiento del SAPREN (poli SAPREN) y del servicio de neuropediatría.
Discusión
Este trabajo muestra la experiencia de tres años en la ejecución de un protocolo de asistencia global del recién nacido con asfixia perinatal, que ajusta y controla las medidas de asistencia inicial e introduce la hipotermia controlada como terapia de neuroprotección.
El número de pacientes incluidos en el protocolo se incrementó anualmente, lo cual estuvo influido por la discusión y creación de un protocolo propio, el ajuste de los criterios de inclusión de pacientes y, probablemente, por la adquisición de seguridad del equipo asistencial en la terapia desarrollada (curva de aprendizaje).
Entre los factores perinatales (preparto e intraparto) asociados a la asfixia perinatal se destaca la presencia de hemorragia materna y el DDPNI. En coincidencia con esta observación, el DPPNI integra el grupo de eventos centinelas (rotura uterina, DPPNI, procidencia de cordón y embolia de líquido amniótico) para los que se ha descrito en estudios previos una asociación 2 a 6 veces mayor con morbilidad perinatal y de EHI, al compararlo con la presencia de alteraciones de la FCF(19).
El análisis anatómico e histopatológico de la placenta puede aportar datos acerca de la severidad del insulto hipóxico, el momento de presentación e identificar la causa del mismo, lo cual puede ser útil desde el punto de vista médico legal y en el consejo para nuevos embarazos, recomendandose su inclusión en la historia clínica del paciente(20-22). Del estudio realizado en esta serie se observa la relación entre las alteraciones placentarias y la presencia de EHI severa. Se identificaron hallazgos compatibles con eventos centinelas (hematoma retroplacentario catalogados clínicamente como DPPNI del 100%), vasculopatía fetal con RIF así como alteraciones de la perfusión placentaria (isquemia-infarto). La presencia de RIF es un hecho a destacar, si se considera que los mecanismos causales pueden limitar la eficacia de la hipotermia terapéutica en RN asfícticos, con peor evolución neurológica como consecuencia, aún aquellos que reciben tratamiento con hipotermia controlada(20).
La evaluación de la PaO2 y PaCo2 en las primeras horas de vida refleja el manejo ventilatorio durante la asistencia inicial, en la figura 6 se observan las dificultades que se tuvieron para alcanzar los rangos de normalidad deseados. En el año 2005 Moraes y colaboradores(26) mostraron que la hiperoxia y la hipocapnia (44% para PaO2 > 100 mmHg y 33% para PaCO2 < 35 mmHg) en la primera hora de vida eran complicaciones frecuentes en la asistencia inicial de pacientes con depresión neonatal severa en el servicio de recién nacidos del CHPR. Esta observación se mantuvo en el estudio actual, en donde el 77% de los pacientes no alcanzaron los objetivos gasométricos deseados, a pesar de las recomendaciones estipuladas en el protocolo. Teniendo en cuenta la importancia que estas alteraciones tienen sobre el resultado final de la mortalidad y morbilidad en este grupo de pacientes(27-29), se impone una revisión de las estrategias de asistencia ventilatoria y aporte de oxígeno.
La categorización inicial mediante el score de Sarnat y Sarnat modificado permite objetivar el estado neurológico del paciente y categorizar el grado de encefalopatía. Este score en pacientes no enfriados es capaz de predecir el pronóstico vital y funcional, sin embargo, en pacientes sometidos a hipotermia controlada, no ha mostrado ser eficaz para determinar el pronóstico(30). Por tanto, si bien la mayoría de los pacientes incluidos en este estudio clasificaron como portadores de encefalopatía severa, esto solo determina la gravedad de la afección previa al inicio de la terapia. Algo similar ocurre con el EEGa (monitoreo de función cerebral): en este estudio 12/20 pacientes contaron con monitorización de función cerebral en algún momento del período de mantenimiento de la hipotermia, con patrones de afectación severa en cinco pacientes y moderada en siete de ellos. El patrón de trazado basal del EEGa también permite categorizar la injuria cerebral y pronosticar evolución en pacientes no enfriados, sin embargo en los pacientes enfriados el patrón de trazado basal no mostró ser buen predictor de evolución, siendo el tiempo de recuperación del patrón normal y el tiempo de adquisición del ciclo sueño-vigilia mejores predictores(31).
El tiempo de inicio del enfriamiento es un paso limitante en los resultados. Por este motivo, en este protocolo se aplica hipotermia pasiva, ausencia de fuente de calor, desde los primeros minutos de vida. Esta técnica se ha utilizado en la inducción de la hipotermia durante el traslado o previo al ingreso a la unidad receptora, demostrando ser segura y determinando una disminución de los tiempos para alcanzar la temperatura objetivo(32). En la serie de pacientes sólo uno presentó sobreenfriamiento, que es la principal complicación a tener en cuenta durante la hipotermia pasiva(33). El enfriamiento corporal total fue el modo elegido para aplicar hipotermia, dada la facilidad de aplicabilidad y que no hay estudios que demuestren diferencia en cuanto a los efectos adversos sistémicos, o en los resultados a corto y largo plazo, a favor de otros modos de administración (selectiva)(34). En ninguno de los pacientes estudiados se observaron episodios de hipertermia central (> 37,5°C), durante el período de estudio, lo cual se convierte en un factor protector. El estudio de Laptook y colaboradores muestra un incremento de 6 veces la mortalidad en pacientes con asfixia perinatal por cada grado de aumento de la temperatura en el cuartil estudiado (36,5°C–40°C) así como aumento de la mortalidad o alteraciones del neurodesarrollo asociado al tiempo de exposición a temperaturas centrales > 37,5°C(35). El control hemodinámico durante el enfriamiento mostró una FC por encima de los valores reportados en estudios previos (< 100 lpm), esto puede explicarse en parte por la liberación de catecolaminas y cortisol secundaria al estrés por frío(27), sobre todo si se tiene en cuenta que en este protocolo no incluyó a la sedación como parte del tratamiento global del paciente, además de la utilización de inotrópicos en el 80% de los pacientes incluidos. Entre las complicaciones de la encefalopatía hipóxico-isquémica la presencia de convulsiones ensombrecen el pronóstico a corto y largo plazo(36). Llama la atención la alta incidencia de episodios catalogados como convulsiones clínicas, la consecuente administración de anticomiciales (90% de los pacientes), la necesidad de tratamiento con multidrogas para el control epiléptico y la baja correlatividad con los hallazgos electroencefalográficos. Por otro lado pone en discusión la efectividad de la hipotermia para el control o disminución de los fenómenos ictales en agudo. En este sentido la explicación puede ir de la mano de la severidad de la injuria cerebral en los pacientes estudiados, puesto que la hipotermia ha mostrado reducir los episodios convulsivos en los pacientes con encefalopatía hipóxico isquémica moderada pero no en las severas(37). El control del medio interno mostró durante la fase de mantenimiento, hiponatremia (sodio < 135 mEq/L) y oliguria en el 41%, e incluso un período de anuria en el 13% de los pacientes. La APN puede determinar secreción de hormona antidiurética y lesión renal explicando estos hallazgos, así como la retención de fluidos, no estando del todo aclarada como influye la hipotermia controlada en esta observación(38). Entre los eventos adversos o observados en este estudio se destaca la presencia de hiperglicemia (glucemia > 1,5 g/dL). El descenso de la temperatura determina reducción del metabolismo con una disminución de la utilización de glucosa, reducción de la utilización y disminución de la liberación de insulina, aumento de la glucogenólisis y gluconeogénesis además de liberación de catecolaminas y del cortisol vinculado al estrés por frío todo lo que favorece la presencia de hiperglicemia(27).
Las alteraciones de la coagulación secundarias a la asfixia perinatal son complicaciones frecuentes, que sumados a los efectos de la hipotermia controlada determinan situaciones de vulnerabilidad desde el punto de vista de la hemostasis (incluyendo estado de coagulación y fibrinólisis con interacción de las plaquetas)(39,40-44). En esta serie de pacientes pueden observarse la prolongación del tiempo de protrombina, del KPTT y alteraciones del fibrinógeno que pudieron manejarse con control y el tratamiento médico correspondiente en la mayoría de los casos. Uno de ellos presentó hemorragia subgaleal, con sangrado progresivo, refractario a las medidas realizadas (administración de plasma, crioprecipitados y plaquetas) que obligó a llevar al paciente a normotermia a las 36 horas de iniciado el enfriamiento. La hemorragia subgaleal es una situación particularmente grave, puesto que el enfriamiento del cuero cabelludo puede interferir en los mecanismos de coagulación en la zona del sangrado(12).
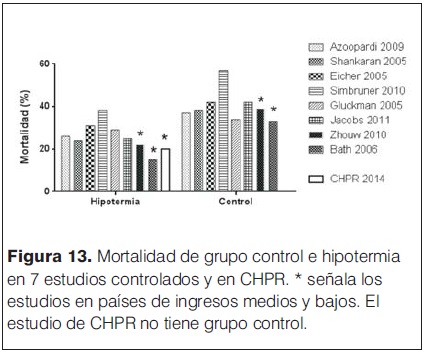
La mortalidad de los pacientes que ingresaron al protocolo de neuroprotección del CHPR alcanzó el 20%, lo cual esta acorde a los resultados observados en los principales estudios controlados de países de altos ingresos (figura 13). Hay escasos reportes de países de medianos y bajos ingresos como el nuestro, en la región el estudio de Varela y col en Argentina muestra una mortalidad del 11% y el de Magalhães y colaboradores en Brasil no reportó fallecidos.
Conclusiones
El tratamiento de los pacientes con asfixia perinatal y EHI moderada a severa requiere de un enfoque global de los cuidados que se inicia en la sala de partos y se continua en la sala de cuidados intensivos. La implementación de un protocolo de cuidados permite la introducción de hipotermia controlada de manera segura, como estrategia para reducir la mortalidad, colocándola en los niveles observados para los países de altos ingresos. Este trabajo en particular pone en evidencia los déficits en la asistencia inicial, con hipocapnia e hiperoxia en un número importante de pacientes, determinando la necesidad de mejorar estos aspectos como paso imprescindibles en la calidad asistencial. Muestra además la necesidad de un estricto control del metabolismo ácido-base, del sodio y del metabolismo glucídico, siendo la alteración de los sistema de hemostasis y trombosis los efectos adversos más graves a controlar.
Agradecimientos
Al Prof. Dr. Miguel Martell, principal impulsor e investigador en el cuidado y tratamiento del recién nacido con asfixia perinatal y EHI en nuestro país, y en su nombre a todo el equipo del laboratorio de Neonatología básica del Depto. de Neonatología del Hospital de Clínicas.
Al Depto. de Enfermería y en especial a todo el personal de enfermería del servicio de recién nacidos del CHPR, licenciados y auxiliares, que cuidaron a estos y otros pacientes con asfixia perinatal, contribuyendo de manera fundamental en la mejoría de la calidad de atención.
A todos los colegas médicos del servicio de recién nacidos del CHPR, por su colaboración en la realización de este estudio y la atención de estos pacientes.
A la Dra. Carmen Gutiérrez y en su nombre al Servicio de Anatomía Patológica por los datos histológicos placentarios.
A la Dra. Andrea Lanza por los datos estadísticos aportados.
Referencias bibliográficas
1. Vannucci S, Hagberg H. Hypoxia-ischemia in the immature brain. J Exp Biol 2004; 207(Pt 18):3149-54.
2. Robertson C, Finer N, Grace MG. School performance of survivors of neonatal encephalopathy associated with birth asphyxia at term. J Pediatr 1989; 114(5):753-60.
3. Ferriero D. Neonatal brain injury. N Engl J Med 2004; 351(19):1985-95.
4. Lawn J, Cousens S, Zupan J; Lancet Neonatal Survival Steering Team. 4 million neonatal deaths: when? Where? Why? Lancet 2005; 365(9462):891-900.
5. Gluckman P, Wyatt J, Azzopardi D, Ballard R, Edwards A, Ferriero D, et al. Selective head cooling with mild systemic hypothermia after neonatal encephalopathy: multicentre randomized trial. Lancet 2005; 365(9460):663-70.
6. Shankaran S, Laptook A, Ehrenkranz R, Tyson J, McDonald S, Donovan E, et al; National Institute of Child Health and Human Development Neonatal Research Network. Whole-body hypothermia for neonates with hypoxic-ischemic encephalopathy. N Engl J Med 2005; 353(15): 1574-84.
7. Eicher D, Wagner C, Katikaneni L, Hulsey T, Bass W, Kaufman D, et al. Moderate hypothermia in neonatal encephalopathy: safety outcomes. Pediatr Neurol 2005; 32(1): 18-24.
8. Schulzke S, Rao S, Patole S. A systematic review of cooling for neuroprotection in neonates with hypoxic ischemic encephalopathy: are we there yet? BMC Pediatr 2007; 7:30.
9. Jacobs S, Berg M, Hunt R, Tarnow-Mordi W, Inder T, Davis P. Cooling for newborns with hypoxic ischaemic encephalopathy. Cochrane Database Syst Rev 2013; (1):CD003311.
10. Gunn A, Hoehn T, Hansmann G, Bührer C, Simbruner G, Yager J, et al. Hypothermia: an evolving treatment for neonatal hypoxic ischemic encephalopathy. Pediatrics 2008; 121(3):648-9
11. Higgins R, Raju T, Edwards A, Azzopardi D, Bose C, Clark R, et al; Eunice Kennedy Shriver National Institute of Child Health and Human Development Hypothermia Workshop Speakers and Moderators. Hypothermia and other treatment options for neonatal encephalopathy: an executive summary of the Eunice Kennedy Shriver NICHD workshop. J Pediatr 2011; 159(5):851-858.e1.
12. Magalhães M, Rodrigues F, Chopard MR, Melo V, Melhado A, Oliveira I, et al. Neuroprotective body hypothermia among newborns with hypoxic ischemic encephalopathy: three-year experience in a tertiary university hospital. A retrospective observational study. Sao Paulo Med J 2015; 133(4):314-9.
13. Azzopardi D, Edwards A. Hypothermia. Semin Fetal Neonatal Med 2007; 12(4):303-10.
14. Valera M, Berazategui J, Saa G, Olmo C, Sepúlveda T, Buraschi MF, et al. Implementación de un programa para prevenir el daño neurológico de la encefalopatía hipóxico isquémica en Buenos Aires: hipotermia terapéutica. Arch Argent Pediatr 2015; 113(5):437-43. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_pdf&pid=S0325-00752015000500010&lng=es&nrm=iso&tlng=es. [Consulta: 20 setiembre 2015].
15. Tagin MA, Woolcott C, Vincer MJ, Whyte R, Stinson D. Hypothermia for neonatal hypoxic ischemic encephalopathy: an updated systematic review and meta-analysis. Arch Pediatr Adolesc Med 2012; 166(6):558-66.
16. Galvao T, Silva MT, Marques MC, de Oliveira N, Pereira MG. Hypothermia for perinatal brain hypoxia-ischemia in different resource settings: a systematic review. J Trop Pediatr 2013; 59(6):453-9.
17. Pauliah S, Shankaran S, Wade A, Cady E, Thayyil S. Therapeutic hypothermia for neonatal encephalopathy in low- and middle-income countries: a systematic review and meta-analysis. PLoS One 2013; 8(3):e58834.
18. Silvera F. Hipotermia en recién nacidos con asfixia perinatal. Arch Pediatr Urug 2011; 82(3):147-58. Disponible en: http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-12492011000300004&lng=es. [Consulta: 20 setiembre 2015].
19. Sarnat H, Sarnat MS. Neonatal encephalopathy following fetal distress: a clinical and electroencephalographic study. Arch Neurol 1976; 33(10):696-705.
20. Martínez-Biarge M, Madero R, González A, Quero J, García-Alix A. Perinatal morbidity and risk of hypoxic-ischemic encephalopathy associated with intrapartum sentinel events. Am J Obstet Gynecol 2012; 206(2):148.e1-7.
21. Mir I, Johnson-Welch S, Nelson D, Brown L, Rosenfeld C, Chalak L. Placental pathology is associated with severity of neonatal encephalopathy and adverse developmental outcomes following hypothermia. Am J Obstet Gynecol 2015; 213(6):849.e1-7.
22. Gutiérrez MC, Beltramo P, Scavone C. Hallazgos placentarios en casos de parálisis cerebral. Arch Pediatr Urug 2009; 80(3): 178-83. Disponible en: http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-12492009000300003&lng=es&nrm=iso. [Consulta: 20 setiembre 2015].
23. Lachapelle J, Chen M, Oskoui M, Ali N, Brown R, Wintermark P. Placental pathology in asphyxiated newborns treated with therapeutic hypothermia. J Neonatal Perinatal Med 2015 Mar 12. [Epub ahead of print].
24. Shankaran S. Therapeutic hypothermia for neonatal encephalopathy. Curr Opin Pediatr 2015; 27(2):152-7.
25. Papile L, Baley J, Benitz W, Cummings J, Carlo W, Eichenwald E, et al; Committee on Fetus and Newborn. Hypothermia and neonatal encephalopathy. Pediatrics 2014; 133(6):1146-50.
26. Smit E, Liu X, Jary S, Cowan F, Thoresen M. Cooling neonates who do not fulfil the standard cooling criteria - short- and long-term outcomes. Acta Paediatr 2015; 104(2):138-45.
27. Simbruner G, Mittal R, Rohlmann F, Muche R; neo.nEURO.network Trial Participants. Systemic hypothermia after neonatal encephalopathy: outcomes of neo.nEURO.network RCT. Pediatrics 2010; 126(4):e771-8.
28. Inder T, Hunt R, Morley C, Coleman L, Stewart M, Doyle L, et al. Randomized trial of systemic hypothermia selectively protects the cortex on MRI in term hypoxic-ischemic encephalopathy. J Pediatr 2004; 145(6):835-7.
29. Moraes M, Silvera F, Borbonet D, Toureilles A, Vergara A, Bustos R. Atención neonatal del recién nacido deprimido severo de término. Arch Pediatr Urug 2005; 76(3):202-9. Disponible en: http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-12492005000300003 &lng=es. [Consulta: 20 setiembre 2015].
30. Pappas A, Shankaran S, Laptook A, Langer J, Bara R, Ehrenkranz R, et al; Eunice Kennedy Shriver National Institute of Child Health and Human Development Neonatal Research Network. Hypocarbia and adverse outcome in neonatal hypoxic-ischemic encephalopathy. J Pediatr 2011; 158(5):752-758.e1.
31. Shankaran S. The postnatal management of the asphyxiated term infant. Clin Perinatol 2002; 29(4):675-92.
32. Kapadia V, Chalak L, DuPont T, Rollins N, Brion L, Wyckoff MH. Perinatal asphyxia with hyperoxemia within the first hour of life is associated with moderate to severe hypoxic-ischemic encephalopathy. J Pediatr 2013; 163(4): 949-54.
34. Thoresen M, Hellström-Westas L, Liu X, de Vries L. Effect of hypothermia on amplitude-integrated electroencephalogram in infants with asphyxia. Pediatrics 2010; 126(1):e131-9.
35. Gunn A, Gunn T, Gunning MI, Williams C, Gluckman P. Neuroprotection with prolonged head cooling started before postischemic seizures in fetal sheep. Pediatrics 1998; 102(5):1098-106.
36. Kendall G, Kapetanakis A, Ratnavel N, Azzopardi D, Robertson N; Cooling on Retrieval Study Group. Passive cooling for initiation of therapeutic hypothermia in neonatal encephalopathy. Arch Dis Child Fetal Neonatal Ed 2010; 95(6):F408-12.
37. Hallberg B, Olson L, Bartocci M, Edqvist I, Blennow M. Passive induction of hypothermia during transport of asphyxiated infants: a risk of excessive cooling. Acta Paediatr 2009; 98(6):942-6.
38. Sarkar S, Barks J, Bhagat I, Donn S. Effects of therapeutic hypothermia on multiorgan dysfunction in asphyxiated newborns: whole-body cooling versus selective head cooling. J Perinatol 2009; 29(8):558-63.
39. Laptook A, Tyson J, Shankaran S, McDonald S, Ehrenkranz R, Fanaroff A, et al; National Institute of Child Health and Human Development Neonatal Research Network. Elevated temperature after hypoxic-ischemic encephalopathy: risk factor for adverse outcomes. Pediatrics 2008; 122(3):491-9.
40. Glass H, Wusthoff C, Shellhaas R, Tsuchida T, Bonifacio S, Cordeiro M, et al. Risk factors for EEG seizures in neonates treated with hypothermia: a multicenter cohort study. Neurology 2014; 82(14):1239-44.
41. Srinivasakumar P, Zempel J, Wallendorf M, Lawrence R, Inder T, Mathur A. Therapeutic hypothermia in neonatal hypoxic ischemic encephalopathy: electrographic seizures and magnetic resonance imaging evidence of injury. J Pediatr 2013; 163(2):465-70
42. Prempunpong C, Efanov I, Sant’anna G. The effect of the implementation of therapeutic hypothermia on fluid balance and incidence of hyponatremia in neonates with moderate or severe hypoxic-ischaemic encephalopathy. Acta Paediatr 2013; 102(11):e507-13.
43. Bauman ME, Cheung P, Massicotte MP. Hemostasis and platelet dysfunction in asphyxiated neonates. J Pediatr 2011; 158(2 Suppl):e35-9.
44. Forman K, Wong E, Gallagher M, McCarter R, Luban N, Massaro A. Effect of temperature on thromboelastography and implications for clinical use in newborns undergoing therapeutic hypothermia. Pediatr Res 2014; 75(5):663-9.
Correspondencia: Dr. Fernando Silvera.
Correo electrónico: silverafernando5@gmail.com