Antecedentes
Los DAI han impactado en el tratamiento de la muerte súbita cardíaca mediante el uso de terapias de sobreestimulación y/o de choques de desfibrilación capaces de interrumpir arritmias ventriculares que determinan riesgo vital1,2. Sin embargo, el número de choques que recibe un paciente, apropiados o inapropiados, se ha asociado a una peor evolución3,4. Minimizar este número debe ser un objetivo clínico. Los choques inapropiados secundarios a arritmias potencialmente no sostenidas, arritmias supraventriculares o sensado anormal generan múltiples efectos adversos, destacándose el deterioro en la calidad de vida, trastornos psiquiátricos, efectos proarrítmicos y mayor mortalidad5. Los estudios disponibles refieren una incidencia no despreciable de este fenómeno oscilando entre 9% y 18% para los choques inapropiados y de 21% a 38% para los apropiados, variación vinculada en muchos casos a la programación del dispositivo3,6-8. Los pacientes jóvenes portadores de DAI con criterio de prevención primaria y con fibrilación auricular (FA) previa constituyen el subgrupo donde los choques inapropiados son más frecuentes9-11. Existe evidencia de que, definiendo zonas para las terapias con rangos de frecuencia altos y tiempos de detección prolon gados de acuerdo a la patología de base se disminuye efectivamente el nú mero de terapias sin aumentar la morta lidad12-15.
En Uruguay no existen datos sobre si estos cambios de programación de los DAI han tenido impacto en la incidencia de choques apropiados e inapropiados, como tampoco se han evaluado predictores de tales acontecimientos.
Objetivo
Determinar la incidencia acumulada de choques apropiados e inapropiados en una cohorte de pacientes portadores de DAI y el impacto del cambio de programación en el número de estos choques. Evaluar la existencia de predictores de los mismos.
Material y método
Estudio de cohorte retrospectiva observacional de 191 pacientes vivos con indicación de implante de DAI en el período comprendido entre diciembre de 1991 y abril de 2016. Se consideraron los primoimplantes y recambios del dispositivo siempre y cuando el servicio contara con seguimiento del paciente.
La indicación de implante se realizó con criterio de prevención secundaria en 157/191pacientes (82%). Se definió como choque apropiado a aquel producido en respuesta a una taquicardia ventricular (TV) o fibrilación ventricular (FV), mientras que los choques secundarios a otras causas se consideraron inapropiados (taquicardia sinusal, FA, otros). Se consideró tormenta eléctrica a aquellas arritmias malignas que provocan tres o más interven ciones del dispositivo en 24 horas.
El seguimiento de los pacientes consistió en controles clínicos y del dispositivo, con periodicidad establecida de antemano (cada 3-6 meses). Por otra parte, se instruyó a los pacientes para que acudieran al servicio en caso de presentar una descarga. Los datos y electrogramas de los eventos se imprimen y se registran en una planilla junto a los tratamientos recibidos o cambios de programación efectua dos.
Las características de la población se describen en la Tabla 1.
Tabla 1: Características basales de la población.
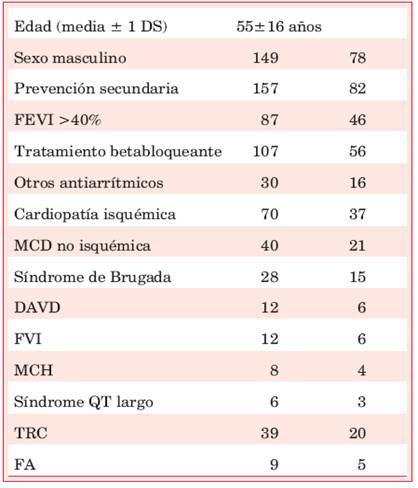
MCD: miocardiopatía dilatada; DAVD: displasia arritmogénica del ventrículo derecho; FVI: fibrilación ventricular idiopática; MCH: miocardiopatía hipertrófica; TRC: terapia de resincronización
cardíaca; FA: fibrilación auricular.
Procedimiento de implante
El procedimiento de implante se realizó en sala de electrofisiología mediante técnica transvenosa (punción subclavia y/o disección de vena cefálica) por dos operadores. Desde el 2010 no se realiza test de desfibrilación de forma sistemática1.
Programación
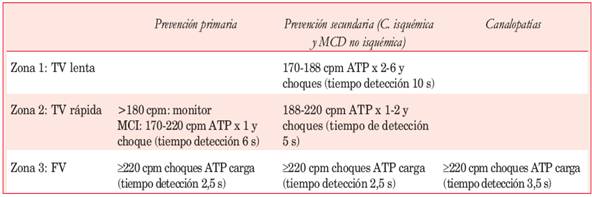
A partir de enero de 2013, en 75 pacientes (39%) la programación se ajustó a las recomendaciones actuales. Considerando los datos de los estudios internacionales, se ajustó la misma según fuera el paciente portador de miocardiopatía dilatada/isquémica, canalopatía o con DAI implantado con criterio de prevención primaria. Los cambios principales incluyeron prolongación de los tiempos de detección y rangos de frecuencia más altos para la entrega de terapias. La Tabla 2 resume el protocolo de progra mación del servicio desde esa fecha.
Métodos estadísticos
Se consideró la incidencia acumulada de choques apropiados e inapropiados y tiempo al evento. A través de un análisis univariado se estudió la probabilidad acumulada de choques según edad, tipo de cardiopatía, FEVI, uso de TRC y programación. Se realizó análisis multivariado mediante modelo de regresión logística binaria para identificar cuál de las variables previamente consideradas se asocia en forma independiente a la presencia de choques. Para compensar las diferencias en los períodos de seguimiento de los pacientes con la programación actual y la tradicional se determinó la tasa de incidencia que toma en cuenta el número de eventos y el tiempo total hasta el primer evento en el denominador y razón de tasa de incidencia entre los pacientes expuestos a la programación actual y a la progra mación tradicional. Se utilizó el SPSS V.17 (alfa= 0,05).
Resultados
Incidencia global de choques
Con una mediana de seguimiento de tres años la incidencia acumulada de choques apropiados fue 31% (59/191 p) (IC95% 24,4-37,9), mientras que la incidencia acumulada de choques inapropiados fue 17% (32/191 p) (IC95% 11,7-22,8).
Choques según ritmo y cardiopatía
Dentro de los pacientes que recibieron choques apropiados, en 42/59 (71%) el ritmo responsable de la terapia fue TV, y en 17/59 (29%) FV. Durante el seguimiento, 24/59 pacientes (41%) experimentaron dos o más eventos que requirieron choques apropiados. Tres pacientes (5%) tuvieron tormenta eléc trica.
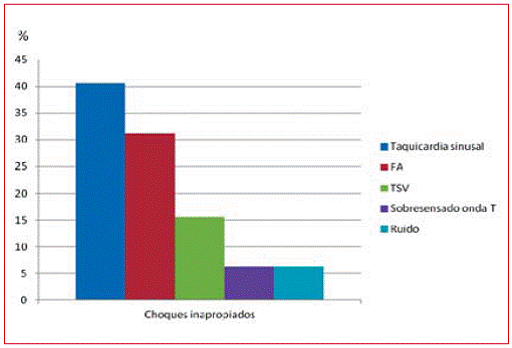
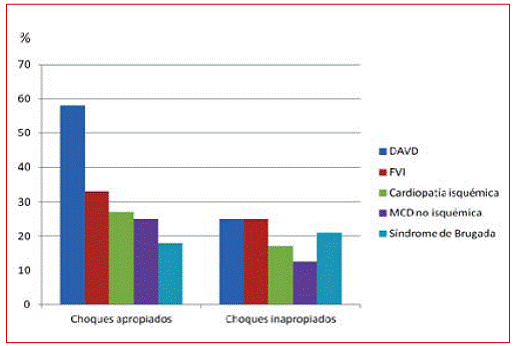
Las causas más frecuentes de choques inapropiados fueron la taquicardia sinusal en 13/32 pacientes (41%) y la FA en 10/32 (31%) (Figura 1). Cuando se evalúan los choques inapropiados según la cardiopatía de base, proporcionalmente los pacientes con fibrilación ventricular idiopática (FVI) y displasia arritmogénica del ventrículo derecho (DAVD) tienen más choques (3/12, 25% cada uno), el síndrome de Brugada (6/28, 21%) y la cardiopatía isquémica (12/70 p, 17%). Considerando los choques apropiados, la DAVD es la cardiopatía con más frecuencia de eventos (7/12 p, 58%), seguida por la FVI (4/12 p, 33%) (Figura 2).
Choques según programación
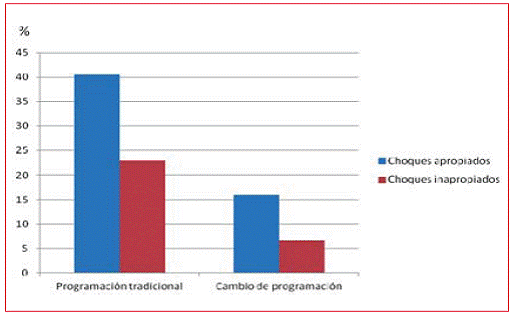
Con la programación tradicional la incidencia de choques apropiados fue de 40,5% (47/116 p) y 23% de choques inapropiados (27/116 p). La incidencia de choques apropiados e inapropiados en los pacientes con la nueva programación fue de 16% (12/75 p) y de 6,7% (5/75 p), respectivamente (Figura 3).
Factores predictores de choques
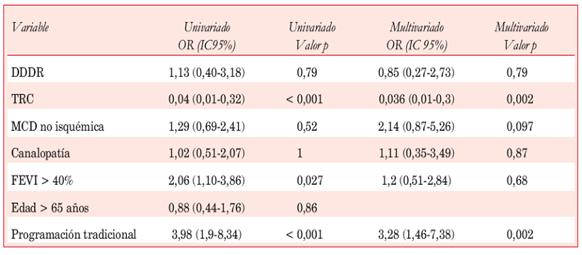
Choques inapropiados: en el análisis univariado se asociaron con la programación tradicional (OR 5,51 IC95% 1,85-16,43 p=0,001) y con la presencia de choques apropiados (OR 5,13 IC95% 2,3-11,43 p=0,0001), y constituyeron predictores independientes en modelo de regresión logística. El uso de TRC que aparece en el análisis univariado asociado a un menor número de choques no alcanza la significación estadística en el análisis multivariado (Tabla 3).
Tabla 3: Predictores de choques inapropiados.
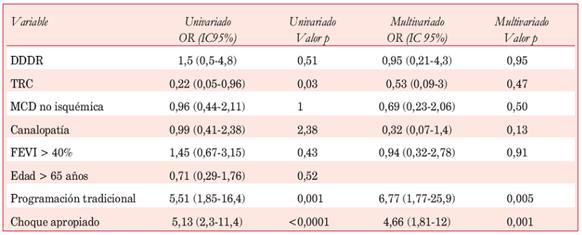
DDDR: estimulación bicameral con respuesta en frecuencia.
Choques apropiados: los choques apropiados se asociaron con programación tradicional (OR 3,98 IC95% 1,9-3,84 p < 0,001) y FEVI >40% (OR 2,06 IC95% 1,10-3,86 p=0,027), mientras que el uso de TRC se asoció con una menor incidencia de eventos (OR 0,04 IC95% 0,01-0,32 p<0,001) y constituyó un predictor negativo independiente en el análisis multivariado (OR 0,036 IC95% 0,01-0,3 p=0,002) (Tabla 4).
Densidad de incidencia
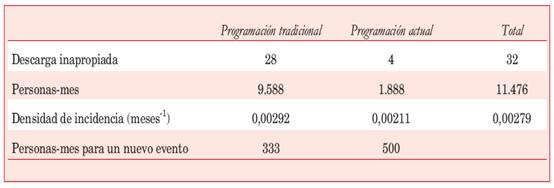
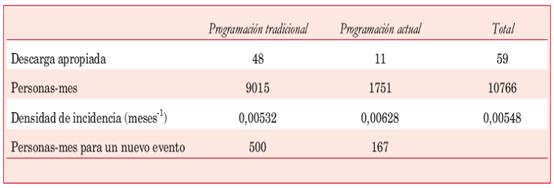
Para compensar la diferencia en los tiempos de seguimiento de los pacientes con programación tradicional y actual se calculó la densidad de incidencia y su razón que es el cociente entre densidad de incidencia de la programación actual y tradicional para las descargas apropiadas e inapropiadas respec tivamente (Tabla 5 y Tabla 6).
Densidad de incidencia de descargas inapropiadas
Razón de densidad de incidencia = 0,00211/ 0,00292=0,72, la incidencia de descarga inapropiada con la programación no tradicional es el 72% de la incidencia con programación tradicional. La programación no tradicional presenta una incidencia menor de descargas inapropiadas.
Densidad de incidencia de descargas apropiadas
Razón de densidad de incidencia = 0,00628/ 0,00532=1,18. La incidencia de descarga apropiada con la programación no tradicional es 18% mayor.
Razón de Densidad de incidencia inapropiada/Densidad de incidencia apropiada
Programación no tradicional: 0,00211 / 0,00628 = 0,33. Cada tres descargas apropiadas hay una inapropiada.
Programación tradicional: 0,00292/0,00532=0,55. Cada dos descargas apropiadas hay una inapropiada. Dicho de otra forma, cada tres descargas, dos son apropiadas y una inapropiada.
La utilización de la nueva estrategia reduce la proporción de descargas inapropiadas de una cada tres a una cada cuatro.
Discusión
Este estudio muestra que el cambio de programación siguiendo la evidencia actual tiene un impacto favorable en la cohorte de pacientes estudiados con una disminución global significativa de los choques. También se observó que la incidencia de choques inapropiados se redujo 28% con respecto a la programación tradicional. Se identificaron como predictores de choques inapropiados la programación tradicional y la presencia de choques apropiados mientras que la TRC se asoció significativamente a menor incidencia de eventos. Como contrapartida, la incidencia de choques apropiados se incrementó 18% en los pacientes receptores de la programación actual y dentro de las variables estudiadas solo la TRC parece constituir un factor protector independiente.
El concepto de programación óptima ha cambiado sustancialmente debido a la asociación observada entre las descargas del dispositivo (tanto apropiadas como inapropiadas) y mortalidad3,6,8,16. La morbilidad asociada a los choques también es importante e incluye ansiedad, depresión y estrés postraumático. Implica consultas frecuentes en los servicios de urgencia, internaciones, recambios precoces del dispositivo y aumento de los costos sanitarios. Considerando la posibilidad de que algunos episodios arrítmicos son autolimitados, la estrategia de prolongar los tiempos de detección fue explorada en varios ensayos, incluyendo el PREPARE16, donde se demostró una reducción significativa de choques inapropiados y choques innecesarios por TV. Posteriormente, los estudios RELEVANT17 y MADIT-RIT15 confirmaron estos resultados para pacientes en prevención primaria con disfunción ventricular izquierda. Con respecto a los rangos de frecuencia, en un estudio observacional el menor riesgo de terapias tanto apropiadas como inapropiadas se asoció a frecuencias de detección mayores de 200 cpm18. Tanto el estudio DECREASE19 como PROVIDE20 mostraron reducción de eventos con la programación de frecuencias de corte elevadas sin aumentar la mortalidad.
En nuestra cohorte, la incidencia global de eventos es comparable a la informada por numerosos estudios publicados sobre el tema3,6-8. El número de pacientes es inferior, pero el tiempo prolongado de seguimiento permite compensar esta deficiencia. Es importante destacar que ciertas disparidades pueden estar vinculadas al sistema de prestación de recursos en nuestro país, ya que los implantes de DAI en prevención primaria no tienen financiación por parte del Fondo Nacional de Recursos y por lo tanto constituyen una minoría de pacientes.
Como en la mayoría de los estudios, existe predominio del sexo masculino y de la etiología isquémica. Sin embargo, esta similitud con la evidencia no se mantiene en el caso de la FA; la proporción de pacientes portadores de FA fue relativamente baja (menor a 5%), lo que podría explicar que esta arritmia no fuera la causa principal de choques inapropiados3.
En cuanto al análisis de predictores de eventos, los choques apropiados constituyeron predictores independientes de la presencia de choques inapropiados. Este resultado coincide con el observado en el estudio MADIT II3. Se proponen como mecanismos capaces de explicar esta asociación que la arritmia ventricular o su tratamiento (ATP o choque) desencadene FA, efectos proarrítmicos de las terapias, la presencia de un factor común para arritmias supra y ventriculares o una categorización incorrecta de los episodios. Los pacientes con choques apropiados tienen en general una enfermedad cardíaca más severa que probablemente también afecte a las aurículas.
El uso de TRC constituyó un factor protector de choques apropiados en el análisis uni y multivariado. Esto puede atribuirse a un efecto beneficioso en la FEVI con disminución de la incidencia de arritmias ventriculares. En el caso de los choques inapropiados se ha postulado un efecto protector de la resincronización en la aparición y perpetuación de la FA9. Si bien existió una asociación estadísticamente significativa en el análisis univariado, no constituyó un predictor independiente. El uso de dispositivos de doble cámara no se asoció a menos eventos inapropiados, a pesar de que la presencia de un cable auricular permite una mejor clasificación del ritmo. Concordante con estos hallazgos, varios estudios han fallado en demostrar algún beneficio en impedir terapias inapropiadas por arritmias supraventriculares22,23. En el trabajo de Deisenhofer y colaboradores23 concluyen que el implante de DAI DDD vs VVI es igualmente seguro y efectivo para el tratamiento de arritmias malignas.
En el análisis univariado se observó una asociación positiva de la FEVI >40% con la presencia de choques apropiados. Esto podría explicarse por un sesgo secundario, no todos los pacientes tenían un ecocardiograma reciente (fundamentalmente los portadores de síndrome de Brugada), aunque también podría considerarse que una importante proporción de pacientes con FEVI normal experimentan choques por presentar canalopatías donde la frecuencia de eventos es más alta.
El uso de drogas antiarrítmicas, específicamente betabloqueantes, es inferior al citado en los estudios SCD-HeFT6, COMPANION7, PROVIDE21 y ADVANCE III24, aunque vale la pena aclarar que son ensayos de pacientes con insuficiencia cardíaca y FEVI severamente deteriorada donde los fármacos betabloqueantes constituyen pilares del tratamiento médico.
El aspecto que destacamos de nuestros datos es el descenso marcado de las terapias inapropiadas con el uso de la programación actual, que se mantiene cuando se tienen en cuenta las diferencias en los tiempos de seguimiento. Mientras que con la programación tradicional 23% experimentaron choques, cuando se considera la programación actual este porcentaje se reduce a 6,6%. Si se compara con algunos estudios como el MADIT-RIT15, DECREASE20 y PROVIDE21, los choques inapropiados fueron significativamente menores y la reducción con el ajuste de parámetros también fue menor. Si bien en nuestra población los pacientes en prevención primaria son minoría, es importante considerar que los resultados de los estudios MADIT-RIT y PROVIDE mostraron beneficios en términos de prolongación del tiempo al primer evento y reducción en el número de choques utilizando parámetros similares a los empleados en el servicio15,21. Solo el estudio ADVANCE III, que enroló a pacientes con implante de DAI en prevención secundaria, demostró reducción significativa de terapias utilizando tiempos de detección más prolongados24. El presente trabajo muestra que los cambios en la programación son también bene ficiosos en prevención secundaria.
En referencia al hallazgo de un aumento de la incidencia de choques apropiados con la terapia actual, no tenemos una explicación clara. Debemos, sin embargo, mencionar que el descenso de choques apropiados con los cambios de programación no ha sido tan impactante en las publicaciones, e incluso se han observado resultados neutros1,25.
Conclusión
La incidencia acumulada de choques apropiados e inapropiados es frecuente en la población estudiada y concuerda con los datos internacionales. La programación del dispositivo de acuerdo a las recomendaciones actuales se asoció con una reducción en la incidencia de choques inapropiados. La programación tradicional y los choques apropiados fueron predictores independientes de choques inapropiados, mientras que el uso de TRC fue predictor negativo independiente de descargas apropiadas.