Introducción
Anualmente se realizan alrededor de 300 millones de procedimientos quirúrgicos considerados mayores en todo el mundo y esta cifra sigue aumentando1. Cirugía mayor o de alto riesgo es un término de uso frecuente pero no óptimamente definido, los expertos de la Asociación Europea de Cirugía la definieron en función de factores preoperatorios, como la comorbilidad preexistente, el estado funcional previo de los pacientes; factores relacionados con la magnitud y complejidad del procedimiento; y factores postoperatorios, como sus consecuencias fisiopatológicas, el nivel de cuidados necesario y los resultados clínicos consecutivos 2,3,4,5,6. Los riesgos de la cirugía son mínimos para la mayoría de los pacientes, la mortalidad tras una cirugía sin complicaciones es baja y estimaciones internacionales recientes sitúan esta cifra en menos del 1 %7,8. Sin embargo, existen grupos de alto riesgo; los principales procedimientos electivos y también los de emergencia se ofrecen a una población cada vez más anciana, con criterios de fragilidad y comórbida, condiciones asociadas con mayor morbimortalidad postoperatoria y marcada reducción de la capacidad fisiológica y funcional. Debido a esto, la atención se está enfocando cada vez más en la morbilidad quirúrgica como factor clave relacionado con la muerte y los eventuales malos resultados posoperatorios9. La mortalidad relacionada con la cirugía mayor en países desarrollados se estima entre un 3 y 4%, sin embargo, a pesar de muchas mejoras recientes en el cuidado perioperatorio, la cirugía mayor continúa estando asociada con morbilidad postoperatoria importante. Las complicaciones posoperatorias afectan hasta el 40% de los pacientes y este grupo representa el 80 % de las muertes posoperatorias 7 8. Estas complicaciones contribuyen significativamente a la duración de la estancia hospitalaria y al aumento de los costos relacionados con la atención10,11,12,13. La proteicocirugía mayor somete a los pacientes a estrés físico, fisiológico, cognitivo y psicosocial. Se genera activación del sistema inmune, mediada por la liberación de hormonas neuroendocrinas, y la estimulación del sistema hipotálamo simpático, con la consiguiente liberación de catecolaminas y cortisol. De esta forma se desencadena una fase inicial de resistencia periférica a la insulina y un incremento del catabolismo proteico14. La magnitud de la respuesta inflamatoria es proporcional al grado de agresión quirúrgica; por tanto, cuanto mayor es la herida quirúrgica, la manipulación de órganos y la disección de tejidos, mayor es la respuesta metabólica desencadenada. Pero la respuesta biológica del organismo a una agresión (incluso cuando es controlada como una cirugía programada), también dependerá de su reserva fisiológica. Eventos adversos, como complicaciones (20%), discapacidad (10-20%), deterioro de la función (50%), y disfunción cognitiva (25%), pueden estar relacionados con la mala tolerancia al estrés quirúrgico15. A esto se suma el hecho de que los pacientes que desarrollan complicaciones, pero sobreviven para salir del hospital frecuentemente tienen una independencia funcional y una supervivencia a largo plazo reducidas y la mayoría de los pacientes no regresan a su nivel de función inicial incluso 8 semanas después de la cirugía16. Esta realidad contrasta con los resultados y la atención perioperatoria de los pacientes quirúrgicos cardíacos que, por definición, tienen una enfermedad comórbida grave y se someten a una cirugía mayor con mejores resultados. Varias razones podrían explicar por qué los resultados de los pacientes quirúrgicos cardíacos y no cardíacos difieren, pero es probable que la calidad de la atención perioperatoria sea una de las más importantes17.
Revisión de la literatura, desarrollo de argumentos y discusión
Recuperación mejorada luego de la cirugía mayor. ¿Necesario, pero no suficiente?
La optimización de la atención perioperatoria hasta hace poco tiempo se ha centrado en la atenuación de la respuesta al estrés quirúrgico y la mejora de la movilidad y la nutrición principalmente postoperatorias bajo el paraguas de la atención de recuperación mejorada después de la cirugía (Protocolo ERAS)18. La sociedad ERAS y otros grupos como Society of American Gastrointestinal and Endoscopic Surgeons (SAGES) han reemplazado los elementos generalmente innecesarios de la atención quirúrgica tradicional (por ej. el ayuno prolongado) por elementos basados en la evidencia que atenúen los aspectos negativos de la respuesta al estrés quirúrgico19,20. Los principios de ERAS se han perfeccionado y asimilado en numerosos tipos de cirugías en los últimos veinte años desde su conceptualización en 2001. Sin embargo, a pesar de los esfuerzos de varias sociedades afiliadas, como la Sociedad Europea de Nutrición Clínica y Metabolismo, el protocolo ERAS aún no se ha adoptado por completo21,22,23,24. Evidencia reciente ha demostrado que el cumplimiento del protocolo oscila solo entre el 60 % y el 65 % en el mejor de los casos, y que menos del 30 % de las cirugías se adhirieron a más del 70 % de cumplimiento de los principios ERAS25. Cuando se dividió en los componentes preoperatorio, intraoperatorio y posoperatorio, se observó que el cumplimiento del protocolo posoperatorio fue solo del 30 %.19 La mayoría de los programas de rehabilitación comienzan después de la cirugía y, para que los pacientes obtengan los mayores beneficios, múltiples estudios han recomendado al menos 1 o 2 meses de rehabilitación26,27.
Debatir el concepto de que la cirugía es el paso definitivo en la eliminación de su patología es importante, se sugiere que la recuperación postoperatoria no es un proceso pasivo e incluso comienza antes de la operación, es conocido que la morbilidad y la mortalidad postoperatorias son el producto de la condición preoperatoria del paciente, el grado de estrés quirúrgico provocado y la calidad de la atención quirúrgica brindada28. Se plantea que la respuesta fisiológica a la cirugía es un mecanismo de supervivencia innato diseñado para intentar restablecer la homeostasis precozmente después de la lesión quirúrgica; sin embargo, una respuesta de estrés inadecuada, exagerada o prolongada puede conducir a resultados adversos incluyendo el catabolismo de la proteína corporal29,30. Las intervenciones perioperatorias más modernas se destinan a moderar la respuesta al estrés quirúrgico para minimizar los efectos negativos producidos, incluido el catabolismo, manteniendo la homeostasis. La aplicación de diferentes componentes del fast-track podrían aportar beneficios evidentes, pero posiblemente esto no sea suficiente y se pueda obtener mejores resultados si la mayor cantidad de factores preoperatorios modificables relacionados con el paciente se controlaran antes de la cirugía. Necesitamos una mejor optimización preoperatoria del estado basal del paciente, más allá de reducir la agresión que pueda suponer la cirugía. Para lograrlo probablemente sea necesario mejorar su estado funcional (estatus físico, nutricional y psicológico), ya que es uno de los factores implicados en la mala evolución postoperatoria y sobre el que podemos actuar. En este sentido, la comunidad médica reconoce cada vez más la importancia de toda la vía de atención perioperatoria, que incluye: la evaluación preoperatoria, la optimización de enfermedades médicas coexistentes, las vías de atención integradas relevantes para el procedimiento quirúrgico, las listas de verificación quirúrgica, la monitorización hemodinámica avanzada durante la cirugía, la admisión temprana a cuidados intensivos, la existencia de servicios de extensión de cuidados críticos y la planificación del alta hospitalaria en colaboración con la medicina de atención primaria31,32. Un tercio de las poblaciones quirúrgicas pueden estar “inactivas” antes de la cirugía y la mala aptitud física predice un resultado perioperatorio adverso. Evidencia reciente ha demostrado la importancia pronóstica de la malnutrición, la fragilidad y de la sarcopenia preoperatoria (pérdida de la masa, calidad y función muscular esquelética) en pacientes quirúrgicos y es un predictor independiente de complicaciones y resultados postoperatorios, por lo que es un aspecto que debe ser mejor abordado33,34,35,36,37.
Se plantea entonces que el preoperatorio pueda representar una ventana de oportunidad para potenciar y optimizar la salud de un individuo, brindando un “amortiguador” compensatorio ante la inminente y predecible reducción de la reserva fisiológica posoperatoria.
Prehabilitación. ¿Un paso más en la optimización del paciente quirúrgico?
Recientemente, el enfoque se ha desplazado hacia una mejor preparación de los pacientes para el procedimiento quirúrgico, emergiendo el concepto de prehabilitación en cirugía38. Aunque no existe una definición única de prehabilitación, ni un único modelo de implementación, esta intervención normalmente implica preparar activamente a los pacientes antes de la cirugía mediante ejercicio, apoyo nutricional, entrenamiento psicocognitivo o una combinación de estos39. Los modelos de prehabilitación han sido inicialmente descritos en cirugía torácica y cardiovascular, no obstante, la prehabilitación ha ganado popularidad en los últimos años y se está evaluando en varios contextos. Las cirugías de cáncer (40 %) fueron el enfoque más común de los estudios incluidas en una revisión general de revisiones sistemáticas publicada recientemente que incluyo a más de 28 mil pacientes, seguidas de los procedimientos mixtos (31 %), ortopedia (11 %), cardíaca y vascular (7 %), otros tipos de cirugía (7%) y abdominales no oncológicas (4%)15. Este modelo tiene como objetivo mejorar el acondicionamiento (funcional y nutricional) preoperatorio de los pacientes con el objetivo de mejorar los resultados posoperatorios.
Ejercicio Físico
La capacidad funcional es el resultado más comúnmente medido en la investigación de prehabilitación, es la habilidad para realizar y hacer frente a las actividades de la vida diaria, lo que requiere un esfuerzo integrado de los sistemas cardiovascular, pulmonar y muscular esquelético reconociendo la interconexión entre los estados físico, psicológico, metabólico y nutricional40. Las mejoras en estos parámetros a menudo se evalúan objetivamente midiendo composición corporal, marcadores de la fuerza de los músculos respiratorios (p. ej., la presión inspiratoria máxima) y la distancia recorrida durante un período de tiempo específico (p. ej., la prueba de caminata de seis minutos)41. Aunque existe variabilidad en tiempos y ejercicios a realizar, la mayoría de los grupos establecen programas de 4-8 semanas de entrenamiento ya que ese período permite obtener incrementos evidentes en la capacidad funcional del paciente. La mayoría de los programas incluyen una actividad aeróbica diaria asociada con ejercicios de musculación al menos 3 veces por semana42. Estos deben estar adecuados a la capacidad de cada paciente y sobre todo deben ser sencillos si deseamos alcanzar una adherencia a su cumplimiento. Varios estudios prospectivos han identificado que el entrenamiento físico se puede realizar con éxito en el período de espera antes de la cirugía para mejorar la capacidad funcional43,44. Un metaanálisis reciente de ocho ECA entre 422 pacientes de cirugía abdominal mayor encontró que las intervenciones preoperatorias multimodales que incluían ejercicio físico producían un efecto protector contra la morbilidad posoperatoria y, en particular, las complicaciones pulmonares en comparación con la atención estándar45. No obstante, una revisión general reciente de 55 revisiones sistemáticas de la prehabilitación del cáncer identificó que había evidencia de certeza baja a muy baja de que la prehabilitación con ejercicios reduce el riesgo de complicaciones, el alta fuera del hogar y la duración de la estadía15.
Nutrición
El componente de nutrición de la prehabilitación multimodal esta enfocado principalmente en prevenir y tratar la desnutrición y como objetivo secundario aumentar las ganancias del ejercicio (capacidad de ejercicio, proteína corporal, fuerza) para mejorar la reserva fisiológica y la capacidad funcional46. Recientemente en un metaanálisis de 15 ECA, incluidos 3831 pacientes con diagnóstico de desnutrición que se sometieron a una variedad de procedimientos quirúrgicos identificaron que el apoyo nutricional perioperatorio disminuyó la incidencia de complicaciones y redujo la duración de la estancia hospitalaria. Sin embargo, la revisión de McIsaac, et al. identificó que había evidencia de certeza baja a muy baja de que la prehabilitación nutricional reduce el riesgo de complicaciones, la mortalidad y la duración de la estadía15. Por otro lado, la provisión de nutrientes anabólicos clave, incluida la proteína dietética, respalda las ganancias anabólicas y una dosis sustancial de aminoácidos supera la falla anabólica y estimula el anabolismo proteico en pacientes con cáncer. Las deficiencias de micronutrientes podrían potencialmente inhibir el potencial anabólico de la proteína dietética consumida y, por lo tanto, sirve como una justificación adicional para la optimización del estado nutricional previo a la cirugía.
Componente psicológico
Este componente tiene como objetivo apoyar el cambio de comportamiento, reforzando las intervenciones de ejercicio y nutrición, promover el bienestar mental antes de la cirugía, reducir el delirio postoperatorio y promover la resiliencia quirúrgica49,50. Los pacientes identifican la recepción de apoyo emocional de parte del equipo como una prioridad principal para los servicios de prehabilitación51. Un metaanálisis de intervenciones psicológicas preoperatorias prospectivas, en 605 pacientes con cáncer implementadas 1 o 2 semanas antes de la cirugía identificó que los resultados informados por los pacientes antes y después de la cirugía mejoraron con la prehabilitación psicológica52. No obstante, una revisión Cochrane reciente de ECA que incluyo a más de 10 mil participantes adultos que se sometieron a cirugía electiva informó que había evidencia de baja calidad de que las técnicas de preparación psicológica se asociaron con menor dolor posoperatorio, menor duración de la estancia y menos afecto negativo (como ansiedad, depresión) en comparación con los controles53.
Algunos estudios informan que los pacientes identifican la prehabilitación como una intervención de alta prioridad54,55. Sin embargo, la evidencia que respalda sus efectos en la mejora de los resultados y la disminución del uso de recursos sigue siendo heterogénea. Existen múltiples revisiones sistemáticas que proporcionan hallazgos inconsistentes15. A pesar de esta inconsistencia, se están explorando activamente la promoción o implementación de programas de prehabilitación quirúrgica. En la (figura 1) se conceptualiza el enfoque de prehabilitación con énfasis en la reserva fisiológica y la capacidad funcional previa56.
La prehabilitación es un concepto relativamente nuevo en el ámbito quirúrgico que surge como una evolución de los protocolos de rehabilitación multimodal o fast-track.
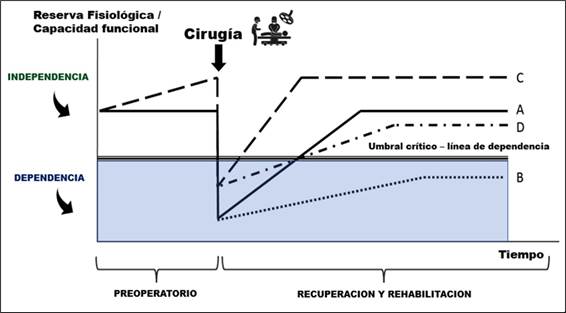
Figura 1: El concepto de la prehabilitación. Modificada de: Tew GA, Ayyash R, Durrand J, Danjoux GR. Clinical guideline and recommendations on pre-operative exercise training in patients awaiting major non-cardiac surgery. Anaesthesia. 2018 Jun;73(6):750-768
Después de una intervención quirúrgica mayor, todos los pacientes experimentan una caída aguda de la reserva fisiológica/capacidad funcional seguida de una fase de recuperación y rehabilitación (A). Una reserva fisiológica/capacidad funcional baja puede aumentar el riesgo de complicaciones perioperatorias y conducir a una recuperación más lenta, a veces incompleta (B). Un paciente prehabilitado puede poseer una mayor reserva fisiológica/capacidad funcional en el momento de la cirugía, facilitando una recuperación más rápida y completa (C). De manera crucial, en el caso de una recuperación complicada, los pacientes prehabilitados pueden estar mejor ubicados para conservar su independencia funcional y calidad de vida a largo plazo (D).
La recuperación mejorada después de la cirugía (ERAS) y las intervenciones de prehabilitación podrían modificar los resultados quirúrgicos de manera complementaria a través de la mediación de la respuesta al estrés quirúrgico. Las intervenciones ERAS minimizan la respuesta al estrés quirúrgico, mientras que las intervenciones de prehabilitación bien enfocadas podrían mejorar la reserva fisiológica y la capacidad funcional (figura 2).
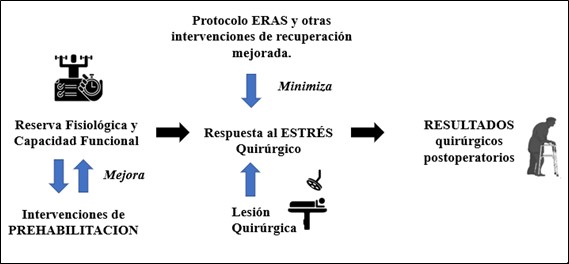
Figura 2: Las intervenciones perioperatorias modifican los resultados quirúrgicos a través de la mediación de la respuesta al estrés quirúrgico
Aunque existen evidencias de sus beneficios en algunas patologías e intervenciones, todavía se necesita más investigación que aborde las debilidades metodológicas identificadas en los estudios publicados y determine el impacto real y las indicaciones específicas de la prehabilitación. Asimismo, se deben establecer criterios claros para la selección de pacientes, el diseño de la intervención y las estrategias de optimización de la adherencia, así como los períodos de tiempo mínimos y óptimos necesarios para que los pacientes se beneficien de la prehabilitación. Estos aspectos son fundamentales para abordar la incertidumbre sustancial que existe actualmente sobre la efectividad y la aplicabilidad de estrategias destinadas a lograr una recuperación más efectiva después de cirugías mayores. Si la efectividad de esta técnica fuera demostrada, podría ser un nuevo camino para mejorar la seguridad del paciente ante una cirugía de alto riesgo, reduciendo la probabilidad de sufrir algún efecto adverso. Incluso, podría tenerse en cuenta como un ahorro para el sistema de salud si los costes posteriores, referidos a la estancia o a las recaídas, fueran significativamente menores tras aplicar un programa de prehabilitación. Los programas de prehabilitación están evolucionando a medida que los ensayos en curso mejoran nuestra comprensión de quién, qué y cómo los pacientes se benefician de la prehabilitación.
Conclusiones
Aunque actualmente no hay evidencia suficiente que respalde una recomendación específica, considerando una población quirúrgica en constante envejecimiento y fragilidad, junto con la creciente demanda de una recuperación rápida comparable a las condiciones prequirúrgicas, resulta prometedor explorar estrategias para mejorar la condición preoperatoria de los pacientes y reducir el estrés de la intervención quirúrgica. En conclusión, la prehabilitación quirúrgica emerge como una herramienta potencialmente valiosa en la mejora de los resultados quirúrgicos y, por lo tanto, merece una mayor atención y aplicación clínica.















