Introducción
La cirugía micrográfica de Mohs (CMM) es una técnica quirúrgica que consiste en la extirpación de los cánceres cutáneos, como el carcinoma basocelular (CBC) y espinocelular (CEC), con la ventaja del examen histológico del 100% de los márgenes quirúrgicos, logrando así la tasa de curación más alta con la máxima preservación de tejido sano circundante1,2.
El riesgo de un CBC o CEC se define por la capacidad de invasión local y riesgo de recidiva tumoral. Los criterios que se toman en cuenta para definir alto y bajo riesgo son: localización, tamaño, definición de los bordes, presencia de recidiva, inmunosupresión, asiento en un sitio que previamente recibió radioterapia, tipo histológico del tumor y presencia o no de invasión perineural3.
Se definen tres zonas de riesgo en el cuerpo: la zona H de alto riesgo, la zona M de mediano riesgo y la zona L de bajo riesgo. La zona H incluye el área de la “máscara de la cara” (parte central de la cara, párpados (incluyendo canto interno/externo), cejas, nariz, labios (porciones cutánea/mucosa/bermellón), maxilar inferior, oreja y periauricular, genitales, zonas perineal, zona perianal, manos, pies, pezones y areola). La zona M incluye mejillas, frente, cuero cabelludo, cuello y zona pretibial. La zona L comprende tronco y extremidades (excluyendo la zona pretibial, manos y pies). Existen además tres medidas de corte: 6 mm, 10 mm y 20 mm. Los tumores de alto riesgo son aquellos que se localizan en la zona H ≥6 mm, en la zona M ≥10mm y en la zona L ≥20 mm. Para esta clasificación en el momento del estudio se emplearon las guías de la National Comprehensive Cancer Network (NCCN) del 2020, pero una última actualización de estas guías considera un tumor de alto riesgo cuando: es mayor o igual a 20 mm en cualquier topografía y los tumores ubicado en zonas de cabeza, cuello, genitales, región pretibial, manos y pies; independiente de su tamaño3.
El objetivo general de este estudio es revisar las características de las CMM en pacientes con carcinomas cutáneos realizadas en la Cátedra de Dermatología Médico Quirúrgica del Hospital de Clínicas “Dr. Manuel Quintela” y en el Centro Clínico de Piel desde noviembre de 2013 a diciembre de 2020.
Los objetivos específicos incluyeron el análisis en la población estudiada de:
1. Características epidemiológicas.
2. Incidencia de los diferentes tipos de carcinomas cutáneos.
3. Localización de los diferentes carcinomas.
4. Tamaño tumoral al momento del tratamiento.
5. Tipo tumoral según su riesgo.
6. Tamaño del defecto quirúrgico final luego de la CMM.
7. Número de fragmentos y de fases requeridas al finalizar la CMM.
8. Origen primario o recurrente.
9. Tipos de reparaciones que se emplearon para la reconstrucción del defecto quirúrgico final.
10. Complicaciones del tratamiento.
11. Recidivas.
Material y métodos
Realizamos un estudio retrospectivo en el cual se incluyeron las CMM realizadas en la Unidad de Cirugía Dermatológica del Hospital de Clínicas “Dr. Manuel Quintela” y de una clínica privada Centro Clínico de Piel, entre noviembre de año 2013 hasta diciembre de 2020. Para la obtención de los datos se revisaron las fichas operatorias y las historias clínicas de los pacientes.
Se obtuvieron las siguientes variables: sexo, edad, antecedentes personales, departamento de procedencia (según residencia), fototipo de Fitzpatrick (I al VI), tipo de carcinoma (CBC, CEC), localización según región anatómica y según zona de riesgo (H: alto riesgo, M: riesgo medio, L: riesgo bajo), tamaño tumoral, número de fases, número de fragmentos, tamaño del defecto quirúrgico final, tipo de reconstrucción (cierre simple, colgajo, injerto, segunda intención), tumor primario o recurrente, si fue tratado previamente y complicaciones.
La CMM se realizó en la sala de cirugía ambulatoria de ambos centros. Todos los pacientes recibieron previamente la explicación del procedimiento y firmaron un consentimiento informado, tanto para el procedimiento como para el registro iconográfico y su posible publicación con fines científicos.
En cuanto a la técnica quirúrgica, previa anestesia local, se realizó el debulking de la lesión con bisturí y posteriormente se resecó el tumor dejando un margen de 1-2 mm mediante una incisión con un ángulo de 45 grados en la periferia, paralela a la superficie cutánea en profundidad.
Se realizaron las marcas de referencia sobre la muestra extraída y sobre el margen quirúrgico. Luego se prosiguió con las etapas de mapeo, corte y coloración de los márgenes internos de cada fragmento. Cada corte es ordenado, separado y numerado antes de ser entregado al técnico especialista en Mohs, quien realiza la tinción con hematoxilina y eosina. El examen de los cortes fue realizado in situ, inspeccionando el 100% de los márgenes. Si en alguno de los fragmentos persisten células tumorales se realiza una nueva fase, repitiendo el mismo procedimiento exclusivamente en la zona positiva hasta la extirpación completa del tumor. En la mayoría de los casos la reconstrucción del defecto se realizó bajo anestesia local y en el mismo tiempo quirúrgico.
Resultados
Entre las fechas señaladas se realizaron 641 CMM. El 54,9% se realizaron en hombres y 45,1% en mujeres. El promedio de edad fue de 69 años (con un rango de 22 y 97 años). En el rango de edad en que se realizaron más intervenciones fue entre los 61 y 80 años. En el caso de pacientes masculinos el promedio fue de 71,1 años; mientras que en las mujeres fue de 66,4 años.
La mayor proporción de pacientes provenía de la zona metropolitana con más del 75% de los casos.
Con respecto al fototipo de Fitzpatrick; el de mayor frecuencia correspondió al III, con el 53,0% de los pacientes, y sólo un 0,8% a pacientes con tipo I. No se registraron fototipos V y VI.
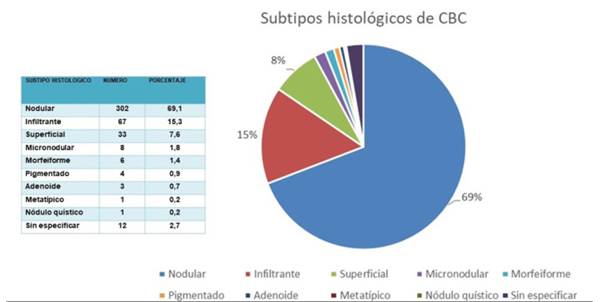
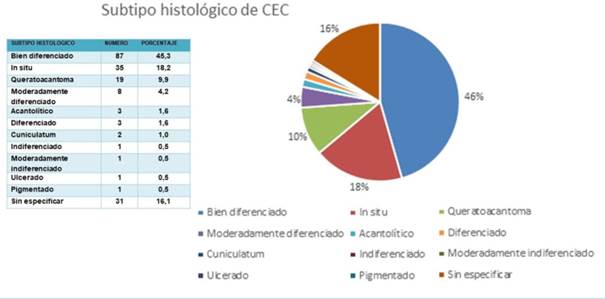
Del total de cirugías, el 68,2% correspondieron a CBC y el 31,8% a CEC. Dentro de los CBC, el subtipo histológico más frecuente (figura 1) correspondió al CBC nodular (68,2%); mientras que, en el CEC (figura 2), su subtipo más frecuente correspondió al bien diferenciado, con el 23,1%.
En relación con la localización tumoral, el 60,8% se localizó en una zona de alto riesgo (H), el 23,4% en zona de riesgo medio (M) y el 15,3% en zona de bajo riesgo (L).
Según la localización anatómica, el 79,4% de los tumores se presentaron en la cabeza, siendo la región nasal la más frecuente con el 24,8%. En cuanto al CBC, la mayor proporción se ubicó en la cabeza con el 84,4%; seguido del 6,4% en las extremidades, el 7,1% en el tronco, 1,8% en el cuello y un tumor se ubicó en la pelvis.
En el caso del CEC, la mayoría se presentó en la cabeza con un 70,3%. Del resto, el 21,4% se localizó en las extremidades, el 6,3% en el tronco, tres tumores en la pelvis y uno en el cuello.
Con relación al número de fases, el 60,4% requirió una sola fase, el 30,7% 2 fases; el 6,2% 3 fases y el 2,7% requirió 4 o más fases.
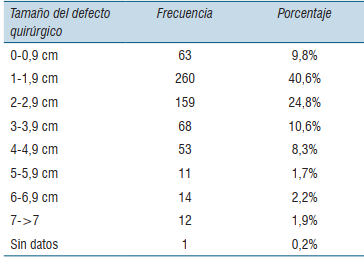
Con respecto al tamaño final de los defectos luego de la CMM, el 40.6% presentó un tamaño de 1 a 1,9 cm.
El 87,8% de los tumores estudiados fueron primarios, un 11,1% recidivas y 3 tumores presentaban persistencia. Un 12,5% habían recibido tratamiento previo.
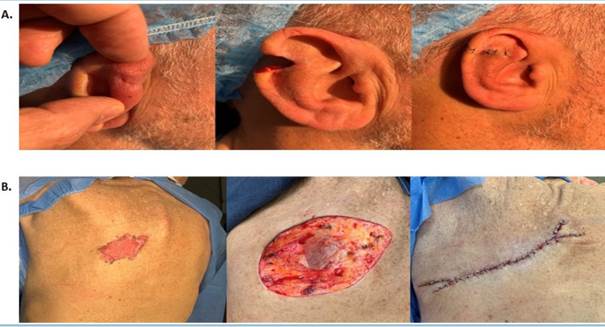
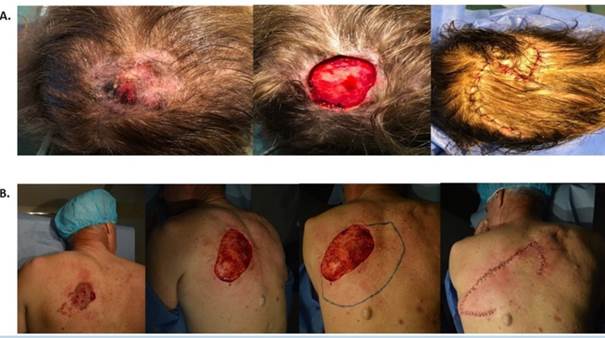
En cuanto a las reparaciones para la reconstrucción de los defectos utilizadas luego de la CMM, en el 48,7% se realizó por cierre simple (figura 3), 31,7% por colgajos (figura 4), 9,2% por cierre por segunda intención y solo un 2,2% de las cirugías requirieron injertos.
Con respecto a las complicaciones, se presentaron en sólo seis pacientes (0,9%) siendo: hematoma, infección de la herida, invasión ósea, necrosis y sangrado postoperatorio.
Se observaron 12 casos de recidiva (1,9%) del total de pacientes. Nueve de estos, se presentaron en la cabeza y los tres restantes en la zona de las extremidades. En relación con el tipo tumoral, cuatro fueron CBC (uno cordonal y tres nodulares) y ocho CEC (cinco bien diferenciados, dos moderadamente diferenciados y uno verrucoso). La mediana en tiempo de la recidiva correspondió a 16 meses con un mínimo de 2 años y un máximo de 2 años y 5 meses.
Discusión
La CMM se considera la técnica más adecuada para todos aquellos tumores considerados de alto riesgo teniendo en cuenta su localización, tamaño, clínica, histología, recurrencias y estado inmunológico del paciente4.
Con respecto a la procedencia de los pacientes, el 75% correspondía a usuarios de Montevideo, y el resto a pacientes del interior del país, estableciendo a la Cátedra de Dermatología como un referente a nivel nacional en cuanto a tumores cutáneos.
Coincidiendo con la literatura, los carcinomas cutáneos se presentan frecuentemente en los pacientes de piel clara5, con el 96,3% de los operados con CMM con fototipos de Fitzpatrick bajos (II y III), siendo el más frecuente el fototipo III.
La incidencia de los carcinomas también coincide con lo descrito en la literatura5,6, siendo el CBC el más frecuente con un 68,2% de los casos.
La edad media fue de 68,9 años, con un rango comprendido entre 22 y 97 años. Alonso et al. reportan una media de edad de 65 años con un rango de 30 a 91 años7.Macfarlane et al. reportan una media de 72,6 años con un rango entre 28 y 88 años8. El mayor porcentaje de las CMM que realizamos fueron en un rango de edad entre los 61 y 80 años, con un 51,2%. Este dato es concordante con la literatura, ya que los carcinomas, tanto CBC como CEC, se presentan en individuos de mayor edad que otros cánceres de piel como por ejemplo el melanoma, que se presenta a edades más tempranas.
En cuanto a los tipos histológicos de los carcinomas, en el caso de CBC el subtipo histológico más frecuente correspondió al nodular, con el 68,2%; mientras que en el CEC correspondió al bien diferenciado, con el 23,1%. Esto coincide con lo reportado por Alonso y colaboradores en su trabajo en donde el subtipo histológico patológico más frecuente para CBC fueron los no agresivos (nodular y superficial) con 52,38%7.
En cuanto a la localización tumoral en las zonas de riesgo, nuestros resultados también coinciden con lo descrito en la literatura. La localización más frecuente fue en la cabeza con el 79,4% de los casos y dentro de ésta las topografías más frecuentes fueron la nariz (24,8%), la región periorbitaria (14,7%) y la mejilla (13,6%). Cortés-Peralta y colaboradores reportan a la nariz como el sitio predominante con el 37,9% de los casos lo cual coincide con nuestro trabajo9.
El 87,8% de los carcinomas que intervenimos por medio de la CMM fueron tumores primarios, coincidiendo con Macfarlane y colaboradores que reportan un 72% de tumores primarios operados8 y Ruiz Salas y colaboradores que reportan un 62% de tumores primarios y un 25% de recurrencias10.
Con respecto al tamaño tumoral, para CBC el 35,3% de los tumores operados estaba en la categoría entre 1,0 y 1,9 cm, siendo el CEC el más frecuente con un 40,6%, seguidos del CBC con un 33,4%. Cardoso y colaboradores reportan que el tamaño de las lesiones operadas varió de 0,4 a 12 cm en el mayor diámetro (promedio de 2,4 ± 2,0) y 39 pacientes (50%) tuvieron lesiones iguales o mayor de 2,0 cm de diámetro11. En nuestro trabajo el 24,6% de los tumores operados fueron mayor o igual a 2 cm, siendo el CEC el más frecuente con un 33,9% y el CBC con un 19,7%.
Nuestros reportes se aproximan a lo descrito en la literatura en cuanto al número de fases, en donde el 60,4% requirió de una sola fase, el 30,7% dos fases, el 6,2% tres fases y el 2,7% más de tres fases. Macfarlane y colaboradores reportaron que de un total de 798 CMM, requirieron de una fase en el 58%, de dos fases un 34%, de tres fases un 6% y de cuatro fases un 1%8.
Con respecto al tamaño del defecto quirúrgico, el 40,6% presentó un tamaño entre 1 y 1,9 cm luego de la CMM, mientras que el 49,5% fue mayor de 2 cm (tabla 1).
Leibovitch y colaboradores, reportaron que de 11.127 pacientes con CBC operados con CMM en 10 años, el 41,9% de los defectos fueron menores a 2 cm y el 58,1% fueron mayores a 2 cm12.
En cuanto a los métodos reconstructivos, la mayoría de los defectos se cerraron por medio de cierre simple (48,7%) seguidos de los colgajos (32,4%). Se optó por injertos sólo un 2,2%. Brandão y colaboradores coinciden con nuestra serie en donde el cierre simple fue el método de reconstrucción más frecuente (39%), seguido por los colgajos13.
Como ya mencionamos, la nariz fue el área con mayor número de defectos quirúrgicos, por ende, la zona mayormente reparada (24,8%). El tipo de reparación más frecuentemente utilizado fueron los colgajos locales (53,6%). En la punta nasal, encontramos de utilidad, el colgajo “east-west”, mientras que para la pared nasal fueron varios los colgajos empleados, entre ellos, el colgajo OL, colgajo glabelar, colgajo de avance, colgajo AT y colgajo nasolabial. En el ala nasal se empleó el colgajo de Limberg y el colgajo de avance.
Las complicaciones posoperatorias se presentaron solo en cuatro pacientes (0,6%), siendo hematoma, necrosis, sangrado postoperatorio e infección de la herida. Tan y colaboradores en la reconstrucción de 186 casos con defectos del ala nasal reportan complicaciones posoperatorias infrecuentes: dos infecciones posoperatorias que se resolvieron con antibióticos14.
Las recidivas se observaron en 12 pacientes (1,9%) correspondiendo a ocho CEC y cuatro CBC, representando el 4,1% de todos los CEC y 0,9% de los CBC. La mediana de recidiva fue de 16 meses. Leibovitch y colaboradores reportan en el seguimiento a cinco años una recidiva de 3,9% para los CEC y para CBC de 2,6%12.
Conclusiones
Mediante este trabajo hemos presentado nuestra experiencia de 7 años en el tratamiento de los carcinomas cutáneos a través de la CMM, brindando de este modo el tratamiento gold standard a pacientes de escasos recursos que concurrieron al Hospital Universitario. Nuestro trabajo continúa el estudio de Magliano et al del 2018 de los primeros 130 casos de CMM en el Uruguay15.
La mayor parte de nuestro perfil clínico-epidemiológico coincide con lo descrito en la literatura.
Por el momento podemos decir que la técnica de CMM se está realizando de manera segura y con éxito, con resultados comparables a centros internacionales de referencia, siendo este el único Hospital del país que cuenta con un cirujano de Mohs. Una definición del perfil clínico-epidemiológico de nuestros pacientes es necesaria para comparar resultados con otros centros y mejorar constantemente la calidad de atención que se entrega a nuestra población.