Introducción
El cáncer gástrico es la quinta neoplasia en frecuencia a nivel mundial según la Agencia Internacional de Investigación del Cáncer y la segunda neoplasia del tubo digestivo. Presenta una elevada morbimortalidad, presentándose en etapas avanzadas al momento del diagnóstico: 20% a 30% debutan en estadio IV1.
Constituye la cuarta causa de muerte por cáncer en hombres y la séptima en mujeres en Uruguay2.
La estenosis gastroduodenal es una complicación frecuente, que condiciona el pronóstico vital de la enfermedad y determina una conducta terapéutica.
Contamos con varias modalidades en cuanto a la paliación de esta complicación. Destacamos el tratamiento quirúrgico mediante derivación digestiva (gastroenteroanastomosis), y el tratamiento endoscópico mediante colocación de prótesis metálicas autoexpandibles (PMA).
El objetivo del tratamiento paliativo será restablecer el tránsito digestivo, mejorando el estado nutricional de los pacientes y así su calidad de vida, siendo lo menos invasivos posible, ya que el pronóstico de la enfermedad en esta etapa es ominoso. Se estima que a 5 años, la sobrevida es cercana a 0% según el Instituto Nacional del Cáncer2.
Presentaremos un caso clínico en una paciente añosa portadora de cáncer gástrico estadio IV complicado con estenosis gastroduodenal en la que se realiza paliación endoscópica.
Caso clínico
Mujer de 80 años. Diabetes mellitus no insulinorequiriente, institucionalizada.
Ingresa por historia de dolor abdominal de 10 días de evolución de intolerancia digestiva alta, dado por vómitos alimenticios que no mejoran con antiheméticos, al inicio frecuentes y escasos, luego más espaciados donde se reconoce contenido ingerido en los días previos. Estaba acompañado de dolor abdominal tipo cólico al inicio del cuadro, que calmaba con los vómitos.
Al examen físico se destaca mal estado general, deshidratada, adelgazada. Anemia clínica. Sin alteraciones en lo cardiovascular o pleuropulmonar. Abdomen: blando, depresible, con leve dolor epigástrico. Clapoteo y bazuqueo.
Se coloca sonda nasogástrica con un gasto de 180 ml de contenido gástrico.
Destacamos de la analítica bioquímica la presencia de alcalosis hipoclorémica, injuria renal aguda prerrenal, desnutrición proteicocalórica severa, hipoalbuminemia de 2,8 mg/dl. Hemoglobina de 10 mg/dl, microcítica hipocrómica.
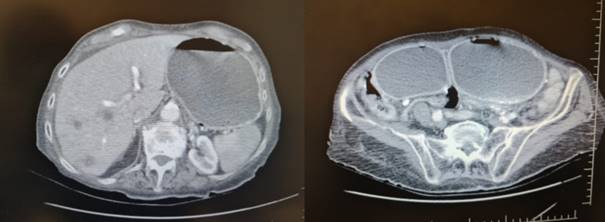
Se solicita tomografía computada de abdomen con contraste intravenoso (figura 1). Se evidencia estómago en palangana, de paredes finas. En el píloro y la primera porción de duodeno se observa transición del calibre con estenosis. A nivel hepático presenta imágenes hipodensas múltiples compatibles con metástasis hepáticas. Adenomegalias retroperitoneales de hasta 12 mm desde tronco celíaco hasta cono aórtico.
Se realiza fibrogastroscopía: a nivel de bulbo duodenal estenosis infranqueable con mucosa irregular granular. Se toma biopsia, la anatomía patológica informa adenocarcinoma moderadamente diferenciado.
Esofagogastroduodeno con doble contraste: lesión en bulbo duodenal sin pasaje de contenido (figura 2).
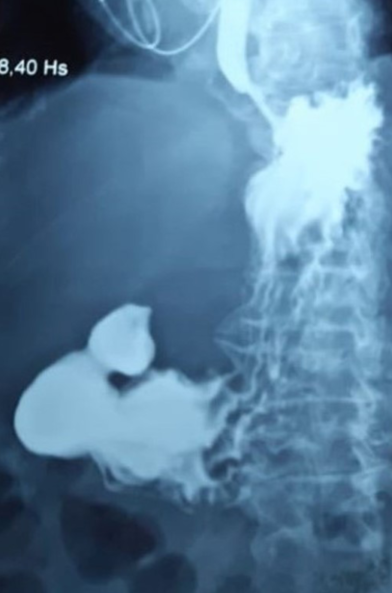
Figura 2: Esofagogastroduodeno doble contraste: se observa ausencia de pasaje de contraste a duodeno
Dado el estado biológico de la paciente (añosa, desnutrición proteicocalórica severa, institucionalizada, dependiente para actividades básicas de la vida diaria, portadora de un cáncer gástrico diseminado, estadio IV) se decide paliación endoscópica de su estenosis.
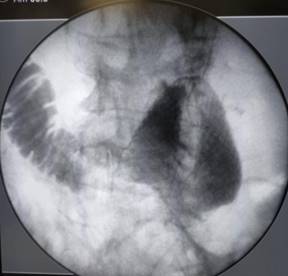
Se inicia nutrición parenteral. Se coordina endoscopía con colocación de PMA transtumoral de 22 mm mediante técnica combinada con fluoroscopía, sin incidentes (figura 3).
Buena tolerancia posterior, mejoría sintomática. A las 72 horas se realiza esofagogastroduodenoscopía de doble contraste con el fin de objetivar normoposicionamiento de la prótesis, evidenciándose buen pasaje de contraste a duodeno (figura 4).
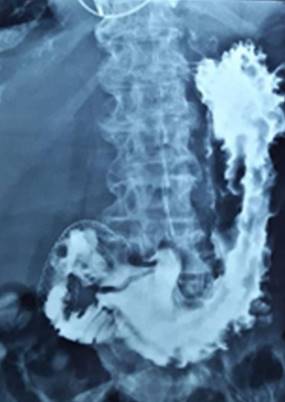
Figura 4: Esofagogastroduodeno doble contraste de control. Se observa pasaje de contraste a duodeno. PMA normoposicionada
La paciente es dada de alta a los 9 días del procedimiento, tolerando vía oral y con ascenso ponderal, sin dolor abdominal. Franca mejoría de parámetros nutricionales (albuminemia 3,2 mg/dl).
Discusión y conclusiones
La paliación del cáncer gástrico avanzado complicado con estenosis gastroduodenal continúa siendo discutida en la actualidad.
Ha habido un cambio en el enfoque terapéutico, acercándonos cada vez más a los procedimientos mínimamente invasivos, mejorando la calidad de vida de los pacientes.
Las opciones terapéuticas son: el procedimiento clásico (derivación digestiva quirúrgica) y los procedimientos endoscópicos, asociados o no a fluoroscopía, mediante colocación de una PMA. Ambas presentan sus ventajas y limitaciones frente al pronóstico, complicaciones, y eficacia. La bibliografía comparativa de ambas técnicas es controvertida.
La paliación quirúrgica mediante gastroenteroanastomosis es una técnica segura, eficaz, y costo-efectiva. Presenta como ventaja ser un procedimiento definitivo, con una tasa de complicaciones que llega hasta el 20%.
Si bien hay estudios que refieren que el abordaje laparoscópico es seguro, con mismo índice de complicaciones y menor tiempo operatorio, su utilización no ha sido consensuada ni estandarizada1.
Un estudio retrospectivo reciente realizado por Jang y colaboradores3 analiza la colocación de PMA en 127 pacientes versus tratamiento quirúrgico en 183 pacientes en enfermos con obstrucción neoplásica del tracto de salida del estómago, incluyendo cáncer gástrico y pancreático. Concluye que no hay diferencias significativas en cuanto a el éxito de la paliación, con un mayor tiempo de sobrevida en el grupo que se sometieron al acto quirúrgico (193,4 vs 119,9 días respectivamente). La duración del alivio de los síntomas también fue mayor en este grupo (169,2 vs 96,5 respectivamente).
A favor de la resolución endoscópica en nuestra paciente se identifica en varias publicaciones como factor independiente de fallo de la cirugía la presencia de hipoalbuminemia3,4. La presencia de ascitis también predispone al aumento de complicaciones por esta vía4.
El tratamiento endoscópico de la estenosis gastroduodenal comenzó a utilizarse desde la década de 1990, y fue descrito por primera vez por Topazian y colaboradores5. Propone su indicación en pacientes con lesión maligna confirmada, incurable o irresecable, y expectativa de vida menor a 6 meses.
Su utilización ha venido en ascenso en los últimos años. No contamos en Uruguay con experiencia registrada en cuanto a la paliación endoscópica en este tipo de pacientes debido, en parte, a la ausencia de endoscopistas con experiencia en la técnica en todos los centros, además de ser un dispositivo de alto costo que no forma parte de las prestaciones sanitarias del Plan Integral de Atención en Salud (PIAS).
La bibliografía comparativa entre ambas técnicas es controvertida. Existen estudios importantes que recomiendan la técnica quirúrgica frente a la endoscópica, y viceversa. Con este fin se han realizado múltiples trabajos.
Miyazaki y colaboradores1 realizan un metaanálisis comparativo, incluyendo ensayos clínicos controlados, revisiones sistemáticas y estudios randomizados. Concluyen que la colocación de PMA presenta un menor tiempo de internación (12 días menos que la gastroenteroanastomosis), así como un menor costo hospitalario. No se encontraron diferencias significativas en cuanto a las complicaciones mayores entre las técnicas. Nuestra paciente no se benefició del tiempo de internación acotado como refiere la bibliografía, ya que debió permanecer internada por sus patologías médicas asociadas.
Recientemente un metaanálisis realizado por Mintziras y colaboradores6) encuentra una mayor sobrevida en el grupo tratado con derivación quirúrgica, frente a los tratados endoscópicamente. Además reporta un riesgo de reintervención endoscópica tres veces mayor para este último. Destacamos que la elección de los pacientes para una técnica u otra no es aleatoria. La elección se basa en múltiples aspectos, entre otros el performance status del paciente, por lo que la sobrevida en este estudio, a criterio de los autores, esta lógicamente sesgada.
Una revisión sistemática Cochrane publicada en 2018, con un N de 84 pacientes, agrega a los beneficios de la PMA un rápido retorno a la alimentación enteral (moderado nivel de evidencia) frente a la técnica quirúrgica7.
García y colaboradores8) realizaron un estudio retrospectivo de 5 años, 27 pacientes fueron tratados con PMA. La colocación fue exitosa en 100% de los casos. El 92,5% de los pacientes obtuvo buenos resultados, con tolerancia a la vía oral en las primeras 72 horas. 14,8% de los pacientes presentaron complicaciones, todos mostraron ictericia por obstrucción de la ampolla de Vater. No hubo otras complicaciones. No se registró mortalidad asociada al procedimiento.
Las principales complicaciones del procedimiento endoscópico son hemorragia, perforación, migración, obstrucción biliar y obstrucción protésica por crecimiento tumoral.
Tringali y colaboradores9) encuentran un porcentaje de permeabilidad de 92,9% al mes, 86,2% a los 2 meses, y 63,4%a los 6 meses. Una tasa de efectos adversos relacionados con la colocación de la prótesis de 19,4% y una duración media del stent de 47 días (0 a 195 días).
En la paciente reportada creemos que la mejor paliación es la colocación de una PMA, por ser una paciente añosa, institucionalizada, con performance status desfavorable, con repercusión nutricional severa, con el riesgo de falla de sutura, y por presentar mal pronóstico vital a corto plazo. De forma contraria a la bibliografía, no se benefició de la menor estadía hospitalaria, en parte, por ser necesaria su internación por comorbilidades médicas. Se encuentra a la fecha alimentándose de forma enteral, sin complicaciones luego del procedimiento, en 4 meses de evolución.
Creemos que la elección de la técnica a utilizar debe ser individualizada, teniendo en cuenta el paciente, sus comorbilidades, recursos técnicos, experiencia del personal, y recursos económicos.