Introducción
La esplenectomía laparoscópica se ha impuesto en el tratamiento electivo de diversas enfermedades esplénicas. Sin embargo, el tamaño del bazo ha sido considerado como contraindicación relativa, siendo un procedimiento no recomendado para esplenomegalias masivas por las guías europeas del año 20081.
Una solución para poder reunir las ventajas de los procedimientos laparoscópicos y la seguridad en este tipo de casos fue la realización de la esplenectomía laparoscópica mano asistida2.
Otra alternativa es la embolización de la arteria esplénica preoperatoria para reducir el tamaño del bazo, hecho que facilita el procedimiento, reduciendo las conversiones y sangrados intraoperatorios3.
De todas formas, la adquisición de experiencia de diversos grupos en procedimientos laparoscópicos ha llevado a su realización exclusivamente por vía laparoscópica con resultados favorables4-7.
La definición de esplenemegalia masiva y supermasiva o gigante se basa en la longitud craneocaudal del bazo o su peso. Las primeras son aquellas que superan los 17 cm según Grahn4 o 20 cm según Swanson2, o un peso superior a 600 g. Las segundas superan los 22 cm o 1.600 g.
El objetivo del presente trabajo es comunicar el primer caso de esplenectomía laparoscópica en una esplenomegalia masiva realizada en Uruguay.
Caso clínico
Paciente de 70 años, sexo femenino, con antecedentes de cáncer de cuello uterino tratada con radioterapia, tiroidectomía total por cáncer papilar de tiroides, colecistectomía por colecistitis aguda por abordaje convencional, resección anterior de recto videoasistida por cáncer de la unión recto sigmoidea.
En estudio por pancitopenia periférica se realizó biopsia de médula ósea que informó neoplasia linfoproliferativa B de bajo grado.
Se inició tratamiento en base a eritropoyetina, corticoides y vitaminoterapia, mejorando las cifras de glóbulos blancos y rojos, permaneciendo con plaquetopenia con valores de 32.000 elementos/mm3.
En base a ello se decidió la realización de la esplenectomía con fines diagnósticos y terapéuticos.
Al examen: paciente adelgazada, mucosas hipocoloreadas. No se palpan adenomegalias superficiales.
Abdomen plano, con cicatriz transversa de hipocondrio derecho y Pfannenstiel (por donde se extrajo la pieza de colectomía) continentes. Incisiones de colocación de trócares de la colectomía en buenas condiciones.
A la palpación presenta esplenomegalia grado 4.
Se realizó tomografía tóraco-abdómino-pélvica que informó: esplenomegalia de densidad homogénea de 20 cm de longitud. Riñón izquierdo desplazado medialmente por la esplenomegalia. No se evidenciaron adenomegalias (figura 1).
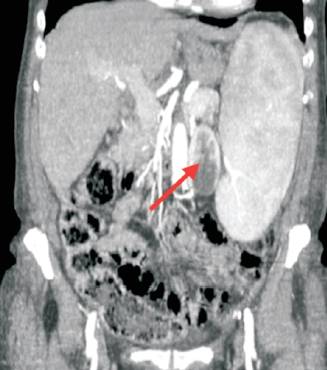
Figura 1: Tomografía abdominal de abdomen y pelvis. Se aprecia el bazo extendido desde la cúpula diafragmática izquierda hasta el estrecho superior de la pelvis, desplazando el riñón izquierdo hacia la línea media (flecha roja).
Hemograma preoperatorio: 3.630 glóbulos blancos/mm3, 3.310.000 glóbulos rojos/mm3, 25.900 plaquetas/mm3.
Se realizó cirugía de coordinación con paciente en posición de leve decúbito lateral derecho a 15 grados y cambrado. Se colocaron 4 trócares bajo visión directa y adaptados al tamaño del bazo, 2 de 10 mm, uno en la línea media entre el ombligo y reborde costal izquierdo por donde se colocó la óptica y otro en flanco izquierdo, 2 de 5 mm, uno en epigastrio y otro en flanco izquierdo, por debajo y por fuera del anterior (figura 2).
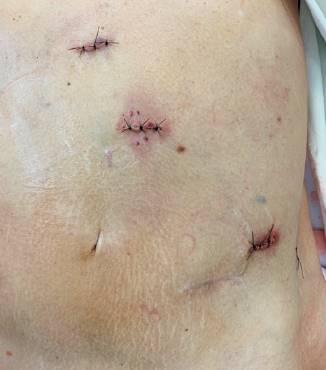
Figura 2: Vista de las incisiones para la colocación de los trócares y de la extracción de la pieza.
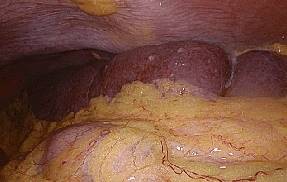
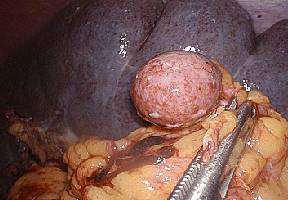
De la exploración se destacó un bazo cuyo polo superior se topografía en el hemidiafragma izquierdo y su polo inferior en la pelvis (figura 3) y un bazo accesorio sobre el pedículo esplénico (figura 4). Luego del descenso del ángulo izquierdo del colon se abordó la cara interna del bazo desde el polo inferior con la utilización de un sellador de vasos, realizando la esplenectomía del bazo accesorio que se extrajo íntegro en bolsa por uno de los abordajes de flanco izquierdo. Se utilizaron clips de 400 para la ligadura y sección del pedículo esplénico. Se completó la liberación del bazo por su cara externa.
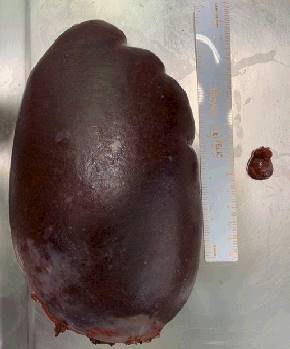
La extracción del bazo íntegro (figura 5) se realizó mediante una incisión emplazada en la mitad izquierda del un Pfannenstiel previo (figura 2) y la colocación de un retractor y protector de heridas quirúrgicas mediano. Al ingresar en la cavidad peritoneal el polo inferior del bazo se encontraba sobre la cicatriz y con la utilización de una pinza de Foester se completó la extracción.
La paciente presentó buena evolución postoperatoria, con escaso dolor, comenzó a tolerar vía oral a las 6 horas, deambular a las 12 horas y fue dada de alta a las 48 horas.
El hemograma de control realizado a las 24 horas evidenció un ascenso de las plaquetas: 82.000/mm3, 27.000 glóbulos blancos/mm3 y 3.750.000 glóbulos rojos/mm3.
El estudio macroscópico de la pieza informó: bazo de 655 g, cuyas dimensiones fueron 203 mm por 130 mm por 50 mm (figura 5). Bazo accesorio de 21 mm por 13 mm por 10 mm.
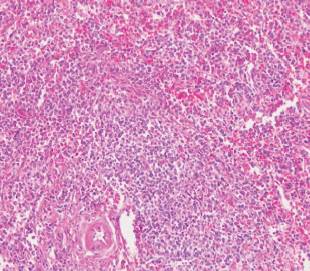
El informe del estudio microscópico estableció: parénquima esplénico cuyas características morfológicas e inmunofenotipos son compatibles con un linfoma no Hodgkin de zona marginal (figura 6).
Discusión
La esplenectomía laparoscópica en esplenomegalias masivas o supramasivas constituye un desafío técnico, aunque es factible su realización en forma segura y con buenos resultados según lo demostrado por Grahn4, Casaccia5, Tsamalaidza6 y Rodríguez-Luna8.
Casaccia5 a través de la comparación de 2 grupos de pacientes con esplenomegalias masivas, uno sometido a cirugía laparoscópica (24 casos) y otro a cirugía convencional (31 casos) comunicó un mayor tiempo operatorio para el grupo de cirugía laparoscópica, pero menor pérdida sanguínea y estadía hospitalaria. No presentó conversiones y la morbilidad fue similar en ambos grupos.
Tsamalaidza6 arribó a la misma conclusión habiendo comparado un grupo de 27 pacientes por vía laparoscópica, 12 por abordaje mano asistido y 47 convencional. En este caso sí reportó conversiones: 3 por vía laparoscópica y 1 por abordaje mano asistido, siendo los motivos el tamaño del bazo, dificultades técnicas y sangrado.
Grahn4 en su serie de 25 casos comunicó un primer período con 33% de conversiones, sin embargo en el último, que abarcó 2 años, no hubo conversiones. Este autor concluye que la experiencia adquirida por el grupo y el centro asistencial ha llevado a la mejora de los resultados ya que además de la reducción de las conversiones, no hubo reoperaciones por sangrados, tampoco mortalidad y la estadía hospitalaria fue de 3,8 días, en comparación a los 9 días para la esplenectomía por vía convencional.
Sin embargo, cuando se comparan esplenectomías realizadas sobre bazos de tamaño normal y aquellos con esplenomegalias masivas sí existen diferencias, una de ellas lógica como puede ser el tiempo operatorio (112 minutos para los bazos de tamaño normal y 171 para las esplenomegalias masivas) y en nuestro caso superior, 220 minutos, ya que el objetivo es evitar un sangrado por desgarro parenquimatoso o lesión vascular del pedículo o sus ramas que obliguen a la conversión y por lo tanto lo más importante sobre todo cuando se trata de los primeros casos realizados es la minuciosidad en los diversos tiempos operatorios. La otra diferencia son los reingresos que también resultaron ser superiores para las esplenomegalias masivas (27% vs 6%)9.
A modo de síntesis Rodríguez-Luna8 en un metaanálisis publicado en 2021 que incluyó 20 trabajos que comparan las esplenectomías laparoscópicas exclusivas, mano asistidas y abiertas en esplenomegalias masivas concluyó que la esplenectomía laparoscópica es factible y segura.
Otros aspectos técnicos que requieren ser considerados son la posición del paciente para la cirugía y la extracción del bazo.
En cuanto a la posición, es habitual utilizar el decúbito lateral derecho a 45 grados para aquellos bazos de tamaño normal, con el objetivo de que el mismo quede colgando de la pared del abdomen y así exponer el hilio. Sin embargo, en esplenomegalias esta posición determina el ocultamiento del hilio por la caída que se produce del bazo sobre él. Por tanto un ligero decúbito (10-15 grados) como el que empleamos o incluso el decúbito dorsal son los más adecuados4).
En cuanto a la extracción del bazo es clásico su colocación en una bolsa, posterior maceración y extracción ya sea a través de una de las incisiones utilizadas para colocar alguno de los trocares u otra incisión complementaria como puede ser un Pfannenstiel7. Todo ello constituye una segunda etapa del procedimiento que demanda un tiempo adicional considerable además de paciencia para evitar la rotura de la bolsa y consecuente contaminación de la cavidad peritoneal y eventual esplenosis. En nuestro caso extrajimos el bazo indemne a través de una incisión de Pfannenstiel -donde se proyectaba el polo inferior del bazo- con el objetivo de permitir un adecuado estudio anatomopatológico del mismo y establecer un diagnóstico definitivo, además de reducir el tiempo operatorio evitando la colocación del bazo en una bolsa en un campo operatorio reducido como consecuencia de la esplenomegalia. Para evitar implantes celulares sobre la herida durante la extracción se utilizó un retractor y protector.