MENCIÓN
Anomalías nefrourológicas congénitas en niños hospitalizados
Margarita Halty1, Marina Caggiani2, Martín Notejane3, Andrea Bertinat3, Gustavo Giachetto4
1. Prof. Adj. Clínica Pediátrica "C". Nefróloga. Hospital Pediátrico. CHPR
2. Ex Prof. Adj. Clínica Pediátrica. Nefróloga. Docente Honorario de Pediatría UDELAR. Hospital Pediátrico. CHPR.
3. Residentes de Pediatría. Hospital Pediátrico. CHPR.
4. Prof. Titular Clínica Pediátrica "C". Adjunto Dirección General de la Salud MSP. Hospital Pediátrico. CHPR
Hospital Pediátrico. Centro Hospitalario Pereira Rossell.
Resumen
Introducción: las anomalías congénitas nefrourológicas se encuentran en segundo lugar en frecuencia entre las malformaciones detectadas por ecografía prenatal. La importancia del diagnóstico precoz radica en la posibilidad de prevenir infecciones urinarias, corregir la obstrucción urinaria y evitar o enlentecer el deterioro de la función renal. En nuestro país, el 30,4% de los menores de 15 años en diálisis crónica tiene una insuficiencia renal por nefrouropatía malformativa.
Los objetivos fueron conocer la tasa de hospitalización, describir las características clínicas y evolutivas de los niños hospitalizados con diagnóstico ecográfico pre y postnatal de malformación nefrourológica.
Material y métodos: estudio descriptivo, prospectivo. Se incluyeron los niños con ecografía del aparato urinario patológica hospitalizados en el sector de cuidados moderados del HP-CHPR entre 01/07/2012 y el 30/6/2013, se excluyeron aquellos con disfunción vesical o glomerulopatía crónica. Se valoró: edad, sexo, hallazgo ecográfico, diagnóstico nosológico, manifestaciones clínicas, evolución y tratamiento.
Resultados: se incluyeron 44 niños, la tasa de hospitalización fue 3.9‰, relación masculino/ femenino 1,9/1; la mediana de edad 23 meses (percentil 75: 91 meses). Se realizó ecografía prenatal en 36/44, de las cuales 18 fueron patológicas. Se controlaron ecográficamente luego del nacimiento 11/18. En los 26 pacientes restantes, el diagnóstico ecográfico se realizó en la etapa postnatal previo a la internación en 15 y durante la hospitalización en 11. El número de malformaciones halladas fue 66; 22 fueron bilaterales. Predominaron el reflujo vésicoureteral (n=19), las obstrucciones (n=15), y la agenesia/displasia renal (n=18). Requirieron tratamiento quirúrgico 21, endoscópico seis. En ocho pacientes se realizó más de un tratamiento invasivo. Evolucionaron a IR crónica extrema nueve niños: cuatro están en diálisis, uno trasplantado y cuatro en etapa predialítica. Un paciente falleció por neumonía con insuficiencia respiratoria restrictiva por la nefromegalia bilateral.
Discusión y conclusión: si bien la tasa de hospitalización es baja, se trata de un grupo de pacientes con elevada morbilidad y consecuencias a corto y largo plazo. El seguimiento postnatal fue inadecuado en aquellos con diagnóstico prenatal. En esta serie la ecografía prenatal normal no descartó malformaciones. El diagnóstico ecográfico prenatal oportuno y nosológico precoz con un seguimiento y manejo médico y/o quirúrgico adecuado por un equipo interdisciplinario puede prevenir complicaciones y disminuir la morbimortalidad asociada.
Palabras clave: ]]>
ANOMALÍAS CONGÉNITAS
ENFERMEDADES RENALES-congénito
ENFERMEDADES UROLÓGICAS-congénito
Introduction: congenital abnormalities of urinary tract and kidneys rank second in frequency of structural abnormalities on antenatal ultrasound. Early diagnosis allows to prevent urinary tract infections, to treat urinary tract obstruction and to avoid or slow the decline in renal function. In our country 30,4% of patients younger than 15 years old on chronic dialysis have a kidney failure because of a congenital abnormality.
The aims of this study were to know the hospitalization rate and to describe clinic and evolutionary characteristics of hospitalized children with a congenital abnormality of urinary tract and kidneys diagnosed by antenatal/ postnatal ultrasound.
Patients and methods: a descriptive and prospective study was performed. Hospitalized children in HP-CHPR, between 01/07/2012 and 30/06/2013, with pathologic ultrasound of kidneys or urinary tract, were included. Children with bladder dysfunction or glomerulopathy were excluded. We considered age, gender, ultrasound findings, definitive diagnosis, clinic manifestations, treatment and outcome. ]]>
Results: we included 44 children. Hospitalization rate was 3.9 0/00, the relation male/female was 1.9/1 and the median age 23 months (75th percentile: 91 months). Antenatal ultrasound was performed in 36/44 patients; 18 of them were pathologic; among these last ones, 11/18 underwent postnatal ultrasound to control findings. In the other 26 patients, the diagnosis of pathologic ultrasound was made after birth: in 15 of them before the hospitalization and in 11 during the hospitalization. We found 66 affected kidneys; 22 were bilateral. The most frequent diagnosis were: vesicoureteric reflux (n=19), obstruction (n=15) and renal dysplasia/ agenesis (n=18). Twenty one patients underwent surgical treatment and 6 underwent endoscopic treatment; 8 patients received more than one invasive treatment. Nine patients developed stage 5 chronic kidney disease: 4 are undergoing chronic dialysis, 1 was transplanted and 4 receive still medical treatment. One patient died with a pneumonia and restrictive respiratory failure because of nephromegaly.
Discussion and conclusions: although hospitalization rate is low, these patients have high morbidity in the short and long term. Follow-up of patients with pathologic antenatal ultrasound has been inappropriate. Antenatal ultrasound did not find all the existing abnormalities. A timely antenatal ultrasound and an early diagnosis with a multi-disciplinary follow-up and medical or surgical treatment could prevent complications and reduce morbidity and mortality.
Key words:
CONGENITAL ABNORMALITIES
KIDNEY DISEASES - congenital
UROLOGIC DISEASES - congenital
Introducción
Las anomalías nefrourológicas representan la segunda anomalía congénita más frecuente diagnosticada por ecografía prenatal luego de las malformaciones del sistema nervioso central(1). Se pueden presentar en forma aislada o formando parte de síndromes malformativos(2). Diversas comunicaciones señalan que la hidronefrosis es la anomalía más frecuente aunque en algunas series las enfermedades quísticas y la agenesia renal se identifican hasta en 1% de los embarazos(3).
En Uruguay, el estudio realizado por Bonino A y colaboradores que analiza la prevalencia de defectos congénitos en una maternidad del Hospital Británico desde el año 2003 al 2005 halló que la mayoría correspondieron a anomalías genitourinarias (13/25), la mitad (6/13) tenían diagnóstico prenatal siendo la hidronefrosis (HN) el hallazgo más frecuente (4). No se disponen de otros datos que permitan estimar la incidencia.
Las anomalías nefrourológicas congénitas representan una importante carga de morbimortalidad. Infecciones urinarias recurrentes, sepsis a punto de partida nefrourológica, obstrucción urinaria y deterioro de la función renal son las principales complicaciones.
Según información del Fondo Nacional de Recursos, 30,4% de los niños menores de 15 años en diálisis crónica la causa de la insuficiencia renal es una nefrouropatía malformativa*.
El Hospital Pediátrico del Centro Hospitalario Pereira Rossell (HP-CHPR) es el centro de referencia nacional para los niños usuarios de ASSE. Este centro docente asistencial dispone de todas las especialidades pediátricas y la tecnología necesaria para el abordaje diagnóstico y terapéutico de estos niños. Es necesario aproximarse al conocimiento de la frecuencia, características epidemiológicas, clínicas y evolutivas de estos niños. Sólo de esta forma se podrán desarrollar estrategias asistenciales dirigidas a mejorar el diagnóstico oportuno y la prevención secundaria para disminuir la morbimortalidad.
* Comunicación del Fondo Nacional de Recursos
Objetivo
Este estudio se realizó con el objetivo de estimar la prevalencia y describir las características clínicas y evolutivas de los niños hospitalizados con diagnostico ecográfico de anomalías nefrourológicas congénitas en el HP–CHPR.
Se realizó un estudio descriptivo, prospectivo entre el 1 de julio de 2012 y el 30 de junio de 2013 en el que se incluyeron todos los niños con anomalía nefrourológica congénita diagnosticada por ecografía, hospitalizados en el área de cuidados moderados del HP- CHPR independientemente del motivo de ingreso.
Se excluyeron aquellos portadores de vejigas disfuncionantes y glomerulopatías.
Se estimó la tasa de hospitalización considerando el número total de ingresos en el periodo estudiado por 1.000.
En relación a las características se registró edad al ingreso, sexo, edad al momento del diagnóstico, tipo de anomalía, manifestaciones clínicas, función renal y tratamiento.
Se consideraron anomalías severas cuando afectaban ambos riñones o aquellas que afectaban a monorrenos.
Para estimar el clearence de creatinina se utilizó la fórmula de Schwartz (7). Se define insuficiencia renal (IR) clearence menor de 90 ml/min/1,73 m2 superficie corporal (SC) e IR extrema clearence menor de 15 ml/min/1,73 m2 SC (8).
Se define enfermedad renal crónica cuando la patología era bilateral e irreversible del parénquima renal(9).
La fuente de datos fueron los registros clínicos complementado con entrevistas a la madre, padre o tutor.
El protocolo de estudio fue aprobado por el Comité de Ética del CHPR.
La tasa de hospitalización se estimó con su IC 95%. Las variables cualitativas se expresan en frecuencia absoluta y relativa. Las variables cuantitativas en medidas de tendencia central y dispersión. Se aplicó el chi cuadrado, considerándose significativo p <0,05.
Se incluyeron 44 niños con anomalías congénitas nefrourológicas. La tasa de hospitalización fue 4,3/00 ± 0,61.
La relación sexo masculino/femenino fue 1,9/1, la mediana de la edad al ingreso 23 meses (P75: 91 meses).
En 34 de los 44 niños la hospitalización fue motivada por la anomalía congénita: en 18 por infección urinaria (IU), 2 de ellos con sepsis, 8 por insuficiencia renal (IR), 3 por cirugía de la malformación, 3 por dolor abdominal, 1 por hipertensión arterial y 1 por masas renales palpables.
Presentaron tres o más controles durante el embarazo 41 casos, 36 con ecografía prenatal, entre el segundo y tercer trimestre. La ecografía prenatal fue patológica en 18 de los 36 estudios; se obtuvo el informe original o el registro de datos en la historia clínica en 14 de las 18 ecografías prenatales patológicas. En 4 los datos fueron datos aportados por la madre.
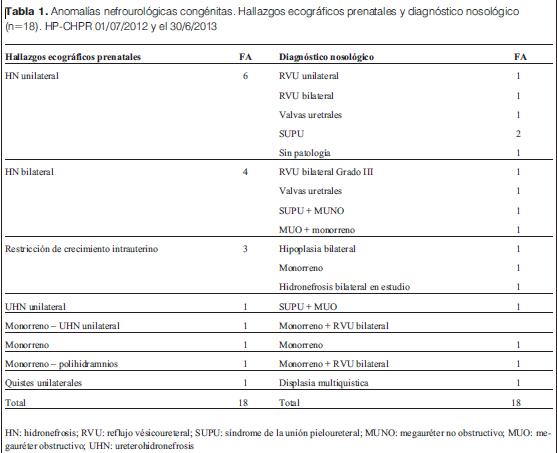
El diagnóstico ecográfico de la anomalía congénita se realizó en la etapa posnatal en 26 niños, previo a la hospitalización en 15 y durante la misma en 11. La mediana de la edad en el momento del diagnóstico fue 8,5 meses (rango entre 2 días y 13 años). En la tabla 2 se muestran los motivos por los cuales se realizaron las ecografías posnatales, los hallazgos y el diagnóstico nosológico.
UHN: ureterohidronefrosis; MUO: megauréter obstructivo; HN: hidronefrosis; SUPU: síndrome de la unión pieloureteral; RVU: reflujo vésico ureteral; MUNO: megauréter no obstructivo; ERPQAR: enfermedad renal poliquística autosómica recesiva.
El número total de riñones afectados por anomalías congénitas fue 66; en 22 pacientes la afectación fue bilateral. En 24 pacientes las anomalías fueron múltiples (dos o más) en la misma vía urinaria y/o la contralateral.
Los diagnósticos nosológicos más frecuentes fueron reflujo vésicoureteral (RVU) (n= 19), obstrucciones (n= 15), displasias (n=10) y monorrenos (n=8).
En 27 de los 44 pacientes las anomalías fueron severas, muchas de ellas múltiples. Los pacientes portadores de anomalías severas presentaban: patologías bilaterales (n=22), monorrenos/displasias severas (n=18) con anulación funcional de un riñón.
Evolucionaron a IR crónica extrema 9 niños: 4 en diálisis, 1 trasplantado y 4 en etapa predialítica (tabla 4). Aquellos que están en etapa predialítica tienen entre 3 meses y 1 año. Se realizó tratamiento quirúrgico a 21 niños, 6 de ellos endoscópicos. En 8 pacientes se realizó más de un tratamiento invasivo.
Un niño de 3 meses falleció por neumonía con insuficiencia respiratoria restrictiva por la nefromegalia bilateral consecuencia de una enfermedad renal poliquística autosómica recesiva.
Discusión y conclusión
En los últimos años, las malformaciones congénitas, deformidades y anomalías cromosómicas representan una de las principales causas de mortalidad infantil en Uruguay. La tasa de mortalidad infantil por esta causa permanece incambiada desde hace décadas*. Las malformaciones nefrourológicas representan una causa importante de morbimortalidad dentro de este grupo. Los resultados del estudio representan un aporte al Registro Nacional de Defectos Congénitos y Enfermedades raras. Se trata de la primera comunicación sobre prevalencia de malformaciones nefrourológicas en menores de 15 años hospitalizados. La tasa de hospitalización estimada (4,3‰ de los menores de 15 años) presenta limitaciones derivadas del diseño metodológico. Conocer la prevalencia exige la toma de una muestra representativa de toda la población mediante la inclusión de niños usuarios de prestadores privados del sistema y en la atención ambulatoria. A pesar de estas limitaciones, los resultados representan una primera aproximación a la carga de la enfermedad a nivel hospitalario.
En esta serie la ecografía prenatal se realizó en la mayoría de las mujeres que controlaron su embarazo. La proporción de embarazos estudiados con ecografía prenatal fue similar a la comunicada en el Boston Children’s Hospital (81,8% versus 90%)(6). Sin embargo, permitió diagnosticar una anomalía nefrourológica en la mitad de los casos estudiados. Se destaca que una ecografía prenatal normal no descarta la presencia de anomalías severas. Se han descrito falsos negativos aun en casos de nefrouropatías malformativas graves como valvas uretrales (3). Diversos autores señalan la importancia de la reiteración de la ecografía prenatal en el segundo o tercer trimestre para evitar posibles falsos negativos en etapas tempranas.
Al igual que lo comunicado la HN fue la anomalía nefrourológica más frecuente diagnosticada mediante ecografía prenatal. Dependiendo del grado de dilatación, solo un tercio de las HN prenatales presentan una patología posnatal. En la mayoría de los casos se trata de una HN transitoria, fisiológica. Sin embargo, en esta serie solo en un caso la HN prenatal retrocedió en la etapa posnatal. Es posible que esta diferencia se explique por el sesgo de inclusión. Se trata de una población de niños hospitalizados con mayor probabilidad de padecer patologías complejas (1,3,6,10,11).
El seguimiento ecográfico posnatal no fue realizado en todos los niños con anomalías nefrourológicas diagnosticadas en la etapa prenatal. Este hallazgo constituye un llamado de atención ya que contribuye a retraso en el diagnóstico con aumento de la morbimortalidad. Toda HN prenatal debe ser estudiada luego del nacimiento(12). Se recomienda realizar ecografía a la semana de vida cuando la HN es unilateral y en los primeros tres días de vida cuando la HN es bilateral, existe compromiso ureteral u ocurre en monorreno (2,13).
* Informe Mortalidad Infantil 2012. Dirección General de la Salud,
Ministerio de Salud Pública, Uruguay
En esta serie la IU fue el motivo más frecuente de indicación de estudios complementarios y de hospitalización. Se destaca la importancia de la infección urinaria como indicador de posible malformación nefrourológica congénita en niños menores de 5 años. Su recurrencia es frecuente en caso de no solucionarse oportunamente la patología subyacente (14,15).
El diagnóstico nosológico más frecuente fue el RVU. Su detección prenatal es incierta dado que puede presentarse con o sin HN o HN oscilante debido a lo dinámico de esta patología(11).
Una proporción elevada de niños con anomalías nefrourológicas presentó algún grado de IR. La frecuencia fue significativamente mayor en aquellos con anomalías severas. La obstrucción del tracto urinario con nefropatía obstructiva es la causa más común de enfermedad renal crónica e IR en el niño. La patología obstructiva se puede asociar o causar displasia renal. El mantenimiento de altas presiones en las vías urinarias puede determinar daño renal irreversible(16,18-20).
Estos hallazgos ponen de manifiesto la necesidad de desarrollar estrategias de nefroprevención para evitar la lesión renal (nefroprevención primaria) o impedir o retardar la evolución a la insuficiencia renal crónica (IRC) en caso de patología nefrourológica (nefroprevención secundaria)(21). En esta última situación, y aun en caso de malformaciones severas, el diagnóstico precoz puede mejorar las condiciones generales del niño y retrasar el ingreso a tratamiento de sustitución de la función renal.
La nefroprevención debe iniciarse durante la gestación. Aunque las malformaciones congénitas son de etiología multifactorial y no siempre evitables, existe evidencia científica que señala la importancia del asesoramiento pregestacional y del cuidado de la salud durante el embarazo. Evitar la exposición a posibles agentes teratógenos, el consumo de alcohol y tabaco; la administración de ácido fólico y asegurar una nutrición adecuada junto al control oportuno, frecuente y adecuado durante el embarazo son medidas esenciales(22).
Resulta fundamental mejorar el diagnóstico prenatal de las anomalías nefrourológicas congénitas mediante la realización sistemática de ecografía estructural prenatal. Mejorar la calidad del diagnóstico prenatal exige además entrenamiento y capacitación en la técnica ecográfica. Es necesario la sensibilización del equipo de salud perinatal (obstetras, neonatólogos, pediatras) sobre la importancia de esta patología para implementar medidas de nefroprevención secundaria. Esto implica además de la confirmación diagnóstica temprana, prevenir la hipoxia neonatal y el uso de agentes nefrotóxicos entre otros. Para ello es necesario registrar los hallazgos de la ecografía prenatal en el carné de salud del niño y realizar una referencia adecuada para coordinar el seguimiento con ecografía posnatal en forma oportuna. La detección de anomalías nefrourológicas congénitas debería integrarse al programa de pesquisa neonatal y del lactante. Mientras se coordinan y realizan los estudios anatómicos correspondientes se recomienda: quimioprofilaxis en caso de sospecha de uropatía para evitar la sepsis a punto de partida urinaria en el recién nacido, corrección de las anomalías metabólicas, valoración de la función renal y derivación urinaria de ser necesario.
Referencias bibliográficas
1. Fefer S, Ellsworth P. Prenatal Hydronephrosis. Pediatr Clin N Am 2006; 53: 429-47.
2. Rees L, Brogan PA, Bockenhauer D, Webb NJA. Congenital abnormalities. En:
3. Lee RS, Diamond DA. Perinatal Urology. En: Avner ED, Harmon WE, Niaudet P, Yoshikawa N. Berlin
4. Bonino A, Gómez P, Cetraro L, Etcheverry G, Pérez W. Malformaciones congénitas: incidencia y presentación clínica. Arch Pediatr Urug 2006; 77: 225-8.
5. Limwongse C. Syndromes and malformations of the urinary tract. En: Avner ED, Harmon WE, Niaudet P, Yoshikawa N. Berlin
6. Mallik M, Watson A. Antenatally detected urinary tract abnormalities: more detection but less action. Pediatr Nephrol 2008; 23: 897-904.
7. Van De Voorde RG, Warawdy BA. Management of Chronic Kidney Disease. En: Avner ED, Harmon WE, Niaudet P, Yoshikawa N. Berlin
8. KDOQI Clinical Practice Guidelines for Chronic Kidney Disease: Evaluation, Classification, and Stratification. © 2002 National Kidney Foundation, Inc. Disponible en: http://www. kidney.org/professionals/KDOQI/guidelines_ckd/p4_class_g1. htm. [Consulta: 30 junio 2013]
9. Rees L, Brogan PA, Bockenhauer D, Webb NJA. Chronic kidney disease. En:
10. Kleiton G. R. Yamaçake & Hiep T. Nguyen. Current management of antenatal hydronephrosis. Pediatr Nephrol 2013; 28:237–43.
11. Lee RS, Cendron M, Kinnamon DD, Nguyen HT. Antenatal Hydronephrosis as a Predictor of Postnatal Outcome: A Meta-analysis. Pediatrics 2006;118: 586-93.
13 Yiee J, Wilcox D. Management of fetal hydronephrosis. Pediatr Nephrol 2008; 23:347–53.
14. Chang SL, Shortliffe LD. Pediatric Urinary Tract Infections. Pediatr Clin N Am 2006; 53: 379-400.
15. Alconcher LF, Tombesi MM. Natural history of bilateral mild isolated antenatal hydronephrosis conservatively managed. Pediatr Nephrol 2012; 27:1119–23.
16. Rees L, Brogan PA, Bockenhauer D, Webb NJA. Renal dysplasia. En:
17. Sanna-Cherchi S, Caridi G, Weng PL, Scolari F, Perfumo F, Gharavi AG, Ghiggeri GM. Genetic approaches to human renal agenesis/hypoplasia and displasia. Pediatr Nephrol 2007; 22:1675–84.
18. Chen F. Genetic and developmental basis for urinary tract obstruction. Pediatr Nephrol 2009; 24:1621–32.
19. Zurowska AM, Fischbach M, Watson AR, Edefonti A, Stefanidis CJ; on behalf of the European Paediatric Dialysis Working Group. Clinical practice recommendations for the care of infants with stage 5 chronic kidney disease (CKD5) Pediatr Nephrol (2013) 28:1739–48.
21. Schwedt E, Solá L, Ríos P, Mazzuchi N. Guía clínica para identificación, evaluación y manejo del paciente con enfermedad renal crónica en el primer nivel de atención. Programa de Salud Renal. Publicación Técnica Nº 2. Montevideo: Fondo Nacional de Recursos, 2006. http://www.nefroprevencion.org.uy/Guias.pdf. [Consulta: 30 junio 2013]
22. Caggiani M, Halty M. Conceptos de nefroprevención. Arch Pediatría Uruguay 2009; 80: 216-9.
Correspondencia: Dra. Margarita Halty.
Correo electrónico: margahalty@hotmail.com