Pautas de diagnóstico y tratamiento de las dermatitis o eczemas en el niño
DRA. MARINA SALMENTóN 1
1. Secretaria del Comité de Dermatología Pediátrica de la Sociedad Uruguaya de Pediatría.
Se denominan dermatitis o eczemas a un grupo de dermatosis de carácter inflamatorio, en el cual el niño presenta una respuesta "distinta a la normal" frente a una amplia gama de factores externos y/o internos.
Según Wilkinson, los eczemas se agrupan en exógenos, endógenos y no clasificados. Dentro del grupo de eczemas endógenos ubicamos a la dermatitis atópica y seborreica que son las de más frecuente observación en el niño.
]]> Dermatitis seborreicaConocida también como dermatitis bipolar, se inicia en la mayoría de los casos entre la segunda y décima semana de edad. El sitio electivo de afectación es: cuero cabelludo, zona de pañal y pliegues proximales.
En su evolución puede generalizarse comprometiendo casi toda la superficie cutánea, tomando un aspecto eritrodérmico.
En esta circunstancia se debe diferenciar con la eritrodermia de Leiner-Moussous, entidad que se asocia a diarrea, inmunodeficiencia, fiebre y vómitos que requiere un tratamiento con plasma fresco.
La dermatitis seborreica puede ser la forma de expresión precoz de dermatosis de revelación más tardía como el eczema atópico o la psoriasis.
]]> Se ha relacionado a esta "reacción" cutánea seborreica a muchos factores:El diagnóstico diferencial se debe realizar con la dermatitis atópica. Existen formas fronteras o borderline difíciles de realizar una clara diferenciación. Su evolución es en general favorable si se realiza un tratamiento adecuado, pero algunos niños evolucionan a una dermatitis atópica o a una psoriasis (tabla 1).
Tratamiento
Se realiza sólo tratamiento tópico. Para la costra láctea se aplica vaselina salicilada al 3% una hora o bien aceite mineral tres horas y luego se procede al lavado del cuero cabelludo con champúes con azufre al 2%, sulfuro de selenio al 2,5%, zinc-piritiona al 1-2% o con ketoconazol al 2%.
Se puede realizar el descostrado con un cepillo blando.
Evitar la maceración de la piel por el agua, espaciando los baños.
]]> Aplicar cremas antimicrobianas si hay sobreinfección por Candida albicans o Staphylococcus aureus con ácido fucídico, mupirocina o bacitracina. Para Candida albicans emplear imidazólicos, de preferencia en pasta.Se aconseja realizar la higiene del pañal con linimento óleo-calcáreo (que aún hoy tiene vigencia). Si el eritema es importante usar corticoides tópicos, de preferencia emplear hidrocortisona al 1% una o dos veces por día.
Es conveniente el uso de ropas de algodón sin colorantes.
Dermatitis atópica (DA)
Es la dermatosis inflamatoria más frecuente del niño. Su incidencia ha aumentado en las últimas décadas. Su debut en el 60% de los pacientes es entre los tres y seis meses y antes de los siete años en el 80% de los niños. Evoluciona por empujes y presenta una clínica característica.
Etiología
Sería el resultado de una compleja interrelación de susceptibilidad genética, inmuno-disregulación y disfunción de la barrera epidérmica.
]]> Factores predisponentesLos niños con DA presentan una serie de anomalías que se describen a continuación:
Clínica y criterios diagnósticos
]]> En el niño se destacan dos formas clínicas: la dermatitis atópica temprana y la tardía.Dermatitis atópica precoz
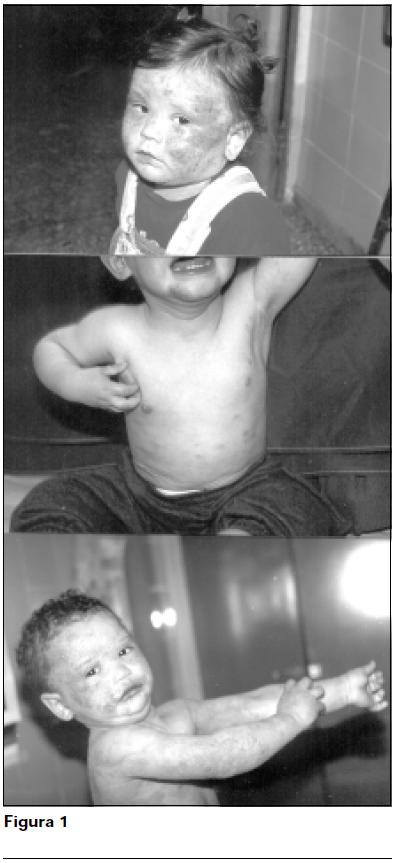
De inicio al sexto mes o antes, las lesiones se localizan en las convexidades de la cara (respetando la zona medio facial) y pliegues retroauriculares; puede afectar cuero cabelludo y extenderse a tronco y miembros (figura 1).
Las lesiones elementales son las de un eczema, con eritema, edema, vésico-costras y lesiones rezumantes. El prurito es muy intenso, observándose lesiones de rascado con excoriaciones La impetiginización secundaria se asocia con frecuencia.
Dermatitis atópica tardía
Se observa por encima de los dos años, con lesiones cutáneas más localizadas en plieges (antecubital y poplíteo, cuello, codos y rodillas). La liquenificación es más frecuente de observar por los repetidos empujes.
La xerosis (sequedad) cutánea es un elemento constante. Otros sectores afectados son: manos y pies (con el aspecto de una dactilitis seca y fisurada) o el sector peribucal y periocular. Clásicamente el diagnóstico se realiza sobre la asociación de criterios menores y mayores.
Los criterios mayores son: prurito, morfología y distribución típica, historia familiar o personal de atopía. Tres de estos criterios bastan para realizar el diagnóstico.
Criterios menores: xerosis cutánea, eczematides acromiantes (ptirisis alba), eczematides foliculares, dermatitis del pezón, pliegue infraorbitario de Dennie-Morgan, hiperlinearidad palmar, oscurecimiento infraorbitario, queratocono, prurito al sudor, etcétera.
]]> ComplicacionesInfección bacteriana, sobre todo por el Staphylococcus aureus, que agrava la dermatitis atópica y es motivo de internación en el niño. Otra complicación es la inoculación del virus herpes simplex (erupción variceliforme de Kaposi).
Evolución
Evoluciona por empujes. En general presenta mejoría con el transcurso del tiempo, pero en algunos casos se extiende hasta la edad adulta. La asociación con broncoespasmo no es infrecuente.
Tratamiento
Está basado en el tratamiento de la xerosis, la inflamación y el prurito cutáneo. Es muy importante informar a los padres de qué se trata la enfermedad y como manejarla (sí es posible entregar folletos que los orienten). Hacer hincapié que es una enfermedad crónica y que los empujes se relacionan a múltiples causas.
Medidas de higiene
Los baños deben ser cortos y tibios (por la agravación de las xerosis). Se aconsejan jabones neutros o sustitutos de jabones. En el enjuague agregar al agua avena laminada (tres cucharadas: 45 g en una tela porosa) y aceites minerales y vegetales (tres cucharadas). Secar sin friccionar la piel.
Si el eczema presenta un componente exudativo importante usar antisépticos (borato de sodio, sulfato de cobre o permanganato de potasio) según sector y estado de la piel a tratar. Recordar que el permanganato seca e irrita la piel, si no se lo diluye de manera adecuada (1 g: un comprimido en 20-30 l de agua). En la cara debe usarse borato de sodio: 15 g en un litro.
]]>
La elección del corticoide se hará de acuerdo a la edad, parte afectada y al estado de la enfermedad. En cara nunca se deben utilizar corticoides fluorados, se usa hidrocortisona. Los corticoides de clase I (o potentes) se usan en lapsos muy cortos y en determinadas zonas.
Si hay infección cutánea sobre agregada además de los antisépticos tópicos mencionados anteriormente aplicar antibióticos tópicos como: mupirocina, eritromicina, bacitracina o ácido fucídico tres veces por día.
El uso de antibióticos por vía sistémica se hará de acuerdo al estado clínico y gravedad de la infección con cefaloporinas de primera generación.
Actualmente existen nuevas opciones terapéuticas tópicas, entre ellas el tacrolimus (FK 506) y el pimecrolimus (SDZ ASM 981) son un nuevo tipo de antiflamatorios del género de los macrolactámicos, su beneficio radica en que no producen atrofia de piel. Otros medicamentos son los: inhibidores de la fosfodiesterasa por vía tópica. Existen dos compuestos la imidazolidinona (RO 20-1724) y el CP 80663; estos fármacos aún están siendo sometidos a investigación.
Inhibidores de los leucotrienos: son productos mediadores de la inflamación que se producen en la cascada del ácido araquidónicoa través de la vía 5-lipooxigenasa
Actualmente existen tres fármacos antieucotrienos por vía oral cuya eficacia esta probada en el tratamiento del asma: Zafirlukast y Montelukast; está en estudio su uso en niños con DA.
]]> Alimentos probióticos: ha sido demostrado que los niños atópicos presentan una permeabilidad intestinal mayor, la cual podría estar incidiendo en la reabsorción de antígenos y el desarrollo de reacciones inmunes patológicas. Esto relacionaría entonces la flora intestinal y la dermatitis atópica. Se ha demostrado que los alimentos probióticos como el Lactobacillus GG son capaces de promover respuestas inmunológicas y prevenir las alteraciones en la permeabilidad intestinal.Antihistamínicos: de gran utilidad sobre todo los que tienen acción sedante como la hidroxixina (ataraxone) cuando el prurito es severo y no permite el descanso nocturno del niño.
Dietoterapia: algunos niños se benefician con la dieta. Se deben excluir aquellos alimentos liberadores de histamina (frutilla y otros).
Hay autores que aconsejan o proponen un suplemento con ácidos grasos de cadena larga.
Otros tratamientos como la fototerapia (UV) y psoralenos + UV (PUVA), inmunosupresores, interferón y citoquinas deben ser evaluados por el dermatólogo considerando: edad, gravedad y resistencia a los tratamientos planteados anteriormente.
Bibliografía
1. Cambazard F, Michel J. Dermatite atopique. La Revue du Praticien (Paris) 2000; 50: 1355-9.
2. Cordero A, Crespi H. El eczema infantil. Buenos Aires: Eudeba, 1995.
]]> 3. García Nieto A, Moreno JC. Novedades en el tratamiento de la Dermatitis Atópica. Piel. Volumen 2002; 17(6): 239-41.4. Yamamoto K. El medio ambiente en la dermatitis atópica. In: Gelmetti C. Dermatología Pediátrica: Debates y conceptos actuales. New York: Schering-Plough International 1994; 39-53.
5. Guerra Tapia A. Dermatitis Atópica. In: Fonseca Capdevila E. Dermatología Pediátrica. Madrid: Aula Médica, 1999: 83-179.
6. Hurwitz S. Eczematous eruptions in childhood. In: Clinical Pediatric Dermatology. Philadelphia: WB Saunders, 1993: 45-82.
7. Krafchik B. Eczematous Dermatitis. In: Schachner L, Hansen R. Pediatric Dermatology. 2ª ed. New York: Churchill Livinsgtone, 1995: 685.
8. Ballona R. Dermatitis atópica y del área del pañal. In: Larralde de Luna M. Dermatología Neonatal y Pediátrica. Buenos Aires: Edimed, 1995: 30-42.
9. Mássimo J. Patología reaccional: dermatitis. In: Pueyo S, Mássimo J. Dermatología Infantil en la Clínica Pediátrica. Buenos Aires: Buschi; 1999: 183-98.
10. Ruiz Maldonado R. Dermatitis atópica. In: Parish-Beare, ed. Tratado de Dermatología Pediátrica. México: Interamericana, 1989: 620-31.
]]>