 ]]>
]]>
1.Dres. W. Pérez, 2.Selva Muñoz, 3.M. Bossio, 4.Wilson Guillén, 5.Alicia García, 6.Marta Alberti,
Fisiatras Laura De Castelet 7., 8.E. Arigón
Unidad de Cuidados Intensivos del Niño (UCIN). Centro Hospitalario Pereira Rossell. Montevideo, Uruguay.
Resumen
Con los objetivos de conocer las características clínicas y paraclínicas de los pacientes portadores de traumatismo encéfalocraneano severo ingresados en una unidad de cuidados intensivos, y evaluar la validez pronóstica de algunos de los escores utilizados en nuestra unidad, se evaluaron en forma prospectiva los pacientes ingresados por traumatismo encéfalocraneano grave ingresados a nuestra unidad. Se incluyeron 54 niños, 4% del total de ingresos de la unidad entre mayo de 1998 y febrero de 2000. La mediana de la edad fue de 7 años (rango 3 meses a 14 años). 63% fueron varones. 50% de los accidentes ocurrieron entre las 18 y 22 horas. 11% ocurrieron en el domicilio, 13% en instituciones y 76% en la vía pública. 92% fueron accidentes urbanos. 16% de los niños tenía antecedentes patológicos relevantes. El tránsito fue la causa más frecuente. 82% de los pacientes no fue asistido en la escena del trauma. Se realizaron una media de 2,5 traslados antes de llegar al hospital. La demora en el ingreso a UCIN fue de 18 horas. Las complicaciones iniciales en estos pacientes fueron: convulsiones (22%), fallo hemodinámico (28%), hipoxemia o respiración insostenible (40%). 95% de los pacientes presentaron coma inicial.
La mitad de los pacientes fueron politraumatizados. 42% fue intervenido quirúrgicamente, en la mitad se realizó neurocirugía. La hipoxemia y el shock mantenido se relacionaron estadísticamente con la mortalidad. 41% de los pacientes presentaron alteraciones neurológicas deficitarias al alta. En esta serie hubo 13% de mortalidad durante la etapa aguda del traumatismo. 89% de las tomografías de cráneo al ingreso eran patológicas. Se relacionó la lesión tomográfica con las alteraciones neurológicas al alta, el escore de Glasgow al inicio y de seguimiento y las muertes, no encontrando asociaciones significativas.
Encontramos que el traumatismo encéfalocraneano aislado o asociado a otras lesiones es un motivo frecuente de ingreso en nuestra unidad. Existe una pobre cobertura asistencial en el momento del accidente y una demora excesiva en la adopción del tratamiento adecuado, incluyendo el ingreso a UCIN, lo que se considera grave si se toman en cuenta la importancia de las medidas terapéuticas adecuadas en este periodo. El tránsito es el principal responsable de estas lesiones graves y la bicicleta tiene una importancia creciente. La hipoxemia y los trastornos hemodinámicos prolongados son de mal pronóstico. La quinta parte de los pacientes requirieron neurocirugía con una incidencia mayor que lo encontrado en la literatura. Es un grupo de riesgo, con alta incidencia de alteraciones neurológicas y alta mortalidad.
Palabras clave: Traumatismo encéfalocraneano
Cuidados intensivos pediátricos
Summary
Key words: Traumatic brain injury.
Pediatric intensive care
Introducción
El traumatismo encéfalocraneano (TEC) es la principal causa de muerte e incapacidad en niños. Casi un tercio de las muertes traumáticas en niños están causadas por TEC severo (1,2). En EE.UU. se comunican entre 180 y 400 internaciones anuales por TEC cada 100 000 habitantes, según los diferentes autores (3,4), y 25 muertes cada 100.000 habitantes (4), y aunque la mayoría sufren múltiples lesiones, se asume que la causa principal del fallecimiento es el TEC. Aproximadamente 3% de los TEC asistidos en instituciones se definen como severos y requieren medidas diagnósticas y terapéuticas que exigen el ingreso a una unidad de cuidados intensivos, presentando alta mortalidad (5). Los cuidados intensivos no logran revertir el efecto negativo de la injuria primaria, pero pueden evitar o disminuir los efectos de la injuria secundaria.
En nuestro país, este problema está alcanzando dimensiones de verdadero desastre en los últimos años, sobre todo en pacientes jóvenes. Disponemos de datos que concuerdan con estadísticas internacionales en la alta incidencia de esta enfermedad. En la Emergencia del Centro Hospitalario Pereira Rossell, con 5.0000 consultas anuales en 1997, 7,6% fueron por TEC, de los cuales 10% ingresaron a cuidados intensivos (3). A la unidad de cuidados intensivos del mismo hospital ingresan promedialmente 3 niños por mes portadores de esta enfermedad (1).
Material y método
]]>Se evaluaron en forma prospectiva todos los pacientes ingresados por TEC severo entre mayo de 1998 y febrero de 2000 (21 meses). Se define TEC severo al traumatismo de cráneo con GCS menor de 8 luego de la reanimación inicial, o necesidad de neurocirugía de urgencia, o descenso del escore de Glasgow mayor de 3 puntos en el período agudo del accidente.
Se utilizó una ficha precodificada y se analizaron los resultados mediante los test estadísticos de Epi info.
Se destacaron los datos epidemiológicos del accidente, la presencia de compromiso neurológico previo, la asistencia prehospitalaria, la paraclínica con énfasis en la tomografía axial computarizada (TAC) de cráneo, la condición del paciente al ingreso. la evolución en la unidad y la situación del paciente al alta.
Objetivos
Conocer las características clínicas y paraclínicas de los pacientes portadores de TEC severo ingresados en una UCI pediátrica y evaluar la validez pronóstica de algunos de los escores más utilizados en nuestra unidad.
Resultados
]]>Generalidades
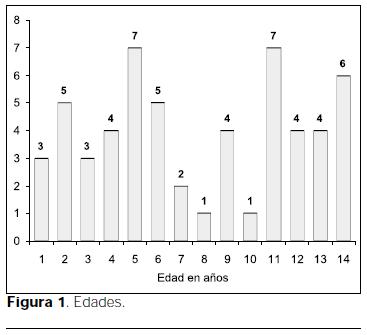
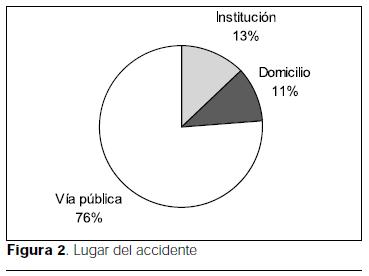
Se incluyeron 54 niños, constituyendo el 4% del total de ingresos de la unidad. La mediana de la edad fue de 7 años (rango 3 meses a 14 años) (figura 1). 63% fueron varones (figura 2). 11% ocurrieron en el domicilio, 13% en instituciones y 76% en la vía pública (figura 3). 92% fueron accidentes urbanos. 80% de los casos ocurrió entre las 12 y las 20 horas. 16% de los niños tenía antecedentes patológicos relevantes en relación al accidente (retardo mental en cuatro casos, convulsiones en tres casos).
Causas
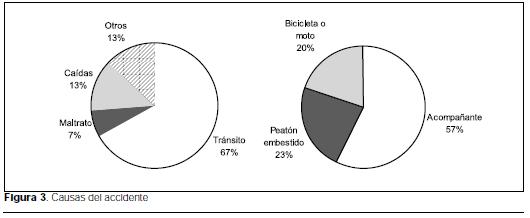
Las causas del accidente fueron: tránsito 67%, maltrato 7%, caídas 13% y otros 13% (figura 4). De los accidentes de tránsito, 57% fueron peatones embestidos, 23% acompañantes y 20% iban en bicicleta o motocicletas (figura 5).
Escena. Traslados
82% de los pacientes no fue asistido en la escena del trauma. Se realizaron una media de 2,5 traslados antes de llegar al hospital y la demora en el ingreso a UCIN tuvo una mediana de 18 horas (rango 4 a 60 horas). La demora en el ingreso se relacionó con la demora en otros centros, número de traslados y realización de TAC previo al ingreso, en cambio no estuvo relacionada significativamente con la distancia cubierta en los traslados ni con la realización de cirugía previa al ingreso (figura 6).
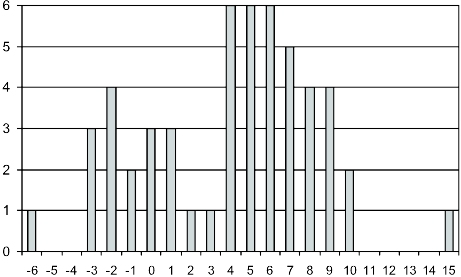
El índice de trauma pediátrico de Tepas (ITP) tuvo una mediana de 4 (rango menos 6–15) (figura 7). La mediana de ITP para los fallecido fue de cero (rango menos 6 - más 5). Los pacientes con deficiencias al alta tuvieron una mediana e ITP de más 1, a diferencia de los pacientes sin deficiencias que presentaron una mediana de 6.
]]>
Tomografía
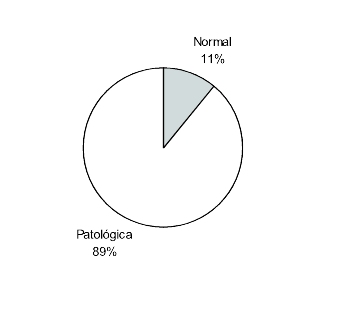
89% fueron patológicas: fractura de cráneo (50%), hemorragia subaracnoidea (20%), hematoma extradural (13%), hematoma subdural (7%), hematoma intraparenquimatoso (7%), lesión axonal difusa (9%), swelling (13%), contusión (26%), hipertensión endocraneana (31%). La mayoría presentaban más de una lesión tomográfica (51 pacientes) (figura 8). Se relacionó la lesión tomográfica con las alteraciones neurológicas al alta, el escore de Glasgow al inicio y de seguimiento (GOS) y las muertes, no encontrando asociaciones significativas con ninguna de las variables.
]]> Clínica al ingresoLa mitad de los paciente presentaron severas alteraciones inmediatas al traumatismo: convulsiones (22%), fallo hemodinámico (28%), hipoxemia y/o respiración insostenible (40%) y un paciente presentó paro cardiorrespiratorio, que fue reanimado en la escena.
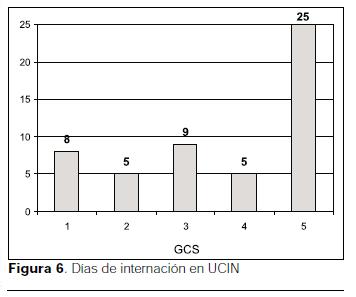
En 25% de los pacientes, el shock y la hipoxemia se presentaron concomitantemente. Estas complicaciones no se correlacionaron con la mortalidad y la presencia de incapacidades al alta, ni aisladas ni combinadas. 95% de los pacientes presentaron coma inicial. El escore de Glasgow (GCS) al ingreso se destaca en la figura 6. El GCS se relacionó con la presencia de deficiencias al alta de UCIN (p=0,0051)(tabla 1), y con la mortalidad del grupo (p=0,0013) (tabla 2).
Evaluación lesional
La mitad de los pacientes fueron politraumatizados: esqueleto 18 casos, de los cuales 15 fueron fracturas de miembros inferiores; trauma cerrado de abdomen en 11 casos; trauma cerrado de tórax en siete casos; quemaduras graves en dos pacientes y otros en cuatro pacientes.
Cirugía
42% (23 pacientes) fueron intervenidos quirúrgicamente (figura 9). En la mitad de ellos se realizó neurocirugía: hematoma extradural en cinco casos, hematoma subdural en dos casos, hematoma intraparenquimatoso en tres casos, hundimiento en dos casos. En el resto se realizó cirugía extraneurológica: fijación ósea en ocho casos, plástica en cuatro casos, torácica en dos casos, abdomen en dos casos y otras en tres casos.
Complicaciones. Evolución
41% de los pacientes presentó complicaciones extraneurológicas durante la evolución en UCIN: neumonía nosocomial en 11 casos (20%) definida como secreciones purulentas, opacidad radiológica y fiebre que aparecen como mínimo luego de las 48 horas del ingreso; accidentes por la intubación traqueal y ventilación mecánica en cuatro casos (8%); neumotórax, estenosis traqueal e inestabilidad hemodinámica persistente en cuatro pacientes (8%); intolerancia digestiva prolongada en cuatro pacientes (8%), secreción inadecuada de hormona antidiurética en dos casos (2%); diabetes insípida en cuatro casos (8%); coagulopatía en dos casos (4%) y en cinco casos convulsiones reiteradas (9%).
22 pacientes presentaron alteraciones neurológicas deficitarias al alta: alteraciones en el nivel de conciencia (30%); déficit motor o severa espasticidad (30%); epilepsia postraumática (6,5%); afasia (13%). La mayoría de ellos (18 pacientes) presentaban más de una deficiencia.
Hubo 13% de mortalidad durante la etapa aguda del traumatismo (figura 10).
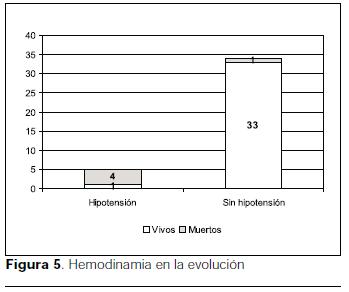
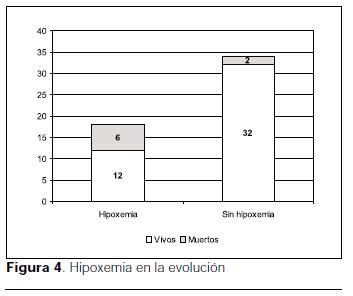
]]> La mediana de días de internación fue de cinco días (rango 1 a 30) (figura 11).La hipoxemia mantenida u ocasional por más de tres días (6 pacientes, 11%) y la hipotensión mantenida u ocasional por más de 48 horas en cualquier momento de la evolución se relacionaron significativamente con la mortalidad (p=0,04) y p=0,0003 respectivamente (figuras 12 y 13).
Se clasificó a los pacientes según la escala de seguimiento de Glasgow al alta de la unidad (Glasgow Outcome Scale, GOS) (figura 14) muerte en ocho casos, estado vegetativo en cinco casos, severamente comprometidos en nueve casos, moderadamente comprometidos en cinco casos y buena recuperación en 25 casos.
Discusión y comentarios
El TEC grave es un motivo frecuente de ingreso a cuidados intensivos. En un estudio previo en 1997 en nuestra unidad (1), la incidencia fue de 4,9%, muy similar a la hallada en este estudio. Se estima que 3% de los TEC que consultan requieren cuidados intensivos (2), lo que se confirma en nuestro hospital, de acuerdo a Pardo y colaboradores (3).
El tránsito continúa siendo el principal responsable de los accidentes graves. Pudimos observar, como sucede en otras partes del mundo (4), el incremento de accidentes graves por bicicleta. En el estudio de Muñoz (1), los accidentes de tránsito fueron responsables de 60% de los TEC graves que ingresaron a la unidad, datos similares a nuestra casuística. El maltrato es una causa de menor incidencia, pero que siempre está presente entre las causas de TEC severo (2,5). De los cuatro casos de nuestra casuística, uno falleció y otro presenta incapacidades graves a los 18 meses de seguimiento por nuestro grupo (6).
Una de las razones que influye más en la evolución del paciente con TEC grave es la rapidez en iniciar las medidas de reanimación y combatir el proceso de lesión secundaria (7,8). La gran mayoría de nuestros pacientes no recibió asistencia médica en la escena, lo que seguramente influyó en decisiones incorrectas. La mayoría recibieron varios traslados y su ingreso a la UCIN se retrasó injustificadamente. Entre las razones que explican este hecho destacamos la falta de tomógrafo en el hospital, y la realización de traslados innecesarios a centros no preparados para la asistencia de estos pacientes. Se ha reportado una disminución notoria de la mortalidad en los pacientes que son derivados a un centro adecuado desde la escena del accidente (5).
Las complicaciones iniciales son frecuentes en los pacientes con trauma neurológico (9-11). En nuestro estudio, casi la mitad tuvieron complicaciones mayores (convulsiones, shock, hipoxia), sin embargo no tuvieron correlación estadística con la evolución. La estadificación del TEC debe realizarse luego de la reanimación inicial (12,13). La hipoxemia y la inestabilidad hemodinámica iniciales no estuvieron correlacionadas con la evolución, a diferencia de su persistencia o la aparición en la evolución. La hipoxia tisular a nivel cerebral es deletérea, sobre todo en situación de hipertensión endocraneana o hipoperfusión cerebral. Datos extraídos del Traumatic Coma Data Bank corroboran la alta incidencia de hipoxemia (45% de los pacientes) pero con baja influencia sobre la mortalidad y los resultados funcionales. No obstante, la hipoxemia condicionó un marcado aumento de la mortalidad y ensombrecimiento de los resultados funcionales cuando se asoció a hipotensión arterial (15). Varios autores han demostrado una mala evolución en pacientes con hipoperfusión mantenida, y es probable que esto sea particularmente cierto en menores de dos años (9). Winchell (14) demostró que el número de episodios de hipotensión en estos pacientes se correlaciona significativamente con la mortalidad y las secuelas. Nuestra experiencia es similar. Si bien la hipoxemia se correlacionó con la evolución (secuelas y mortalidad), esta significación es mayor con hipotensión reiterada o mantenida, sobre todo si se asocian ambas variables.
La escala de Glasgow (GCS) tuvo una estrecha relación con la mortalidad y la presencia de deficiencias al alta de la unidad. Este hecho ha sido ampliamente reconocido (12,16). Actualmente se manejan en el paciente traumatizado, otras escalas que han demostrado mayor precisión pronóstica (12,17), sin embargo el GCS está ampliamente difundido y es de fácil aplicación, lo que lo hace la escala de elección. Nuestras principales dificultades con el GCS consisten en su aplicación en los pacientes bajo importante depresión farmacológica, lo que dificulta evaluar el tiempo real de coma. El índice de trauma pediátrico de Tepas (ITP) fue de utilidad en nuestro estudio para identificar a los pacientes con mayor riesgo de secuelas y de muerte. Este índice está difundido para la estadificación de pacientes politraumatizados (18) y la mortalidad aumenta por debajo de 9. Nuestros pacientes tuvieron puntajes muy bajos y la mortalidad estuvo influenciada sobre todo por el trauma neurológico.
La mitad de los pacientes presentaron al menos una lesión mayor además del TEC. En un estudio previo en la unidad (1), 36% fueron politraumatizados con TEC grave. Sin embargo, la mortalidad parece estar fuertemente vinculada a la severidad del TEC, aún en presencia de otras lesiones graves ().
Casi la cuarta parte de los pacientes requirieron neurocirugía, lo que es un porcentaje alto en relación a la literatura en niños. En el estudio previo fue de 31% (14). En adultos, a casi la mitad de los pacientes que ingresan en coma por TEC grave se les realiza neurocirugía (13,17).
Se observó una alta incidencia de complicaciones extraneurológicas durante el tratamiento en la unidad. El tratamiento del TEC grave es muy invasivo y muchas de las complicaciones están vinculadas con los procedimientos a que son sometidos estos pacientes (19-22). La neumonía del ventilador es en todas las series una complicación frecuente (19). La asistencia ventilatoria es mandatoria en estos pacientes para evitar la hipoventilación durante el coma, pero muchas veces tiene otras indicaciones: edema pulmonar no cardiogénico, aspiración, injuria pulmonar primaria, etcétera (20). Los cuidados respiratorios que disminuyen el riesgo de la neumonía del ventilador, disminuyen la mortalidad y las secuelas en el paciente con TEC grave que sobrevive al período agudo (23).
La TAC de cráneo es un procedimiento indispensable para la valoración de estos pacientes (3,13,16). Casi 90% de los pacientes presentaban alteraciones significativas. Los pacientes con tomografías normales al ingreso presentaron alteraciones en los estudios subsiguientes, lo que confirma que los TEC clínicamente graves prácticamente siempre se acompañan de alteraciones tomográficas, y en los pocos casos en que éstas no aparecen desde el principio, se evidenciarán en la evolución. La frecuencia de alteraciones fue similar a lo destacado en la literatura (16), aunque en este estudio fue mayor la frecuencia de pacientes que requirieron neurocirugía. Como se ha destacado en otros reportes, los pacientes con hematoma extradural (HED) sin otra lesión cerebral importante tienen una buena evolución (13,14,16). En nuestra casuística, todos los pacientes con HED sobrevivieron y no presentaron deficiencias importantes al alta (tabla 3).
]]> La letalidad del TEC grave reportada en otros países llega a valores de 40 a 60% si se toman en cuenta los fallecidos en el lugar del accidente. Las series de TEC graves asistidos en cuidados terciarios también son variables, oscilando entre 10 y 30% según las características de los pacientes. Los pacientes portadores de hematoma subdural, intraparenquimatoso y swelling hemisférico son los que presentan mayor mortalidad. Estas asociaciones no aparecieron en nuestros pacientes.Conclusiones.
Bibliografía
1. Pérez W, Acquarone C. Accidentes en pediatría. Visión epidemiológica desde una unidad de atención extrahospitalaria. Arch Pediatr Uruguay 1994; 65:19-25.
2. Kraus JF, Black MA. The incidence of acute brain injury and serious impairment in a defined population. Am J Epidemiol 1984; 119: 186-201.
3. Pardo L, Muñoz S, Sirio E, Lezama G, Ramírez M, Pérez W et al. Traumatismo de cráneo en pediatría. Parámetros clínicos y radiológicos asociados con alteraciones tomográficas. Estudio prospectivo. Arch Pediatr Urug 1996; 67(4): 31.
4. Division of injury control. Center for environment health and injury control. Am J Dis Child 1990; 144: 627-46.
5. Jhonson M, Krisnamurthi L. Send severe head injury children to a pediatric trauma center. Pediatr Neurosurg 1996; 25(6): 309-14.
6. Pérez W, Muñoz S, Bossio M, García A, Guillén W, Alberti M, et al. Traumatismo de cráneo grave en niños. Detección temprana de deficiencias y seguimiento fisiátrico. Primera comunicación. Jornadas Integradas de Emergencia Pediátrica, 5. Montevideo: mayo de 2000
7. Butterword J, De Witt D. Severe head trauma: Pathophysiology and management. Crit Care Clin 1989; 5: 807-20.
8. Jennet B, Teasdale G. Management of head injury. Philadelfia. FA Davis, 1981, pp 253-332.
]]>9. Adelson P, Clyde B, KochanekPM, Wisnewiski A. Cerebrovascular response in infants and children following severe traumatic brain injury. Pediatr Neurosurg 1997; 26(4): 200-7.
10. Krauss JF, Rock A, Hemyari P. Brain injury among infants, children, adolescents and young adults. Am J Dis Child 1990; 24(6): 684-91.
11. Jennet B, Bond M. Assestment of outcome after severe brain damage. Lancet 1975; 1(7905): 480-4.
12. Alvarez M, Nava J, Rué M et al. Mortality prediction in head trauma patients: Performance of GCS and General Severity Systems. Crit Care Med 1997; 26: 142-8.
13. Marshall F, Smith G, Shapiro HM. The outcome with agressive treatment and severe head injury. J Neurosurg 1979; 50: 20-5.
]]>14. Winchell R, Simons R, Hoiy M. Transient sistolic hipotension. A serious problem in the management of head injury. Arch Surg 1996; 131(5): 533-9.
15. Muñoz S. Traumatismo de cráneo. Monografía. Escuela de Graduados. Facultad de Medicina de Uruguay, 1997.
16. Lee TT, Aldana PR, Kirton AC, et al. Follow up computerized tomography scan in moderated and severe head injury: Correlation with Glasgow Coma Scale and complication rate. Acta Neurochir 1997; 139: 1042-8.
17. Jennet B, Teasdale G, Braakman D et al. Prognosis of patients with head injury. Neurosurgery 1979; 4: 283-9.
18. Tepas JJ, Discala C, Ramenofski ML, Barlowe B. Moratilty and head injury: the pediatric perspective . J Pediatr Surg 1990; 25: 92-6.
]]>19. Cazzadori A, Di Perri G, Vento S, et al. Aetiology of pneumonia following isolated closed head injury. Respir Med 1997; 91: 193-9.
20. Bloomfield E. Extracerebral complications of head injury. Crit Care Clin 1989; 5: 881-90.
21. Scherer RU, Spangerberg P. Procoagulant activity in patients with isolated severe head trauma. Crit Care Med 1998; 26: 149-56.
22. May AK, Young JS, Butler K, et al. Coagulopathy in severe closed head injury. Am J Surg 1997; 63: 233-7.
23. Fabian TC, Boucher BA, Croce MA, Khul DA, Jannings W. Pneumonia and stress ulceration in severely injured patients. A prospective evaluation of the stress ulcer pprophylaxis. Arch Surg 1993; 128(2): 185-91.
]]>24. Levin F, Saidjari MN, Eisemberg HM, Foulkes M, Marshall LF. Vegetative state after closed head injury. A traumatic coma data bank. Arch Neurol 1991; 48(6): 580-5.
25. Chesnut RM, Marshall RK, Klubert R et al. The role of secondary brain injury in determining outcome from severe head injury. J Trauma 1993; 34: 216-20.
]]>