
Validación de la punción aspiración con aguja fina (PAAF) en el diagnóstico de linfadenitis tuberculosa en pacientes con infección por el virus de la inmunodeficiencia humana (VIH)
Dres. Susana G. Cabrera*, Virginia Ortega†, Julio C. Medina‡, Gabriela Gualco§, Marcelo Viola¶, Graciela Pérez**, María L. Musto†, Justino Zeballos††, Eduardo Savio§§
Resumen
Introducción: la punción aspiración aguja fina (PAAF) de ganglio linfático es una técnica sencilla, rápida y de bajo costo para la obtención de muestras para diagnóstico.
Objetivo: el objetivo del estudio fue validar la PAAF en el diagnóstico de linfadenitis tuberculosa (TB) en pacientes infectados por el virus de la inmunodeficiencia humana (VIH), utilizando como "gold standard" el cultivo de Mycobacterium tuberculosis en biopsia ganglionar o la histopatología más la respuesta al tratamiento específico.
Material y método: estudio clínico-patológico prospectivo. Se incluyeron pacientes VIH infectados, previo consentimiento informado, mayores a 18 años, con adenomegalias superficiales mayores a 2 cm, asistidos en la Cátedra de Enfermedades Infecciosas entre octubre de 2004 y diciembre de 2006. Se realizó PAAF y biopsia del mismo ganglio. En las muestras citológicas e histopatológicas se realizaron tinciones habituales, Ziehl-Neelsen y cultivos para micobacterias.
Se definió como citología sugestiva de linfadenitis TB: 1) linfadenitis reactiva con necrosis; 2) linfadenitis reactiva con células epitelioides y/o macrófagos y/o células gigantes multinucleadas; con o sin bacilos ácido-alcohol resistentes en el directo con tinción de Ziehl-Neelsen.
]]> Resultados: de 30 pacientes incluidos, 23 correspondieron a una TB ganglionar. En los siete pacientes restantes la PAAF descartó el diagnóstico de TB en seis, evitando tratamientos innecesarios, e indicando estudio histológico para diagnóstico definitivo. La sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de la PAAF para el diagnóstico de linfadenitis TB fue de 95%, 86%, 95% y 86%, respectivamente. El coeficiente de concordancia de Kappa entre ambos procedimientos fue de 90%.Conclusiones: la PAAF de ganglio linfático en pacientes VIH tiene un elevado rendimiento como técnica diagnóstica de TB ganglionar. A su vez permite seleccionar qué pacientes requieren biopsia ganglionar para diagnóstico definitivo, evitando la realización sistemática de la misma en todos los pacientes con adenomegalias.
Palabras clave: TUBERCULOSIS GANGLIONAR..
BIOPSIA CON AGUJA FINA.
Keywords: TUBERCULOSIS, LYMPH NODE.
BIOPSY, FINE-NEEDLE.
* Prof. Adjunto de Clínica Médica "B", Hospital de Clínicas. Colaborador Calificado de Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
† Patólogo asistente del Hospital Central de las Fuerzas Armadas (HCFFAA). Uruguay.
‡ Prof. Adjunto de Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay
]]> § Expatólogo asistente del HCFFAA. Encargada del Laboratorio de Inmunohistoquímica. Montevideo, Uruguay.¶ Profesor Adjunto de Clínica Quirúrgica "B". Hospital de Clínicas. Facultad de Medicina. Universidad de la República. Uruguay.
**Prof. Adjunto de Clínica Médica 2. Ex Asistente de Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
†† Ex Asistente de Clínica Quirúrgica "B". Hospital de Clínicas, Facultad de Medicina. Universidad de la República. Uruguay.
§§ Profesor Director de la Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
Correspondencia: Dra. Susana Cabrera
Avda. A. Navarro 3051. 4º piso. Instituto de Higiene.
CP 11600. Montevideo, Uruguay.Correo electrónico: susanacabrera1@gmail.com
Recibido: 19/1/09.
]]> Aceptado: 20/7/09.
Introducción
La tuberculosis (TB) es responsable globalmente de más de 2 millones de muertes anuales y su incidencia se encuentra en aumento(1-3). La infección por el virus de inmunodeficiencia humana (VIH) es el principal factor de riesgo para el desarrollo de TB. En pacientes VIH infectados predominan las formas de presentación extrapulmonares de la enfermedad y dentro de estas la linfadenitis tuberculosa es la primera en frecuencia(4-6). El diagnóstico de TB ganglionar requiere del aislamiento mediante cultivo del agente causal –Mycobacterium tuberculosis– de muestras de ganglio linfático. El procedimiento de elección para la obtención de muestras en pacientes no VIH es la biopsia de ganglio(7,8).
La punción aspiración aguja fina (PAAF) es una técnica que permite la obtención de material para citología y cultivo. Es reconocida la utilidad de la PAAF como técnica diagnóstica en el estudio de adenomegalias de diversa etiología(9,10). Su eficacia y rendimiento están bien demostrados en el diagnóstico de TB ganglionar en niños y se propone como el método de elección en regiones de elevada prevalencia de esta enfermedad(11,12).
Algunos estudios publicados reportan la utilidad diagnóstica de la PAAF de ganglios linfáticos en pacientes VIH con adenomegalias de diversas etiologías(13-15). Otros reportan el rendimiento de la técnica en el diagnóstico de linfadenitis TB en poblaciones que incluyen pacientes VIH y no VIH(16-22).
En nuestro medio la PAAF no es un procedimiento difundido para el diagnóstico de TB ganglionar, si bien en la década de 1940, los doctores P. Paseyro y R. Piaggio Blanco describían exhaustivamente esta técnica y jerarquizaban su utilidad(23).
Con el objetivo de validar la PAAF para obtención de muestras citológicas como técnica diagnóstica de linfadenitis TB, se realizó un estudio prospectivo en pacientes VIH asistidos en la Cátedra de Enfermedades Infecciosas. Se tomó como patrón oro el cultivo de Mycobacterium tuberculosis en muestras de biopsia ganglionar o la histopatología característica más la respuesta terapéutica.
]]>Material y método
Se realizó un estudio clínico-patológico prospectivo de pacientes asistidos en la Cátedra de Enfermedades Infecciosas en el período comprendido entre octubre del 2004 y diciembre del 2006. Se incluyeron pacientes mayores de 18 años con infección VIH confirmada, previo consentimiento informado, que consultaron por linfadenitis superficial constituyendo o no un síndrome poliadenomegálico, con adenomegalias de por lo menos 2 cm de diámetro. Se excluyeron aquellos que no consintieron la realización del procedimiento.
Definiciones. Se definieron las siguientes categorías según los hallazgos citológicos en la PAAF siguiendo patrones ya descriptos(24): 1) Linfadenitis sugestiva de tuberculosis: a) linfadenitis reactiva con necrosis; b) linfadenitis reactiva con células epitelioides y/o macrófagos y/o células gigantes multinucleadas, con y sin necrosis. Con o sin visualización de bacilos ácido-alcohol resistentes (BAAR) por tinción de Ziehl-Neelsen (Z-N). 2) Linfadenitis inespecífica: linfadenitis reactiva sin necrosis. 3) Otras.
Se tomó como patrón oro para el diagnóstico de linfadenitis TB el cultivo positivo para Mycobacterium tuberculosis del material obtenido por biopsia o la presencia de histopatología característica (granulomas tuberculoides, con o sin necrosis, con o sin BAAR) más respuesta terapéutica al tratamiento específico instituido (remisión de la fiebre en un plazo máximo de 15 días desde el inicio y paciente vivo al alta).
Punción aspiración con aguja fina (PAAF)
Se realizó punción aspiración guiada por palpación de ganglios linfáticos superficiales, de cuello, axila o región inguinal, con aguja calibre 22 y jeringa de 20 cc, previa desinfección de la piel. Se seleccionó el ganglio más representativo (de mayor tamaño y accesible). Con una muestra del material aspirado se realizaron extendidos citológicos sobre láminas silanizadas para mejorar la adherencia celular, que fueron fijados con spray para citología. Se realizaron al menos tres extendidos, dos de los cuales se tiñeron con hematoxilina-eosina y el restante con tinción de Z-N. El remanente de material en la aguja o jeringa, o ambas, o el material extraído en una segunda punción (en caso que fuera necesaria), se diluyó en 2 ml de suero fisiológico y fue enviado al laboratorio de la Comisión Honoraria de Lucha Antituberculosa-Enfermedades Prevalentes (CHLA-EP) para cultivo en medios específicos (Lowenstein-Jensen).
]]>Biopsia ganglionar
Se realizó biopsia quirúrgica incisional o escisional del mismo ganglio previamente puncionado, con envío de muestras para estudio histopatológico en formol y para cultivo en suero fisiológico. En las muestras histopatológicas se aplicaron tinciones de hematoxilina-eosina y de Z-N. La muestra para cultivo de micobacterias fue enviada al laboratorio de la CHLA-EP para cultivo en medio de Lowenstein-Jensen.
En pacientes donde existió una fuerte sospecha de un diagnóstico diferencial se realizaron las tinciones específicas y cuando fue necesario estudios de inmunohistoquímica tanto en muestras citológicas como histopatológicas.
Se registraron los siguientes datos de la población en estudio: edad, sexo, raza, fecha de diagnóstico de la infección por VIH, estadio de la enfermedad, linfocitos CD4 y carga viral de los seis meses previos a la internación, tratamiento antirretroviral (TARV) al ingreso, antecedentes de reclusión, contacto conocido con TB y TB previa. Se consignaron características clínicas, de laboratorio e imagenológicas. Se registraron los detalles de procedimiento de la punción y biopsia ganglionar, los resultados microbiológicos, los hallazgos de la citología e histopatología y el tiempo entre procedimientos y obtención del resultado citológico e histopatológico. Finalmente se recopilaron datos del tratamiento instituido, respuesta clínica y resultado al alta.
Análisis estadístico
Las variables cuantitativas fueron expresadas a través de sus medidas de resumen (media y su desviación estándar). Las variables cualitativas se expresaron en frecuencias absolutas y relativas (%). Para la comparación de proporciones se utilizó el test de chi cuadrado, utilizando una significación de a = 5%. El análisis estadístico se realizó con el software Epidat versión 3.1.
]]>Consideraciones éticas
El proyecto de investigación fue aprobado por el Comité de Ética de la Facultad de Medicina, Universidad de la República. El trabajo de investigación propuesto se llevó a cabo en el marco del cumplimiento de la Declaración de Helsinki sobre principios éticos para las investigaciones médicas en seres humanos y fue conducido bajo todas las regulaciones de las buenas prácticas clínicas. Se requirió de la firma de un consentimiento informado por parte del paciente, un testigo y el médico responsable de la investigación.
Resultados
Se enrolaron todos los pacientes que cumplieron con los criterios de inclusión y que consultaron en el período de estudio, n = 30. En la tabla 1 se describen las características de la población.
]]> Presentación clínicaTodos los pacientes tuvieron fiebre con una media de duración de la misma de 52 ± 49 días, 22 presentaron más de 21 días de fiebre previo al ingreso. La mayoría tuvo afectación simultánea de varios territorios ganglionares superficiales (25 pacientes, 83%); 18 con conglomerados (60%) y 17 con afectación de territorios profundos demostrada con estudios de imágenes (57%). Las localizaciones ganglionares superficiales por orden de frecuencia fueron: carotídeos, 24; supraclaviculares 22; axilares, 19; inguinales, 5. De los pacientes con diagnóstico final de TB ganglionar, en 16 (53%) coexistió TB en otro órgano, 15 en pulmón y uno en pulmón y meninges. La hepatomegalia estuvo presente en 17 (57%) y la esplenomegalia en 10 (33%) pacientes. Los valores de hemoglobina, velocidad de eritrosedimentación y fosfatasa alcalina fueron 11 ± 5 gr/dl, 53 ± 32 mm en la primera hora, y 401 ± 283 UI/l, respectivamente.
Concordancia
En 23 de los 30 pacientes (77%) el diagnóstico final por el patrón oro fue de TB ganglionar. En 17, la confirmación se obtuvo por cultivo de Mycobacterium tuberculosis en la biopsia ganglionar. Los seis restantes tuvieron histopatología característica y buena respuesta al tratamiento específico, el cultivo fue negativo en cuatro y no se obtuvo resultado del mismo en dos (perdidos).
En los siete pacientes sin TB ganglionar los diagnósticos finales fueron: linfoma de Hodgkin (n=2), síndrome de reconstitución inmune (n=2), linfadenitis reactiva (n=1), metástasis de adenocarcinoma (n=1), linfadenitis granulomatosa sin diagnóstico etiológico (n=1). En este último el cultivo fue negativo para micobacterias y evolucionó favorablemente sin tratamiento específico.
En la tabla 2 se muestran los resultados obtenidos por citología de PAAF, histopatología de biopsia y la concordancia entre ambos procedimientos.
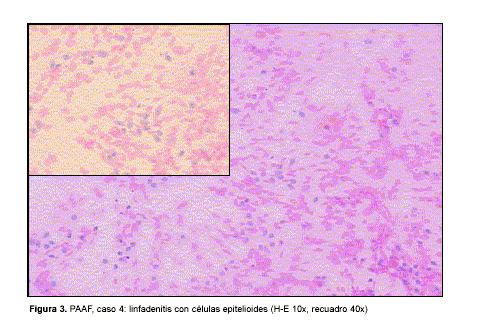
En las figuras 1 a 4 se muestran los hallazgos en PAAF y biopsia de linfadenitis TB.
]]> De los 23 pacientes con diagnóstico de TB ganglionar, dos PAAF fueron insuficientes para el diagnóstico por lo que se excluyeron del análisis (casos 5 y 16). De los 21 restantes, la citología de PAAF fue informada como linfadenitis sugestiva de TB en 20 (95%, verdaderos positivos), con BAAR en 13 y sin BAAR en siete; la restante fue informada como linfadenitis inespecífica (falso negativo, caso 12).En los siete pacientes sin TB ganglionar la citología fue negativa y orientó a un diagnóstico alternativo en seis (verdaderos negativos), en el restante la PAAF fue sugestiva de linfadenitis TB, correspondiendo finalmente a una linfadenitis granulomatosa sin etiología aclarada (falso positivo, caso 17). En este último caso la biopsia mostró granulomas bien formados característicos de la etiología TB, aunque esta finalmente se descartó.
La sensibilidad, especificidad, valor predictivo positivo (VPP), valor predictivo negativo (VPN) y los respectivos intervalos de confianza de la PAAF para diagnóstico de linfadenitis TB, fueron: 95% (95%IC 84-100), 86% (95%IC 53-100), 95% (95%IC 84-100) y 86% (95%IC 53-100), respectivamente. En la tabla 3 se comparan los patrones citológicos por PAAF y el diagnóstico final.
Globalmente, la positividad de BAAR en la biopsia y la PAAF fue de 91% y 65%, respectivamente. Si bien la positividad de los BAAR en PAAF fue mayor en los patrones con necrosis, esta diferencia no fue estadísticamente significativa (p = 0,58). En la tabla 4 se muestran los patrones citológicos de los 20 pacientes con TB ganglionar diagnosticados por PAAF y su correspondencia con la presencia de BAAR.
Se encontró un índice de Kappa de concordancia de 90% (95%IC 71-100) entre la PAAF y la biopsia ganglionar, lo que indica una concordancia sustancial entre los dos procedimientos.
El tiempo para la obtención de los resultados fue significativamente menor para la citología respecto a la biopsia: 4,7 ± 1,8 días versus 13 ± 3 días; p < 0,0001. En los 23 pacientes con linfadenitis tuberculosa se realizó tratamiento empírico, 11 de estos fueron empíricos orientados por el resultado citológico de la PAAF.
No se observaron complicaciones mayores por la realización de la PAAF, en dos casos el material obtenido fue insuficiente para el estudio citológico. Un paciente presentó fistulización luego de la biopsia que se resolvió espontáneamente con el tratamiento antituberculoso, no requiriendo otras intervenciones.
Cultivos
]]>Los resultados de los cultivos para Mycobacterium tuberculosis en muestras de PAAF y biopsia de los 23 pacientes con TB ganglionar fueron: positivos en 12 y 17 (52% versus 74%); negativos en dos y cuatro (9% versus 17%); perdidos en nueve y dos (39% versus 9%), respectivamente. Por lo tanto, en los pacientes en que se accedió a este resultado, el rendimiento del cultivo del material de PAAF fue de 86% (12/14) y en biopsia fue de 81% (17/21). De los 17 pacientes con cultivo positivo en material de biopsia el cultivo de la PAAF fue positivo en 12 y en cinco no se obtuvo (perdidos).
Discusión
El principal resultado de nuestro estudio es la confirmación del elevado rendimiento de la PAAF en pacientes VIH para el diagnóstico de linfadenitis de etiología tuberculosa. La sensibilidad, especificidad, VPP y VPN de la PAAF para el diagnóstico de TB ganglionar fueron: 95%, 86%, 95% y 86%, respectivamente. La concordancia entre la PAAF y el patrón oro fue elevada: 90%. Este es el primer estudio nacional que valora el rendimiento diagnóstico de la PAAF de ganglio linfático en pacientes VIH, cuyos hallazgos confirman los resultados preliminares reportados por nuestro grupo y validan la utilización de esta técnica como de primera elección en estos pacientes(25).



La población estuvo constituida por pacientes jóvenes, acorde al estatus VIH, y con avanzada inmunodepresión. La forma de presentación clínica con afectación de múltiples territorios ganglionares, incluido profundos, y fiebre por tiempo prolongado, es característica de la TB ganglionar en pacientes VIH infectados(6).
En 28 pacientes con muestras de PAAF suficientes la citología sugirió el diagnóstico definitivo en 26 pacientes (93%). En los siete pacientes con diagnósticos diferentes a TB ganglionar y en dos con muestra insuficiente la biopsia fue necesaria para definir el diagnóstico. Por lo tanto, la realización de PAAF permitiría disminuir 70% la realización de biopsias ganglionares. El valor de la PAAF para el diagnóstico de adenomegalias tanto infecciosas como neoplásicas en pacientes VIH, ya ha sido reportada por otros autores(17-19). Aunque la PAAF no sustituiría a la biopsia ganglionar en el diagnóstico de patologías neoplásicas como linfomas, frecuente en pacientes VIH, en nuestro estudio, tanto el diagnóstico de linfoma como de adenocarcinoma, fue sugerido por la citología y evitó la indicación de un tratamiento empírico antituberculoso innecesario.
Los hallazgos citológicos coincidieron con los descriptos en la literatura predominando las formas con necrosis(22). La presencia de BAAR en granulomas aumenta la certeza de la etiología micobacteriana, ya que el hallazgo de granulomas puede corresponder a otras etiologías. Sin embargo, en individuos con infección VIH, tal cual se demuestra en nuestros resultados, la principal causa de formación de granulomas es la infección por micobacterias. En un paciente en que la PAAF fue sugestiva de TB por la presencia de granulomas, el cuadro clínico remitió sin tratamiento específico y los cultivos fueron negativos, por lo que se descartó dicho diagnóstico (falso positivo). Los hallazgos histopatológicos de la biopsia fueron coincidentes con la PAAF, mostrando granulomas característicos de TB, por lo que la biopsia en este caso tampoco aclaró el diagnóstico etiológico.
La positividad de BAAR en la PAAF oscila en diferentes estudios entre 38% y 72,8%(16,19,21,22). En nuestra serie fue de 65%. La mayor asociación de la presencia de BAAR con necrosis en la citología es un hallazgo descripto como característico; en nuestro estudio no hubo diferencias significativas en la presencia de BAAR según el patrón citológico(16,17).
El cultivo de las muestras es necesario para la identificación de especie así como para evaluar la sensibilidad a los fármacos antituberculosos. El rendimiento de los mismos en material de PAAF fue elevado y similar al rendimiento del cultivo de biopsia en los pacientes en que se obtuvo dicho resultado, hecho ya descripto en la literatura(12). En nuestra serie hubo una elevada proporción de muestras perdidas, 39% de las linfadenitis tuberculosas, lo que constituye una limitación del estudio y plantea la necesidad de mejorar el transporte de muestras al laboratorio de referencia. Todos los cultivos positivos, tanto de citología como de histopatología, correspondieron a Mycobacterium tuberculosis, no se identificaron micobacterias atípicas en nuestra serie.
No se produjeron complicaciones por el procedimiento y en los dos casos de muestras insuficientes se podría haber reiterado la punción sin perjuicios para los pacientes.
La indicación de un tratamiento antituberculoso empírico es una práctica habitual en nuestro medio con un elevado porcentaje de confirmación diagnóstica posterior(26). En todos los pacientes de nuestra serie con linfadenitis TB se realizó la prescripción del tratamiento específico de forma empírica; en 11 de ellos (48%) el tratamiento fue empírico dirigido por los hallazgos de la PAAF.
]]> Finalmente, la PAAF permitió una orientación diagnóstica en un tiempo significativamente menor respecto a la biopsia.Conclusiones
La PAAF permite obtener el diagnóstico de linfadenitis TB en VIH infectados con elevada certeza. La realización sistemática de PAAF de ganglios en la primera línea en el estudio de pacientes infectados por VIH con adenomegalias ofrece como ventajas adicionales: constituir un procedimiento rápido y menos cruento para el paciente, con un significativo ahorro en el tiempo para obtener los resultados facilitando el inicio precoz de tratamiento específico, una disminución del riesgo de secuelas y complicaciones por la biopsia y un ahorro significativo en términos económicos. Permite seleccionar a los candidatos para biopsia ganglionar, evitando la realización sistemática de la misma en todos los pacientes con adenomegalias.
Summary
Introduction: fine needle puncture aspiration (PAAF) of the lymph node is a simple, fast and low cost technique to obtain samples for diagnosis.
Objective: the objective of the study was to validate PAAF for the diagnosis of tuberculous lymphadenitis in patients with HIV, by using culture for Mycobacodeterium tuberculosis in node biopsy or histopathology as "gold standard", together to the response to the specific treatment.
Method: prospective clinical-pathological study. Patients included in our study: were infected with HIV, provided their informed consent, were older than 18 years of age, had superficial adenomagaly larger than 2 cm, and were seen at the Infectious Diseases Service from October 2004 through December 2006. Fine needle puncture aspiration (PAAF ) and biopsy of the same node were performed. Usual stain and Ziehl-Neelsen stain were used in cytological and histopatological samples, and microbacteria cultures were made.
]]> We defined the following citology suggested TB lymphadenitis: 1) reactive lymphadenitis with necrosis; 2) reactive lymphadenitis with epithelial cells and/or macrophagos and/or multinuclear giant cells; with or without acid-alcohol resistant bacilli in the direct (sample?) with Ziehl-Neelsen stain.Results: out of 30 patients included in the study, 23 corresponded to node TB. In the remaining seven patients, diagnosis was negative in six of them, according to PAAF, and thus unnecessary treatment was avoided, and histological study was determined for final diagnosis. Sensitivity, specificity, positive and negative predictive value of PAAF for the diagnosis of TB lymphadenitis was 95%, 86%, 95% and 86% respectively. Kappa concordance coefficient between both procedures was 90%.
Conclusions: lymph node PAAF in patients with HIV is a high performance diagnostic technique for the diagnosis of node TB. Likewise, it enables selecting patients to undergo node biopsy for final diagnose, avoiding its systematic conduction in all patients with adenomegaly.
Résumé
Introduction: la ponction aspiration aiguille fine (PAAF) de ganglion lymphatique est une technique simple, rapide et de bas coût pour l’obtention d’échantillons pour le diagnostic.
Objectif: valider la PAAF au diagnostic de lymphadénite tuberculeuse (TB) chez des patients infectés par le virus de l’immunodéficience humaine (HIV),utilisant comme "gold standard" la culture de Mycobacterium tuberculosis en biopsie ganglionnaire ou l’histopathologie ainsi que la réponse au traitement spécifique.
Matériel et méthode: étude clinique-pathologique prospective. Des patients HIV infectés sont inclus, avec consentement préalable, majeurs de 18 ans, avec adénomégalies superficielles de plus de 2 cm, assistés à la Charte de Maladies Infectieuses entre octobre 2004 et décembre 2006. On a fait PAAF et biopsie du même ganglion. Aux données cytologiques et histopathologiques, on a fait des tintions habituelles, Ziehl-Neelsen.
Résultats: sur 30 patients, 23 ont correspondu à une TB ganglionnaire. Sur les sept patients qui restent, chez 6 la PAAF annule le diagnostic de TB,évitant ainsi des traitement inutiles et marque une étude histologique pour le diagnostic définitif. La sensibilité, spécificité, valeur prédictive positive et valeur prédictive négative de la PAAF pour le diagnostic de lymphadénite TB a été de 95% et 86% respectivement. Le coefficient de concordance de Kappa entre les deux procédures a été de 90%.
]]> Conclusions: la PAAF de ganglion lymphatique chez des patients VIH a un rendement élevé en tant que technique diagnostique de TB ganglionnaire. Il permet aussi de choisir quels patients nécessitent biopsie ganglionnaire pour le diagnostic définitif, évitant sa réalisation systématique chez tous les patients avec adénomégalies.Resumo
Introdução: a punção-aspiração com agulha fina (PAAF) de gânglio linfático é uma técnica simples, rápida e de baixo custo para a obtenção de amostras para diagnóstico.
Objetivo: o objetivo deste trabalho foi validar a PAAF no diagnóstico de linfadenite tuberculosa (TB) em pacientes infectados pelo vírus da imunodeficiência humana (VIH), utilizando como "gold standard" o cultivo de Mycobacterium tuberculosis em biopsia ganglionar ou a histopatologia com resposta ao tratamento específico.
Material e método: estudo clínico-patológico prospectivo. Foram incluídos pacientes portadores de VIH, com consentimento informado prévio, maiores de 18 anos, com adenomegalias superficiais maiores que 2 cm, atendidos na Cátedra de Doenças Infecciosas entre outubro de 2004 e dezembro de 2006. Em cada gânglio foi realizada PAAF e biopsia. Nas amostras citológicas e histopatológicas foram realizadas as colorações habituais, Ziehl-Neelsen e cultivos para micobacterias.
Foi definida como citologia sugestiva de linfadenite TB: 1) linfadenite reativa com necrose; 2) linfadenite reativa com células epitelioides e/ou macrófagos e/ou células gigantes multinucleadas; com ou sem bacilos ácido-álcool resistentes no exame direto com coloração de Ziehl-Neelsen.
Resultados: dos 30 pacientes incluídos, 23 apresentaram TB ganglionar. Nos sete pacientes restantes a PAAF descartou o diagnóstico de TB em seis, evitando tratamentos desnecessários, e indicando exame histológico para diagnóstico definitivo. A sensibilidade, especificidade, valor preditivo positivo e valor preditivo negativo da PAAF para o diagnóstico de linfadenite TB foram respectivamente 95%, 86%, 95% e 86%. O coeficiente de concordância de Kappa entre ambos procedimentos foi de 90%.
Conclusões: a PAAF de gânglio linfático em pacientes VIH tem alto rendimento como técnica diagnóstica de TB ganglionar. Permite também selecionar os pacientes que necessitam biopsia ganglionar para diagnóstico definitivo, evitando sua realização sistemática em todos os pacientes com adenomegalias.
]]> Bibliografía1. Corbett EL, Watt CJ, Walker N, Maher D, Williams BG, Raviglione MC, et al. The growing burden of tuberculosis: global trends and interactions with the HIV epidemic. Arch Intern Med 2003; 163(9): 1009-21.
2. Meya DB, McAdam KP. The TB pandemic: an old problem seeking new solutions. J Intern Med 2007; 261(4): 309-29.
3. Havlir DV, Barnes PF. Tuberculosis in patients with human immunodeficiency virus infection. N Engl J Med 1999; 340(5): 367-73.
4. Yang Z, Kong Y, Wilson F, Foxman B, Fowler AH, Marrs CF, et al. Identification of risk factors for extrapulmonary tuberculosis. Clin Infect Dis 2004; 38(2): 199-205.
]]>5. Golden MP, Vikram HR. Extrapulmonary tuberculosis: an overview. Am Fam Physisian 2005; 72(9): 1761-8.
6. Lazarus AA, Thilagar B. Tuberculous lymphadenitis. Dis Mon 2007; 53(1): 10-5.
7. American Thoracic Society, Centers for Disease Control and Prevention. Diagnostic standards and classification of tuberculosis in adults and children. This official statement of the American Thoracic Society and the Centers for Disease Control and Prevention was adopted by the ATS Board of Directors, July 1999. This statement was endorsed by the Council of the Infectious Disease Society of America, September 1999. Am J Respir Crit Care Med 2000; 161(4 Pt 1): 1376-95.
8. Artenstein AW, Kim JH, Williams WJ, Chung RC. Isolated peripheral tuberculous lymphadenitis in adults: current clinical and diagnostic issues. Clin Infect Dis 1995; 20(4): 876-82.
9. Gupta N, Rajwanshi A, Srinivasan R, Nijhawan R. Pathology of supraclavicular lymphadenophaty in Chandigarh, north India: an audit of 200 cases diagnosed by needle aspiration. Cytopathology 2006; 17(2): 94-6.
]]>10. Gupta RK, Naran S, Lallu S, Fauck R. The diagnostic value of fine needle aspiration cytology (FNAC) in the assessment of palpable supraclavicular lymph nodes: a study of 218 cases. Cytopathology 2003; 14(4): 201-7.
11. Rameshkumar K. Tuberculous lymphadenitis in children-role of fine needle aspiration cytology. J Assoc Physicians India 1999; 47(10): 976-9.
12. Verma K, Kapila K. Aspiration cytology for diagnosis of tuberculosis-perspectives in India. Indian J Pediatr 2002; 69 (Suppl 1): S39-43.
13. Saikia UN, Dey P, Jindal B, Saikia B. Fine needle aspiration cytology in lymphadenopathy of HIV-positive cases. Acta Cytol 2001; 45(4): 589-92.
14. Shenoy R, Kapadi SN, Pai KP, Kini H, Mallya S, Khadilkar UN, et al. Fine needle aspiration diagnosis in HIV-related lymphadenopathy in Mangalore, India. Acta Cytol 2002; 46(1): 35-9.
]]>15. Jayaram G, Chew MT. Fine needle aspiration cytology of lymph nodes in HIV-infected individuals. Acta Cytol 2000; 44(6): 960-6.
16. Polesky A, Grove W, Bhatia G. Peripheral tuberculous lymphadenitis: epidemiology, diagnosis, treatment, and outcome. Medicine (Baltimore) 2005; 84(6): 350-62.
17. Memish ZA, Mah MW, Mahmood SA, Bannatyne RM, Khan MY. Clinico-diagnostic experience with tuberculous lymphadenitis in Saudi Arabia. Clin Microbiol Infect 2000; 6(3): 137-41.
18. Ellison E, Lapuerta P, Martin SE. Fine needle aspiration diagnosis of mycobacterial lymphadenitis. Sensitivity and predictive value in the United States. Acta Cytol 1999; 43(2): 153-7
19. Yassin MA, Olobo JO, Kidane D, Negesse Y, Shimeles E, Tadesse A, et al. Diagnosis of tuberculous lymphadenitis in Butajira, rural Ethiopia. Scand J Infect Dis 2003; 35(4): 240-3.
20. Nataraj G, Kurup S, Pandit A, Mehta P. Correlation of fine needle aspiration cytology, smear and culture in tuberculous lymphadenitis: a prospective study. J Postgrad Med 2002; 48(2): 113-6.
21. Bezabih M, Mariam DW, Selassie SG. Fine needle aspiration cytology of suspected tuberculous lymphadenitis. Cytopathology 2002; 13(5): 284-90.
22. Nayak S, Puranik SC, Deshmukh SD, Mani R, Bhore AV, Bollinger RC. Fine-needle aspiration cytology in tuberculous lymphadenitis of patients with and without HIV infection. Diagn Cytopathol 2004; 31(4): 204-6.
23. Piaggio Blanco R, Paseyro P. La punción ganglionar. Su importancia en la clínica. An Fac Med Montevideo 1940; 15(1): 895-926.
24. Das DK. Lymph nodes. In: Bibbo, M., ed. Comprenhensive Cytophatology. Philadelphia: WB Saunders, 1991: 671-702.
25. Cabrera S, Medina J, Ortega V, Pérez G, Cappuccio P, Viola M, et al. Diagnóstico de la linfadenitis tuberculosa en pacientes VIH: validación de la punción-aspiración con aguja fina. XII Congreso de la Asociación Panamericana de Infectología. Caracas, Venezuela. 15-18 de mayo 2005.
26. Cabrera SG, Medina JC, Salaberryborda AM, Librán MJ, González HM, Savio E. Dificultad en el diagnóstico de tuberculosis en pacientes infectados por el virus de la inmunodeficiencia humana (VIH) y variables que determinan el inicio de un tratamiento empírico antituberculoso. Rev Méd Urug 2007; 23(3): 164-72.