
Modos de morir en la Unidad de Cuidados Intensivos de Niños del Hospital Pediátrico del Centro Hospitalario Pereira Rossell
Dra. Marta Alberti*, Lic. Rosario Lores†, Dra. Amanda Menchaca‡
Unidad de Cuidados Intensivos de Niños. Hospital Pediátrico. Centro Hospitalario Pereira Rossell. Ministerio de Salud Pública. Montevideo, Uruguay
Resumen
Introducción: el estudio de modos de morir de los niños internados en una unidad de cuidados intensivos pediátricos es indispensable para el manejo ético en la aplicación y limitación de tecnología.
Objetivos: describir modos de morir y factores en el proceso de decisión de limitación del sostén vital de los fallecidos en la unidad de cuidados intensivos de niños (UCIN) y contribuir a la elección de procesos de finalización de vida más dignos.
]]> Material y método: estudio observacional prospectivo que incluyó los fallecidos entre el 1º de enero de 2005 y el 30 de junio de 2007.Se clasificaron las muertes en cuatro grupos: fallo de la reanimación cardiopulmonar (RCP), no resucitación (no RCP), limitación o retiro del sostén vital (L/RSV) y muerte cerebral (MC).
Se utilizó el test de chi cuadrado para las variables cualitativas, análisis de varianza para las cuantitativas y regresión logística multinomial.
Resultados: 129 casos. La proporción de los modos de morir fue: RCP 51%; no RCP 12%; L/R SV 15,5% y MC 21%. Edad, tiempo de estadía y presencia de enfermedad crónica (EC) fueron determinantes significativos de los modos de morir. La familia participó en el 76% de las decisiones.
En la modalidad de limitación del sostén vital no se progresó en el tratamiento en 75% y no se colocó en 20%.
Conclusiones: la mayoría de los pacientes recibieron reanimación cardiopulmonar. Edad, tiempo de estadía y enfermedad crónica fueron determinantes significativas de modos de morir.
En los que se realizó limitación del esfuerzo terapéutico la estadía fue mayor y también la enfermedad crónica. Predominó la falta de progresión frente a la no colocación de sostén vital.
La participación de la familia en las decisiones fue elevada.
Palabras clave: UNIDADES DE CUIDADO INTENSIVO PEDIÁTRICO.
PRIVACIÓN DE TRATAMIENTO - ética.
]]> TOMA DE DECISIONES - ética.CUIDADO TERMINAL.
CAUSAS DE MUERTE.
Key words: INTENSIVE CARE UNITS, PEDIATRIC.
WITHHOLDING TREATMENT - ethics.
DECISSION MAKING - ethics.
TERMINAL CARE.
CAUSE OF DEATH.
*Profesora Directora de la Cátedra de Pediatría Intensiva. Facultad de Medicina, Universidad de la República. Uruguay.
† Licenciada en Psicología Colaboradora Calificada de la Cátedra de Pediatría Intensiva. Facultad de Medicina, Universidad de la República. Uruguay.
]]> ‡ Profesora Agregada de la Cátedra de Pediatría Intensiva. Facultad de Medicina, Universidad de la República. Uruguay.Correspondencia: Dra. Marta Alberti
Hospital Pereira Rossell. Br. Artigas 1550. Montevideo, Uruguay
Correo electrónico: malberti@chasque.apc.org
Recibido:2/6/08.
Aceptado: 15/08/09.
Introducción
El impacto que la tecnociencia ha provocado en la práctica de la medicina modificó dramáticamente las condiciones en que se desarrolla actualmente el final de la vida y la eventual llegada de la muerte. El advenimiento del soporte vital avanzado fue el eje de seguridad que posibilitó el progreso, pero, a su vez, instaló el vínculo natural de su uso con la llegada de la muerte.
La tecnología ha permitido prolongar la vida y también la agonía. El conflicto ético y emocional que esto implica ha promovido en las últimas décadas una revisión crítica del uso de los recursos tecnológicos y de los modos de morir.
]]> En adultos, a pesar de la uniformidad de los consensos, hacia 1990 existía poca información sobre cómo se tomaban las decisiones de limitar el sostén vital en la práctica médica(1-3).En muchas sociedades la muerte de los niños se ha convertido en un hecho inusual y muchas veces ocurre en las unidades de terapia intensiva pediátrica.
Los pediatras intensivistas de una manera u otra han sido considerados como muy agresivos y sin límites tecnológicos en el cuidado de sus pacientes, así como con poca consideración a la ética de esta práctica. Sin embargo, diferentes investigaciones realizadas demuestran que los intensivistas frecuentemente examinan las implicancias éticas de los tratamientos que utilizan(4).
En la década de 1990, a partir de la percepción de que los cuidados al final de la vida estaban relacionados al uso excesivo e inapropiado de la tecnología, se comenzaron a realizar estudios sobre el tema(5-8).
Los diferentes trabajos muestran que hay francas diferencias en las distintas sociedades en referencia a los modos de morir de los niños críticamente enfermos(9-12).
En América Latina hay pocos estudios que se refieran a los tratamientos de sostén vital, los procedimientos de decisión-hacer y el compromiso del paciente y la familia en relación con estas decisiones(13-17).
El estudio de los modos de morir de los niños internados en una unidad de cuidados intensivos pediátricos es el paso indispensable para poder realizar un manejo ético tanto de la aplicación de la tecnología como de su limitación (no progresión/retiro).
Objetivos
]]> Describir los modos de morir y los factores involucrados en el proceso de decisión de la limitación del sostén vital de los niños fallecidos en una unidad de cuidado intensivo pediátrico.Comparar los resultados con los de otros países.
Analizar los resultados para contribuir a la elección de procesos de finalización de la vida más dignos.
Material y método
Se realizó un estudio transversal y observacional donde los pacientes fueron reclutados en forma prospectiva durante el período comprendido entre el 1º de enero de 2005 y el 30 de junio de 2007.
Fueron incluidos todos los pacientes que fallecieron en la Unidad de Cuidados Intensivos de Niños (UCIN) del Hospital Pediátrico del Centro Hospitalario Pereira Rossell (CHPR), unidad que cuenta con 20 camas de internación (ocho de cuidado intensivo y 12 de cuidado intermedio) desde el 1° de enero de 2005 al 30 de junio de 2007.
Se evaluó edad, sexo, días de internación, diagnóstico al ingreso, sistemas en fallo al ingreso y en la evolución, necesidad de ventilación mecánica y soporte inotrópico, y la presencia de enfermedad crónica de base.
Las muertes fueron clasificadas en cuatro grupos de acuerdo con el evento terminal: fallo de la reanimación cardiopulmonar (RCP), no resucitación (no RCP), limitación o retiro del sostén vital (L/RSV) y muerte cerebral (MC).
]]> La reanimación cardiopulmonar fue definida como la realización de compresiones del tórax y/o la administración de epinefrina o desfibrilación con el objetivo de restaurar el ritmo cardíaco y la presión arterial.La L/RSV se definió como toda otra limitación terapéutica diferente de la RCP: falta de progresión en los tratamientos que recibía el paciente, la no administración de nuevos tratamientos y discontinuación de los tratamientos que estaba recibiendo. Se consideró en este grupo si no hubo progresión en el sostén vital, falta de colocación o retiro.
La MC fue diagnosticada de acuerdo con la pauta de la unidad basada en los criterios internacionales. Una vez hecho este diagnóstico se retiró el ventilador. En los donantes de órganos el retiro del mismo se hizo en sala de operaciones.
La enfermedad crónica fue definida como toda condición patológica presente en el paciente desde antes de 30 días previos al ingreso y que la misma tuviera la posibilidad de condicionar ingresos reiterados.
La justificación para la restricción de las intervenciones médicas se clasificaron en: muerte inminente a pesar de los esfuerzos médicos, pobre pronóstico a largo plazo, pobre calidad de vida (definida por y con la familia en el contexto de la realidad clínica de un paciente terminal internado en UCIN), requerimiento de la familia y otros. Se evaluó la participación de la familia en la decisión de limitación del tratamiento.
Las decisiones relacionadas con el modo de morir fueron tomadas por los profesionales que trabajan en la unidad a partir del consenso en el equipo y con la familia. La relación con esta se establece a través de los médicos responsables de la coordinación y el equipo de salud mental.
La participación de la familia en la toma de decisiones formó parte de los diferentes momentos de comunicación con la misma en las interacciones con el equipo médico y de salud mental a lo largo de todo el proceso de internación. El acuerdo y la decisión fueron siempre registrados en la historia clínica.
Análisis estadístico
]]> En este estudio transversal y observacional, donde los pacientes fueron reclutados en forma prospectiva, las variables cualitativas (modos de morir, sexo, enfermedad crónica, ventilación mecánica y soporte inotrópico) se describen mediante porcentajes y se evaluó la significación estadística mediante el test de chi cuadrado de bondad de ajuste e independencia(18). En las tablas de contingencia se determinó cuáles categorías de las variables eran significativas mediante el cálculo de los residuos estandarizados(18).Las variables cuantitativas (edad y tiempo de estadía) se describen indicando el valor de la mediana, el máximo y el mínimo. Para cada una de dichas variables se efectuó un análisis de varianza (ANOVA unifactorial modelo I) donde el factor de comparación fueron los modos de morir(19). Se evaluaron los supuestos de normalidad y homocedasticidad del ANOVA que condujeron a trabajar con las variables transformas por el logaritmo natural(19).
Se realizó una regresión logística multinomial (variable dependiente: modos de morir) para determinar los posibles efectos de confusión e interacción entre las variables explicativas(18,20).
Se consideraron significativos los tests estadísticos cuyos valores p fueran menores al error de Tipo 1 establecido (a= 0,05).
Resultados
Se analizó el modo de morir en los 129 pacientes que fallecieron en el período estudiado. Hubo un franco predominio del RCP (51,2%) en comparación con 12,4% de la orden de no reanimar. La L/RSV se efectuó en 15,5% (en un solo paciente se efectuó retiro de la ventilación) y los pacientes con MC constituyeron 20,9%. La proporción de los distintos modos de morir presentó diferencias significativas (p<0,001) (tabla 1).
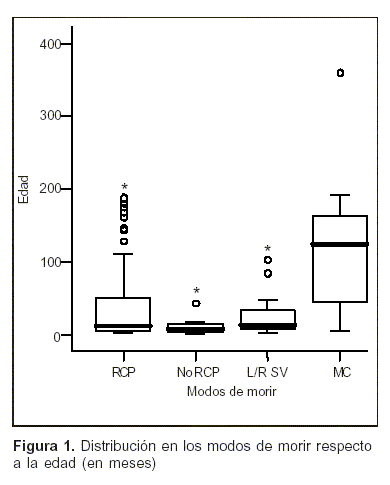
La edad de los pacientes con MC fue significativamente mayor (p<0,001) que la de las restantes categorías (tabla 1 , figura 1).
]]>
La proporción de cada sexo no presentó diferencias significativas entre los modos de morir (p>0,05) (tabla 1).
En los tiempos de estadía se observaron diferencias significativas (p<0,001), donde el subgrupo constituido por RCP y MC (2,0 días) difiere del constituido por no RCP y L/RSV (12,0 y 16,5 días respectivamente) (tabla 1).
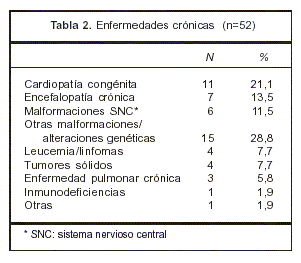
En 52 pacientes (40,3%) se encontró enfermedad crónica de base (tabla 2).
La proporción de pacientes con enfermedad crónica mostró diferencias significativas entre los modos de morir (p<0,001) y los modos que se apartaron del comportamiento esperado fueron no RCP y MC (68,8% y 7,4%, respectivamente) (tabla 1).
En la tabla 3 se registran los sistemas en fallos más frecuentes en el momento del ingreso.
De la evaluación del apoyo de las funciones vitales se destaca que no se observaron diferencias significativas en la proporción de pacientes con ventilación mecánica entre los modos de morir (p>0,05) (tabla 1).
En la proporción de pacientes con soporte inotrópico se encontraron diferencias significativas (p<0,002) para los modos de morir, siendo RCP y L/RSV los que difieren de los valores esperados (68,2% y 20,0%, respectivamente) (tabla 1).
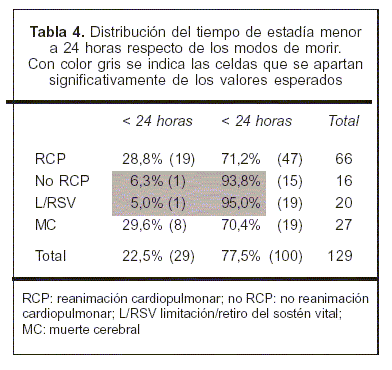
En la evaluación del tiempo de estadía, se destaca que cuando esta fue menor de 24 horas hubo diferencias significativas (p=0,042) respecto de los modos de morir, siendo la categoría no RCP y L/RSV la que se aparta de los valores esperados (6,3% y 5,0%, respectivamente) (tabla 4).
]]>

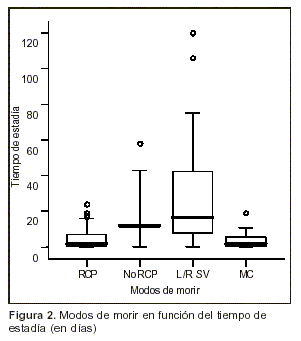
Entre las distintas categorías de tiempo de estadía respecto de los modos de morir se presentaron diferencias significativas (p<0,001) (tabla 5 , figura 2). Los RCP fueron predominantes entre los fallecidos a los tres días o menos y muy pocos se observaron más allá de los 30 días. Si bien los no RCP no presentaron diferencias porcentuales destacadas, sus valores difieren significativamente de lo esperado a los tres días o menos. En los L/RSV se observó un comportamiento opuesto al de los RCP, donde el predominio se presenta en más de 30 días y presentó porcentajes bajos en siete días o menos. Los MC no presentaron valores significativos y son más frecuentes a los tres días o menos.
El modelo de regresión logística multinomial permitió determinar que las variables edad, tiempo de estadía y presencia de enfermedad crónica son determinantes significativos (p<0,001) de los modos de morir. Se han probado todas las interacciones de primer orden resultando no significativas (p>0,05).
En los pacientes en que se limitó el sostén vital predominó la falta de progresión del sostén vital (15/20 - 75%) frente a la no colocación de sostén vital (4/20 - 20%). En un solo caso se retiró la ventilación.
]]> La participación de la familia en el grupo de los pacientes no reanimados y en los que se realizó L/RSV fue elevado, 26 de 34 (76,4%). La evaluación fue realizada en 34 de los 36 pacientes, pues dos estaban institucionalizados y sin referentes familiares. Ese porcentaje es menor en el grupo en que no hubo reanimación (62,5%) y mayor en el de L/RSV (89%) (tabla 6). La no participación de la familia se debió a que no fueron consultados por diversas razones (no concurrencia de la familia, omisión del equipo).La sobrevida luego de la decisión pudo evaluarse en 18 pacientes. La mediana fue de 14 horas con un mínimo de 2 horas 30 minutos y un máximo de 31 días.
Las causas que determinaron la limitación del tratamiento (no RCP más L/RSV) fueron muerte inminente a pesar de los esfuerzos realizados (86,1%), fuera de recurso terapéutico y pobre pronóstico a largo plazo en un solo paciente. En tres no hubo registro. En algunos pacientes hubo más de una causa. En seis casos (16,6%) la familia fue la que solicitó la limitación del tratamiento, estando este justificado desde el punto de vista técnico-médico y, por lo tanto, el equipo profesional estuvo de acuerdo. (tabla 7).
El Comité de Ética fue consultado en un solo caso, paciente con estado vegetativo persistente. En esta situación la opinión del mismo fue coincidente luego de la discusión.


Discusión
]]>La mayoría de los pacientes que mueren en nuestra unidad reciben reanimación cardiopulmonar previa a su muerte (51,2%), seguida por alguna forma de limitación del esfuerzo terapéutico (no reanimación y L/RCV) que constituyen 27,9% de la muestra (12,4% y 15,5%, respectivamente). Los pacientes con MC representan 20,9%.
La edad, el tiempo de estadía y la presencia de enfermedad crónica son determinantes significativos de los modos de morir. Los pacientes en las categorías L/RCV y orden de no reanimar presentan tiempos de estadía más prolongados que aquellos en MC y no reanimación cardiopulmonar. El porcentaje de no reanimación baja cuando la internación es menor a 24 horas.
En cuanto al tipo de patología las categorías de orden de no reanimar y L/RCV están relacionadas positivamente con patología crónica de base.
En las formas de limitación del esfuerzo terapéutico predomina la falta de progresión frente a la no colocación de sostén vital.
La participación de la familia en la toma de estas decisiones fue elevada.
La familia fue la que solicitó la limitación del esfuerzo terapéutico en 16,6% de los casos.
Las incidencias de los diferentes modos de morir en niños han sido publicadas desde la década de 1990 y presentan divergencias importantes en las poblaciones estudiadas, así como en los factores asociados. La gran mayoría de estos estudios corresponden a América del Norte y Europa.
En la tabla 8 se muestran algunos ejemplos donde se evidencia que la limitación del sostén vital es muy variable.
Mink(5) encuentra que la mayoría de las muertes no fueron precedidas de reanimación cardiopulmonar y un tercio de los pacientes falleció luego de la interrupción o limitación del tratamiento, o ambas. La máxima prevalencia de enfermedades crónicas graves correspondió a este grupo. El tiempo de internación fue significativamente menor en los que fallecieron luego de ser reanimados, un porcentaje elevado, en las primeras 24 horas y su edad fue menor.
]]> Vernon(6) publicó que hubo limitación del sostén vital en 32% y no reanimación en 26% de los 300 pacientes fallecidos evaluados.En un estudio multicéntrico, en nueve unidades de cuidado intensivo pediátrico (UCIP) en Francia, Martinot(10) concluye que la decisión de L/RCV fue tomada en la mayoría de los pacientes y las determinantes significativas, en los cuatro grupos analizados, son la edad y el tiempo de estadía.
Trenchs(21), en diez UCIP españolas, encuentra que en 24% de los fallecidos hubo MC y en 30% limitación del sostén vital, la mayoría crónicos con procesos intercurrentes.
Devictor(12), en un estudio multicéntrico realizado en Europa en el que compara dos realidades, Europa Norte y Europa Sur, encontró que el retiro del sostén vital es más común en los países nórdicos (88%) que en los del sur (31%), y que en los primeros las familias tienen una mayor participación en el proceso de decisión.
En Latinoamérica hay pocos estudios referentes a la limitación del sostén vital en la UCIP. En Argentina, Althabe(13) publicó en 2003 un estudio donde evaluó el modo de morir en 16 centros y mostró que 52% de los pacientes recibieron reanimación cardiopulmonar antes de morir. Muestra, además, que incluso ante el diagnóstico de MC muchos de estos pacientes continuaron recibiendo apoyo terapéutico para mantener las funciones respiratoria y cardiovascular.
Al igual que en nuestro estudio, los pacientes con MC tenían más edad, el tiempo de estadía fue más breve y la presencia de enfermedad crónica más baja que en los pacientes en quienes se limitó o retiró el sostén vital.
En Brasil, distintos autores demostraron que hubo un incremento en el porcentaje de pacientes con limitación del esfuerzo terapéutico, fundamentalmente de los que tenían orden de no reanimar, lo que implica que los niños fallecidos en esas unidades reciben un soporte vital completo hasta que sobreviene el paro cardiorrespiratorio final(16,22).
La distribución de los modos de morir encontrada en nuestro estudio difiere de las encontradas en los países del hemisferio norte, fundamentalmente Estados Unidos(5-7), Canadá(4,23) y los países de Europa del Norte(12), y es comparable a la de los trabajos publicados en América Latina(13,16).
Coincidimos con el planteo de Lago en cuanto a que, si bien las diferencias en los modos de morir son fácilmente identificables, no son fáciles de explicar. La diversidad cultural, religiosa, filosófica, legal y económica, a lo que se suma las actitudes del equipo profesional, las características específicas de cada grupo, su formación académica y las de la institución en la que trabajan, están todas involucradas en el proceso de decisión y en la decisión misma(25).
Estas diferencias se tienden a relacionar con las características culturales regionales. No obstante, es difícil de cuantificar si corresponden a los factores antedichos o a la falta de conocimiento médico, o ambos, en el cuidado del final de la vida asociado con el poco interés de ofrecer al paciente y su familia una muerte más digna.
]]> Garros considera que la continuidad de un tratamiento considerado fútil puede ser, dependiendo de la situación, considerado una mala praxis(23).Con relación al proceso de decisión, la principal diferencia entre los países es el grado de participación del paciente/familia en el mismo.
En nuestro estudio la participación de la familia en el proceso de limitación del sostén vital es elevada (76,4%) cuando es comparada con otros trabajos de América Latina. Althabe, en 2003, publica que sólo 36% de las familias fue informada de la decisión de la limitación del sostén sin aclarar su participación(13) y Lago, en 2005, plantea que la participación fue de 9,2%(16).
También encontramos en nuestro trabajo que las familias iniciaron la discusión en 16,6% de los casos. Garros publica, en 2003, que la misma fue planteada inicialmente por la familia en 30% de los casos(26).
En el presente estudio no se evaluó la presencia de la familia en el momento de morir. Esta es elevada en trabajos publicados en Estados Unidos. Zawistowski reporta 74%(27); Garros, en Canadá, 76%(26).
Meyer evalúa el cuidado del fin de la vida desde las perspectivas de los padres y concluye que estos priorizan para el retiro del sostén vital la calidad de la vida, probabilidad de mejoría y percepción del dolor de sus hijos(28).
Devictor, en el Euridice Study publicado en 2004, concluye que el proceso difiere en los países del sur y del norte (presencia de la familia en 46% y 69%, respectivamente) y que esto sugiere que las prácticas de ética médica están sujetas a las influencias culturales(12).
En nuestro caso la causa más frecuente que determinó la limitación del tratamiento fue la muerte inminente a pesar de los esfuerzos realizados (86,1%).
No se evaluó cómo se limitó el mismo. No obstante, debemos consignar que la modalidad de limitación y el tiempo entre la decisión, la implementación y la muerte varía de una UCIP a otra. En Estados Unidos, Zawistowski encontró que el intervalo de tiempo entre la decisión y la acción tuvo una mediana de 30 minutos(27).
En las UCIP europeas hay una diferencia significativa en el tiempo transcurrido entre la decisión y la implementación de la decisión: cuatro horas en Europa Norte versus 48 horas en Europa Sur(12).
]]> En Canadá, Garros analizó el nivel de dificultad para llegar a un consenso con la familia y encontró que para la limitación del sostén vital fue necesaria más de una reu-nión formal en la mitad de los casos. La mayoría de los niños murieron rápidamente después que la decisión fue tomada: mediana de 24 horas en los pacientes con orden de no reanimar y de tres horas en los que hubo limitación/retiro del sostén vital(26).La Academia Americana de Pediatría ha publicado guías sobre el tema para definir la responsabilidad en la toma de decisiones con el niño y la familia, basadas en el concepto de autonomía, principio de ética médica pilar en la sociedad de Estados Unidos(29,30).
Un estudio publicado por Devictor en 2001 mostró que estas directivas no son seguidas en Francia, donde los médicos son quienes tienen el rol principal en el proceso de decisión. El argumento para esta práctica es que los médicos franceses piensan que los padres de los niños internados en la UCIP tienen comprometida la capacidad de decidir por el estrés a que están sometidos. Prefieren proteger a los padres del sentimiento de culpa resultante de la decisión. Esta actitud paternalista no considera el principio de autonomía(11).
Pensamos que la diferencia de encare de la inclusión de la familia en la discusión acompaña posiciones muy firmes en cada sociedad en relación con los roles frente a la enfermedad y la muerte.
Desde este punto de vista, la creación de protocolos de cuidados al final de la vida, si bien deseables, no parecen prácticos y sí desconectados de la realidad al pretender desarrollar estándares universales aplicables en todos los lugares.
Debe reconocerse el pluralismo, la base cultural local, las interacciones y prácticas entre pacientes/familias y profesionales, lo que puede determinar que haya diferentes soluciones para un mismo problema. Más que definir una receta de cómo y qué hacer es necesario, como plantea Lago, conocer qué es lo estamos buscando en cada situación "…y, por ejemplo, evitar que pacientes con enfermedades irreversibles y sin chance de cura sean sometidos a tratamientos que sólo prolongan su agonía"(25).
En este contexto es necesario describir mejor el cuidado al final de la vida e investigar en este sentido con el objetivo de dar un mejor cuidado a los pacientes que se están muriendo. Se deberá analizar, en nuestro medio, la restricción de los tratamientos médicos, las actitudes médicas y de enfermería frente a la limitación del sostén vital, las preferencias del paciente y familiares, como ya lo hicieron otros autores(30,31).
El protocolo a usar deberá estar acorde a nuestra realidad institucional, social y cultural.
Compartimos con Devictor la necesidad de conocer el proceso de decisión en cada medio para poder elaborar recomendaciones así como compartir datos y reflexiones sobre el modo de morir en la UCIP en los diferentes países(11,12) para, con análisis profundos de los procesos de decisión, establecer pautas que beneficien al paciente, a su familia y al equipo.
Si bien la limitación del sostén vital está integrada al cuidado intensivo pediátrico es necesario dirigir la investigación a los eventos que rodean el morir, su proceso y la calidad de participación y comunicación de los distintos actores. Esta tiene que ser la base para la docencia que posibilite un cambio de actitudes mediante la adquisición de habilidades en torno al final de la vida.
]]> Estas consideraciones, pensamos, que deben ser enmarcadas en la realidad sanitaria del país, ya que esto determina el estatus de diferentes patologías prevalentes.Conclusiones
La mayoría de los pacientes recibieron reanimación cardiopulmonar antes de la muerte.
La edad, el tiempo de estadía y la presencia de enfermedad crónica fueron determinantes significativas de los modos de morir.
Los pacientes en los que se realizó L/RSV y orden de no reanimar presentaron tiempos de estadía más prolongados y tuvieron mayor proporción de enfermedad crónica.
En las formas de limitación del esfuerzo terapéutico predominó la falta de progresión frente a la no colocación de sostén vital.
La participación de la familia en la toma de estas decisiones fue elevada y un grupo tomó la iniciativa en el planteo de las decisiones.
Estas conclusiones nos permiten plantear la necesidad de profundizar, en lo inmediato, el conocimiento del proceso de decisión y la necesidad de establecer criterios sólidos de consenso que aseguren la muerte digna de los pacientes. Asimismo, la revisión permanente de los modos de morir y sus condicionantes (patología, aspectos socioculturales) es imprescindible para asegurar estos objetivos.
]]>Agradecimiento
Al Dr. Gustavo Seoane, quien realizó el análisis estadístico del presente trabajo.
Summary
Introduction: studying the modes of death in children hospitalized in the pediatric intensive care unit is essential for the ethical handling of application and limitation of technology.
Objective: to describe the modes of death and factors leading to withdrawal or limitation of life support in a pediatric intensive care unit and to contribute to the selection of a more humane end-of-life process.
Method: we conducted a prospective observational study which included infants dying from January 1, 2005 to June 30, 2007. Deaths were classified into four categories: ineffective cardiopulmonary resuscitation (CPR), no cardiopulmonary resuscitation (CPR), limitation or withdrawal of life support and brain death.
We applied a chi-square test of qualitative variables, analysis of variance of quantitative variables and polynomial logistics regression.
]]> Results: 129 cases. The modes of death proportion was: CPR- 51%; no CPR - 12%; limitation or withdrawal of life support - 15.5% and brain death - 21%. Age, length of stay and chronic disease were significant factors that influenced the modes of death. Family members participated in 76% of the decisions made. As to the limitation of life support modality, in 75% of cases it was interrupted and in 20 % of cases it was not initiated.Conclusions: Most patients received cardiopulmonary resuscitation. Age, length of stay and chronic disease had a significant influence on the modes of death. Upon the limitation of therapeutic efforts, the length of stay was longer, as well as in the case of chronic disease. Withdrawal of treatment prevailed over noninitiation of life support. The participation of family members in making a life or death decision was high.
Résumé
Introduction: l’étude des manières de mourir des enfants hospitalisés dans une unité de soins intensifs est indispensable pour l’emploi étique à l’application et à la limitation de la technologie.
Objectifs: décrire les manières de mourir et les facteurs de décision de limitation du soutien vital des décédés à l’unité de soins intensifs d’enfants (UCIN) et contribuer au choix de procédés de finalisation de vie plus dignes.
Matériel et méthode: étude d’observation prospective qui a inclus les morts entre le 1er janvier 2005 et le 30 juin 2007.
On a classé les décès en quatre groupes: faille à la réanimation cardiovasculaire (RCP), non ressuscitation (non RCP), limitation ou retrait du soutien vital (L/RSV) et mort cérébrale (MC).
On a utilisé le test de chi carré pour les variables qualitatives, analyse de variance pour les quantitatives et régression logistique multinomiale.
]]> Résultats: 129 cas. La proportion des façons de mourir fut: RCP 51%; non RCP 12%; L/R SV 15,5% et MC 21%. L’âge, la durée du séjour et la présence de maladie chronique (EC, espagnol), ont fortement déterminé la modalité de mort. La famille a participé à 76% des décisions. Pour la modalité de limitation du soutien vital, on n’a pas progressé dans le traitement à 75% des cas et on ne l’a pas fourni à 20%.Conclusions: la plupart des patients ont reçu réanimation cardio-pulmonaire. Àge, durée du séjour et maladie chronique ont été déterminants importants des façons de mourir.
Dans les cas où il y a eu limitation de l’effort thérapeutique, le séjour a été plus long ainsi que la maladie chronique. Le manque de progression a prédominé par rapport à l’absence de soutien vital.
La participation de la famille à la prise de décisions a été élevée.
Resumo
Introdução: o estudo do modo de morrer das crianças internadas em uma unidade de terapia intensiva pediátrica é indispensável para o manejo ético da aplicação e limitação do uso de tecnologia.
Objetivos: descrever o modo de morrer e os fatores do processo de decisão de limitação do suporte de vida das crianças falecidas na unidade de terapia intensiva infantil (UCIN) e contribuir para a escolha de processos de finalização de vida mais dignos.
Material e método: estudo observacional prospectivo que incluiu os óbitos ocorridos no período compreendido entre o dia 1º de enero de 2005 e 30 de junho de 2007.
As mortes foram classificadas em quatro grupos: falha da reanimação cardiorrespiratória (RCP), não reanimação (no RCP), limitação ou retirada de medidas de suporte de vida (L/RSV) e morte cerebral (MC).
]]> Para a análise das variáveis qualitativas foi empregado o teste de Qui quadrado e para as quantitativas análises de varianza e, regressão logística multinomial.Resultados: 129 casos. A proporção dos modos de morrer foram: RCP 51%; no RCP 12%; L/R SV 15,5% e MC 21%. A idade, o tempo de permanência e a presença de doença crônica (EC) foram fatores determinantes significativos dos modos de morrer. A família participou en 76% das decisões.
No grupo de limitação de medidas de suporte de vida em 75% dos casos não se continuou com o tratamento e em 20% não foram adotadas medidas com esse fim.
Conclusões: a maioria dos pacientes recebeu reanimação cardiorrespiratória. A idade, tempo de permanência e doença crônica foram fatores determinantes significativos do modo de morrer.
Nos pacientes aos quais a limitação do esforço terapêutico foi realizada, a permanência foi maior e também a doença crônica. A falta de progressão foi predominante em relação a não colocação de suporte de vida. A participação da família na tomada de decisões foi alta.
Bibliografía
1. Aarons E, Beeching N. Survey of "do not resuscitate" orders in a district general hospital. BMJ 1991; 303: 1504-6.
2. Faber-Langendoen K, Bartels D. Process of forgoing life-sustaining treatment in a university hospital: an empirical study. Crit Care Med 1992; 20: 570-7.
3. Prendergast TC, Luce JM. Increasing incidente of withholding and withdrawal of life support from the critically ill. Am J Respir Crit Med 1997; 155: 15-20.
4. Ryan C, Byrne P, Kuhn S, Tyebkhan J. No resuscitation and withdrawal of therapy in a neonatal and a pediatric intensive care unit in Canada. J Pediatr 1993; 123: 534-8.
5. Mink R, Pollack M. Resuscitation and withdrawal of therapy in pediatric intensive care. Pediatrics 1992; 89: 961-3.
6. Vernon DD, Dean JM, Timmons OD, Banner W Jr, Allen-Webb EM. Modes of death in the pediatric intensive care: withdrawal and limitation of supportive care. Crit Care Med 1993; 21: 1798-802.
7. Lantos J, Berger A, Zucker A. Do not resuscitate orders in a children’s hospital. Cit Care Med 1993; 21: 52-5.
]]>8. Levetown M, Pollak MM, Cuerdon TT, Ruttimann UE, Glover JJ. Limitations and withdrawals of medical intervention in pediatric critical care. JAMA 1994; 272: 1271-5.
9. Martinot A, Lejeune C, Hue V, Fourier C, Beyaert C, Diependaele JF, et al. Modalités et causes de 259 decées dans un service de réanimation pédiatrique. Arch Pediatr 1995; 2: 735-41.
10. Martinot A, Grandbastien B, Leteutre S, Duhamel A, Leclerc F. et al. No resucitation orders in withdrawal of therapy in French pediatric intensive care units. Acta Paedriatr 1998; 87: 769-73.
11. Devictor DJ, Nguyen DT, Groupe Francophone de Réanimation et d´Urgences Pédiatriques. Forgoing live-sustaining treatments: how decision is made in French pediatric intensive care units. Crit Care Med 2001; 29: 1356-9.
12. Devictor D, Nguyen D. Forgoing live-sustaining treatments in children: a comparison between Northern and Southern European pediatric intensive care units. Pediatr Crit Care Med 2004; 5: 211-5.
]]>13. Althabe M, Cardigni G, Vasallo J, Allende D, Berrueta M, Codermatz M, et al. Dying in the intensive care unit: collaborative multicenter study about forgoing life-sustaining treatment in Argentine pediatric intensive care units. Pediatr Crit Care Med 2003; 4: 164-9.
14. Carvalho P, Rocha T, Santo A, Lago P. Modos de morrer na UTI pediátrica de um hospital terciario. Rev Assoc Med Brasil 2001; 47: 325-31.
15. Kipper D, Martin L, Fabbro L. Decisões médicas envolvendo o fim da vida – o desafio de adequar as leis às exigências éticas. J Pediatr (Rio J) 2000; 76: 403-6.
16. Lago PM, Piva J, Kipper D, Garcia PC, Pretto C, Giongo M, et al. Limitação de suporte de vida em três unidades terapia intensiva pediátrica do sul do Brasil. J Pediatr (Rio J) 2005; 81: 111-7.
17. Kipper DJ. Final de vida em crianças: aspectos técnicos e bioéticos. Porto Alegre: EDIPUCRS 2007.
18. Agresti A. Categorical data analysis. 2ed. New Jersey: John Wiley & Sons, 2002: 710 p.
19. Zar JH. Biostatistical analysis. New Jersey: Prentice Hall, 1996.
20. Hosmer DW, Lemeshow S. Applied logistic regression. New York: John Wiley & Sons, 1989: 307 p.
21. Trenchs Sáinz de la Maza V, Cambra Lasaosa FJ, Palomeque Rico A, Balcells Ramírez J, Seriñá Ramírez C, Hermana Tezanos MT, et al. Limitación terapéutica en cuidados intensivos. An Esp Pediatr 2002; 57: 511-7.
22. Kipper D, Piva J, García P, Einloft P, Bruno F, Lago P, et al. Evolution of the medical practices en mode of death on pediatric intensive care unit in southern Brazil. Pediatr Crit Care Med 2005; 6: 258-63.
23. Garros D. A "good" death in a pediatric ICU: is it possible? J Pediatr (Rio J) 2003; 79 (Suppl 2): S243-54.
24. Cantegrel S, Ducrocq S, Chedeville G, Marchand S. Mortalité dans un hôpital pédiatrique. Étude rétrospective sur six ans. Arch Pediatr 2000; 7: 725-31.
25. Lago PM, Devictor D, Piva JP, Bergounioux J. End-of-life care in children: the Brazilian and the international perspectives. J Pediatr (Rio J) 2007; 83(2 Suppl): S110-16.
26. Garros D, Rosychuck R, Cox P. Circumstances surrounding end of life in a pediatric intensive care unit. Pediatrics 2003; 112: 371-9.
27. Zawistowski C, De Vita M. A descriptive study of children in the pediatric intensive care unit after withdrawal of life-sustaining treatment. Pediatr Crit Care Med 2004; 5: 216-23.
28. Meyer E, Burns J, Griffith J, Troug R. Parenteral perspectives on end-of-life care in the pediatric intensive care unit. Crit Care Med 2002; 30: 226-31.
29. American Academy of Pediatrics Committee on Bioethics. Guidelines on foregoing life-sustaining medical treatment. Pediatrics 1994; 93: 532-6.
30. Ethics and the care of critically ill infants and children. American Academy of Pediatrics Committee on Bioethics. Pediatrics 1996; 98: 149-52.
31. Burns J, Mitchell C, Outwater K, Geller M, Griffith JL, Todres ID, et al. End-of-life in the pediatric intensive care unit after the forgoing of life-sustaining treatment. Crit Care Med 2000; 28: 3060-6.