Dres. Raquel Ballesté1, Nélida Mousqués2, Elbio Gezuele3
Departamento de Parasitología y Micología del Instituto de Higiene y Departamento de Laboratorio Clínico del Hospital de Clínicas. Facultad de Medicina. Universidad de la República
Resumen
El término onicomicosis se refiere a la enfermedad de la uña causada por hongos. En el origen de la misma se involucran tres grupos de hongos: los dermatofitos, las levaduras y los mohos no dermatofitos.
Las onicomicosis constituyen una enfermedad frecuente en la práctica médica, con impacto considerable en lo emocional, social, laboral y económico.
En este artículo se revisan las principales características clínicas y epidemiológicas de las onicomicosis, se analizan los diferentes agentes causantes y se actualizan los aspectos relevantes de esta enfermedad haciendo énfasis en el manejo diagnóstico y terapéutico, ya que estos puntos son los que ocasionan mayores dificultades en la práctica clínica.
Finalmente, se hacen consideraciones sobre la importancia del diagnóstico micológico y el rol del laboratorio y del especialista en dicho diagnóstico y con respecto al tratamiento se enumeran recomendaciones en relación al uso de los diferentes fármacos y pautas terapéuticas.
Palabras clave: ONICOMICOSIS - diagnóstico.
ONICOMICOSIS - terapia.
]]> ONICOMICOSIS - etiología.1. Médico Parasitólogo. Profesora Adjunta del Departamento de Parasitología y Micología. Instituto de Higiene. Facultad de Medicina. Profesora Adjunta del Departamento de Laboratorio Clínico. Hospital de Clínicas. Facultad de Medicina. Universidad de la República. Uruguay.
2. Ayudante de Clase del Departamento del Parasitología y Micología. Instituto de Higiene. Facultad de Medicina. Universidad de la República. Uruguay.
3. Médico Parasitólogo. Profesor Agregado del Departamento de Parasitología y Micología. Instituto de Higiene. Facultad de Medicina. Universidad de la República. Uruguay.
Correspondencia: Dra. Raquel Ballesté
Alfredo Navarro 3051. Montevideo. Uruguay
E-mail: ballraq@adinet.com.uy / micol@higiene.edu.uy
Recibido: 20/1/03.
Aceptado: 25/5/03.
Introducción
]]> El término onicomicosis se refiere a la enfermedad de la uña causada por hongos. En el origen de la misma se involucran tres grupos de hongos bien definidos: los dermatofitos, que son responsables de la mayoría de las infecciones, los mohos no dermatofitos y las levaduras; estos dos últimos son generalmente invasores secundarios a enfermedades previas de la uña o traumatismos, mientras que los dermatofitos pueden causar infecciones primarias(1,2).Las infecciones de las uñas y pliegues ungueales causadas por levaduras del género Candida fueron descritas por Dubendorfer en 1904 y 1910. Sabouraud hizo una descripción clínico micológica de las enfermedades producidas por dermatofitos, denominando tiña unguium a la infección de las uñas por estos microorganismos(3).
English, en 1960, sentó las bases que definirían la relación entre los hongos miceliales aislados de uñas y su significado clínico. Gentles y Evans, en 1970, describen un hongo saprofita del suelo, Hendersonula toruloidea, que producía infecciones en piel y uñas(4); desde esa fecha se han publicado numerosos artículos sobre onixis causadas por este hongo. En 1977, Campbell y Mulder aislaron una variante hialina, Scytalidium hyalinum, a partir de infecciones de piel y uñas(5).
Desde entonces y hasta la fecha, a pesar de estar bien definidos los grupos de agentes de onicomicosis y del advenimiento de numerosos fármacos antifúngicos para la terapia de estas infecciones, se mantienen las dificultades para establecer un diagnóstico correcto y un tratamiento eficaz, por lo cual se puede afirmar que las onicomicosis siguen siendo una problemática de actualidad.
Los siguientes puntos demuestran la importancia del tema:
- Las onicomicosis son la principal causa de enfermedad de la uña en los países desarrollados y a nivel mundial se ha encontrado un incremento en los últimos años(1).
- Han sido consideradas por diferentes autores como las micosis superficiales más difíciles de diagnosticar y tratar, planteándose que aun cuando aparentemente se realiza un diagnóstico y tratamiento correcto, uno de cada cinco pacientes no se cura(6,7).
- Las onicomicosis pueden tener resultados significativamente negativos en lo emocional y social, pudiendo los afectados experimentar vergüenza, ser tratados como personas con malos hábitos de higiene, como probables fuentes de infección para sus compañeros y amistades, lo que afecta su autoestima y las aísla social y laboralmente.
- En lo laboral la presencia de una onicomicosis puede condicionar diferentes actividades, por ejemplo, manipuladores de alimentos, maestras, secretarias, trabajadores de clubes deportivos, entre otros, impidiéndoles desempeñarse normalmente en sus funciones. El reintegro a sus tareas habituales es variable en función del número de uñas afectadas, de la extensión de las lesiones y del agente causal.
- Generan gastos considerables en el sistema de salud(8,9).
]]> - Muchas veces las onicomicosis son tratadas pura y exclusivamente como un problema cosmético de importancia relativamente menor, desconociéndose el impacto real que tiene esta enfermedad, alterando la calidad de vida de los pacientes en todos los aspectos antes mencionados(10,11).De lo analizado se infiere que las onicomicosis ocasionan una elevada morbilidad en la población general, siendo su diagnóstico y tratamiento dificultosos.
El objetivo de este trabajo es revisar y actualizar los aspectos relevantes de las onicomicosis, haciendo énfasis en el manejo diagnóstico y terapéutico, ya que estos puntos son los que ocasionan mayores dificultades en la práctica médica.
Epidemiología
Las onicomicosis son de distribución universal, sin embargo los reportes sobre prevalencia de esta enfermedad en población general son contradictorios.
Se han realizado numerosos estudios poblacionales que muestran cifras basadas en los aspectos clínicos. En España en un estudio de 10.000 habitantes se determinó una prevalencia de 2,6%(12); en el Reino Unido 2,7% sobre 9.000 habitantes(13); en Estados Unidos 2%-3%; en Guatemala 2,6%(2), sin embargo la prevalencia aumenta cuando se incluyen datos de laboratorio, como en Finlandia, con una prevalencia de 8,4%(14).
En suma, numerosos estudios analizan la prevalencia de las onicomicosis en población general en diferentes países, mostrando cifras muy heterogéneas entre 2,1% y 9,1%(2,12-16). Entre las posibles causas de esta variabilidad se destacan los siguientes aspectos metodológicos: la población estudiada (población general sana/pacientes dermatológicos), número de individuos estudiados, tipo de evaluación clínica (examen médico/por el propio paciente llenando cuestionarios), estudio micológico (identificación del patógeno responsable/sin identificación del agente), criterio utilizado para definir onicomicosis.
Otros estudios demuestran que la prevalencia de las onicomicosis aumentan con la edad, siendo rara en niños prepúberes(17-19), aumentando significativamente en adultos mayores de 55 años(13) y alcanzando una incidencia de hasta 48% entre la población mayor de 70 años; en grupos de jugadores de baloncesto en Estados Unidos se han encontrado cifras de incidencia más altas(20).
Cerca de 30% de las micosis superficiales son onicomicosis(21,22) y 20%-40% de la enfermedad ungueal corresponden a onicomicosis(1,23).
En relación con la localización anatómica son más frecuentes las onicomicosis de pies que las de manos y en las de pies predomina la afectación de la uña del primer dedo con relación a las otras, esto se aplica particularmente para dermatofitos y otros mohos no dermatofitos; mientras que las infecciones por levaduras del género Candida afectan preferentemente las uñas de las manos y el pliegue ungueal, no existiendo predominio sobre alguno de los dedos(2).
]]> En nuestro país los datos con los que contamos son estudios retrospectivos sobre dermatofitosis y micosis superficiales en general; si se extrapolan algunas cifras de estos trabajos, se puede calcular una frecuencia de onicomicosis en las poblaciones estudiadas entre 0,3% y 0,7%, pero estos datos no reflejan la frecuencia real de las onicomicosis, sino que están mostrando su frecuencia en la población estudiada. Las onicomicosis constituyeron entre 5% y 14,1% de las dermatofitosis, predominando las lesiones en uñas de pies(24-27).Las onicomicosis representaron 68,2% de las onicopatías estudiadas en 85 pacientes en un trabajo pionero presentado en la década de 1960 por Conti-Díaz(28).
Dentro de los grupos de riesgo para onicomicosis podales, se destaca a las personas portadoras de micosis en espacios interdigitales de pies, observándose que en la mayoría de las onicomicosis existe el antecedente de esta infección en forma recurrente; en estudios realizados en piscinas, escuelas, pacientes de hospitales y oficinistas, se encontró una prevalencia de tiña pedis de 40%; de estos pacientes 20%-30% tenían onicomicosis(1,29-31).
La tasa de infección en las onicomicosis de pies puede ser influenciada por numerosos factores como el uso de calzado cerrado, traumatismos frecuentes, uso de duchas comunes, etcétera(2,3).
Finalmente, las onicomicosis también son encontradas en pacientes inmunodeprimidos, mostrando variación en la presentación clínica así como en los agentes causales. A ello se suma que hongos hasta ahora considerados como no patógenos pueden encontrarse como patógenos en inmunodeprimidos, asociándose a menudo con alta mortalidad, por ejemplo, especies de Fusarium pueden causar onixis y proveer una puerta de entrada para una infección diseminada(32-34).
Agentes
Como ya se mencionó los agentes de onicomicosis incluyen tres grupos: dermatofitos, levaduras y mohos no dermatofitos.
Dermatofitos
El término dermatofitosis es usado para describir la infección por mohos del género Microsporum, Trichophyton y Epidermophyton.
]]> Los dermatofitos son hongos filamentosos, septados e hialinos, cuyas hifas penetran en el estrato córneo de piel y uñas produciendo proteasas queratinolíticas que les permite invadir estas células(35).Las especies que más a menudo causan onicomicosis son Trichophyton rubrum (T. rubrum), Trichophyton mentagrophytes var. interdigitalis (T. mentagrophytes var. interdigitalis) y Epidermophyton floccosum (E. floccosum)(1,2). Las dos primeras especies están más frecuentemente implicadas que E.floccosum(36). Otras especies menos frecuentes son: T. equinum, T. soudanense, T. tonsurans y M. canis(37-40).
Los dermatofitos son responsables de 80%-90% de las onicomicosis(41). Este grupo de hongos afecta predominantemente uñas de pies.
En nuestro medio los agentes involucrados en onicomicosis son en orden de frecuencia: T.rubrum y T. mentagrophytes(25,27,28); Conti-Díaz describe además dos aislamientos de T. persicolor en pacientes que probablemente adquirieron la enfermedad en el extranjero(28).
Levaduras
Las levaduras siguen en frecuencia a los dermatofitos y son responsables de 5% a 17% de las onicomicosis en general. La especie más frecuentemente aislada es Candi-da albicans (C. albicans)(42); esta especie forma parte de la flora normal del tracto digestivo y no se encuentra habitualmente colonizando la piel. Otras especies causantes de onicomicosis son C. parasilopsis, C. guillermondi, C. tropicalis, C. ciferrii, C. sake, C. haemulonii, C. famata, C. krusei, C. tropicalis, C. zeylanoides(43-47).
Las levaduras del género Trichosporon son agentes de onicomicosis de distribución geográfica universal, habitualmente se encuentran en el suelo; se caracterizan por presentar cadenas de artroconidios en los cultivos. Las especies descritas y aceptadas en el hombre son T. cutaneum, T. ovoides, T. asahii, T. inkin, T. asteroides y T. mucoide(48).
Blastoschizomyces capitatus (Geotrichum capitatum) es una levadura que ha sido reconocida como patógeno emergente en los últimos años sobre todo en pacientes con enfermedades hematológicas malignas; en 1999 se describe el primer caso de onicomicosis causada por este agente(49).
En nuestro país las onicomicosis por levaduras son de causa candidiásica en su mayoría, siendo la especie más frecuente C. albicans.
Los siguientes trabajos muestran la incidencia de las diferentes especies en nuestro medio: Mackinnon y Artagaveytia(50) en el año 1956 estudiaron 24 casos de onixis con perionixis aislando 17 C. albicans, 6 C. tropicalis y 1 C. parakrusei y de cinco casos de onixis sin perionixis aisló 3 C. parakrusei y 2 C. albicans.
]]> Posteriormente, Conti-Díaz(28) aísla de 32 pacientes con onixis por levaduras: 27 C. albicans, 3 C. tropicalis y 2 C. parakrusei. En un trabajo presentado por Calegari y colaboradores(51) en 1983, realizado en 21 pacientes con onicolisis por levaduras, se identificaron las siguientes especies: 9 C. albicans, 4 C. parasilopsis, 3 C. tropicalis, 3 Geotrichum candidum, 1 Trichosporon cutaneum, 1 Torulopsis candida.Por último, se mencionan las onicopatías causadas por levaduras del género Malassezia. Si bien el rol patógeno que presentan estas levaduras en la producción de onixis es discutido en la actualidad(52), hay reportes que las relacionan con onicopatías; en nuestro país Civila y colaboradores(53) comunican la ocurrencia de Malassezia en 1982. Posteriormente otros autores relacionan también la presencia de Malassezia con onicopatías(54,55) y más recientemente se describen 50 casos de onixis por Malassezia en la ciudad de Medellín(56).
Mohos no dermatofitos
Se describen como agentes de onicomicosis dos grupos: los mohos hialinos y los mohos dematiáceos. Estos pueden encontrarse asociados a dermatofitos y levaduras, en estos casos no se les da valor como agente causal y se les considera como contaminantes(57).
La frecuencia de onicomicosis por este grupo de hongos oscila según diferentes autores entre 1%-10% dependiendo de la región geográfica y de la zona de procedencia de la muestra(58,59).
La opinión más aceptada es que estos mohos, por no poseer queratinasas, no son considerados patógenos primarios, por lo tanto no son causantes primarios de distrofia ungueal significativa, sino que se trata de especies invasoras secundarias a uñas enfermas o comensales secundarios no invasores. Se pueden exceptuar Scytali-dium dimidiatum, universalmente conocido como patógeno primario de uñas y piel por poseer queratinasas, y Fusarium solani, que con menor capacidad degrada la queratina(60).
Los mohos del género Aspergillus son citados por muchos autores como agentes que se aíslan con cierta frecuencia; son hongos filamentosos y hialinos, de distribución geográfica universal que forman parte de la flora anemófila; las especies involucradas son: A. versicolor, A. terreus, A. flavus, A. niger, A. fumigatus, A. unguis(61).
Los hongos del género Fusarium son mohos hialinos de amplia distribución geográfica, que pueden causar onicomicosis; las especies más frecuentemente involucradas son F. solani y F. oxysporum.
Los mohos del género Scopulariopsis son geofílicos y de amplia distribución geográfica. S.brevicaulis es la especie más frecuentemente aislada de lesiones ungueales; afecta sobre todo uñas del primer dedo de pie, existiendo el antecedente de enfermedad o traumatismo previo de la uña(62,63).
Infecciones por el género Hendersonula (Scytalidium), sinamórfico de Nattrassia mangiferae(48), son descritas desde 1970(4). La infección se adquiere por contacto con tierra o sustancias vegetales; se ha aislado de zonas tropicales y subtropicales. Se conocen dos variantes, una dematiácea y otra hialina, S. dimidiatum y S. hyalinum, respectivamente, causando infecciones de piel y uñas(64,65).
]]> Otros hongos descritos como agentes de onicomicosis son: Penicillium sp, Geotrichum sp, Acremonium sp, Onychocola canadiensis (descrito en Canadá en 1990)(66) y Botryodiplodia theobromae(67); también se han descrito casos de onicomicosis por dematiáceas de los géneros Chaetomium, Wangiella, Curvularia, Drechslera, Exophiala y Ulocladium(62,63,68), aunque todos ellos con muy baja frecuencia.En nuestro país los mohos no dermatofitos causantes de onicomicosis reportados hasta la fecha son: Scopulariopsis sp(28,69), Penicillium sp y Sporothrix schenckii(28).
Patogenia y clínica
El aspecto clínico de las onicomicosis depende de la puerta de entrada y del agente infectante.
Roberts y colaboradores describen básicamente cuatro formas clínicas para dermatofitos y otros hongos filamentosos(70).
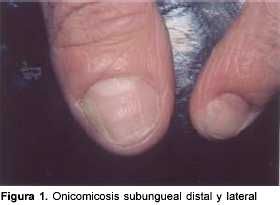
Onicodistrofia subungueal distal y lateral (OSDL)
Es la variedad clínica más común, la invasión comienza en el hiponiquio y en el borde distal y lateral de la lámina ungueal, extendiéndose de forma lenta y progresiva hacia el sector proximal de la uña (figura 1).
En el sitio de penetración puede existir una paroniquia leve, que retrocede o evoluciona a la cronicidad, siendo el signo inicial de la uña infectada, una superficie estriada o deprimida y una mancha blanquecino-amarillenta que se extiende indefectiblemente hacia la base de la uña. La invasión fúngica del lecho ungueal es el estímulo para la producción de queratina, lo que posteriormente determina una hiperqueratosis subungueal y en consecuencia engrosamiento de la lámina, además la uña se vuelve friable en forma progresiva desencadenando una distrofia total de la misma; todos estos eventos determinan la destrucción completa de la uña. La queratina subungueal contiene abundantes hifas, que finalmente pueden invadir la lámina externa de la uña. Estas alteraciones favorecen la sobreinfección bacteriana y fúngica (hongos que forman parte de la flora).
Todo el proceso es lento y puede llevar muchos años para completarse; clínicamente se traduce por paquioniquia, leuconiquia, distrofia ungueal y en ocasiones despegamiento de la lámina con diferentes grados de intensidad.
]]> La OSDL es causada fundamentalmente por dermatofitos, aunque también es producida por Hendersonula y Scytalidium. Dentro de los dermatofitos el que se vincula más frecuentemente con esta presentación clínica es T. rubrum(3).Onicomicosis blanca superficial (OBS)
La OBS es menos frecuente que la anterior. Elewski(41) estima que aproximadamente 10% de las onicomicosis se presentan bajo esta forma clínica; es más frecuente en uñas de pies y sobre todo las de primer dedo.
Se caracteriza por la invasión del estrato superficial de la lámina ungueal en cualquier sector (lateral, proximal, distal, centro) con manchas blancas, opacas en un área bien delimitada. Al principio estas lesiones pueden ser punteadas, de bordes irregulares, únicas o múltiples, las que se van extendiendo y coalescen a medida que la invasión progresa; en este sector la uña se torna quebradiza, blanda y áspera (figura 2). Posteriormente la infección puede extenderse a través de la lámina ungueal e infectar el estrato córneo del lecho ungueal e hiponiquio.
El agente causante más frecuente en la OBS es T. mentagrophytes var interdigitalis(41,70), además varios mohos no dermatofitos como Aspergillus terreus, Acremoniun potronii y Fusarium oxysporum han sido implicados por Zaias y colaboradores(71).
Onicomicosis proximal subungueal (OPS)
También conocida como onicomicosis subungueal blanca proximal, es un tipo clínico de aparición infrecuente. Afecta por igual uñas de manos y pies y es causada por T. rubrum. Puede verse esta presentación en candidiasis.
Ocurre cuando los hongos penetran por el pliegue proximal de la uña (en el área de la cutícula), invadiendo la lámina ungueal y migrando distalmente, comprometiendo en este proceso la matriz ungueal. Clínicamente esto se traduce por hiperqueratosis subungueal, onicolisis proximal, leuconiquia y destrucción de la lámina ungueal en el sector proximal. En Estados Unidos, T.rubrum es el principal agente etiológico(41,70).
Es de destacar que la OPS es la variedad clínica menos frecuente en población general, es común en pacientes con sida, siendo considerada como un marcador clínico temprano de la infección por VIH. En un estudio realizado por Dompmartin y colaboradores, en 62 pacientes VIH-sida con onicomicosis, 54 presentaron OPS (88,7%), siendo T. rubrum el agente etiológico en más de la mitad de estos pacientes(72).
]]> Onicodistrofia total (OT)Es el estadio final de las onicomicosis por dermatofitos, mohos no dermatofitos o por Candida sp. Hay afectación de la matriz ungueal y la totalidad de la uña está destruida apareciendo masas queratósicas friables (figura 3).
Las onixis causadas por levaduras se caracterizan por presentar otros patrones clínicos y afectan fundamentalmente uñas de manos.
Las onicomicosis por Candida pueden ser subdivididas según Elewski(41), Roberts y colaboradores(70) en tres categorías:
1. Onicomicosis proximal asociada a paroniquia crónica. La paroniquia crónica como consecuencia de la maceración de las manos en agua es el factor predisponente que precede a la candidiasis, la cutícula se ablanda, se despega y el lecho ungueal se inflama sirviendo de puerta de entrada a las levaduras. Se inicia a nivel del pliegue periungueal, el que se observa edematoso, eritematoso y doloroso; en el pliegue subungueal aparece un exudado blanco-amarillento que contiene bacterias y levaduras. Esta presentación clínica se observa con mayor frecuencia en uñas de manos.
La invasión de la uña por Candida difiere de la infección por dermatofitos; las levaduras penetran en la lámina ungueal secundariamente después de haber invadido el tejido blando periungueal; finalmente la matriz de la uña puede verse comprometida apareciendo una depresión transversa, la que se vuelve convexa, irregular, áspera y por último distrófica. Una característica importante a destacar es que la onixis candidiásica es dolorosa y generalmente se asocia a perionixis; características estas que la diferencian de las onixis por dermatofitos y otros hongos miceliales.
2. Onicomicosis distal secundaria a candidiasis mucocutánea crónica. Constituye menos de 1% de las onicomicosis(70). Invade directamente la lámina ungueal y puede afectar todo el espesor de la uña, caracterizándose por un engrosamiento y agrandamiento del pliegue ungueal, dándole un aspecto de "palillo de tambor". Esta presentación clínica frecuentemente se acompaña de onicogrifosis.
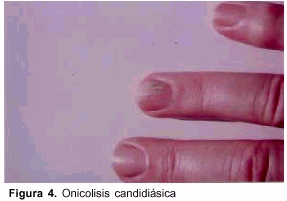
3. Onicolisis candidiásica. Ocurre cuando la lámina de la uña está separada del lecho ungueal, siendo esta forma más común en las uñas de las manos (figura 4). La hiperqueratosis distal subungueal puede verse como una masa amarillo-grisácea despegada de la lámina ungueal.
Roberts agrega a esta clasificación las onicomicosis candidiásicas, subungueal distal, asociada a enfermedad vascular periférica con fenómeno de Raynaud y la onicomicosis subungueal distal secundaria a psoriasis.
]]>
Diagnóstico diferencial
Se deben tomar precauciones para identificar signos y síntomas de otras enfermedades que mimetizan con las onicomicosis. Entre ellas se incluyen: psoriasis (la más común de estas alteraciones), liquen plano, infecciones bacterianas, dermatitis de contacto, onicodistrofia traumática, paquioniquia congénita, tumores del lecho de la uña, onicolisis idiopática, síndrome de la uña amarilla.
Los productos para uñas con formaldehído pueden causar onicolisis, en esta situación las uñas se vuelven amarillas. El hábito de morderse las uñas o la cutícula, o ambas, también puede ser origen de anormalidades(2,41,70).
Diagnóstico
El diagnóstico de onicomicosis es clínico, epidemiológico y micólogico.
El aspecto clínico de la lesión ungueal es orientador con relación a la posible causa micótica de la onixis, así como también podrá sugerir el agente de la misma. Por ejemplo: las onicomicosis de etiología candidiásica se acompañan de perionixis, a diferencia de las onicomicosis causadas por dermatofitos.
En relación con los datos epidemiológicos, la procedencia del paciente puede orientar en la valoración de cultivos de especies exóticas o pocos frecuentes; también interesan los antecedentes de otras infecciones relacionadas, como tiña pedis, dada la frecuente asociación que se ha encontrado entre éstas y las onicomicosis; contacto con posibles focos infectantes, como otras personas o animales; la ocupación que favorezca el desarrollo de la micosis; el antecedente de traumatismo ungueal, etcétera.
Por último, el estudio micológico es el confirmatorio de la causa micótica específica de la onixis.
Estudio micológico
]]> Consta del examen directo y cultivos; ambos se realizan luego de tomar la muestra a partir de las lesiones y siguen siendo la principal herramienta en el diagnóstico de las onicomicosis(73).Obtención de la muestra. La fase preanalítica es un paso crucial para establecer un diagnóstico correcto; la muestra obtenida debe ser adecuada en calidad y cantidad(74).
El instrumental usado así como los contenedores para recoger, conservar y transportar la muestra deben ser estériles. Hay que realizar una correcta desinfección de la zona afectada (lavado con agua y jabón o desinfección con alcohol 70º). Esto minimiza el desarrollo de contaminantes ambientales o de la flora normal, los que pueden confundirse con los agentes etiológicos de la onixis.
También es importante consignar si el paciente está recibiendo tratamiento con antifúngicos tópicos o sistémicos al momento de realizar el estudio micológico ya que esto puede ser causa de falsos negativos (siendo ideal la ausencia de estos tratamientos).
Si se tiene en cuenta la presentación clínica de la onixis, se desprende que:
- De tratarse de un patrón de afectación subungueal lateral y distal, la recolección del material deberá hacerse con bisturí de punta fina por debajo de la lámina ungueal tratando de llegar al límite entre la zona sana y la afectada.
- Si se trata de un patrón superficial (mancha blanca superficial) la muestra se debe obtener de la superficie externa de la lámina ungueal mediante raspado intenso de la zona afectada.
- Si el patrón de afectación es proximal la obtención de la muestra es dificultosa, se comenzará con un raspado a nivel de la lámina externa de la uña y progresivamente se labrará un orificio en profundidad a los efectos de llegar objetivamente a la zona afectada.
- En las lesiones con perionixis se recolectará el exudado de las mismas o se raspará por debajo del pliegue ungueal, o ambos.
- En las onixis en las que se observa una distrofia total de la uña se toman muestras del sector superficial y subungueal; si presentan exudados también se recolectarán.
]]> Algunos autores mencionan la "biopsia de la uña" como una muestra a partir de la cual se puede establecer un diagnóstico definitivo, sobre todo en aquellos pacientes en los que se sospecha otra enfermedad (por ejemplo, psoriasis), sin embargo dado que se trata de una maniobra cruenta que no mejora significativamente la sensibilidad del estudio, no se realiza en forma rutinaria(75).Examen directo. El examen microscópico directo de la muestra se hace con el agregado de hidróxido de potasio al 40%, esto permite ablandar, digerir y aclarar parcialmente la queratina, facilitando la visualización de los elementos fúngicos. La preparación se observa entre lámina y laminilla en microscopio óptico a 200 y 400 aumentos. La microscopía podrá orientar sobre la etiología del agente fúngico; la observación de filamentos hialinos, regulares y artrosporados son sugestivos de dermatofitos (figura 5); la presencia de hifas sinuosas, irregulares, con o sin conidias, con o sin pigmento, entre otras características, hacen sospechar la existencia de otros hongos miceliales no dermatofitos; si se observan levaduras ovaladas con o sin seudofilamentos, no pigmentadas, dispuestas en acúmulos, ello induce a plantear la causa candidiásica de la onixis.
Es de destacar que el examen directo confirma la etiología micótica de la onixis, permitiendo iniciar el tratamiento antifúngico inmediatamente; pero la identificación final del hongo causal solo se puede realizar mediante cultivos(41,70,75).
Cultivos. Los cultivos son fundamentales para aislar e identificar el agente etiológico, sabiendo que ello puede modificar la conducta terapéutica.
Las muestras se siembran en Sabouraud (gelosa glucosada y peptonada de Sabouraud), para la mayoría de los hongos y en Sabouraud con cicloheximida para inhibir, total o parcialmente, el desarrollo de hongos contaminantes.
El aislamiento y la identificación del hongo en los cultivos se completa con una correcta valoración del mismo, siendo fundamental determinar si el hongo aislado está implicado en la onicopatía o es un mero contaminante.
Sin lugar a dudas, el aislamiento de dermatofitos a partir de una onixis confirma que se trata de una tiña unguium (onicomicosis por dermatofitos), pero el aislamiento de una levadura o de un moho no dermatofito puede reflejar contaminación ambiental o de zonas adyacentes a la lesión, ser flora normal o ser el agente real de la onicopatía(57).
El examen directo positivo y las características de los elementos fúngicos observados orientan en este sentido ayudando a dilucidar el problema. En aquellos casos en los que el examen directo es negativo y en los cultivos desarrollan mohos no dermatofitos o levaduras, se cita nuevamente al paciente y se toman muestras para un nuevo examen micológico que confirmará o descartará la causa micótica de la lesión. En esta última situación se requiere que el paciente concurra nuevamente para tomar una segunda muestra, lo cual a veces es dificultoso. Para evitar esto y poder interpretar el desarrollo de estos mohos a partir de una sola muestra, algunos autores recomiendan realizar inóculos múltiples de los especímenes ungueales, si crece el mismo hongo en más de cinco de los 20 fragmentos de uñas sembrados, se puede interpretar que este moho es el agente causante de la onixis(76,77); consideramos que esta última metodología es muy costosa para nuestro medio, por lo que preferimos manejarnos con la primera opción.
Además, es necesario recalcar que no se aceptan hoy día las llamadas "onicomicosis mixtas" (dermatofitos y hongos filamentosos/dermatofitos y levaduras) según los principios de English(76) y trabajos de Ellis y colaboradores(57,62), siendo este un aspecto muy discutido.
]]> La identificación de dermatofitos y de otros mohos aislados en los cultivos se realiza en función de las características macro y micromorfológicas de las colonias (presencia de elementos de reproducción asexuada como macroconidios, microconidios, cabezas aspergilares, etcétera), en ocasiones es necesario usar claves de identificación morfológicas y pruebas adicionales, sobre todo para establecer el diagnóstico de algunas especies(78,79).La identificación de las levaduras se realiza con el estudio macro y micromorfológico de las colonias y para establecer el diagnóstico de especie se requieren otras pruebas morfológicas adicionales (clamidosporos y tubos germinales) y pruebas bioquímicas (asimilación de hidratos de carbono, degradación de la urea, asimilación de inositol, entre otras)(78,79).
En suma, el diagnóstico microbiológico es un paso esencial para establecer la causa de las enfermedades infecciosas, de igual forma el diagnóstico micológico adquiere valor en la etiología de las micosis; es de destacar que la identificación de los aislamientos fúngicos debe realizarse a nivel de especie, ya que esta información puede ser importante en la orientación del tratamiento antifúngico.
Un ejemplo claro ocurre con las levaduras del género Candida, donde C. albicans es sensible al fluconazol, mientras que C. krusei, C. glabrata y C. lusitaniae presentan resistencia primaria para este azol(80).
Tratamiento
La onicomicosis es una enfermedad que no se resuelve espontáneamente, el tratamiento debe instituirse a pesar de ser dificultoso y prolongado. Este hecho desalienta al paciente al no obtener resultados inmediatos. El mismo incluye una combinación de terapia tópica y sistémica(71).
Dentro de la terapia tópica se mencionan: la aplicación de antifúngicos en la lámina ungueal y otras medidas locales como extirpación quirúrgica, desgaste mecánico y ablación química de la uña(75).
La extirpación quirúrgica de la uña no es recomendable por tratarse de una maniobra cruenta. El desgaste mecánico realizado por podólogos o la ablación química, que se realiza sobre todo con urea al 40%, son recomendables y la selección de una u otra se realiza según las características anatomoclínicas de la onixis.
Como ya se analizó, las onicomicosis son las micosis superficiales más difíciles de tratar; en el caso de tiña unguium parte de esta dificultad se debe a la existencia de acúmulos hiperqueratósicos presentes en las uñas con gran cantidad de filamentos. Roberts y Evans le dieron el nombre de "dermatofitoma subungueal" a estas estructuras(81), las que dificultan la penetración de los diferentes antifúngicos.
En la actualidad se disponen de numerosos antifúngicos tópicos y orales para el tratamiento de las onicomicosis. Sin embargo, la indicación de un tratamiento correcto, así como la efectividad del mismo, dependen de múltiples factores tales como: la edad del paciente, el hongo causal, el número de uñas afectadas, el compromiso de la matriz o bordes laterales, el grado de engrosamiento de la uña, la presencia de dermatofitomas, afectación de uñas de manos o pies, interacciones medicamentosas, entre otros(2,41,82).
]]> El tratamiento de las onicomicosis presenta, en general, tasas de fracaso terapéutico de alrededor de 25% en los ensayos clínicos; esto se puede deber a la farmacocinética de las drogas, al incumplimiento de un tratamiento completo por parte del paciente y a reinfecciones(83).En función de la clínica se puede optar por un tratamiento local, sistémico o combinado y en función del agente etiológico, se seleccionará el fármaco a usar y la valoración se realizará con criterios de curación clínica (desaparición de las lesiones) y micológica (negativización de los cultivos).
Tratamiento tópico
El tratamiento tópico con antifúngicos sería el ideal ya que prácticamente no produce efectos colaterales, pero proporciona resultados pobres en la mayoría de las onicomicosis y actualmente se emplean como coadyuvantes de la terapia sistémica(84).
Está indicado casi exclusivamente en las onicomicosis blancas superficiales con afectación menor a 50% de la lámina ungueal y en aquellos pacientes en los que el tratamiento sistémico está contraindicado.
Existen diferentes presentaciones comerciales: cremas, ungüentos y soluciones con antifúngicos tales como bifonazol, isoconazol, tioconazol, miconazol, sertaconazol, amorolfina, ciclopiroxolamina; pero ninguno de éstos presenta una buena difusión en la lámina ungueal, para lo cual es fundamental un vehículo adecuado, como el introducido en los últimos años en el mercado en forma de lacas, con lo que se logra que el principio activo contacte con la uña durante un período prolongado; la liberación del fármaco es lenta, sostenida y en concentraciones adecuadas(85).
Dentro de las presentaciones en forma de laca, se mencionan la amorolfina y la ciclopiroxolamina, ambas con acción fungicida y su espectro de acción incluye dermatofitos, levaduras y otros hongos filamentosos (dematiáceos y hialinos)(85).
La amorolfina se emplea en las onicomicosis vehiculizada en laca al 5% y se aplica 1-2 veces por semana durante 6-12 meses(86).
La ciclopiroxolamina se presenta en laca al 8%, se recomienda administrarla en días alternos durante el primer mes, disminuyendo el número de aplicaciones hasta llegar a una vez por semana, no sobrepasando los seis meses de tratamiento(87).
Tratamiento sistémico
]]> Los antifúngicos sistémicos empleados clásicamente en el tratamiento de las onicomicosis son la griseofulvina y el ketoconazol; alrededor de los años 1990 fueron desplazados por itraconazol, fluconazol y terbinafina, con los que se obtienen mejores resultados en períodos de tiempos más cortos y con mayor seguridad para el paciente. Está bien demostrada la penetración y el depósito en la lámina ungueal del itraconazol, fluconazol y terbinafina aunque existen diferencias significativas entre ellos(85).Griseofulvina. Es un antimicrobiano producido por varias especies de mohos del género Penicillium cuyo espectro de acción está restringido a los dermatofitos, por lo tanto está indicado solo en el tratamiento de tiña unguium. Su acción es fungistática, inhibe selectivamente la mitosis al fijarse a una tubulina de los microtúbulos del huso mitótico. La griseofulvina se une fuertemente a las células precursoras de la queratina, de forma que cuando estas se desarrollan se mantiene unida a la queratina de la piel, haciéndola resistente a la acción queratinolítica del hongo. A medida que se desarrolla el tejido sano, este va desplazando al infectado, siendo la causa por la cual la curación requiere de semanas o meses, según la velocidad de recambio del tejido infectado, que para las uñas es de 6-12 meses. Su administración es exclusivamente por vía oral, es poco hidrosoluble y uno de sus principales inconvenientes es la dificultad de ser absorbida a nivel del tracto gastrointestinal; debe administrarse acompañada de alimentos ricos en sustancias grasas que faciliten su absorción en el duodeno; se distribuye por el organismo con gran afinidad por piel y anexos, se metaboliza en el hígado y se excreta en orina y heces.
Los efectos adversos más frecuentes son cefalea, urticaria, eritema y fotosensibilidad. Se destaca la presencia de interacciones medicamentosas; es un inductor enzimático que acelera el metabolismo de otros fármacos disminuyendo por tanto la biodisponibilidad de éstos, entre los que se destacan anticoagulantes orales y fenobarbital. Está contraindicado en las insuficiencias hepáticas(85,88).
La dosis es de 5 mg/kg/día en niños y en adultos 500 mg a 1 g/día, vía oral; la presentación habitual es en tabletas de 500 mg y en algunos países existen presentaciones en solución para mejorar la posología sobre todo en niños.
La griseofulvina sigue siendo un fármaco eficaz, pero no es el antifúngico de primera elección para el tratamiento de tiña unguium, dado que tiene la desventaja de requerir pautas terapéuticas más prolongadas que otros antifúngicos.
Antifúngicos azólicos. Es el grupo de antifúngicos más numeroso, se caracterizan por su amplio espectro y sus múltiples presentaciones (tópico, oral, parenteral). Dentro de estos se distinguen dos grupos determinados por el número de nitrógenos en el anillo azólico de la molécula: los imidazoles con dos nitrógenos (ketoconazol) y los triazoles con tres nitrógenos (itraconazol y fluconazol). Son fármacos lipofílicos que actúan sobre la pared fúngica inhibiendo la síntesis del ergosterol (principal esterol fúngico), siendo por esta razón menos tóxico para las células del huésped cuyo principal esterol es el colesterol. La diana de los azoles es la enzima C-14-alfa-desmetilasa, que depende del sistema citocromo P450.
Ketoconazol. Es el primer azol usado con éxito por vía oral. Su biodisponibilidad depende de la acidez gástrica, su vida media es dosis dependiente, siendo de unos 90 minutos luego de la administración de 200 mg y de 3-4 horas con 400-800 mg; es extensivamente metabolizado a nivel hepático dando productos inactivos que son excretados en heces y orina. Cerca de 84% del fármaco en plasma se une a proteínas, 15% a eritrocitos y 1% libre, la concentración en líquido cefalorraquídeo (LCR) es menor a 1%, incluso con meninges inflamadas(78).
Actualmente, entre los antifúngicos azólicos, es uno de los menos utilizados en el tratamiento de las onicomicosis por requerir de terapias de duración significativamente mayor que con los triazoles; como principales inconvenientes se mencionan la absorción errática, la toxicidad hepática y la alteración secundaria en la síntesis de las hormonas esteroideas(89).
Itraconazol. Es un triazol de amplio espectro, con acción frente a dermatofitos, levaduras y otros mohos que pueden causar onicomicosis.
Su administración sistémica es exclusivamente por vía oral, se absorbe a nivel del tracto gastrointestinal y se metaboliza en el hígado; es lipofílico y queratinofílico, lo que le confiere gran afinidad por los tejidos superficiales como piel, mucosas y uñas, alcanzando en estos tejidos niveles superiores a los plasmáticos. Su principal vía de excreción es la cutánea (sudor y secreción sebácea). Los niveles alcanzados en los tejidos cutáneos permanecen en concentraciones altas después de finalizada su administración, en piel y pelos durante 3 a 4 semanas y hasta 4 a 6 meses en uñas; esta farmacocinética permite el uso de pautas pulsátiles mensuales, manteniendo la eficacia del fármaco y disminuyendo los efectos secundarios, así como también los costos(90).
]]> Los efectos adversos son leves, localizándose a nivel cutáneo, gastrointestinal y hepático, siendo los más frecuentes náuseas, dispepsia y dolor abdominal. Es importante tener en cuenta su elevado número de interacciones farmacológicas con antihistamínicos, benzodiazepinas, fenitoína, anticoagulantes cumarínicos, hipoglucemiantes orales, digoxina, quinina y ciclosporina(91,92).Actualmente se disponen de dos pautas terapéuticas para el tratamiento de las onicomicosis con similar eficacia.
La pauta clásica corresponde a la administración en forma continua de 200 mg/día de itraconazol durante un período de 6-12 semanas dependiendo si la afectación es de uñas de manos o pies respectivamente. La pauta intermitente consiste en la administración de 200 mg cada 12 horas durante una semana al mes, por un período de dos meses para las onicomicosis de manos y tres para las de pies(93). No existen diferencias significativas entre las dos pautas; un estudio comparativo realizado por Heikkila y colaboradores(94), mostró una curación de 35% a los nueve meses de finalizado el tratamiento en pacientes tratados con itraconazol en forma continua y 35% en pacientes tratados con itraconazol en pulsos.
Fluconazol. Es un triazol más hidrófilo que los anteriores y se une menos a la queratina que el itraconazol; se puede administrar tanto por vía oral como por vía parenteral.
Se absorbe rápidamente por vía oral independientemente del medio ácido o de la alimentación, alcanzando las concentraciones plasmáticas máximas entre una y dos horas desde su administración; se une escasamente a las proteínas plasmáticas por lo que hay niveles considerables del fármaco libre en la circulación y por consiguiente una mayor biodisponibilidad para su distribución tisular mediante difusión pasiva.
Alcanza buenos niveles en piel y uñas; penetra rápidamente y es eliminado lentamente, lo que permite una administración menos frecuente con una dosis más alta; su vida media en plasma es de unas 30 horas y en piel se detectan niveles altos hasta diez días postratamiento. Prácticamente no es metabolizado y se elimina por vía urinaria(95).
Aproximadamente 16% de los enfermos sufren efectos secundarios; posee interacciones medicamentosas entre las que se citan: aumento de la vida media de las sulfonilureas causando hipoglucemias, cuando se administra con warfarina aumenta el tiempo de protrombina, aumenta los niveles de fenitoína y benzodiazepinas; la rifampicina disminuye los niveles plasmáticos de fluconazol, entre otros(91,92).
Se administra en forma de pauta pulsátil, un pulso/semana a dosis de 150-300 mg/día, durante aproximadamente tres meses en uñas de manos y seis en uñas de pies(96,97).
Terbinafina. Pertenece al grupo de las alilaminas, es uno de los antimicóticos de más reciente introducción en el mercado (1991) y es de uso tanto tópico como sistémico.
Es útil fundamentalmente en el tratamiento de las dermatofitosis y por ende en tiña unguium.
]]> Las alilaminas, si bien actúan inhibiendo la síntesis del ergosterol, lo hacen a nivel de la enzima escualeno-peroxidasa y no sobre la C-14-alfa-demetilasa (azoles); como consecuencia se produce además de la reducción de la síntesis del ergosterol la acumulación de escualeno resultando su acción fungicida(98).Su absorción es independiente de la acidez del medio y de la alimentación, alcanzando niveles máximos en plasma a las dos horas después de su administración; es muy lipófila y se concentra en tejido adiposo y piel alcanzando concentraciones 10-50 veces mayores que las concentraciones en plasma. A nivel de las uñas las concentraciones son similares a las del plasma, llegando por difusión a través de la dermis, pero permanece durante meses postratamiento; algunos autores sugieren que estos depósitos en las uñas serían responsables de la protección de recaídas. Se metaboliza en el hígado y se excreta por la orina(99). Sus efectos secundarios son generalmente gastrointestinales y excepcionalmente cutáneos, a diferencia de los azoles presenta escasas interacciones medicamentosas.
Ha demostrado ser eficaz en las onicomicosis causadas por dermatofitos a dosis de 250 mg/día vía oral, administradas durante 6-12 semanas en onixis de manos y pies, respectivamente(100).
Las pautas intermitentes con este fármaco aún no están completamente probadas; algunos autores recomiendan dosis de 250 mg c/12 horas durante una semana al mes, por un período de dos meses para uñas de manos y de cuatro meses para pies(101). Otros autores compararon el tratamiento continuo con terbinafina y la terapia intermitente con itraconazol en onicomicosis de uñas de primer dedo de pie, concluyendo que el tratamiento continuo con terbinafina es significativamente más eficaz que el tratamiento intermitente con itraconazol(102).
Tratamiento combinado
La terapia combinada, usando un antifúngico vía oral y otro de administración tópica, ha demostrado mejores resultados que el uso aislado de uno u otro. La asociación de dos antifúngicos orales se ha considerado riesgosa por las posibilidades de potenciar la hepatotoxicidad y nefrotoxicidad. Existe un estudio que asocia itraconazol y terbinafina vía oral, con administración secuencial, no simultánea, realizado en pacientes con onicomicosis de manos(103).
Hay varios estudios que muestran los resultados de terapias combinadas con antifúngicos vía oral y tópico, entre ellos se mencionan: combinación de crema de isoconazol al 1% con itraconazol o griseofulvina oral, laca de amorolfina al 5% con terbinafina, itraconazol o griseofulvina(104-106).
Otros estudios comparan el tratamiento oral con terapia combinada; uno de ellos realizado en tiña unguium compara el uso de terbinafina oral versus amorolfina en laca y terbinafina oral, obteniéndose mejores resultados con la terapia combinada, con una curación clínica y micológica a los 18 meses después de finalizado el tratamiento de 72%. Otro estudio comparativo muestra la eficacia del tratamiento usando sólo itraconazol oral frente a la terapia combinada con terbinafina e itraconazol, obteniéndose una curación clínica y micológica de 69% con la terapia vía oral y de 94% con la terapia combinada.
En suma, hay numerosos estudios multicéntricos realizados en onicomicosis causadas por dermatofitos, levaduras y otros hongos filamentosos. Estos muestran mejores resultados con la asociación de terapia tópica y oral, aumentando los rangos de curación en relación con la monoterapia(103-105).
]]> ComentariosAl analizar las principales características clínicas y epidemiológicas de las onicomicosis, se han revisado los diferentes agentes etiológicos, haciéndose énfasis en el diagnóstico y tratamiento. En relación a estos últimos puntos, se destaca:
1. En las onicopatías, el estudio micológico se justifica plenamente porque:
a) Permite confirmar el diagnóstico de micosis antes de iniciar tratamiento con antifúngicos (importante dado que en la mayoría de los casos hay que realizar tratamiento sistémico por períodos prolongados).
b) Permite optimizar el tratamiento al seleccionar el antifúngico en función del agente causante, lo que contribuye al uso racional de los gastos en el sistema de salud.
c) Permite conocer las especies de la región y, por lo tanto, conocer los perfiles epidemiológicos del medio.
d) Es útil en el control evolutivo posterior al tratamiento.
e) En nuestra opinión, el laboratorio y el respectivo especialista del área no deben limitarse a enviar el informe con resultados, sino que deben comentar el significado de los cultivos aislados de las uñas y cuando se aíslen hongos filamentosos no dermatofitos, deberían tenerse en cuenta los criterios mencionados.
2. Con respecto al tratamiento:
a) El tratamiento actual de las onicomicosis dista mucho de ser satisfactorio, dominando en la literatura los estudios con fluconazol, ketoconazol, itraconazol y terbinafina. Actualmente han mejorado los resultados terapéuticos comparados históricamente con los obtenidos con griseofulvina; cuando se estudian enfermos con onicodistrofias totales las tasas de curación oscilan entre 40% y 50% siendo muy inferiores con fluconazol. Casi todos los estudios carecen de seguimiento a largo plazo para evaluar las tasas de recaídas.
]]> b) El fluconazol está indicado en las onicomicosis causadas por levaduras del género Candida, con excepción de algunas especies (C. krusei, C. glabrata, C. lusitaniae, resistentes al fluconazol). Es discutido su uso en el tratamiento de tiña unguium; algunos autores plantean la aparición de resistencia de los dermatofitos a este azol; nosotros consideramos que si bien no es apropiado hablar de resistencias, ya que no existe una metodología aprobada para el estudio de sensibilidad en hongos filamentosos, son numerosos los fracasos terapéuticos que se obtienen cuando se realizan tratamientos de dermatofitosis con fluconazol. Por estas razones no recomendamos el uso del fluconazol en las onicomicosis por dermatofitos. A ello le sumamos la aparición de resistencias al fluconazol en levaduras en forma creciente en los últimos años, vinculadas con su amplio y frecuente uso, lo que implica en la práctica un espectro de acción reducido para este fármaco.c) Consideramos que la terbinafina vía oral es de elección en el tratamiento de las onicomicosis por hongos filamentosos y que debe optarse por ésta, en vez de otros azoles. El uso frecuente y amplio prodigado para el fluconazol ha determinado la aparición de resistencias en levaduras para este azol y este perfil de sensibilidad se comienza a observar en forma similar para el ketoconazol y el itraconazol. En este contexto, no se puede dejar de mencionar que los azoles son los mismos con los que contamos para el tratamiento de las micosis profundas, de evolución y pronóstico grave, por tanto deben manejarse con cautela, indicándose cuando sea estrictamente necesario y por ende luego de contar con el diagnóstico micológico.
Summary
Onychomycosis is a fingernails or toenails disease. Fungis committed are dermatophytes, yeast and nondermato-phyte mould. It is a frequent disease with impact at emotional, social, and economical levels.
The paper revised clinical and epidemiological features of onychomycosis and causing agents. An updated of diagnosis and treatment management is also included since primary clinical difficulties are seen at this level.
Finally the importance of mycological diagnosis and the roles of laboratories and specialists in the diagnostic determination are highlighted; treatment guidelines are listed.
Résumé
Le terme onychomycose fait allusion à la maladie de l'ongle causée par champignon. Trois groupes de champignons en sont engagés: les dermatophytes, les levures et les moisis pas dermatophytes.
Les onychomycoses constituent une maladie fréquente dans la pratique médicale, et elle a une influence considérable en ce qui concerne la vie affective, sociale, laborale et économique. Dans cet article, on révise les principales caractéristiques cliniques et épidémiologiques des onychomycoses, on analyse les différents agents qui les causent et on actualise les aspects remarquables de cette maladie en mettant l'accent sur le diagnostic et la thérapeutique, étant donné que ce sont ces aspects-là qui présentent le plus de difficultés dans la pratique clinique.
]]> Finalement, on fait des remarques sur l'importance du diagnostic mycologique et le rôle du laboratoire et du spécialiste, et en ce qui concerne le traitement, on fait des recommandations sur l'emploi des médicaments ordonnés et sur les lignes thérapeutiques.Bibliografía
1. Midgley G, Moore Mk. Onychomycosis. Rev Iberoam Micol 1998; 15:113-7.
2. Deenning DW, Evans EG, Kibbler CC, Richardson MD, Roberts MM, Rogers TR, et al. Fortnigthly Review: Fungal nail disease: a guide to good practice, report of a Working Group of the British Society for Medical Mycology. BMJ 1995; 311: 1277-81.
3. Rippon JW. Dermatofitosis y dermatomicosis. In: Rippon JW, ed. Tratado de Micología Médica, ed. México: Interamericana, 1990: 186-298.
4. Gentles JC, Evans EG. Infection of the feet and nails with Hendersonula toruloidea. Sabouraudia 1970; 8: 72-5.
]]>5. Campbell CK, Mulder JL. Skin and nail infection by Scytalidium hyalinum. Sabouraudia 1977; 15(2): 161-6.
6. Torres-Rodríguez JM. Actualización del diagnóstico micológico de las dermatomicosis. Rev Iberoam Micol 1986; 3(1): 9-17.
7. Rubio-Calvo D, Rezusta-López A, Grasa-Jordan MP. Micopatología ungueal. Estudio micológico de las micosis y tiña unguium. Rev Iberoam Micol 1988; 5: 90-9.
8. Gupta AK, Lambert J. Pharmaeconomic analysis of the new antifungal agents used to treat toenail onychomycosis in the USA. Int J Dermatol 1999; 38(2): 53-64.
9. Joish VN, Armstrong EP. Newer drugs and overall costs of treating onychomycosis. Rev Iberoam Micol 2002; 19: 130-2.
]]>10. Lubeck DP. Measuring health-related quality of life in onychomycosis. J Am Acad Dermatol 1998; 38(5): 64-8.
11. Scher RK. Onychomycosis is more than a cosmetic problem. Br J Dermatol 1994; 130(43): 15.
12. Sais G, Jucgla A, Peyri J. Prevalence of dermatophyte onychomycosis in Spain: a cross-septional study. Br J Dermatol 1995; 132: 758-61.
13. Roberts DT. Prevalence of dermatophyte onychomycosis in the United Kingdom: Results of an omnibus survey. Br J Dermatol 1992; 126 (39): 23-7.
14. Heikkila H, Stubb S. The prevalence of onychomycosis in Finland. Br J Dermatol 1995; 133: 699-703.
]]>15. Elewski BE, Charif MA. Prevalence of onychomycosis in patients attempting a dermatology clinic in northeastern Ohio for other conditions. Arch Dermatol 1997; 133: 1772-3.
16. Gupta AK, Jain HC, Lynde CW, Watteel GN, Summerbell RC. Prevalence and epidemiology of unsuspected onychomycosis in patients visiting dermatologist offices in Ontario, Canada a multicenter survey of 2001 patients. Int J Dermatol 1997; 36: 783-7.
17. Gupta AK, Sibbald G, Lynde CW. Onycomychosis in childrens: Prevalence and treatment strategies. J Am Acad Dermatol 1997; 36: 395-402.
18. Gupta AK, Chang P, Del Rosso JQ. Onichomycosis in childrens: prevalence and management. Pediatr Dermatol 1998; 15: 464-71.
19. Ploysangam T, Lucky AW. Childhood white superficial onychomycosis caused by Trichophyton rubrum: Report of seven cases and review of the literature. J Am Acad Dermatol 1997; 36: 29-32.
]]>20. Rosseew D. Achllies foot screening project: preliminary results of patients screening by dermatologists. J Eur Acad Dermatol 1999; 12: 6-9.
21. Haneke E. Fungal infections of the nail. Semin Dermatol 1991; 10: 41-53.
22. Williams HC. The epidemiology of onychomycosis in Britain. Br J Dermatol 1993; 129: 101-9.
23. Perea S, Ramos MJ, Garau M, González A, Noriega A, Del Palacio A. Prevalence and risk factors of tinea unguium and tinea pedis in the general population in Spain. J Clin Microbiol 2000; 38(9): 3226-30.
24. Bonasse J, Asconegui F, Conti-Díaz I. Estado actual de las dermatofitosis en Uruguay. Rev Arg Micol 1982; 5(2): 29-31.
]]>25. Ballesté R, Gezuele E, Veiga R. Frecuencia de dermatofitosis en Montevideo. Congreso de la Federación Latinoamericana de Parasitología, 10. Libro de resúmenes. Montevideo: FLAP, 1991: 89.
26. Cabrera R, Bonasse J, Fazzio S, Viola M, Sapriza M. Micosis superficiales. Revisión. Congreso de la Federación Latinoamericana de Parasitología, 10. Libro de resúmenes. Montevideo: FLAP, 1991: 94.
27. Ballesté R, Fernández N, Mousqués N, Xavier B, Arteta Z, Mernes M, et al. Dermatofitosis en población asistida en el Instituto de Higiene. Rev Med Uruguay 2000; 16: 232-42.
28. Conti-Díaz I. Estudio micológico de 85 casos de onicopatías. An Fac Med Montevideo 1964; 49(5-6): 535-40.
29. Gentles JC, Evans EG. Foot infections in swimming baths. BMJ 1973; 3: 260-2.
]]>30. English MP, Gibson MD. Studies in the epidemiology of tinea pedis-I. Tinea pedis in school children. BMJ 1959; i: 1442-6.
31. English MP, Wethered RR, Duncan EH. Studies in the epidemiology tinea pedis-VIII. Fungal infection in a long stay hospital. BMJ 1967; iii: 136-9.
32. Cribier B, Leiva-Mena M, Rey D. Nail changes in patients infected with human immunodeficiency virus. Arch Dermatol 1998; 134: 1216-20.
33. Daniel CR, Norton NA, Scher RK. The spectrum of nail disease in patients infected with human immunodeficiency virus infection. J Am Acad Dermatol 1992; 27: 93-7.
34. Arrese JE, Pierard Franchimond C, Pierard GE. Fatal hyphomycosis following Fusarium onychomycosis in an immunocompromised patient. Am J Dermatopathol 1996; 18: 196-8.
]]>35. Hay RJ. Fungal skyn infectionts. Arch Dis Child 1992; 67: 1065-7.
36. Summerbell RC. Epidemiology and ecology of onychomycosis. Dermatology 1997; 194(1): 32-6.
37. Midgley G, Moore MK, Cook JC, Phan QG. Mycology of nail disorders. J Am Acad Dermatol 1994; 31: 68-74.
38. Nichols DSH, Midgley G. Onychomycosis caused by Trichophyton equinum. Clin Exp Dermatol 1989; 14: 464-5.
39. Piraccini BM, Morelli R, Stinchi C, Tosti A. Proximal subungueal onychomycosis due to Microsporum canis. Br J Dermatol 1996; 134: 175-7.
]]>40. Mazon A, Salvo S, Vives R, Valcayo A, Sabalza MA. Etiologic and epidemiologic study of dermatomycoses in Navarra (Spain). Rev Iberoam Micol 1997; 14: 65-8.
41. Elewski BE. Onychomycosis: pathogenesis, diagnosis and management. Clin Microbiol Rev 1998; 11(3): 415-29.
42. Hazen K. New and emerging yeast pathogens. Clin Microbiol Rev 1995; 8(4): 462-78.
43. Weems. Candida parasilopsis. Epidemiology, patogenicity, clinical manifestations and antimicrobial suceptibility. Clin Inf Dis 1993; 14: 756-66.
44. Crozier WJ. Two cases of onychomycosis due to Candida zeylanoides. Aust J Dermatol 1993; 35: 311-3.
]]>45. Gargeya IB, Pruitt WR, Meyer SA, Aherarm DG. Candida haemulonii from clinical specimens in USA. J Med Vet Mycol 1991; 29: 335-8.
46. Daniel CR, Elewski BE. Candida as a nail pathogen in healty patients. J MSMA 1995; 36(11): 379-81.
47. Gentili L, Bouchara JP, Cimon B, Chabasse D. Candida ciferrii: clinical and microbiological features of an emerging pathogen. Mycoses 1991; 34: 125-8.
48. Hoog GS de, Guarro J, Gene J, Figueras MJ. Atlas of Clinical Fungi. 2a. ed. The Netherlands-Spain: CBS/Universitat Rovira I Virgili, 2000.
49. D'Antonio D, Romano F, Iacone A, Violante B, Fazii P, Pontieri E, et al. Onychomycosis caused by Blastoschizomyces capitatus. J Clin Microbiol 1999; 37(9): 2927-30.
]]>50. Mackinnon JE, Artagaveytia-Allende RC. Aspectos actuales de las moniliasis. An Fac Med Montevideo 1956; 41: 275-92.
51. Calegari L, Conti-Díaz I, Civila E. Onicolisis por levaduras. Estudio micológico. Congreso de la Asociación Latinoamericana de Microbiologia, 9. Libro de resúmenes. Sao Paulo: ALAM-SBM, 1983: 213.
52. Ashbee RH, Evans EG. Inmunology of disease associated with Malassezia species. Clin Microbiol Rev 2002; 15(1): 21-57.
53. Civila E, Conti-Díaz I, Vignale R, Calegari L. Onixis por Malassezia (Pityrosporum) ovalis. Med Cut Ibero Lat Am 1982; 10: 343-6.
54. Crozier WJ, Wise kA. Onychomycosis due to Pityrosporum. Austral J Dermatol 1993; 34: 109-12.
]]>55. Silva V, Moreno GA, Zaror L, De Oliveira E, Fischman O. Isolation of Malassezia furfur from patient with onychomycosis. J Med Vet Micol 1997; 35: 73-4.
56. Escobar Ml, Carmona-Fonseca J, Santamaria L. Onicomicosis por Malassezia. Rev Iberoam Micol 1999; 16: 225-9.
57. Ellis DH, Marley JE, Watson AB, Williams TG. Significance of non-dermatophyte moulds and yeast in onychomycosis. Br J Dermatol 1994; 30(43): 7-8.
58. Midgley G, Moore MK. Nail infections. Dermatol Clin 1996; 14: 41-9.
59. Greer DL. Evolving role of nondermathophytes in onychomycosis. Int J Dermatol 1995; 34: 521-4.
]]>60. Oyeka CA, Gugnani HC. Keratin degradation by Scytalidium species and Fusarium solani. Mycoses 1997; 41: 73-6.
61. Torres-Rodríguez JM, Balaguer-Meler J, Reixach A. Onychomycosis due to a fungus of the Aspergillus versicolor group. Mycoses 1988; 31: 579-83.
62. Ellis DH, Watson AB, Marley JE, Williams TG. Non dermathpytes in onychomycosis of the toenails. Br J Dermatol 1997; 136: 490-3.
63. Summerbell RC, Kane J, Krajden S. Onychomycosis, tinea pedis and tinea manum caused by non-dermatophytic filamentous fungi. Mycoses 1989; 32: 609-19.
64. Moore MK. Hendersonula toruloidea and Scytalidium hyalinum infections in London, England. J Med Vet Mycol 1986; 24: 219-30.
]]>65. Allison VY, Hay RJ, Campbell CK. Hendersonula toruloidea and Scytalidium hyalinum infections in Tobago. Br J Dermatol 1984; 111: 371-2.
66. Campbell CK, Johnson EM, Warnook DW. Nail infection caused by Onychocola canadiensis: report of the first four British cases. J Vet Mycol 1997; 35: 423-5.
67. Borrelli D. Botryodiploidia theobromae agente de onicomicosis podal. Rev Iberoam Micol 1995; 12: 2-5.
68. Matsunoto T, Matsuda T, Padhye AA, Standard PG, Ajello L. Fungal melanonychia: ungueal phaeohyphomycosis caused by Wangiella dermatitidis. Clin Exp Dermatol 1992; 17: 83-6.
69. Basmadjián Y, Acuña A, de Mello A, Mañana R, Sanabria D. Onicomicosis por mohos del género Scopulariopsis. Una patología no tan infrecuente. Rev Urug Patol Clin 2002; 35: 32.
]]>70. Roberts DT, Evans EG, Allen BR. Fungal Infection of the Nail. 2nd ed. London: Mosby-Wolfe Medical Communications, 1998: 88 p.
71. Zaias N, Glick B, Rebell G. Diagnosing and treating onychomycosis. J Fam Pract 1996; 42: 513-8.
72. Dompmartin D, Dompmartin A, Deluol AM, Grosshans E, Coulaud JP. Onychomycosis and AIDS: clinical and laboratory findings in 62 patients. Int J Dermatol 1990; 29: 337-9.
73. Elewski BE. Diagnostic techniques for confirming onychomycosis. J Acad Dermatol 1996; 35(3): 6-9.
74. Ballesté R, Salvatella R. Manual de toma de muestras para estudio microbiológico, parasitológico y micológico. PHAO/OMS, 2002. [En prensa].
75. Elewski BE, Hay RJ. Update on the management of onychomycosis: highlights of the Third Annual International Summit on Cutaneous Antifungal Therapy. Clin Infec Dis 1996; 23(2): 305-13.
76. English MP. Nails and fungi.Br J Dermatol 1976; 94: 697-701.
77. Gupta AK, Cooper EA, Mac Donald P, Summerbell RC. Utility of inoculum counting (Walshe and English Criteria) in clinical diagnosis of onychomycosis caused by nondermatophytic filamentous fungi. J Clin Microbiol 2001; 39(6): 2115-21.
78. Kwon-Chung KJ, Benett JE. Medical Mycology. Philadelphia: Lea & Febiger, 1992.
79. Silva-Lacaz C, Porto E, Heins-Vaccari EM, Takahashi de Melo M. Guia para identificacao Fungos, Actinomicetos, Algas de interesse medico, Sao Paulo: Sarvier, 1998.
80. Sanglard D, Odds FC. Resistance of Candida species to antifungal agents: molecular mechanisms and clinical consequences. Lancet Infect Dis 2002; 2: 73-85.
81. Roberts DT, Evans EG. Subungueal dermatophytoma complicating dermatophyte onychomycosis. Br J Dermatol 1998; 138: 189-90.
82. Baran R, Doncker P. Lateral edge nail involvement indicates for treating onychomycosis with the new systemic antifungals. Acta Dermato Venereol 1996; 76: 82-3.
83. Hay RJ. The future of onychomycosis therapy may involve a combination of approaches. Br J Dermatol 2001; 145(60): 3-8.
84. Llambrich A, Lecha M. Tratamiento actual de las onicomicosis. Rev Iberoam Micol 2002; 19: 127-9.
85. Niewert M, Korting HC. Management of onychomycosis. Drugs 1999; 58: 283-96.
86. Zaug M. Amorolfine nail lacquer: clinical experience in onychomycosis. J Acad Dermatol Venereol 1995; 4(1): 23-30.
87. Gupta AK, Fleckman P, Baran R. Ciclopirox nail lacquer topical solution 8% in the treatment of toenail onychomycosis. J Am Acad Dermatol 2000; 43(4): 70-80.
88. Dhanaraju MD, Kurmaran KS, Baskaran T, Moorthy MS. Enhancement of bioavailability of griseofulvin by its complexation with beta-cyclodextrin. Drug Dev Ind Pharm 1998; 24: 583-7.
89. Lewis JH, Zimmerman HJ, Benson GD, Isaac G. Hepatic injury associated with ketoconazole therapy: analysis of 33 cases. Gastroenterology 1984; 86: 503-13.
90. Clayton YM. Relevance of broad-spectrum and fungicidal activity of antifungals in the treatment of dermatomycoses. Br J Dermatol 1994; 30(43): 1317-28.
91. Kats HL. Drugs interactions of the newer oral antifungals agents. B J Dermatol 1999; 141(56): 26-32.
92. Brodell RT, Elewski BE. Clinical peark antifungal drugs and drugs interactions. J Acad Dermatol 1995; 33: 259-60.
93. Odom RB, Aly R, Scher RK. A multicenter placebo-controlled double-blind study of intermittent therapy with itraconazole for the treatment of onychomycosis of the fingernail. J Acad Dermatol 1997; 36: 231-5.
94. Heikkila H, Stubb S. Long-term results of patients with onychomycosis treated with itraconazole. Acta Derm Venereol 1997; 77: 70-1.
95. Brammer KW, Farrow PR, Faulkner JK. Pharmacokinetics and tissue penetration of fluconazole in humans. Rev Infect Dis 1990; 12: 126-38.
96. Drake L, Babel D, Stewart DM. Once weekly fluconazole (150, 300 or 450 mg) in the treatment of distal subungueal onychomycosis of the fingernail. J Am Acad Dermatol 1998; 38: 87-94.
97. Gupta AK, Scher RK, Rich P. Fluconazole for the treatment of onychomycosis: an update. Int J Dermatol 1998; 37: 815-20.
98. Petranyi G, Ryder NS, Stuetz A. Allylamine derivates: new class of synthetic antifungal agents inhibiting fungal squalene epoxidase . Science 1984; 224: 1239-41.
99. Goodfield MJ, Andrew L, Evans EG. Short term treatment of dermatophyte onychomycosis with terbinafine. Br J Dermatol 1992; 126(39): 33-5.
100. De Backer M, De Vroey C, Lesafree E. Twelve weeks of continuous oral therapy for toenail onychomycosis caused by dermatophytes: a double-blind trial of terbinafine 250 mg/dia versus itraconazol 200 mg/dia. J Am Acad Dermatol 1998; 38(5 Pt3): S57-63.
101. Gupta AK, Lynde CW, Konnlkov N. Single-blind, randomized, prospective study of sequential itraconazole and terbinafine pulse compared with terbinafine pulse for the treatment of toenail onychomycosis. J Acad Dermatol 2001; 44: 485-91.
102. Evans EG, Sigurgeirsson B. Double blind, randomised study of continuous terbinafine compared with intermittent itraconazole in treatment of toenail onychomycosis. BMJ 1999; 318: 1031-5.
103. Evans EG. The rationale for combination therapy. Br J Dermatol 2001; 145(60): 9-13.
104. Arenas R, Fernández G, Domínguez L. Onychomycosis treated with itraconazole or griseofulvine alone with and whithout a topical antimicotic or keratolytic agent. Int J dermatol 1991; 30: 586-9.
105. Baran R, Feulhade M, Datry A. A randomised trial of amorolfine 5% solution nail lacquer combined with oral terbinafine compared with oral terbinafine alone in treatment of dermatophytic toenail affecting the matrix region. Br J Dermatol 2000; 142: 1177-83.
106. Lecha M. Amorolfine and itraconazole combination for severe toenail onychomycosis: results of an open randomised trial in Spain. Br J Dermatol 2001; 145(60): 21-6.
]]>