
REVISIÓN
Anestesia, Analgesia y Reanimación 2011; 24(2)
Fisiología y fisiopatología de la adaptación neonatal
Dres. Claudia M. Cannizzaro*, Miguel A. Paladino†
* Neonatóloga del Hospital Nacional de Pediatría Juan P. Garrahan. Buenos Aires, Argentina.
† Anestesiólogo consultor del Hospital Nacional de Pediatría Juan P. Garrahan. Buenos Aires, Argentina.
Hospital de Pediatría Juan P. Garrahan, Buenos Aires, Argentina.
Correo electrónico: paladinomiguel@yahoo.com.ar
RESUMEN
La anestesiología neonatal es una de las subespecialidades de la anestesiología moderna. Todos los anestesiólogos especializados en esta área del conocimiento deben tener un entrenamiento adicional teórico y práctico en centros dedicados a esta disciplina. La consideración de que un recién nacido (más aun si es pretérmino) tiene una enfermedad potencialmente tratable, representa un cambio relativamente reciente en la práctica de la medicina. Por otro lado, la sobrevida de infantes prematuros y los límites de viabilidad cada vez más precoces gracias a la aparición de surfactante exógeno, nuevas estrategias ventilatorias y nutrición parenteral adaptada a las necesidades y capacidades fisiológicas de estos pacientes, hacen factible el tratamiento con éxito de situaciones clínicas complejas en recién nacidos pequeños e inmaduros. Los cuidados del recién nacido enfermo están determinados por los cambios fisiológicos que implica el paso de la vida intrauterina a la extrauterina, lo cual requiere de la puesta en marcha al nacer de complejos mecanismos de homeostasis maduración de órganos y sistemas, indispensables para poder sobrevivir fuera del útero materno. El anestesiólogo antes de empezar la anestesia deberá establecer la estrategia anestésica más adecuada y elaborar el mejor plan anestésico. Por lo tanto, deberá adoptar cuidadosamente el método anestésico adecuado para cada paciente de acuerdo a la edad gestacional, al estado clínico, patologías agregadas y tipo de procedimiento quirúrgico. Los objetivos deben ser: garantizar una atención anestésica profesional, valorar integralmente cada caso en el preanestésico, establecer el mejor plan anestésico, reducir riesgos innecesarios, vigilar estrechamente la etapa de recuperación, documentar todo el proceso de atención anestésica, procurar atención anestésica ideal para casos fuera del quirófano y valorar integralmente cada caso en el preanestésico.
PALABRAS CLAVE: Recién nacido, pretérmino, fisiología, fisiopatología, anestesia
SUMMARY
Neonatal anesthesiology is one of the specialities of modern anesthesiology. The physicians who specialized in this area of knowledge must have a practical and theorical training in centers dedicated to this discipline. The consideration that a newborn (more so if he is a preterm) has a potentiallity treatable disease is a relatively recent change in the practice of medicine. On the other hand the survival of prematures babies and the limits of viability, even earlier because of appeareance of : exogenous surfactant, new ventilatory strategies and parenteral nutrition; adapted to the needs of phisiological capabilities of these patients, making possible the succesful treatment of complex clinical situations in small and inmature neonates. The care of sick newborns are determin by the physiological changes involved in the transition from the intrauterin to extrauterin life, which requires the implementation of complex birth homeostasis mechanisms of maduration of organs and systems necessary of survival outside the maternal body. In the preoperative time the anesthesiologyst hast to establish the best anesthetic strategy and therefore must take appropiate anesthetic method for each patient. It should be according to gestational age, clinical status, pathology and kind of surgical procedure.The objectives should be : to ensure a proffessional anesthesia care, assess each case entirely in the preanesthesic, establish the best plan of anesthesia, reduce unnecessary risks, monitor the recovery phase, register all anesthetic situations, provide ideal anesthesia care for each case outside the operating room, and assess each case in the preoperative time.
KEY WORDS: newborn, preterm, phisiology, phisiopatology, anesthesia
A anestesiologia neonatal é uma das sub-especialidades da anestesiologia moderna. Todos os anestesiologistas especializados nesta área do conhecimento devem ter um treino adicional teórico e prático em centros dedicados a esta disciplina. A consideração de que um recém-nascido (mais ainda se prematuro) tem uma doença potencialmente tratável, representa uma mudança relativamente recente na prática da medicina. De outro lado, a sobrevida de crianças prematuras e os limites de viabilidade cada vez mais precoce, devido ao aparecimento de surfactante exógeno, novas estratégias ventilatórias e nutrição parenteral adaptada as necessidades e capacidades fisiológicas desses pacientes, tornam viável o tratamento com sucesso de situações clínicas complexas em recém-nascidos pequenos e imaturos. Os cuidados do recém-nascido doente são determinados pelas mudanças fisiológicas que implica a transição da vida intra-uterina para a extra-uterina, que requer o estabelecimento no momento do nascimento de mecanismos complexos de homeostase, de maturação de órgãos e sistemas, essenciais para poder sobreviver fora do útero materno. O anestesiologista, antes de começar a anestesia, deverá estabelecer a estratégia anestésica mais adequada e elaborar o melhor plano anestésico. Portanto, deverá adotar cuidadosamente o método anestésico adequado para cada paciente de acordo com a idade gestacional, o estado clínico, patologias agregadas e tipo de procedimento cirúrgico. Os objetivos devem ser: garantir uma atenção anestésica profissional, avaliar de maneira integral cada caso no pre-anestésico, estabelecer o melhor plano anestésico, reduzir riscos desnecessários, acompanhar de perto a fase de recuperação, documentar o processo inteiro de cuidados anestésicos, procurar a atenção anestésica ideal para casos fora da sala de cirurgia.
PALAVRAS CHAVE: recém-nacido, prematuro, fisiologia, fisiopatologia, anestesia
INTRODUCCIóN
Específicamente el manejo anestésico del neonato requiere un entendimiento de las limitaciones del recién nacido o neonato vinculadas a su edad gestacional, cronológica y de la fisiopatología de su enfermedad de base, y en este sentido, es fundamental no solo conocer las indicaciones, contraindicaciones, farmacodinamia, farmacocinética y efectos colaterales de los fármacos que se utilizan, sino también un número importante de cuidados especiales a tener en cuenta para evitar mayor morbilidad (1).
En las últimas tres décadas, quienes hacemos medicina infantil hemos sido testigos de impresionantes avances logrados en el cuidado del recién nacido crítico, reflejados en una mejora sustancial de la sobrevida de niños con malformaciones congénitas complejas y morbilidades adquiridas inherentes a los tratamientos en la terapia intensiva neonatal. Por otro lado, la sobrevida de infantes prematuros y los límites de viabilidad cada vez más precoces gracias a la aparición de surfactante exógeno, nuevas estrategias ventilatorias y nutrición parenteral adaptada a las necesidades y capacidades fisiológicas de estos pacientes, hacen factible el tratamiento con éxito de situaciones clínicas complejas en recién nacidos pequeños e inmaduros (1).
Sin duda alguna, el secreto del éxito es el trabajo interdisciplinario calificado, en donde cada miembro del equipo de atención conoce perfectamente no solo los aspectos fisiológicos propios del recién nacido, sino también en relación con el grado de inmadurez que presentan; las patologías que los afectan y los factores de riesgo predisponentes.
La consideración de que un recién nacido (más aun si es pretérmino) tiene una enfermedad potencialmente tratable representa un cambio relativamente reciente en la práctica de la medicina. Históricamente la probabilidad de muerte durante la etapa neonatal era tan alta que cualquier práctica se posponía para después de unas cuantas semanas de vida, cuando el bebé podía sobrevivir con mayor probabilidad.
Los neonatos prematuros tienen limitaciones cardiopulmonares, renales, nutricionales y de las reservas termorregulatorias, mientras requieren de alta demanda metabólica para continuar con el crecimiento y la maduración; son mucho más susceptibles a las infecciones y tienen alterada la respuesta al estrés quirúrgico en comparación con otros pacientes pediátricos. Por otra parte, técnicamente sus tejidos son extremadamente delicados y sufren injuria con facilidad en manos poco expertas (2).
]]>PECULIARIDADES DEL PACIENTE NEONATAL
Los cuidados del recién nacido enfermo están determinados por los cambios fisiológicos que implica el paso de la vida intrauterina a la extrauterina, lo cual requiere de la puesta en marcha al nacer de complejos mecanismos de homeostasis maduración de órganos y sistemas, indispensables para poder sobrevivir fuera del útero materno. A todas estas complejas modificaciones que ocurren durante el período neonatal y que lo definen, las llamamos “adaptación” y esta se caracteriza por ser sumamente dinámica, a tal punto que situaciones clínicas o de laboratorio francamente patológicas a determinadas horas o días de vida, son normales en poco tiempo. Se trata de la etapa de mayor vulnerabilidad en la vida del ser humano y donde existen más probabilidades de enfermar y morir o de presentar secuelas graves, particularmente neurológicas (3).
Muchos de los problemas que aquejan al recién nacido están estrechamente relacionados con alguna “falla” en este mecanismo de adaptación, otorgándole al neonato características de gran labilidad y dependencia, por lo que es imaginable la gravedad que implica agregar a esto una patología congénita y más aun si se trata de un niño prematuro, situaciones que se potencian entre sí sumando peligrosidad al complejo escenario (4).
DEFINICIONES
Definimos como neonato vivo, a todo niño que presenta alguna señal de vida al nacer y se consideran neonatos fallecidos solo aquellos mayores de 500 g de peso de nacimiento.
Clasificamos al neonato según la edad gestacional al nacer en:
Clasificamos al neonato según el peso de nacimiento (PN) en:
En la tabla 1 se muestra el peso fetal adecuado (aproximado) según edad gestacional en semanas.
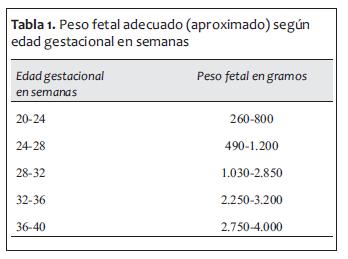
Los neonatos de postérmino y en gran medida los desnutridos presentan mayoritariamente dificultades vinculadas a la insuficiencia placentaria crónica o aguda y pueden nacer asfixiados, aspirar meconio, desarrollar alteraciones metabólicas o poliglobulia. Aunque estos límites se han extendido con el correr del tiempo y la evolución de la tecnología, la sobrevida y el grado de secuelas potenciales marcan algunos criterios medianamente consensuados entre los neonatólogos y, en general, se considera que por debajo de las 23 semanas de gestación las medidas heroicas para sostener la vida son probablemente fútiles (5). La tabla 2 resume los riesgos de esta población (6).
Se recomienda apropiado obtener saturaciones entre 70%-80% durante los primeros minutos de vida, luego entre 85% y 92% si se mantiene frecuencia cardíaca normal. Siempre disminuir O2 con saturaciones mayores de 95% (6).
Durante la preparación y el desarrollo de la anestesia se deberá recordar que los neonatos menores de 32 semanas de gestación tienen una matriz germinal (red de capilares) muy frágil y propensa a romperse si hay traslados vigorosos, cambio brusco en CO2, tensión arterial, drenaje venoso (cabeza mal posicionada), etcétera; la hemorragia intra-periventricular ocasiona discapacidad de por vida, por lo tanto se deberá tener en cuenta lo expresado en la tabla 4.
CARACTERíSTICAS ANATóMICAS DEL NEONATO
Si se compara el aspecto de un neonato con un niño mayor o un adulto veremos que varían sus proporciones corporales, en general cuanto más prematuro es y más pequeño tendrá mayor superficie corporal en su cabeza, extremidades pequeñas y tórax alargado. La relación con los adultos en cuanto al peso es 1:20, sin embargo si nos referimos a la talla es de 1:3-4, superficie corporal de 1:20 pero con relación al volumen de 70.
La composición corporal también es muy diferente y la proporción de peso asignada a los órganos del neonato en relación al adulto tiene variaciones significativas.
En la tabla 5 se grafican algunas de estas proporciones.

El neonato pretérmino presenta ciertas características singulares relacionadas con la inmadurez del sistema renal, el menor desarrollo de la piel y la distribución especial de sus líquidos orgánicos. Entre 70% y 80% de su peso corporal corresponde a agua y esto lo hace susceptible de presentar disturbios hidroelectrolíticos graves.
El 60% del agua corporal total de un neonato se encuentra en el compartimiento extracelular (CEC), el restante 40% en el intracelular (CIC).
El CEC está compuesto a su vez en 87% por líquido intersticial y en 13% por plasma. Después del nacimiento, el neonato de término presenta una disminución fisiológica de peso de 5%-10% como consecuencia de la contracción del CEC a través de las pérdidas insensibles de agua y diuresis de agua y sodio. Estas pérdidas aumentan inversamente con la inmadurez del neonato, es así que cuanto más pretérmino sea, mayor será el descenso proporcional de peso llegando a 15%-20%.
DESARROLLO Y FISIOLOGíA DEL SISTEMA RESPIRATORIO
Los problemas respiratorios constituyen una importante causa de mortalidad y morbilidad en el recién nacido. El cambio de la respiración intrauterina por la placenta a la extrauterina pulmonar le da una característica única a estos problemas que en gran medida se producen por una alteración de la adaptación cardiopulmonar. Hay problemas respiratorios propios del prematuro (RNPr) y otros que ocurren principalmente en el recién nacido a término (RNT). En el caso del RNPr, la inmadurez en los mecanismos de adaptación respiratoria se expresa en problemas específicos. En el RNT, los mecanismos de adaptación son principalmente alterados por la asfixia y las malformaciones congénitas. Las infecciones perinatales ocurren tanto en el RNT como en el RNPr y son una causa frecuente de problemas respiratorios. Para la mejor comprensión de la implicancia de la patología en el paciente quirúrgico agregamos una clasificación fisiopatológica de las mismas
Datos a recordar por el anestesiólogo con respecto al sistema respiratorio del neonato
CLASIFICACIóN DE LOS PROBLEMAS RESPIRATORIOS DEL RECIéN NACIDO
El desarrollo prenatal del sistema respiratorio no está completo hasta que no se ha formado una estructura de intercambio suficiente para sustentar al feto en el momento de su nacimiento, esto incluye la vasculatura pulmonar, la superficie de intercambio gaseoso, la estructura del tórax y el desarrollo neuronal y muscular. Este desarrollo, sin embargo, continúa luego del nacimiento hasta avanzada la infancia (7).
El desarrollo pulmonar está diseñado en base a un objetivo funcional (interfase aire-sangre) a través de una gran área de superficie y una barrera compuesta por tejido extremadamente delgado y organizado. Sobre esta base se produce el desarrollo por medio de dos mecanismos: el crecimiento (fenómeno cuantitativo) y la maduración (fenómeno cualitativo), ambos progresan separadamente.
Hay factores que influyen en la maduración del pulmón fetal, estos son físicos como los movimientos respiratorios, el líquido pulmonar y el volumen torácico; hormonal como los glucocorticoides, la insulina y la prolactina, y locales como el monofosfato cíclico y las metilxantinas.
La vía aérea superior (ventilación alveolar) está compuesta por conductos cartilaginosos, heterogéneos, que no participan del intercambio gaseoso, se extiende desde la nariz hasta la tráquea extratorácica. Su función consiste en filtrar, conducir, humidificar y atemperar el aire e intervenir en el proceso de vocalización. La vía aérea superior se estrecha progresivamente hasta los bronquios de pequeño calibre, la vía respiratoria membranosa y los bronquiolos terminales. Toda ella es distensible, compresible y extensible y sus ramificaciones irregulares, a excepción del anillo cricoides (única estructura circular no distensible). El balance estable de presión entre distintas fuerzas ayuda a mantenerla permeable, es así que diversos factores de compresión extra e intramurales, como pequeños cambios en la postura o flexión del cuello, producen importantes modificaciones de sección y diámetro, pudiendo obstruirlas con facilidad.
La vía aérea inferior incluye la tráquea intratorácica y lleva los gases respiratorios para su intercambio en los bronquiolos terminales, bronquiolos respiratorios y los ductos alveolares.
]]> El músculo liso de la ventilación alveolar juega un rol importante en el control de la luz de la vía respiratoria y su tono es evidente desde etapas tempranas de la vida fetal controlando la permeabilidad por medio de la inervación excitatoria e inhibitoria que produce broncoconstricción y broncodilatación, respectivamente (3,7).Las costillas del niño son cartilaginosas y la configuración de la caja torácica tiende a ser circular más que elipsoide como en el adulto. El ángulo de inserción del diafragma es casi horizontal en lugar de oblicuo (como en el adulto) esta característica determina una reducción en la eficacia de la contracción. Además, el diafragma contiene menos fibras musculares del tipo l (de contracción lenta, altamente oxidativas) resistentes a la fatiga. El diafragma del niño pretérmino contiene únicamente alrededor de 10% de fibras altamente oxidativas: en el recién nacido existen aproximadamente 25% de fibras de tipo I. La relación ventilación alveolar-capacidad residual funcional es de 5-1 (1,5-1 en el adulto). Esto influye sobre la velocidad de inducción y recuperación.
La capacidad de producir mayor presión intratorácica está reducida por el menor grado de retracción costal y esternal. Los músculos respiratorios tienen distinto grado de maduración influyendo negativamente en la fatiga cuanto más inmaduro sea el neonato. Por otra parte tienen cierto grado de insuficiencia ventilatoria restrictiva condicionada por la presencia de hígado y estómago relativamente grandes, lo que dificulta los movimientos respiratorios.
CONSIDERACIONES PARA LA VENTILACIóN MECáNICA
Funcionalmente, en el neonato y especialmente en el pretérmino, la caja torácica ofrece poca oposición al colapso pulmonar al fin de la espiración, explicando así la baja capacidad residual funcional (CRF) y el bajo volumen pulmonar total que poseen aun sin enfermedad. En el recién nacido sano, la frecuencia respiratoria es de 30-60 veces por minuto, o sea que cada ciclo dura entre 1 y 2 segundos. La fase inspiratoria es activa y el tiempo inspiratorio normalmente dura 0,3-0,6 segundos; la fase espiratoria es pasiva y dura el resto del ciclo. Es fundamental respetar, entonces, las proporciones en los ciclos ventilatorios para no producir daño al pulmón y es más fisiológico ventilar respetando el tiempo inspiratorio sin utilizar la relación inspiración:espiración que será la resultante del tiempo inspiratorio y la frecuencia elegida.
La compliance (o distensibilidad) es la inversa de la elasticidad y se expresa como el cambio de volumen (L) por unidad de presión (cm H2O). Cuanto mejor sea la compliance más volumen de gas entrará con igual cambio de presión. A menor compliance, mayor presión se requerirá para mantener el volumen corriente. Las patologías neonatales más comunes que disminuyen la compliance son la enfermedad de membrana hialina en la que hay déficit de surfactante, el edema pulmonar (sobrecarga de líquidos), las enfermedades que generan aumento del flujo sanguíneo pulmonar (ductus arterioso permeable), trastornos restrictivos (neumotórax, derrame pleural, distensión abdominal).
La mayor parte del trabajo respiratorio del neonato se destina a superar la resistencia al flujo que, a diferencia del adulto, en el niño lo representan los bronquiolos y las vías aéreas pequeñas (esto se debe al pequeño diámetro y a la falta de estructuras de soporte).
El factor más importante al determinar la resistencia al flujo es el radio de las vías aéreas, esto explica la mayor resistencia absoluta de la ventilación alveolar en los niños. Debido a un menor diámetro absoluto de la ventilación alveolar, grados mínimos de inflamación aumentan notablemente la resistencia y el trabajo respiratorio. Por ejemplo, la disminución del diámetro de la tráquea en 1 mm por edema reduce la luz en un 70% en un neonato de 3.000 g de peso. Existe una relación inversa entre la resistencia de la vía aérea y la capacidad residual funcional, a la inversa, cualquier causa de disminución del volumen pulmonar (atelectasia, neumotórax), aumentará la resistencia de la ventilación alveolar (3).
En el neonato ventilado el diámetro del tubo endotraqueal es menor que la glotis, por lo tanto el tubo endotraqueal aumenta significativamente la resistencia de la ventilación alveolar.
Como se comentó anteriormente, la espiración es pasiva y el tiempo que se requiere para espirar un volumen de gas de los pulmones está directamente relacionado con la compliance y la resistencia del aparato respiratorio (más la del tubo endotraqueal y el circuito del respirador). Estos factores determinan la constante de tiempo. En una constante de tiempo se espira 63% del volumen corriente y se requieren tres constantes de tiempo para exhalar 95%.
]]> La constante de tiempo normal para un neonato es de 0,15 segundos, por lo que necesita unos 0,45 segundos para lograr la espiración. Todos estos conceptos también son válidos para la inspiración y esto, junto a la patología de base, es fundamental a tener en cuenta a la hora de elegir los parámetros con los que se ventilará al bebé durante la cirugía. En caso que no se respeten adecuadamente las constantes de tiempo se puede generar PEEP inadvertido (atrapamiento aéreo y presión positiva al final de la espiración inadvertida). Cuando esto sucede, por ejemplo por el uso de frecuencias respiratorias inapropiadamente altas, se sobredistiende el pulmón y la pared torácica, ocasionando una disminución de la compliance y una notable caída del volumen corriente. Lo mismo se genera ante una obstrucción parcial del tubo endotraqueal.Los signos de PEEP inadvertido son: sobreexpansión del tórax, menor excursión torácica, retención de CO2 al disminuir el volumen corriente, aumento inicial de PaO2, deterioro de la función miocárdica, hipotensión, acidosis, barotrauma y caída del gasto cardíaco.
Un determinante importante de la ventilación es la necesidad de oxígeno. Los niños tienen un consumo de oxígeno de 6-8 ml/kg/min, el doble que en el adulto (2-3 ml/kg/min). Se adaptan a esta demanda metabólica aumentando su ventilación minuto. La ventilación alveolar relativa al peso es el doble que la del adulto, (100 a 150 ml/kg/min). El aumento de la necesidad ventilatoria explica la mayor frecuencia respiratoria dado que el volumen corriente permanece constante con relación al peso, siendo de 5 a 7 ml/kg/min. La proporción de ventilación desperdiciada (espacio muerto) es de 0,4 durante el primer mes, y a partir de entonces alcanza los niveles del adulto (0,3).
Aunque en general la ventilación alveolar se aumenta de forma más eficiente mediante un volumen corriente mayor que a través de frecuencias respiratorias más elevadas, la relación entre las fuerzas elásticas y de resistencia al flujo en el pulmón del niño es tal que el mínimo trabajo respiratorio se logra con frecuencias respiratorias alrededor de las 37 respiraciones por minuto. El costo metabólico de la respiración es en los adultos de aproximadamente 2% del consumo de oxígeno. En los niños pretérminos este valor asciende a 6%.
Otro aspecto importante es el modo en que se administran los gases en el neonato ventilado. El tubo endotraqueal genera una conexión directa entre el ambiente y la ventilación alveolar inferior, de tal modo que se “anulan” los mecanismos fisiológicos para calentar y humidificar el aire inspirado y para el aclaramiento de secreciones, por lo tanto se debe administrar a todo neonato ventilado los gases de modo humidificado y calentado (2,8).
Tanto el aire frío como el caliente estimulan los receptores sensoriales de la vía aérea y provocan constricción del músculo liso, esto aumenta el trabajo respiratorio, la demanda metabólica y disminuye el flujo sanguíneo al árbol traqueobronquial. Si el gas es caliente y seco, al aumento del flujo sanguíneo le sigue el aumento de la osmolaridad del moco por pérdida de agua como intento de la vía aérea de humidificarlo. Si el aire es frío y seco, el epitelio traqueal se ulcera y se erosiona (8).
DESARROLLO Y FISIOLOGíA CARDIOVASCULAR
Como se dijo anteriormente, la transición de la circulación fetal a la neonatal se asocia con modificaciones circulatorias al transferir el intercambio gaseoso de la placenta a los pulmones. El flujo sanguíneo pulmonar se eleva rápidamente, desaparece el flujo sanguíneo umbilical-placentario y comienzan a cerrarse los sitios de shunt fetales (ductus arterioso y venoso, y foramen oval), por lo que inmediatamente se produce un aumento del gasto cardíaco que se empareja entre ambos ventrículos haciendo que las circulaciones funcionen en serie y ya no en paralelo. Tanto el gasto ventricular derecho como el izquierdo se elevan significativamente hasta los 350 ml/kg/min y comienza a disminuir hacia la sexta semana de vida hasta alcanzar aproximadamente unos 150 ml/kg/min. De la misma manera, el neonato aumenta el consumo de O2 de 8 a 15 ml/kg/min y luego acompaña el descenso del gasto cardíaco hasta 10 ml/kg/min. El ventrículo izquierdo fetal tiene una aparente disminución de la capacidad de aumentar el trabajo sistólico y el gasto cardíaco en respuesta a un incremento de las demandas. El miocardio del ventrículo izquierdo funciona al máximo de sus posibilidades con excelente contractilidad, sin embargo se cree que la reserva miocárdica está limitada. Cuando el gasto cardíaco en reposo disminuye con el correr de los días, aumenta la reserva miocárdica.
El miocardio neonatal tiene la capacidad de elevar el gasto cardíaco con sobrecargas de volumen (a diferencia del feto) y quizá por el desarrollo morfológico de los betarreceptores su bloqueo no logra deprimirlo mucho en reposo. Por otro lado, las hormonas tiroideas (TSH, T3 y T4), aumentan significativamente en las primeras 24 horas después del nacimiento y se considera que esto podría ser responsable del aumento en el gasto cardíaco y el consumo de O2.
]]>Datos a recordar por el anestesiólogo con respecto al sistema cardiovascular del neonato
En el neonato, el cierre del ductus arterioso se produce en dos estadios, uno funcional y otro anatómico y permanente. El primero ocurre por contracción de la musculatura lisa de la pared ductal estimulada por el aumento de la oxigenación y el permanente por destrucción endotelial, proliferación subíntima y formación de tejido conectivo.
]]> En el prematuro es frecuente observar un retardo en el cierre de la estructura ductal impactando negativamente en la morbimortalidad (hemorragia intra-periventricular, enterocolitis necrotizante, displasia broncopulmonar) por el shunt de izquierda a derecha que condiciona y que podría estar relacionada con:Asimismo, el neonato pretérmino, a diferencia del niño de término, tiene ausencia o disminución de la musculatura lisa en las arteriolas pulmonares, por lo que la caída de las presiones se hace brusca desde el nacimiento aun ante la hipoxia, la acidosis y la retención de CO2.
LA IMPORTANCIA DE LA RESISTENCIA VASCULAR PULMONAR
La circulación fetal se caracteriza fundamentalmente por una alta resistencia vascular pulmonar (RVP) secundaria a un estado de vasoconstricción de sus arteriolas que tienen una bien desarrollada capa muscular. Por otro lado, la circulación sistémica cuenta con la circulación placentaria, sector de muy baja resistencia vascular.
Como consecuencia de esto se produce lo siguiente:
LA FRECUENCIA CARDíACA
Se regula por un sistema cardioinhibidor (vago) y otro cardioestimulador que adapta las necesidades fisiológicas; normalmente el corazón mantiene sus contracciones periódicas por medio del automatismo cardíaco. Los agentes anestésicos inhalatorios producen inestabilidad por ser depresores de la fibra miocárdica y el neonato pretérmino alcanza el equilibrio con mayor rapidez dada la gran proporción del gasto cardiaco dirigido a los tejidos muy irrigados, como el corazón. Tienen una reserva cardíaca limitada, menor distensibilidad y contractilidad, el sistema simpático inmaduro y respuesta taquicardizante ante aumentos del volumen. Se cree que el parasimpático está desarrollado desde el nacimiento y el simpático se desarrolla más tarde; el sistema cardioascelerador llega al miocardio neonatal (muy sensible a las catecolaminas) y sus terminales pueden liberarlas, pero no están bien arborizadas y entonces la concentración tisular está disminuida, hay mayor cantidad de a-receptores que de b-receptores. Los barorreceptores están presentes desde el nacimiento y responden en base a los niveles de catecolaminas modulando (se cree) las variaciones de tensión arterial según los niveles especialmente de noradrenalina.
La frecuencia cardíaca (FC) del neonato normal es de 120-160 latidos/minuto y ante una sobrecarga de volumen insignificante, aumenta la FC, hecho que se explica a través de la distensión diastólica que afecta también las fibras nerviosas del sistema autonómico. La mitad de los neonatos sanos presenta alteraciones del ritmo cardíaco, especialmente del tipo bloqueo auriculoventricular (AV) y la administración de atropina puede desencadenar taquicardia de hasta 200 latidos/minuto. El electrocardiograma varía con el correr del tiempo y, al nacer, el eje del QRS se encuentra a la derecha por predominio del ventrículo derecho. Es importante destacar que la depresión del gasto cardíaco con fármacos anestésicos en forma rápida muchas veces genera complicaciones por bradicardia e hipotensión arterial, lo cual se debe evitar.
VOLUMEN SANGUíNEO, QUIMIO Y BARORRECEPTORES
En el neonato, el volumen de sangre constituye 8%-10% del peso corporal, por lo que un prematuro de 800 g tendrá un volumen aproximado de 65-80 ml totales. Esto hay que considerarlo al momento de realizar extracciones y cuando las pérdidas de sangre durante la cirugía son abundantes, para evitar anemia aguda en un niño que predominantemente cuenta con hemoglobina fetal (con alta afinidad por el O2), el hematocrito se encuentra por encima de 45% y hasta 65% al nacer y la hemoglobina se reduce después del nacimiento progresivamente a expensas de una disminución de la eritropoyesis y menor supervivencia del glóbulo rojo fetal; esto se acelera en los prematuros. Otro parámetro a tener en cuenta son los cambios en el número de leucocitos normales que pueden ser muy elevados durante el primer mes de vida y la fórmula leucocitaria con linfocitosis relativa; es frecuente la plaquetopenia en los niños pretérmino aumentando el riesgo de sangrados (esto es fundamental en el incremento de morbilidad por hemorragia endocraneana al sangrar la matriz germinal y, aun en neonatos de término normales, la inmadurez hepática condiciona la caída de los valores de factores de coagulación K dependientes (20%-60% que en el adulto y menos aun en recién nacidos de pretérmino), con tiempo de protrombina alargado que requiere de la administración rutinaria de vitamina K al nacer.
Los quimiorreceptores periféricos son activos desde las 28 semanas de gestación; su función no madura hasta varios días después del nacimiento. Por lo tanto, en el recién nacidos y en el prematuro está alterada la respuesta a la hipoxia y a la hipercarbia.
]]> Cuando respira muestras hipóxicas, tiene un período inicial de hiperventilación de 1 a 2 minutos, seguido de una hipoventilación. En estos niños, la curva de respuesta del CO2 está desviada a la derecha. Los agentes inhalatorios deprimen los barorreceptores del neonato en concentraciones de 0,3%-0,5%. Estas concentraciones se obtienen al recuperarse el pequeño de la anestesia. El fentanilo y los otros opioides también deprimen los quimiorreceptores. En el recién nacido está reducida la actividad barorrefleja, por lo tanto, cuando hay hemorragia se modifica muy poco la frecuencia cardíaca y la resistencia periférica total.Los quimiorreceptores se encuentran activos desde las 28 semanas de edad gestacional pero su función es inadecuada, esto condiciona la respuesta a la hipoxia y a la hipercarbia con alteraciones del patrón respiratorio (hiperventilación inicial, hipoventilación/apnea posterior) y la curva de respuesta al CO2 está desviada a la derecha. La mayoría de los anestésicos volátiles deprimen los barorreceptores en concentraciones de 0,3%-0,5%. Los quimiorreceptores son deprimidos por acción del fentanilo y otros opioides y, en general, en el recién nacido está reducida la actividad barorrefleja, por lo que en situaciones de pérdida de sangre se modifica muy poco la frecuencia cardíaca y la resistencia vascular periférica total.
DESARROLLO Y FISIOLOGíA DEL SISTEMA NERVIOSO VEGETATIVO
Funciona desde la etapa embrionaria aunque con menor nivel de respuesta que en el adulto. Los neonatos son muy sensibles a la atropina pudiendo desencadenar arritmias por exceso de dosis con facilidad. Hay poca respuesta a las catecolaminas, por lo que tienen mala adaptación a la hipovolemia, manifestando asimismo labilidad en el registro de tensión arterial por mecanismos autorregulatorios inmaduros y por el tono simpático basal pobre.
TERMORREGULACIóN
La influencia del ambiente térmico en el que se cuida al neonato constituye una de las principales preocupaciones para quienes los asisten, incluido el anestesiólogo. Para mantener la temperatura corporal estable debe existir un equilibrio entre la producción y la pérdida de calor. Los censores de calor distribuidos en diversas zonas de la piel, mucosa y regiones profundas del cuerpo, envían información al hipotálamo, que la elabora y pone en marcha los mecanismos que regulan la pérdida y la producción de calor.
Existe un gradiente térmico interno (diferencia de temperatura entre el interior del cuerpo, en donde está la mayor actividad metabólica productora de calor, y la piel) y uno externo (diferencia de temperatura entre la piel y el ambiente).
El calor se transmite a través de cuatro mecanismos: conducción, radiación convección y evaporación (4).
En el neonato, las pérdidas de calor se producen por los cuatro mecanismos mencionados y la importancia de cada uno depende de las condiciones relativas ambientales en las que se encuentre el niño y el estado del neonato.
Es así que los neonatos desnudos sobre la camilla (como suelen estar en el quirófano), pierden calor por radiación y convección. Si se encuentran bajo calor radiante, lo hacen por evaporación. Las pérdidas por conducción son menores.
Las pérdidas de calor a través del aparato respiratorio se producen fundamentalmente por convección y evaporación, dependiendo de la temperatura y de la humedad del gas inspirado, el volumen corriente y la frecuencia respiratoria, por lo cual es fundamental calentar y humidificar los gases inspirados a través del circuito de un respirador (3,8).
GRASA PARDA
El neonato tiene una forma especial de producir calor en ambientes fríos a través del metabolismo de la “grasa parda”, a diferencia del adulto que utiliza los movimientos musculares voluntarios o involuntarios como es el “escalofrío”.
]]> La grasa parda (rica en inervación simpática y muy irrigada) está formada por células adiposas especiales y se encuentra sobre todo en el tejido interescapular, axilas, alrededor de los riñones y vasos sanguíneos del cuello, esófago y tráquea. La producción de calor la realiza por medio de procesos oxidativos mediados por el sistema simpático y las hormonas tiroideas.La respuesta termogénica está limitada por la hipoxia, los betas bloqueadores, los anestésicos y miorrelajantes. Esta respuesta necesita, para ser eficiente, algunas particularidades básicas como euvolemia, oxigenación adecuada y glucosa disponible. Cualquier déficit de estos parámetros hace poco probable la compensación, iniciando un círculo vicioso de difícil manejo.
Ambiente térmico neutro: según la Comisión Internacional de Sociedades Fisiológicas es el rango de temperatura ambiente en el cual el gasto metabólico se mantiene en el mínimo y la regulación térmica se efectúa por medio de mecanismos físicos no evaporativos, manteniéndose la temperatura corporal profunda en rangos normales. Este rango varía según peso de nacimiento y edad postnatal (9).
En la tabla 6 se muestra la temperatura ambiente en ºC promedio adecuada para obtener un ambiente térmico neutro en neonatos desnudos de 1.000 y 2.000 g según días de vida, considerando una humedad relativa ambiente de 50% y sin corrientes de aire.
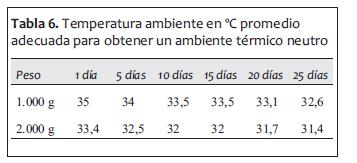
El recién nacido cuidado fuera de un ambiente térmico neutro aumenta su mortalidad, altera su crecimiento por mayor consumo energético (la respuesta metabólica al frío puede llegar a consumir más de 70 cal/kg), aumenta el consumo de O2 en 3-4 veces; puede presentar hipoglucemia y acidosis, tanto por mayor consumo energético agotando los mecanismos de homeostasis de la glucosa, como por vasoconstricción e hipoxia de los tejidos mal perfundidos. Por el mismo motivo puede sufrir enterocolitis necrotizante, hipertensión pulmonar, fallo cardiorrespiratorio, depresión central y muerte (2).
Durante los procedimientos y traslados, el neonato, y muy especialmente el pretérmino, está expuesto a importantes desafíos para su termorregulación al verse sometido a cambios bruscos de la temperatura ambiente y la cirugía promueve hipotermia por diferentes mecanismos: niño desnudo, cavidad abdominal o torácica expuestas, generalmente se encuentra mojado por sangre o soluciones antisépticas o lavadoras, el quirófano suele estar frío y la anestesia inhibe (como se explicó) la termogénesis por distintos mecanismos, retardándose la recuperación posteriormente.
Para evitar la injuria es importante tener en cuenta lo siguiente:
METABOLISMO ENERGéTICO
El recién nacido y especialmente el prematuro utilizan la mayor parte de su gasto metabólico para mantener la termorregulación y la respiración y lo hacen a expensas de la glucosa. Esta es almacenada en el último trimestre de la vida fetal como glucógeno en el hígado, músculo cardíaco y esquelético. Si se consumen los depósitos de glucógeno, se puede utilizar el tejido graso como combustible, pero cabe recordar que la grasa es exigua en el neonato de pretérmino y solo representa 7% del peso corporal a las 32 semanas y 16% al término (3).
]]> Por otra parte, los depósitos de glucógeno se agotan rápidamente en bebés prematuros y en menos de 4 horas en niños de término; hay déficit enzimático en el hígado, por lo que no es factible el mecanismo de gluconeogénesis.De estas consideraciones se desprende que en ninguna ocasión se debe ayunar a un bebé de pretérmino sin aportarle un flujo de glucosa constante por vía endovenosa. En el neonato a término como máximo se aceptan períodos de ayuno de 3-4 horas.
El control periódico de la glucemia en procedimientos prolongados es crucial para evitar complicaciones derivadas tanto de la hipoglucemia (glucemia < 40 mg/dl) (6), como de la hiperglucemia que puede conducir a un síndrome de hiperosmolaridad y diuresis osmótica posterior (10).
Otra característica es la escasez de glucógeno almacenado especialmente en niños prematuros, con poca capacidad de respuesta a sobrecargas proteicas, hipoglucemia y acidemia; tienen bajo nivel de albúmina y otras proteínas necesarias para la unión a drogas en sangre, aumentando los niveles de fármacos libres. Por otra parte, el ayuno prolongado y el tránsito gastrointestinal lento favorecen el aumento de bilirrubina por disfunción del circuito enterohepático.
A continuación se enumeran las situaciones que favorecen la hipoglucemia neonatal, todos serán niños de riesgo en quienes se recomienda el monitoreo de glucosa en sangre.
A) Asociado con cambios en el metabolismo materno:
C) Retardo del crecimiento intrauterino.
D) Hiperinsulinismo.
E) Desórdenes endócrinos.
F) Errores congénitos del metabolismo.
REGULACIóN DE LA GLUCEMIA
La glucemia depende del equilibrio entre las necesidades del organismo y la capacidad de liberar glucosa a partir de las reservas de glucógeno. Es difícil definir el límite por debajo del cual debe considerarse que existe hipoglucemia En condiciones normales, la extracción de glucosa por el cerebro del recién nacido oscila entre 10%-20%; cuando existe hipoglucemia, la disponibilidad de glucosa se hace más dependiente del flujo sanguíneo cerebral y aunque la hipoglucemia per se provoca un aumento del mismo, hay que considerar que con frecuencia el neonato con hipoglucemia tiene además una hemodinámica comprometida con fracaso de los mecanismos compensadores. Está fuera de toda duda que la hipoglucemia puede causar lesión neuronal (las hipoglucemias con clínica se asocian a secuelas neurológicas posteriores en más de 25% de los casos), incluso en las formas moderadas.
Por todo lo anterior, cada vez se tiende a ser menos permisivo con los bajos niveles de glucosa que con frecuencia aparecen en el neonato. Así, aunque en el gran prematuro el límite en las primeras 72 horas de vida se establecía en 25 mg/dl, es más razonable considerar el límite mínimo permisible en 30 mg/dl. En los demás neonatos se considera hipoglucemia una cifra inferior, durante el primer día de vida, de 30-35 mg/dl para pretérminos y de 35-40 mg/dl para neonatos a término. A partir del segundo día de vida, cualquier cifra por debajo de 40 mg/dl se considera hipoglucemia. Como norma general debería mantenerse la glucemia en todos los recién nacidos por encima de 45 mg/dl; si además coexiste patología aguda severa, hay que intentar mantener estos niveles por encima de 60 mg/dl.
]]> La incidencia de hipoglucemia es especialmente elevada en los recién nacido de bajo peso (independientemente de su edad gestacional), consecuencia fundamentalmente de sus escasas reservas de glucógeno hepático, en el hijo de madre diabética, debido al estado hiperglucémico e hiperinsulinémico intrauterino, y en neonatos con patología aguda grave por una alta tasa de consumo con unas reservas relativamente insuficientes.Las manifestaciones clínicas son inespecíficas, en muchas ocasiones inaparentes. Puede aparecer letargia, hipotonía, llanto débil, apnea, taquipnea (e incluso síndrome de distrés respiratorio), temblores, cianosis y en casos más graves convulsiones y shock por insuficiencia cardíaca funcional.
El diagnóstico debe ser precoz, antes de la aparición de la clínica, y se basa en el control rutinario de la glucemia mediante tiras reactivas en todo neonato con riesgo de hipoglucemia.
Toda hipoglucemia neonatal debe tratarse aunque sea asintomática. En las formas asintomáticas, leves, puede bastar un suplemento oral de solución de glucosa a 5%-10%, a razón de 10 ml/kg; si coexiste patología aguda grave, se prevé una hipoglucemia prolongada o problemas con la alimentación oral, es preferible la perfusión de suero glucosado. Si no existe respuesta, aparecen manifestaciones clínicas compatibles o en los casos más severos, el tratamiento es la administración continua de glucosa por vía intravenosa. Para evitar hiperinsulinismo o efecto rebote deben evitarse bolos de soluciones de glucosa muy concentradas. No obstante, si es preciso, pueden administrarse de entrada bolos de 200-300 mg/kg de glucosa en forma de solución glucosada a 10% (2-3 ml/kg a un ritmo de 1 ml/minuto). Estos bolos deben ir seguidos de una perfusión de glucosa, inicialmente a un ritmo que iguale la tasa de producción de glucosa por el hígado del neonato (aproximadamente 5 mg/kg/minuto). El ritmo de aporte de glucosa puede ir incrementándose en función de las cifras de glucemia.
El hallazgo de glucemias superiores a 150 mg/dl en plasma es una situación bastante frecuente especialmente en el gran prematuro (50%-60% en menores de 1.000 g y 80% en menores de 750 g), en relación con la mala adaptación a los aportes exógenos de glucosa, asociándose en ocasiones con deshidratación por diuresis osmótica y hemorragia ventricular por hiperosmolaridad. No se acompaña de cetonuria y es autolimitada (10).
DESARROLLO Y FISIOLOGíA DE LA FUNCIóN RENAL
En pacientes de pretérmino con igual edad gestacional pueden tener distinta función renal por diferencias en la edad postnatal o por presencia de patologías. El peso de nacimiento no influye para valorar el filtrado glomerular (niños con igual peso pero con edad gestacional diferente tendrán distinta función renal).
El filtrado glomerular se puede estimar midiendo el clearence de creatinina. La creatinina plasmática reflejará inicialmente los valores maternos y disminuye rápidamente en las primeras semanas de vida alcanzando valores normales estables de 0,4 mg/dl al quinto día de vida en el neonato a término, en los de pretérmino puede permanecer elevada por más tiempo.
La inmadurez del filtrado glomerular en el prematuro implica una lenta eliminación de sobrecarga acuosa y un alargamiento de la vida media de drogas que se excretan por vía renal, por lo que es necesario aumentar el intervalo de administración de las mismas. Además, la presión positiva intermitente en la vía aérea altera el flujo sanguíneo renal, disminuyendo el flujo a la corteza externa, por lo tanto un neonato en asistencia respiratoria mecánica (ARM) (condición muy común en pacientes de pretérmino), puede sufrir caída de la función renal. También se debe tener en cuenta como posible causa de insuficiencia renal la administración a la madre de inhibidores de la síntesis de prostaglandinas (útero inhibidores) o de algunos fármacos para el tratamiento de la hipertensión severa.
]]>Datos a recordar por el anestesiólogo con respecto al sistema renal del neonato
LA SINAPSIS NEUROMUSCULAR
La sinapsis neuromuscular del recién nacido y el lactante pequeño tiene particularidades. En principio se han descrito receptores extrasinápticos que desaparecen con el desarrollo, reapareciendo en los músculos denervados y en los quemados y politraumatizados. La sinapsis se desarrolla, en el tenor de acetilcolina va aumentando, persistiendo durante 60 a 90 días, donde desaparece ese estado miasteniforme.
]]> El espacio íntersináptico es mayor en el recién nacido y con el crecimiento este espacio se achica, las fibras musculares son escasas y pequeñas. La masa muscular de un recién nacido es cercana a 20% del peso (45%-50% en el adulto). Estos tres factores condicionan una transmisión sináptica lenta al nacer y una menor reserva de acetilcolina. Estas razones, además de la diferente farmacocinética de los relajantes musculares antidespolarizantes en los recién nacidos, provoca una mayor sensibilidad y una prolongación de la acción de los relajantes musculares no despolarizantes.Después de los 6 meses de edad, los lactantes y niños precisan mayores dosis y una administración más frecuente de relajantes no despolarizantes. Como se ha mencionado anteriormente, en el recién nacido y el lactante el diafragma está formado por una menor cantidad de músculo resistente a la fatiga. Un bloqueo neuromuscular residual combinado con los efectos prolongados de los agentes anestésicos intravenosos puede provocar la fatiga de los músculos respiratorios y la apnea durante el período postanestésico en particular en el lactante pequeño.
IMPORTANCIA DE LA FISIOLOGíA áCIDO-BASE
La capacidad de acidificación renal del neonato es similar a la del niño mayor, excepto en el pretérmino, sin embargo se debe recordar que aun en el neonato a término funciona al máximo de sus posibilidades dado el crecimiento rápido y la carga ácida que le otorga la ingesta proteica, por lo que en situaciones de sobrecarga ácida es frecuente la aparición de acidosis metabólica. El rango de concentración normal de bicarbonato es menor en el neonato de término y con menor umbral renal (10).
HIPOCALCEMIA
Definida por unos niveles séricos de Ca total inferiores a 7 mg/dl en prematuros y de 8 mg/dl en el neonato a término, es uno de los trastornos metabólicos más frecuentes en el período neonatal (2,3). El Ca sérico total se encuentra en tres fracciones: 50% como Ca iónico, 40% unido a proteínas (principalmente albúmina) y 10% restante unido a otros aniones (fosfato, citrato), aunque esta proporción varía en función del pH sanguíneo. Dado que las manifestaciones clínicas aparecen cuando las cifras de Ca iónico o Ca metabólicamente activo son inferiores a 3 mg/dl (1 mM/L), no puede establecerse el diagnóstico de hipocalcemia con la determinación aislada del Ca total, ya que las cifras de Ca iónico estarán influenciadas por la cantidad de albúmina y el pH sanguíneo; así, niveles de Ca total de 6,5-7,5 mg/dl pueden no tener traducción clínica si se asocian con hipoproteinemia (como sucede frecuentemente en neonatos), al mantener el Ca++ en rango normal (superior a 3,4-4 mg/dl).
Existen dos tipos de hipocalcemia en el período neonatal, con etiologías distintas para cada una de ellas. Así, la hipocalcemia temprana aparece durante los primeros tres días de vida, siendo especialmente frecuente en:
En cualquier caso, los niveles de Ca total y Ca++ vuelven a valores normales en 48-72 horas, pese a no suplementar con Ca, dado que aunque la PTH es baja al nacimiento, aumenta en las 24-72 horas posteriores. Por tanto, es preciso valorar los niveles de calcio en función de la edad postnatal.
El tratamiento consiste en la administración de calcio en forma de gluconato cálcico a 10%. En casos sintomáticos se infundirá, muy lentamente y con control de frecuencia cardíaca, un bolo de 10-20 mg/kg, seguido de un mantenimiento a la dosis de 20-70 mg/kg/día por vía intravenosa (13).
La hipercalcemia se define por unos niveles séricos de Ca total superiores a 11 mg/dl, o, lo que es más importante, por unos niveles de Ca iónico mayores a 5 mg/dl (1,7 mM/L)
DESARROLLO Y FISIOLOGíA DE LA FUNCIóN HEPáTICA Y GASTROINTESTINAL
El neonato tiene inmadurez hepática funcional ocasionada por falta de inducción enzimática y esto repercute a la hora de administrar fármacos de metabolismo hepático al tener limitaciones en los procesos de conjugación y degradación. Esto se refleja normalmente en la frecuencia de ictericia fisiológica y en la prolongación de la vida media de los fármacos (10,11).
En la tabla 7 sintetizamos los problemas de adaptación del neonato a la vida extrauterina de importancia para el anestesiólogo pediátrico, adaptado de Ventura-Juncá.
RECOMENDACIONES PARA LA PRáCTICA EN ANESTESIOLOGíA EN EL NEONATO
]]> El anestesiólogo antes de empezar la anestesia deberá establecer la estrategia anestésica más adecuada y elaborar el mejor plan anestésico. Por lo tanto deberá adoptar cuidadosamente el método anestésico adecuado para cada paciente de acuerdo a la edad gestacional, al estado clínico, patologías agregadas y tipo de procedimiento quirúrgico (3,12-15).Durante el mismo los objetivos deben ser:
El tratamiento del dolor postoperatorio debe formar parte de la estrategia anestésica perioperatoria. El mismo es causante de alteraciones muy graves en el neonato.
El dolor postoperatorio es mal tratado por varias razones. Estas incluyen la falta de conocimientos en relación con los rangos de dosis efectivos y la duración de la acción de los opioides y el miedo infundado a la depresión respiratoria y a la adición en pacientes hospitalizados que experimentan dolor.
Toda estrategia llevada a cabo por el anestesiólogo para tratar el dolor agudo debe tener como objetivos:
La anestesiología neonatal es una de las subespecialidades de la anestesiología moderna. Todos los anestesiólogos especializados en esta área del conocimiento deben tener un entrenamiento adicional teórico y práctico en centros dedicados a esta disciplina. Deben dedicarse a administrar anestesia a pacientes muy enfermos y en operaciones complejas debido a que los niños de tan corta edad tienen una anatomía y una fisiología muy distintas a las de los adultos. Estas diferencias condicionan procedimientos y comportamientos farmacológicos distintos, aun dentro del mismo grupo etario. El objetivo de este trabajo es describir las diferencias principales entre los neonatos, los adultos y los niños mayores de 30 días que alteran la magnitud de la respuesta a los efectos de las drogas anestésicas y al acto quirúrgico. En este capítulo analizamos los aspectos relevantes de la adaptación del neonato a la vida extrauterina, los tópicos importantes del desarrollo anatómico y funcional del prematuro y del recién nacido de término, que resultan fundamentales para los anestesiólogos y el correcto manejo perioperatorio de estos pacientes. Específicamente, el manejo anestésico del neonato requiere un entendimiento de las limitaciones del recién nacido o neonato vinculadas a su edad gestacional, cronológica y de la fisiopatología de su enfermedad de base y en este sentido es fundamental no solo conocer las indicaciones, contraindicaciones, farmacodinamia, farmacocinética y efectos colaterales de los fármacos que se utilizan, sino también un número importante de cuidados especiales a tener en cuenta para evitar mayor morbilidad.
BIBLIOGRAFíA
1. Grupo de Trabajo Colaborativo Multicéntrico para la prevención de la ceguera en la infancia por retinopatía del prematuro. Recomendación para la pesquisa de retinopatía en poblaciones de riesgo. Arch Argent Pediatr 2008; 106(1): 71-6.
2. Martínez Ferro M, Cannizzaro C, Rodríguez S, Rabasa C. Neonatología quirúrgica. Buenos Aires: Grupo Guía, 2004.
3. Paladino M, Acosta A. Implicancias de la fisiología neonatal en la anestesia. In: Anestesia pediátrica. Rosario: Corpus, 2007.
]]>4. Stoelting RK, Dierdof SF. Anestesia y enfermedad coexistente en enfermedades en el paciente pediátrico. 4ª ed. Barcelona: Elsevier, 2003; p. 807-84.
5. Lantos JD, Meadow WL. Neonatal Bioethics. Baltimore: Johns Hopkins University Press, 2006; p. 112-3.
6. Kattwinkel J. Reanimación neonatal. International Committee for Pediatric. Pediatrics 2006; 118: 1028-34.
7. Donn S, Sinha S. Manual de asistencia respiratoria en Neonatología. 2ª ed. Buenos Aires: Journal, 2008.
8. Hunter T, Lerman J, Bissonnette B. The temperature and humidity of inspired gases in infants using a pediatric circle system: effects of high and low-flow anesthesia. Paediatr Anaesth 2005; 15(9): 750-4.
]]>9. Flenady VJ, Woodgate PG. Radiant warmers versus incubators for regulating body temperature in newborn infants. Cochrane Database Syst Rev 2000; (2): CD000435.
10. Ramírez Mora JC, Paladino M, Jara R. Anestesia en el neonato prematuro y a término. In: Paladino M, de Consenceicao, Lizarraga G. Anestesia Pediátrica; 2ª ed. Rosario: Corpus, 2008; p. 165-79.
11. Médici W, Paladino M. In: Paladino M, Tomiello F, Ingelmo P. Temas de anestesia pediátrica. Buenos Aires: Sigma, 1998; p. 535-51.
12. Zaugg M, Lucchinetti E, García C, Pasch T, Spahn DR, Schaub MC. Anesthetics and cardiac preconditioning. Part II. Clinical implications. Br J Anaesth 2003; 91(4): 566-76.
13. Craven PD, Badawi N, Henderson-Smart DJ, O’Brien M. Regional (spinal, epidural, caudal) versus general anaesthesia in preterm infants undergoing inguinal herniorrhaphy in early infancy (Cochrane Review). De la biblioteca Cochrane Plus, número 3, 2008; en htpp://www.update-software.com Fecha de acceso: 20 de diciembre de 2011.
14. Davies MW, Kimble RM, Woodgate PG. Reducción en la sala de hospital sin anestesia general versus reducción y reparación bajo anestesia general para la Gastrosquisis en recién nacidos (revisión Cochrane traducida). De la biblioteca Cochrane Plus, IV, 2007; en htpp://www.update-software.com Fecha de acceso: 20 de diciembre de 2011.
15. Nelson H. Textbook of Pediatrics. Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. 18th ed. Philadelphia: Saunders Elsevier; 2007.