2. Residente de Anestesiología
3. Profesor Adjunto de Anestesiología Hospital Pereira Rossell, Departamento de Anestesia Pediátrica. Montevideo, Uruguay
Palabras clave: Adenotonsilectomía Anestesia Complicaciones
Introducción
La amigdalectomía es uno de los procedimientos más comúnmente realizados en nuestro medio en pacientes pediátricos, al igual que en otros países (1). Otro de los procedimientos es la remoción quirúrgica de adenoides, que generalmente se acompaña de amigdalectomía. También se realiza este último procedimiento con colocación de tubo transtimpánico, y el tratamiento de la hipertrofia amigdalina y vegetaciones adenoideas (HAVA) con colocación de tubo transtimpánico. En otros medios tanto la amigdalectomía o la adenoidectomía, o el tratamiento de ambas enfermedades (HAVA) son procedimientos que se realizan en forma ambulatoria en niños (2,3). La introducción de la técnica quirúrgica por disección y con electrobisturí ha mejorado la posibilidad de hemorragia postoperatoria (2), pero sigue siendo una de las complicaciones mayores de este tipo de cirugía. Otras complicaciones se consideran menores, pero que aumentan la morbilidad de este tipo de procedimientos como ser: náuseas y vómitos, dolor, pobre ingesta postoperatoria, complicaciones respiratorias (2). Es por eso que el objetivo de este trabajo es evaluar la incidencia de complicaciones intra y postoperatorias de las cirugías otorrinolaringológicas más frecuentemente realizadas en la población pediátrica en nuestro medio.
Material y método
]]> El presente es un trabajo prospectivo, randomizado con el objetivo de conocer la incidencia de complicaciones intra y postoperatorias en un grupo de 50 niños que fueron sometidos a cinco diferentes procedimientos otorrinolaringológicos, bajo el mismo procedimiento anestesiológico. La recolección de los datos correspondió a una muestra de los pacientes operados en el período comprendido entre octubre de 1999 y junio de 2000. Los pacientes provenían de la coordinación de cirugía pediátrica otorrinolaringológica del Centro Hospitalario Pereira Rossell. Este estudio contó con la aprobación del Comité de Ética del Hospital. En ese período, en las cinco operaciones estudiadas se coordinaron 271 niños, de los cuales se seleccionaron los coordinados los días miércoles y viernes. Se excluyeron los pacientes que por algún motivo no entraron dentro del protocolo anestésico, aquellos que al ser intervenidos de alguna de estas enfermedades requirieran otro procedimiento que no fuera la colocación de un tubo transtimpánico y los niños con diagnóstico de apnea obstructiva del sueño. La población reclutada fue de 50 niños, 23 niñas y 27 varones. Las características de la población se detallan en la tabla 1. Las edades de los niños oscilaron entre 3 y 14 años (x: 6,8) y sus pesos entre 12 y 47 kg (x: 24,1) con estado físico ASA I y II. El protocolo anestésico usado se describe en la figura 1 , en cuanto a los protocolos quirúrgicos se describen en la figura 2. Se confeccionó una ficha de evaluación, llenada por uno de los autores del trabajo (figura 3) y que valoró: complicaciones intraoperatorias; evaluación a los 30 minutos, en recuperación posanestésica; evaluación a las 6–12 horas; evaluación a las 18–24 horas; En cuanto a las definiciones se establecieron de acuerdo a la bibliografía (4): Desaturación: valores iguales o menores a 95%. Arritmias (taquicardia y bradicardia) y alteraciones en las cifras tensionales (hiper o hipotensión), de acuerdo a las tablas de cifras normales para las distintas edades pediátricas (4). El sangrado que requirió maniobras por el cirujano se definió como aquel que requirió mechado de la zona quirúrgica, pero que no llevó a una reintervención. Se consideró con dolor aquel paciente que hubiese requerido tratamiento analgésico de rescate, luego de la respuesta positiva de los niños frente a la pregunta ¿"te duele"?, no valorando la intensidad del mismo. Se consignó la hora que retomó la vía oral, no importando si la ingesta fuese de líquidos o sólidos. Se consignó el alta a las 24 horas dada por el otorrinolaringólogo, y en caso que fuese negativa la causa de la misma. El análisis estadístico realizado fue de acuerdo al programa de Epi Info 6, Statcalc con tablas de 2 por 2 , considerando significativo un intervalo de confianza de 95%.Tabla 1
Resultados Los resultados obtenidos fueron: 1) en cuanto a la evaluación de las complicaciones intraoperatorias: se necesitó tratamiento del broncoespasmo en un paciente (2%); cuatro pacientes (8%) tuvieron otras complicaciones, de los cuales uno (2%) tuvo una complicación mayor, un sangrado que requirió mechado del cavum, a otro paciente (2%) al realizarse la laringoscopía se le extrajo accidentalmente un diente, otro (2%) presentó un rush cutáneo y facial que requirió tratamiento con corticoides (hidrocortisona) intravenosos, otro (2%) presentó rush cutáneo generalizado que también cedió con tratamiento corticoideo (similar al anterior) en forma intravenosa (figura 4). 2) Los resultados de la evaluación en la recuperación postanestésica, a los 30 minutos del postoperatorio muestran que: cuatro niños (8%) tuvieron complicaciones; uno (2%) presentó cefaleas que requirieron tratamiento, otro que requirió tratamiento del dolor y presentó concomitantemente sensación vertiginosa (2%) y otros dos pacientes requirieron tratamiento del dolor (figura 5). 3) En cuanto a la evaluación a las 6–12 horas del postoperatorio (figura 6), las complicaciones fueron: náuseas y vómitos: tres pacientes (6%); tratamiento del dolor: 29 pacientes (58%), de los cuales 24 se habían intervenido de HAVA, dos de vegetaciones adenoideas, uno de amigdalectomía, uno de adenoidectomía más colocación de tubo transtimpánico y otro de HAVA con colocación de tubo transtimpánico. El riesgo de padecer dolor en la población operada de HAVA fue el doble que en los operados de otras enfermedades, siendo esto estadísticamente significativo (p<0,02). La figura 7 detalla el porcentaje de dolor de las distintas intervenciones; se constató que dos pacientes (4%) no retomaron la vía oral en este período de tiempo: uno de los pacientes era el niño que había sido intervenido de HAVA más colocación de tubo transtimpánico que como complicación había quedado con mechado del cavum y otro al que se le practicó similar intervención y que retomó la vía oral a las 14 horas del postoperatorio 4) En cuanto a las complicaciones de 18–24 horas (figura 8), se constató que: dos pacientes (4%) tuvieron naúseas y vómitos, uno de los cuales era el niño con mechado del cavum; 17 pacientes requirieron tratamiento del dolor (34%), de los cuales 14 (28%) fueron intervenidos de HAVA y uno de adenoidectomía, otro de adenoidectomía más tubo transtimpánico y otro de HAVA más colocación de tubo transtimpánico. No fue estadísticamente significativa (p=0,17) la diferencia entre los que fueron operados de HAVA con el resto de las otras enfermedades. La figura 9 detalla la presencia de dolor en relación con las distintas operaciones. El alta no fue otorgada a un paciente (2%) porque persistió con vómitos postoperatorios por cinco días.

Figura 1

]]> Figura 2

Figura 3
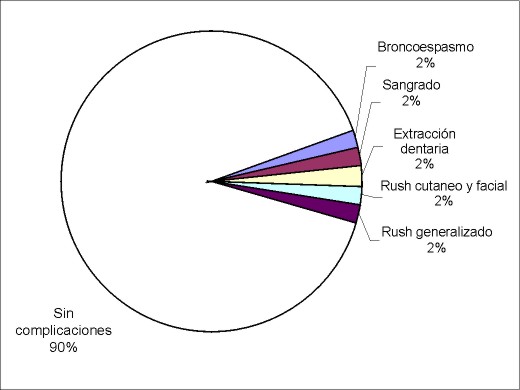
Figura 4
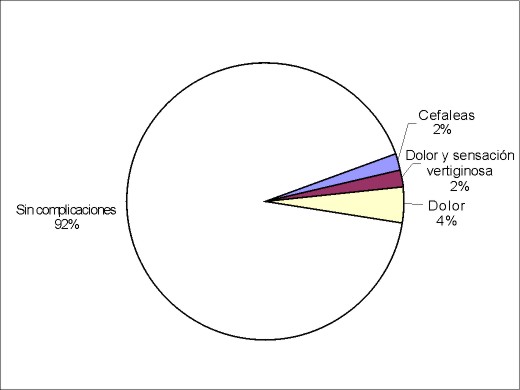
Figura 5
]]>
DiscusiónEn nuestro trabajo un solo paciente (2%) presentó un sangrado persistente durante el intraoperatorio que requirió mechado del cavum, pero se fue de alta a las 24 horas sin complicaciones. Comparando esto con la bibliografía (1) la hemorragia ocurrió entre 0,1–8,1% (5), en otros 0,3–0,6% (6), y en el estudio de Drake Lee (7) de 150 niños, la incidencia fue de 1%. Es una complicación grave, que en general ocurre en las primeras seis horas del postoperatorio en 75% de los casos (5,6,8). En nuestro caso, a diferencia de los autores anteriormente mencionados, el sangrado persistió en el intraoperatorio y requirió dejar el paciente mechado. Dado el número de la muestra puede que no hayamos tenido mayor incidencia de este grave suceso. En el intraoperatorio, el broncoespasmo es señalado por algunos autores como complicación mayor igual que el sangrado (9), puede deberse a causas mecánicas, quirúrgicas o alérgicas, como lo señala la literatura (8). En este paciente se produjo con la colocación del abrebocas, cedió el cuadro al recolocar el mismo y con tratamiento con beta 2 inhalatorios. La extracción dental siempre es posible en esta población etaria. A pesar de un correcto examen, sucedió la extracción dentaria accidental que con facilidad se solucionó, pero en caso de pasar inadvertida puede ser riesgosa por su pasaje a la vía aérea. Se han descrito en la anestesia reacciones alérgicas a fármacos antibióticos y analgésicos (8), si bien estos pacientes no presentaban antecedentes de atopía, el cuadro fue leve y cedió con la administración de corticoides por vía intravenosa. En tanto se señala que las naúseas y vómitos ocurren en algunos estudios entre 40-73% de los pacientes (1,2,9,10), en nuestro estudio esto no sucedió, ya que 6% de los pacientes presentaron esta complicación a las 6–12 horas del postoperatorio y 2% de los mismos a las 18–24 horas. La diferencia con algunos estudios pudiera ser la no utilización de fármacos u agentes con mayor riesgo emético como el N2O y a que en nuestro estudio realizamos aspiración gástrica sistemática antes de extubar al paciente. Esta complicación además es de origen multifactorial como lo señalan distintos autores, pudiendo ser por irritación sanguínea a nivel del estómago, el reflejo nauseoso por edema y estimulación de receptores que pudieran afectar la zona quimiorreceptora gatillo, N2O, opiodes, neostigmina, hipotensión ,distensión gástrica, etcétera (1,5,6,8). Las naúseas y vómitos pueden llevar a retardo de la ingesta oral o retraso en el alta como ocurrió en uno (2%) de nuestros pacientes. Incluso es una de las causas de reingreso en los centros que se realiza esta cirugía en forma ambulatoria. La vía oral que en general se retoma pronto, en las primeras horas del postoperatorio no fue posible en ese paciente por la persistencia de vómitos y tampoco en otro que presentaba un mechado del cavum. El dolor fue la complicación más frecuente evidenciada por nosotros, siendo mayor en los pacientes operados de HAVA. Esto coincide con la bibliografía (1,11), aún en los distintos momentos del postoperatorio, sin que esto retrasara el alta de nuestros pacientes. En otros trabajos incluso utilizan además de las diferentes terapéuticas analgésicas la propiedad antiedematosa de los corticoides para mejorar el disconfort de los pacientes (2). En estudios prospectivos randomizados como el de Rose (12) el dextrometorfan preoperatorio en forma oral no demostró reducir el dolor ni el consumo de analgésicos luego de la tonsilectomía. Otras terapéuticas probadas para la analgesia han sido el uso de tramadol en el pre y postoperatorio (13), con buen nivel analgésico. También se han ensayado bloqueos nerviosos locales e infiltración de la fosa amigdalina (14,15), con resultados contradictorios. Al igual que otros autores referidos anteriormente, el dolor sigue siendo una complicación frecuente y aún no resuelta. El retraso del alta en nuestro estudio se debió a la persistencia de vómitos en un niño. Según Donlon (6) el sangrado, los vómitos persistentes y la ingesta oral escasa son causa de reingreso en anestesia ambulatoria, siendo en nuestra serie escaso el porcentaje de estas complicaciones
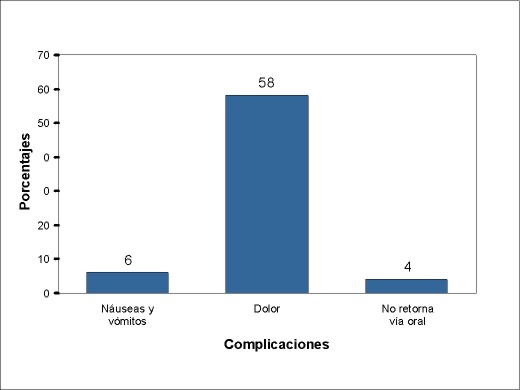
Figura 6
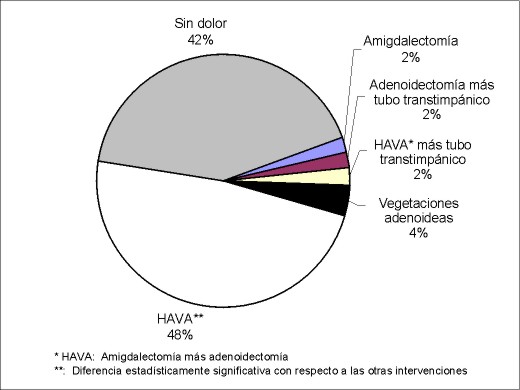
Figura 7
]]> Conclusiones En el intraoperatorio hubo pocas complicaciones , si bien dos (4%) fueron consideradas de gran entidad como el sangrado y el broncoespasmo, tuvieron buena evolución y el alta de esos niños se otorgó en el mismo período que en los demás. En el postoperatorio la complicación que más predominó fue el dolor, tanto en recuperación postanestésica como en sala de internación, siendo la segunda complicación observada las naúseas y vómitos aunque en mucho menor porcentaje. La operación de HAVA fue la que tuvo mayor incidencia de dolor, siendo significativa esta diferencia comparada con las otras enfermedades a las 6–12 horas del postoperatorio, no así a las 18–24 horas. Dados los resultados obtenidos, no recomendados el uso sistemático profiláctico de antieméticos para este tipo de cirugías. Si bien el objetivo de nuestro estudio no fue evaluar estas intervenciones como posibilidad para una anestesia ambulatoria, dado el bajo índice de complicaciones, debiera ser estudiada esta posibilidad en un futuro en los centros asistenciales en nuestro medio.
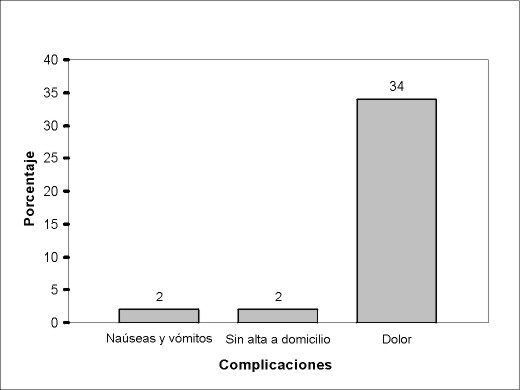
Figura 8
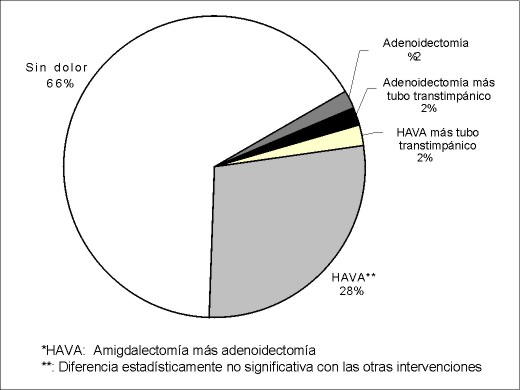
Figura 9
Agradecimientos Nuestro profundo agradecimiento a Gisselle Tomasso en la colaboración de la elaboración de este trabajo.
]]>
Bibliografía1) Ferrari L. Anesthesia for pediatric ear , nose and throat surgery routine and emergent. ASA Refresher Courses 1996; 24 (chap 5): 57–69. 2) Pappas AL, Sukhani R, Hotaling A, Mikat Stevens M, Javorski J, Donzelli J et al. The effect of preoperative dexamethasone on the inmediate and delayed postoperative morbidity in children undergoing adenotonsillectomy. Anesth Analg 1998; 87(1): 57–61. 3) Pratt LW, Gallagher RA. Tonsillectomy and adenoidectomy, incidence and mortality. Otolaryngol Head Neck Surg 1979; 87: 159–66. 4) Hollinger I. Tratamiento de problemas pediátricos posanestésicos. Clin Anestesiol Norte Am 1990; (2): 307–34. 5) Ferrari L, Vassallos E. Anestesia para procedimientos de otorrinolaringología. In: Coté C. Anestesia en Pediatría. 2ª ed. México: Interamericana, 1993: 335-47.
6) Donlon J. Anestesia de la cirugía de ojos, oído, nariz y garganta. In: Miller R. Anestesia. 4ª ed. Madrid: Harcourt Bracé, 1998: 2125–38.
7) Drake–Lee A, Stokes M. A prospective study of the length of stay of 150 children following tonsillectomy and/or adenoidectomy. Clin Otolaryngol 1998; 23(6): 491-5.
8) Paladino M, Jara R. Conducta anestésica para la cirugía de adenoides y amígdala. In: Paladino-Tomiello-Ingelmo. Temas de Anestesia Pediátrica. Buenos Aires: Verlap, 2000: 1015-27 (vol V).
9) de Tema Rocha I, Casado Dones M, Sacristán Juárez P, Rubio Pascual P, Villafruela M. Incidencia de complicaciones en la amigdalectomía en régimen ambulatorio. Act Anest Reanim 1996; (4): 40-1.
10) Viitanen H, Baer G, Annila P. Recovery characteristics of sevofluorane or halothane for day – case anesthesia in children aged 1–3 years. Acta Anaesthesiol Scand 2000; 44(1): 101-6.
]]> 11) Davis PJ, Finkel JC, Orr RJ, Fazi L, Mulroy JJ, Woelfel SK et al. A randomized, double–blinded study of remifentanyl versus fentanyl for tonsillectomy and adenoidectomy surgery in pediatric ambulatory surgical patients. Anesth Analg 2000; 90(4): 863-71.12) Rose JB, Cuy R, Cohen DE, Schreiner MS. Preoperative oral dextromethorphan does not reduce pain or analgesic consumption in children after adenotonsillectomy. Anesth Analg 1999, 88(4): 749–53.
13) Mascarone Palmieri A, Meglio M, Testa D, Salafia M, Iasello A. Anesthesiologic and surgical problems in adenotonsillectomy in pediatric patients . Our current trend. Minerva Anesthesiol 1998 ; 64 (12): 545–52.
14) Ozuer MZ. Local nerve blockade by bupivacaíne reduced short – adn long- term pain in children undergoing tonsillectomy and adenoidectomy. Ann Otol Rhinol Laryngol 1998; 107 (11pt1): 999.
15) Strub KA, Tschopp K, Frei K, Kern C, Erb T. Local infiltration of epinephrine and bupivacaine before tonsillectomy. HNO 1996; 44(12): 672-6.
Correspondencia: Dra. Alicia De Armas. Departamento de Anestesia del Hospital Pereira Rossell. Bulevar Artigas 1550. Montevideo, Uruguay.
]]>
