Figura 1. ]]>
Dres. Anne-Marie Cros*, Fabrice Chopin *
Resumen
Una causa común de morbilidad y mortalidad atribuible a la anestesia es la intubación dificultosa o fallida.
Si se identifica previamente a los pacientes en condiciones de riesgo, un anestesista con un equipo preparado puede estar presente para enfrentarse a este problema.
Los anestesistas deben tener el conocimiento y entrenamiento en seleccionar racionalmente los métodos de manejo de la vía aérea y realizarlos rápidamente y secuencialmente como sea requerido.
Se desarrollan las distintas técnicas que se deben considerar en esta situación.
Palabras clave:
Manejo de la vía aérea
Intubación dificultosa
Introducción
Si bien en la gran mayoría de los casos la intubación traqueal se realiza sin dificultad en un paciente dormido y curarizado, ésta puede resultar dificultosa aún sin ningún indicio que lo haga suponer. La intubación dificultosa (ID) no siempre se puede presibilidad de los test predictores es inferior a 50%.
Un estudio realizado en 18.558 pacientes ha mostrado una incidencia de 1,8% de ID y de los fracasos de intubación (0,3%) (1). Es interesante destacar que 1,3% de los pacientes no tenían signos sospechosos pero fueron sin embargo difíciles de intubar. Es decir que el anestesista debe estar preparado para encarar esta eventualidad y debe estar entrenado a hacer frente a esta situación para manejar lo mejor posible y sin pánico la urgencia de la oxigenación del paciente.
1. Actitud a asumir frente a una intubación dificultosa no prevista: dos preguntas esenciales
1.1. ¿La ventilación con máscara es eficaz?
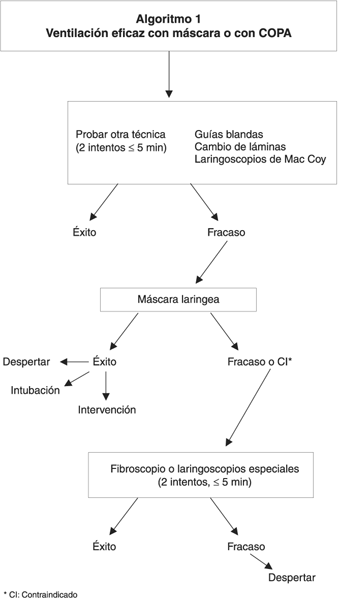
Es la primera etapa del espectro de posibilidades frente a una ID. Si el paciente se puede ventilar con máscara facial, el anestesista no se encuentra en situación de urgencia. La oxigenación se mantiene y en todo momento el paciente puede ser despertado y la operación postergada (figura 1). La ventilación con máscara se considera ineficaz cuando no se obtiene en un sujeto normal una SPO2>90% ventilando con oxígeno puro (2). Si la ventilación con máscara es poco eficaz se puede intentar mejorarla de varias formas.

Figura 1. ]]>
El material para intubación estándar se describe en la tabla 1.
Tabla 1
Bandeja de intubación estándar
· Mango de laringoscopio
· Láminas de Macintosh 3 y 4 ]]>
· Lámina de Miller 3 y 4
· Lámpara
· Pinza de Magill
· Cánula de Guedel de tamaño adecuado
· Jeringa 10 ml
· Sonda de intubación de tamaño adecuado
Al alcance de la mano
· ML estándar o Fastrach ]]> · COPA: tamaño adecuado
La ventilación con máscara facial puede ser mejorada con la ayuda de una segunda persona que ventile al paciente con balón, mientras que el anestesista asegura a dos manos la hermeticidad de la máscara, la extensión de la articulación occípito-atloidea y la protusión del maxilar inferior. La anestesia deprime la actividad de los músculos de las vías aéreas superiores, lo que conlleva a un desplazamiento posterior de la epiglotis y del velo del paladar hacia la pared faríngea posterior y en consecuencia un aumento de las resistencias ventilatorias por cierre nasofaríngeo y de la laringe. La colocación de una cánula orofaríngea de tamaño adecuado restaura la libertad de las vías aéreas, si la cánula es demasiado corta, no puede cumplir su función. El COPA (cuff oropharyngeal airway, cánula de Mayo en manguito) es una cánula orofaríngea provista de un balón que asegura la hermeticidad de las vías aéreas en ventilación asistida. Está provisto en su extremidad proximal de un acople de 15 mm estándar que se adapta directamente en el circuito ventilatorio y la válvula. Este dispositivo aún no ha sido suficientemente evaluado para esta indicación, pero los resultados preliminares parecen prometedores.
1.2. ¿Se puede mejorar la exposición de la laringe?
Ante una exposición difícil, la colocación de la cabeza del paciente en la posición adecuada constituye la primera maniobra a realizar. La visualización de la epiglotis y de la laringe sólo es posible luego de la alineación de los ejes orofaríngeo y laríngeo que se obtiene por la "sniffing position".
Se compone de dos etapas: una flexión de la articulación C5-C6 obtenida colocando una almohada debajo de la cabeza del paciente; una extensión de la articulación occípito-atloidea. Si bien la extensión de la cabeza siempre se realiza, pocos anestesistas colocan el cuello del paciente en flexión sobre el tórax. Esta maniobra es indispensable en el obeso y facilita la visión de la laringe anterior.
La presión ejercida sobre el cartílago tiroideo provoca el desplazamiento posterior de la laringe y mejora la exposición. Knill (3) ha propuesto una variante: el cartílago tiroideo es sostenido entre el pulgar y el índice por un ayudante que ejerce una presión posterior, dirigiendo la laringe hacia arriba y hacia la derecha. Si la presión se ejerce sobre el cricoides, la exposición puede volverse más difícil al acentuar la anterioridad de la laringe (4).
1.3. ¿La pala está adaptada?
Si el anestesista es competente en materia de intubación, la repetición de la laringoscopía en las mismas condiciones es inútil, hace perder tiempo y puede traumatizar las vías aéreas. Antes de pasar a la etapa siguiente la pregunta a plantear es: ¿otra pala facilitaría la laringoscopía? La pala recta es la indicada en pacientes con distancia mentón-hueso hioides o mentón-tiroides corta, laringe anterior, incisivos superiores prominentes y epiglotis larga y flotante que no permite ver la laringe. La pala n° 4 se indica en pacientes con cuello largo, en los que la distancia mentón-hueso hioides o mentón tiroides es larga. Puede ser útil en los grandes obesos.
]]> Debe hacerse un rápido balance luego de haber contestado estos interrogantes. Sí la intubación no pudo hacerse a pesar de las distintas maniobras y la ventilación con máscara no es posible la urgencia es la oxigenación del paciente. Hay que pedir ayuda inmediatamente. En este contexto de urgencia, el anestesista sólo no puede encargarse de las vías aéreas, del control de la anestesia y del monitoreo del paciente. La presencia de otro anestesista, de una enfermera anestesista o de un enfermero del block operatorio es indispensable.2. El paciente no es ni intubable ni ventilable
2.1. Un algoritmo de decisión en un paciente no ventilarle con máscara facial
Un informe colectivo realizado bajo la égida de la Sociedad Francesa de Anestesia-Reanimación (2) actualizó dos algoritmos de decisión en función de la ventilación posible (figura 1) o imposible (figura 2). En este contexto, se da prioridad a la oxigenación y ventilación del paciente. La máscara laríngea debe ser utilizada en primera instancia ya que permite la ventilación del paciente y puede servir de vía de paso para la intubación.
El material que hay que tener para intubación dificultosa se resume en la tabla 2 y 3.
Tabla 2.
Bandeja de intubación para ID prevista
· Bandeja estándar
· ML o combitubo de tamaño adecuado
· COPA de tamaño adecuado
· Fastrach 4 o 5
· Sonda de intubación estándar + sonda armada para Fastrach
· Catéter traqueal 14G
]]>
En espera
· Material para ventilación transtraqueal
· Fibroscopia + fuente luminosa
· ± Material para traqueotomía percutánea
· ID: Intubación dificultosa
Tabla 3. Intubación muy dificultosa prevista
Material a preparar
2.2. Máscara laríngea
La máscara laríngea (ML) debe colocarse sin tardanza. Una vez colocada tres soluciones pueden encararse según que la intervención pueda realizarse o no con una ML (figura 2). En esta última eventualidad el paciente puede ser despertado con la ML y la intervención postergada. En este caso, el paciente debe ser programado para una intubación vigil con fibroscopio. Otra posibilidad es intentar la intubación a través de la ML. Una sonda de 6 mm puede utilizarse con las ML 3 y 4 y de 7 mm con la ML 5. El porcentaje de éxitos varía con la experiencia del operador. Es inferior a 50% si la intubación se realiza a ciegas. Por esta razón, se recomienda la intubación con fibroscopio a través de la ML (5). La ML-Fastrach® ha sido concebida para facilitar la intubación y permitir el uso de una sonda de mayor diámetro. El tubo es metálico corto y tiene una curvatura más pronunciada a nivel de la curvatura faringo laríngea. Así puede ser colocado con la cabeza en posición neutra. Una sonda de 8 mm se puede utilizar con la ML-Fastrach®. La máscara se parece a la de una ML clásica, pero las barras de protección han sido remplazadas con una lengüeta que se coloca debajo de la epiglotis y la levanta cuando la sonda se introduce en la máscara. Los resultados de los estudios realizados en el marco de la intubación dificultosa muestran un porcentaje de éxito superior a 90% (7-9).
2.3. Combitubo
Los equipos norteamericanos usan el combitubo en esta indicación. La experiencia es aún limitada. La inserción a ciegas es muy rápida. Su empleo no requiere gran aprendizaje, un video es suficiente. Es un dispositivo de socorro cuyo empleo parece más adecuado en pacientes con el estómago lleno y en la urgencia prehospitalaria. Sin embargo es importante señalar que ningún estudio ha validado su empleo en esta indicación contrariamente a la ML.
2.4. Punción intercricotiroidea
Se impone luego del fracaso o contraindicación de la ML como técnica de oxigenación y ventilación.
]]> 2.4.1. ¿Dónde puncionar?La membrana intercricotiroidea debe elegirse preferentemente. La membrana subcricoidea o el espacio entre el primero y el segundo anillo traqueal pueden ser igualmente puncionados, pero la realización es más difícil.
2.4.2 ¿Con qué puncionar?
Es preferible utilizar un material específico el catéter de Patil o de Arndt (Cook Medical) o el catéter CHUV (10). Estos catéteres poseen un mandril que facilita la introducción. Son curvos, y están provistos de un acople luer y de un acople estándar 15mm. En ausencia de este tipo de material se puede utilizar un catéter venoso corto (14G) o un Seldicath (14G) (10). Para facilitar la inserción traqueal el catéter debe tener una inclinación de 15° a 20° antes de introducirlo luego de asegurarse de que está en posición correcta mediante aspiración con una jeringa. Los sistemas con guía como el catéter de Arndt o el Seidicath son potencialmente menos traumáticos.
2.4.3. ¿Cómo ventilar?
La ventilación con balón asegura además una oxigenación con este tipo de catéter. El acople con el circuito se hace con un cuerpo de jeringa de 5 ml y una unión nº 9, si no se utilizó un catéter especial. La Jet Ventilación es la técnica de elección. En ausencia del aparato de Jet Ventilación, la ventilación puede realizarse a partir del by-pass del aparato de anestesia o con un sistema manual concebido para este uso. Es preferible utilizar un dispositivo provisto de un regulador de presión. Cualquiera sea el medio utilizado hay que ventilar con frecuencia lenta y vigilar de no insuflar durante la espiración. En caso de obstáculo supra laringeo la espiración puede ser facilitada por la colocación de una cánula orofaríngea y nasofaríngea.
En caso de fracaso de la punción intracricotiroidea se debe realizar una traqueotomía de urgencia.
3. El paciente es ventilable con máscara o con un COPA
Si el paciente es ventilable, el anestesista controla la oxigenación y no se encuentra en situación de urgencia, un algoritmo de decisiones es aconsejado por la Sociedad Francesa de Anestesia-Reanimación. Se pueden proponer varias alternativas (figura 3) (2). La actitud según la cual la intubación debe realizarse a todo precio es condenable. En todo momento el espectro de posibilidades puede ser interrumpido y el paciente despertado si la operación no se impone como urgente.
3.1. Pequeños medios
Se pueden utilizar de entrada en ese contexto, pero es importante no insistir en utilizarlos luego de dos tentativas infructuosas, y pasar a otras técnicas.
3.1.1. Intubación con guía
Si la estructura de la glotis no puede ser expuesta, la intubación se puede realizar con una lámpara o una guía blanda pasada a ciegas debajo de la epiglotis. La sonda endotraqueal se dirige luego sobre el mandril y de esta manera se introduce en la tráquea. Es preferible dejar colocado el laringoscopio durante la maniobra para facilitar el pasaje de la sonda (12). Se debe confirmar que la sonda está en la posición adecuada, la principal complicación es la intubación en esófago. La sensación de resalto debida al roce de la extremidad sobre los cartílagos traqueales y la resistencia a su progresión después del pasaje de los bronquios son signos clínicos que confirman el pasaje traqueal de la lámpara. Esta técnica simple se recomienda en primera instancia. En caso de fracaso se pueden utilizar las otras técnicas.
3.2. Laringoscopio de Mac Coy
Está provisto de una extremidad que puede levantarse para facilitar la exposición laríngea. La manipulación de la parte terminal se hace con ayuda de una manija articulada a nivel del mango. Los resultados preliminares parecen estimulantes, al activar la manija se mejora la visión de la laringe de un estadio de Cormack 3-4 a uno de 1-2 (12).
3.3. Mandril luminoso: Trachlight®
El mandril luminoso permite la intubación a ciegas por transiluminación. El Trachlight® se compone de tres partes: un mango que contiene la batería, una guía blanda con una ampolla de bulbo en el extremo y un estilete rígido maleable y retráctil (13). Fue validado en pacientes con signos predictivos de ID (14). El porcentaje de éxito fue de 80% en la primera tentativa y de 99% luego de varios intentos.
3.4. Fracaso de los pequeños medios
]]> Es importante recordar que no hay que insistir luego de uno o dos intentos infructuosos de alguno de estos medios y pasar a la etapa siguiente del algoritmo. Hay que tener presente que varias tentativas de intubación con los pequeños medios pueden traumatizar las estructuras laríngeas y hacer que el paciente no pueda ser ventilable. En caso de fracasar con uno de estos medios, pasar a la etapa siguiente del algoritmo y colocar una ML o una ML-Fastrach® si la intubación es necesaria. En esta fase el fíbroscopio debe quedar en espera. Se puede utilizar para realizar la intubación con la ML o la ML-Fastrach® o solo. La intubación con fibroscopio puede ser elegida en una primera instancia sin utilizar la ML ya que el paciente es ventilable con la máscara. Luego del fracaso de esta última etapa del algoritmo es preferible despertar al paciente manteniendo una ventilación con máscara facial y prever luego una íntubación vigil con fibroscopio (2).4. Control de la posición correcta de la sonda de intubación
Varios estudios mostraron que la intubación en esófago era una complicación relativamente frecuente de la ID. Contrariamente a una idea generalizada en anestesia, la auscultación de los campos pulmonares no es fiable principalmente en niños y en obesos (15). Una intubación en esófago no diagnosticada o tardíamente diagnosticada puede producir la muerte. Con excepción de la visión de la sonda al atravesar las cuerdas vocales ninguna otra técnica de diagnóstico es cien por ciento fiable. La capnometría es el método más seguro, sobre todo si se cuenta con un capnógrafo. No hay que conformarse con la presencia de CO2 en el primer volumen espirado sino confirmarlo luego de varias insuflaciones. Sin capnómetro o en un paciente en paro circulatorio la técnica de la jeringa puede ser utilizada. La aspiración de aire en la sonda con una jeringa de 60 ml sólo puede realizarse si la sonda está en la tráquea. En caso de intubación esofágica, el esófago, más blando, se colapsa alrededor de la sonda (16). El control fibroscópico es un método seguro en la mayoría de los casos. La visualización de los anillos traqueales y de la carina permite afirmar la intubación pero este método no se utiliza de rutina.
5. Extubación
Luego de una intubación dificultosa, la extubación debe efectuarse solamente en un paciente consciente y luego de haber superado toda depresión respiratoria. Si existe riesgo de edema laríngeo hay que practicar un test de fuga antes de encarar la extubación. Luego de desinflar el balón, la sonda se obstruye con el pulgar. La respiración espontánea sólo puede mantenerse si existe espacio suficiente entre la sonda y las mucosas de las vías aéreas. Cuando la probabilidad de una reintubación dificultosa es elevada, el paciente deberá ser extubado con una guía blanda, hueca de preferencia, que será dejada en el lugar en tanto se mantenga el riesgo de reintubación (2). La extubación bajo fibroscopio es una alternativa que permite la reintubación inmediata. Algunos autores utilizan la ML-Fastrach® que se introduce antes de la extubación, luego se retira la sonda y el paciente se despierta con la ML-Fastrach® colocada, lo que en caso de problemas permite la reintubación o la ventilación del paciente.
Conclusión
La intubación dificultosa no prevista puede transformarse rápidamente en una urgencia vital. La toma de decisiones debe tener en cuenta la posibilidad o no de ventilar el paciente con máscara facial. Se deben considerar varios mensajes:
· la prioridad es mantener la oxigenación, el monitoreo de la SpO2 es por lo tanto indispensable;
· hay que pedir ayuda a tiempo;
· todo anestesista debe saber utilizar las técnicas de socorro que permiten la oxigenación del paciente: máscara laríngea, punción intercricotiroidea;
]]> · no hay que insistir en la utilización de la misma técnica luego de dos fracasos sino saber pasar a la etapa siguiente o pasar la mano;· todo anestesista debe tener presente un algoritmo de toma de decisiones. Es preferible tenerlo a la vista en cada block operatorio.
Summary
A common cause of morbidity and mortality attributable to anaesthesia is difficult or failed intubation. If those patients in whom intubation proves difficult could be identified in advanced, it could be arranged that an anesthetist properly equipped could be present to deal with the problem.
Anesthetists are advised to become knowledgeable and skillful in selected rational methods of airway management and institute them sequentially and rapidly as required.
The techniques to consider in this situation are reviewed.
Bibliografía
1. Rose DK, Cohen MM. The airway: problems and predictions in 18500 patients. Can J Anaesth 1994; 41: 372-83.
2. Expertise Collective. Intubation difficile. Ann Fr Anesth Reanim 1996; 15: 207-14.
3. Knill R. Difficult laryngoscopy made easy with a "BURP". Can J Anaesth 1993; 40: 279-82.
4. Benumoff JL, Cooper SD. Quantitative improvement in laryngoscopic view by optimal external laryngeal manipulation. J Clin Anesth 1996; 8: 136-40.
5. Benumoff JL. Laryngeal mask airway and the ASA difficult airway algorrithm. Anesthesiology 1996; 84: 686-9.
6. Brain AIJ. The Fastrach. A new way of intubating the trachea. In intubation and the upper airway. Paris: Pradel, 1997: 157-62.
7. Shung J, Avidan MS, Ing R, Klein DC, Pott L. Awake intubation of the difficult airway with the intubating laryngeal mask airway. Anaesthesia 1998; 53: 345-9.
8. Fukutome T, Amaha K, Nakazawa K, Kawamura T, Noguchi N. Tracheal intubation through the intubating laryngeal mask airway in patients with difficult airway. Anaesth Intensive Care 1998; 26: 387-91.
9. Cross AM, Maigrot F, Esteben D. Masque laryngé-Fastrach et intubation difficile. Ann Fr Anesth Réanim 1999; 18: 1041-6.
10. Ravussion P, Cros AM. Ventilation transtrachéale. In le contrôle des voies aériennes en anesthésie. Paris: Arnette, 1994: 171-6.
11. Kidd JF, Dyson A, Latto JP. Successful difficult intubation - use a gum elastic bougie. Anaesthesia 1998; 43: 437-8.
12. Gabbott DA. Laryngoscopy using the McCoy laryngoscope after application of a cervical collar. Anesthesia 1996; 51: 812-4.
13. Hung OR, Stewart RD. Lightward intubation I. A new light wand device. Can J Anaesth 1995; 42: 820-5.
14. Hung OR, Pytka S, Morris I, Murphy M, Stewart RD. Light-wand intubation: II clinical trial of a new light-wand for tracheal intubation in patients with difficult airways.
15. Sum Ping ST, Mehta MP, Anderton JM. A comparative study of methods of detection of esophageal intubation. Anesth Analg 1989; 69: 627-30.
16. Wee Myk. The oesophageal detector device: an assessment of a method to distinguish oesophageal from tracheal intubation. Anesthesia 1988; 43: 27-30.
* Departamento de Anestesia - Reanimación IV. Hospital Pellegrin, 33076 Bordeaux cedex, Francia