Trastorno del comportamiento alimentario de difícil tratamiento. Caso clínico
Eating behavior disorders difficult to treat. A clinical case
Patricia Bermúdez1, Karina Machado2, Irene García3
1. Médico. Pediatra. Clínica Pediátrica A. Facultad de Medicina. UDELAR.
2. Prof. Agda. Pediatría. Clínica Pediátrica A. Facultad de Medicina. UDELAR.
3. Prof. Adj. Psiquiatría Infantil. Clínica Psiquiatria Infantil. Facultad de Medicina. UDELAR.
Clínica Pediátrica A. Clínica Psiquiatria Infantil. Facultad de Medicina. UDELAR
Declaramos no tener conflictos de intereses. ]]>
Trabajo inédito.
Fecha recibido: 16 de julio de 2015
Fecha aprobado: 18 de febrero de 2016
Resumen
La incidencia de los trastornos de la conducta alimentaria (TCA), integrados por la bulimia nerviosa (BN) y la anorexia nerviosa (AN) ha aumentado en los últimos años. Su etiología es multifactorial. Las edades de presentación son cada vez más tempranas, afectando a individuos de ambos sexos. Son trastornos crónicos, que asocian importante morbi-mortalidad y que frecuentemente se presentan con múltiples recaídas. El tratamiento requiere la participación de un equipo multidisciplinario, sin claras evidencias que indiquen la efectividad de diversas estrategias terapéuticas.
Se analiza el caso clínico de una adolescente portadora de TCA: AN con componente purgativo. Presentaba varios de los factores de riesgo descriptos para la enfermedad, la forma de presentación fue característica y presentó algunas de las complicaciones más frecuentes. El tratamiento se inició con la paciente hospitalizada, realizando un abordaje multidisciplinario. La respuesta inicial no fue buena, por lo que fue necesario cambiar la estrategia terapéutica. Como objetivo terapéutico principal se planteó el cuidado de la integridad física y mental. Se buscó recuperar el estado nutricional instaurando cambios en la conducta alimentaria.
Palabras clave: TRASTORNOS DE ALIMENTACIÓN Y DE LA INGESTIÓN DE ALIMENTOS
CONDUCTA ALIMENTARIA
ANOREXIA NERVIOSA
BULIMIA
The incidence of eating behaviour disorders (EBD), represented by bulimia nervosa (BN) and anorexia nervosa (AN) has increased in recent years. Its aetiology is multifactorial. Currently, the age at presentation is increasingly younger, affecting individuals of both sexes. EBDs are chronic disorders, associated with high morbidity and mortality and often present with multiple relapses. Treatment requires the involvement of a multidisciplinary team, although there is no evidence indicating the effectiveness of various treatment strategies.
The study presents the case of a EBD carrier teen (AN with purgative component). This patient had several risk factors described for the disease, the presentation was characteristic and presented some of the most frequent complications. Treatment was initiated with hospitalization and a multidisciplinary approach. The initial response was not good, so it was necessary to change the therapeutic strategy. The major therapeutic target was the physical and mental integrity care. Recovery of nutritional status was initiated and sought to establish changes in eating behaviour.
Key words: FEEDING AND EATING DISORDERS
FEEDING BEHAVIOR
ANOREXIA NERVOSA
BULIMIA
Introducción
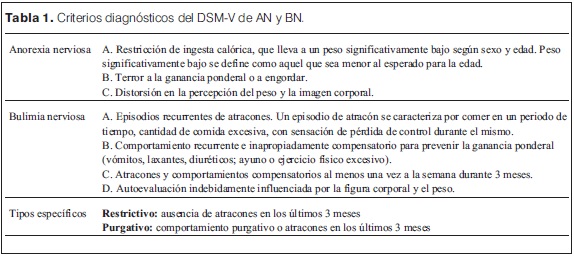
Los TCA son un problema de salud relevante por su prevalencia, su gravedad, el curso clínico prolongado, la tendencia a cronificarse y la necesidad de tratamiento pluri e interdisciplinario(1,2). Están representados por BN y AN. El Diagnostic and Statistical manual of mental disorders (DSM V) de la Asociación Americana de Psiquiatría definió en 2013 los criterios diagnósticos (tabla 1)(3).
 ]]>
La incidencia de TCA aumentó en las últimas décadas, alcanzando cifras de 5%(4). No está claro si este incremento responde al aumento en el número de casos o al diagnóstico más temprano(5,6). Es más prevalente en mujeres. Su prevalencia mundial es de 0,5 a 3,7%. En EE.UU. 1 en 100 mujeres de 16-18 años padece AN(7). La incidencia de TCA en países no occidentales es menor, aunque en aumento(8). En Uruguay, si bien no existen cifras oficiales, los TCA no han adquirido la dimensión que presentan en países desarrollados(9).
]]>
La incidencia de TCA aumentó en las últimas décadas, alcanzando cifras de 5%(4). No está claro si este incremento responde al aumento en el número de casos o al diagnóstico más temprano(5,6). Es más prevalente en mujeres. Su prevalencia mundial es de 0,5 a 3,7%. En EE.UU. 1 en 100 mujeres de 16-18 años padece AN(7). La incidencia de TCA en países no occidentales es menor, aunque en aumento(8). En Uruguay, si bien no existen cifras oficiales, los TCA no han adquirido la dimensión que presentan en países desarrollados(9). La incidencia de AN es de 0,3%-1% en mujeres y 0,1% en hombres(4). Aunque puede diagnosticarse en menores de 13 años, presentan mayor riesgo los adolescentes entre 15 y 19 años, que representan hasta 40% de los casos(6). Existen dos picos de incidencia: entre los 13 a 14 y entre los 16 a 17 años.
La BN es más frecuente que la AN. Su prevalencia mundial es de 1%-3% y suele iniciarse al final de la adolescencia. Su evolución es más caótica, con episodios de remisión de duración variable, tentativas de suicidio más frecuentes y complicaciones somáticas más severas. En 30% de los pacientes con BN se observa dependencia y abuso de sustancias y/o alcohol(7).
La AN es una enfermedad grave, con mortalidad entre 7%-10%. El 50% de las defunciones tiene relación con la desnutrición y 24% son por suicidio. Son probables consecuencias a largo plazo: osteoporosis, avulsión dentaria y disminución de la expectativa de vida. Los estudios a largo plazo muestran que 15%-25% evoluciona a cronicidad, 25% mantiene dificultades psicológicas invalidantes como depresión, fobias y retraimiento social y 30% pueden evolucionar a BN(9).
La etiología del TCA es multifactorial, incluye factores genéticos, biológicos, psicológicos, sociales y culturales(3). Frecuentemente se asocian a depresión, trastornos ansiosos y trastornos de personalidad, lo que indica el carácter transnosográfico de las conductas de dependencia. Los portadores de trastorno obsesivo-compulsivo tienen mayor riesgo de padecer TCA(10).
Los TCA constituyen conductas adictivas, que tienden a autorreforzarse. Se ha puesto en evidencia el rol de la secreción de beta-endorfinas cerebrales en la perpetuación de estas afecciones. Esta característica justificaría la dificultad en el abandono de los síntomas(9).
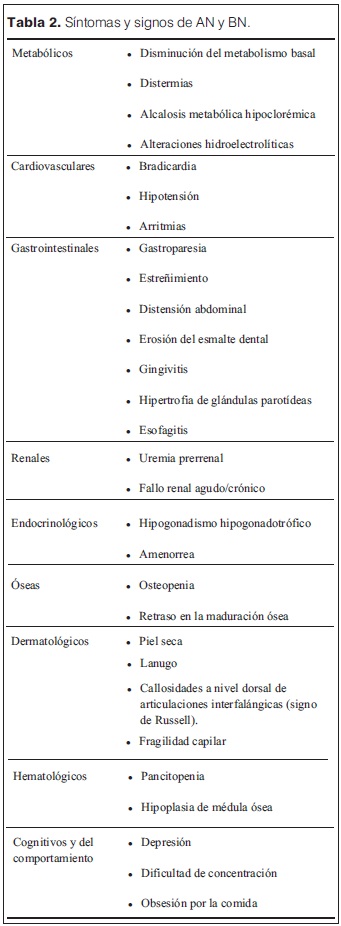
Los síntomas y signos más frecuentes se resumen en la tabla 2. Los hallazgos en el examen físico dependerán del grado de desnutrición. Las familias de estos pacientes frecuentemente muestran rasgos comunes: sobreprotectoras, rígidas, con dificultades para resolver conflictos(3).
El tratamiento requiere trabajo en equipo multidisciplinario que permitirá ofrecer una mejor posibilidad de recuperación(11). El tratamiento se basa en 3 pilares: tratar el trastorno del comportamiento alimentario y sus consecuencias orgánicas; trabajar sobre la personalidad de base; y realizar abordaje familiar, involucrando a los demás integrantes de la familia. Es fundamental evitar la cronificación de la enfermedad.
Los casos severos requieren hospitalización para estabilización e inicio del tratamiento. Si no existen complicaciones, el estado del paciente lo permite y el medio familiar asegura la continuidad, se puede encaminar el tratamiento en forma ambulatoria. Se ha propuesto que los pacientes con IMC mayor o igual a 16 pueden ser tratados en forma ambulatoria, mientras que todos aquellos con IMC menor o igual a 13,9 deben ser hospitalizados(12). La hospitalización implica separación del medio familiar y permite trabajar con el paciente y su familia separadamente.
]]> La estrategia terapéutica buscará restaurar el peso corporal, sin lo cual la cura somática y psíquica no se logrará. La estipulación inicial de un “contrato de peso” actúa como una norma que debe establecerse desde la institución y está por encima de los deseos de los implicados. Se sugiere acordar un “peso de alta” como meta, basado en medidas estandarizadas. Al alcanzar este peso se podrá planificar el alta.Desde el punto de vista nutricional el objetivo será lograr una nutrición adecuada y equilibrada, logrando la recuperación ponderal que asegure un buen estado de salud. Se evitarán ganancias rápidas de peso(9). El tratamiento de recuperación nutricional se puede iniciar con aporte de calorías basal para edad, sexo y peso corporal, con posterior incremento progresivo, según la evolución. Se aconseja realizar suplementación con micronutrientes(13). Se asegurará que el tratamiento no causará sobrepeso, es frecuente esta preocupación.
La vía oral será siempre de elección y sólo deberá considerarse la vía enteral (a través de sonda nasogástrica) cuando el paciente sea incapaz de cooperar con la ingesta o su situación clínica lo impida(14). Es importante la implementación de medidas tendientes a generar buenos hábitos de conducta alimentaria. El paciente deberá comer sentado a la mesa, sin televisión ni otros distractores, y con un orden lógico de alimentos(1).
El ejercicio físico vigoroso puede ser utilizado por portadores de TCA como “conducta purgativa”, aumentando el requerimiento de nutrientes. Entre los pacientes con AN los altos niveles de actividad física se correlacionan con abandono temprano del tratamiento(15). Al inicio del tratamiento la actividad física deberá estar proscripta.
Frecuentemente se inicia tratamiento farmacológico, con antipsicóticos por su efecto sedativo. También se pueden utilizar inhibidores de la recaptación de serotonina (IRS) que contribuyen a mejorar el estado de ánimo, la obsesividad y ansiedad(13). El abordaje farmacológico debe ser evaluado individualmente.
El objetivo del siguiente trabajo es presentar el caso clínico de una paciente portadora de TCA, que requirió un abordaje multidisciplinario.
Caso clínico
Sexo femenino, 14 años. Hasta los 10 años presentó crecimiento y desarrollo normales. Menarca a los 11 años, con ciclos irregulares. Abandonó los estudios a los 12 años. No consumía alcohol, drogas o tabaco. Convivía con la madre, con quien mantenía una relación dependiente y conflictiva. El padre era poco valorado en el núcleo familiar. No tenía hermanos; una prima era portadora de TCA.
A partir de los 10 años presentó aumento ponderal progresivo, desarrollando obesidad, con peso máximo de 72 kg. A los 12 años adoptó dieta estricta, sin control médico, con selección de alimentos e inducción del vómito. A los 13 años se diagnosticó TCA. Fue hospitalizada, se intentó cambio en los hábitos alimentarios. Se otorgó alta con peso en ascenso. Al mes concurrió a control, constatándose adelgazamiento de 4 kg en 9 días, por lo que fue hospitalizada nuevamente. Se inició tratamiento con quetiapina y fluvoxamina.
Luego del alta retomó una dieta estricta, con selección de alimentos, restricción hídrica y largos períodos de ayuno; ingestas compulsivas y vómitos autoinducidos. Adelgazó 4 kg en 20 días, por lo que fue hospitalizada por tercera vez. Negaba uso de laxantes y/o diuréticos. Refería amenorrea en los últimos 3 meses.
]]> Examen físico al ingreso: peso 40,8 kg, talla 1,60 m, índice de masa corporal (IMC) 15,9 (puntaje Z IMC/edad -1,6). Muy adelgazada, piel seca y áspera, cabello escaso y frágil, uñas frágiles con estrías. Signo de Russell bilateral. No presentaba edemas. Ausencia de panículo adiposo y masas musculares. Bien hidratada y perfundida. Examen cardiovascular: frecuencia cardíaca 55 ciclos/minuto. Examen abdominal y pleuropulmonar normales. Bucofaringe: no focos sépticos, erosión de esmalte dental ni hipertrofia parotídea. Se realizó hemograma, ionograma, función renal y hepática que fueron normales.De la entrevista psiquiátrica se destacaba: pensamiento concreto, pobre capacidad de abstracción y rendimiento académico medio-bajo. No estaba conforme con su imagen corporal, viéndose con peso mayor al real. Su interés se centraba exclusivamente en la alimentación y el peso corporal. Su funcionamiento psíquico estaba signado por vivencias depresivas, fallas en la mentalización, con pobre capacidad de fantaseo y creatividad, tendencia a la impulsividad-compulsividad, en una personalidad dependiente con fallas en los procesos de separación-individualización. El vínculo con su madre, dependiente e inmaduro, se caracterizaba por dificultades en la separación, imposibilidad de acceder a espacios personales discriminados y conflictos frecuentes. La figura materna se describía como “controladora” y la figura paterna como “distante”. La familia de esta paciente mostraba características propias de vínculos dependientes.
Se realizó diagnóstico de TCA: AN, según los criterios del DSM-V, con componente restrictivo y hábitos purgativos. Además del adelgazamiento severo, presentaba numerosos síntomas y signos característicos y algunas de las complicaciones descritas(13,16) (tabla 2).
Discusión
El caso presentado es de presentación temprana, por la edad de comienzo de los síntomas. El antecedente previo de obesidad es frecuente en estas pacientes. Un estudio reveló que 21,3% de adolescentes con AN tenía este antecedente, el que no influyó en la edad de aparición de la enfermedad, su severidad, la presencia de comorbilidades, ni la duración del tratamiento(17). Varios estudios documentaron elevado índice de reingreso, lo que se sustenta en los mecanismos patogénicos planteados(9,18).
En esta paciente fue necesaria la internación por la severidad del cuadro clínico y por las recaídas previas. El tratamiento fue realizado por equipo multidisciplinario, integrado por: psiquiatra, pediatra, gastroenterólogo y nutricionista. Se inició el tratamiento recomendado: se fijó un contrato de peso al inicio de la hospitalización, se recomendó disminución de la actividad física y se indicó reposo en cama una hora luego de cada ingesta. Se indicó una dieta inicial de 2.000 kcal/día, en base a alimentos comunes, distribuidos en cuatro comidas. Se suplementó con vitaminas y minerales. Se indicó quetiapina como antipsicótico y fluvoxamina como inhibidor de la recaptación de serotonina.
En el abordaje psiquiátrico se trabajó en el reconocimiento de la gravedad de la enfermedad y sus repercusiones. Se mantuvieron entrevistas regulares con ambos padres, abordando las dificultades vinculares promovidas por la alimentación, fallas en la separación y conflictos subyacentes.
Durante los primeros días, permaneciendo la paciente al cuidado de su madre, la evolución no fue favorable: no ingería la cantidad de alimentos indicada, realizaba actividad física y se autoinducía vómitos. Se decidió la separación transitoria de su madre, permaneciendo la paciente acompañada por una cuidadora provista por la institución. Esta medida se mantuvo por 20 días, durante los cuales se logró mejorar la ingesta y aumento en el peso corporal. Se hizo hincapié en el cambio de hábitos y conductas, para evitar recaídas.
Se otorgó alta a los 45 días de internación, con peso de 45,5 kg (Z IMC/edad -0,09). Continuó controles en forma ambulatoria, en policlínica de psiquiatría y pediatría, con buena adherencia al tratamiento. No ha presentado recaídas en un período de seguimiento de 2 años.
Referencias bibliográficas
1. Muñoz MT. Trastornos del comportamiento alimentario. Protoc Diagn Ter Pediatr 2011; 1:255-67.
2. Agman G, Corcos M, Jeammet P. Trouble des conduites alimentaires. En: Encyclopédie médico-chirurgicale: Psychiatrie. Paris: Elsevier, 1994: 37-350-A-10.
3. American Psychiatric Association. DSM-V: diagnostic and statistical manual of mental disorders. 5 ed. Arlington: APA, 2013.
4. Treasure J, Claudino A, Zucker N. Eating disorders. Lancet 2010; 375(9714):583-93.
5. Hay P, Mond J, Buttner P, Darby A. Eating Disorder Behaviours Are Increasing: Findings from Two Sequential Community Surveys in South Australia. PloS One 2008; 3(2): e1541.
]]>6. Smink F, van Hoeken D, Hoek H. Epidemiology of eating disorders: incidence, prevalence and mortality rates. Curr Psychiatry Rep 2012; 14(4):406-14.
7. Kreipe R. Trastornos de la conducta alimentaria. En: Kliegman R, Behram R, Jenson H, Stanton B. Nelson: tratado de pediatría. 18 ed. Barcelona: Elsevier, 2008:127-8.
8. Makino M, Tsuboi K, Dennerstein L. Prevalence of eating disorders: a comparison of Western and non-Western countries. Med Gen Med 2004; 6(3):49.
9. García I. Trastornos alimentarios en la adolescencia. Cuad SUPIA 2011; 1(1):102-8.
10. Blachno M, Brynska A. [Comorbidity and characteristic of obsessive-compulsive symptoms in anorexia nervosa]. Psychiatr Pol 2012; 46(6):1019-28. [Article in Polish].
]]>11. American Academy of Pediatrics. Committee on Adolescence. Identifying and treating eating disorders. Pediatrics 2003; 111(1):204-11.
12. Jáuregui I, Bolaños P. Revisión del tratamiento dietético-nutricional de la anorexia nerviosa. Rev Med Chile 2012; 140(1):98-107.
13. Madruga D, Leis R, Lambruschini N. Trastornos del comportamiento alimentario: anorexia nerviosa y bulimia nerviosa. En: Asociación Española de Pediatría. Protocolos diagnóstico-terapéuticos de gastroenterología, hepatología y nutrición pediátrica SEGHNP-AEP. 2 ed. Barcelona: Ergón, 2010: 325-39.
14. Guerrero R, Olivares J, Pereira J, Soto A, Garcia P. Nutrición en anorexia nerviosa. Endocrinol Nutr 2006; 53(2):113-23.
15. El Ghoch M, Calugi S, Pellegrini M, Milanese C, Busacchi M, Battistini N, et al. Measured physical activity in anorexia nervosa: features and treatment outcome. Int J Eat Disord 2013; 46(7):709-12.
]]>16. Corcos M, Bochereau D, Jeammet P, de Tournemire R, Cayol V, Girardon N. Déviation du comportement alimentaire à l´ adolescence. En: Encyclopédie médico-chirurgicale: Psychiatrie. Paris: Elsevier, 2001:37-215-B-60.
17. Koritar P, Dentzien V, Barros C, Cobelo A, Fleitlich-Bilyk B. Anorexia nerviosa: diferencias y similitudes entre adolescentes con y sin antecedentes de obesidad. Rev Mex Trastor Aliment 2014; 5(1):1-10.
18. McKenzie J, Joyce P. Hospitalization for anorexia nervosa. Int J Eat Disord 1992; 11(3):235-41.
Correspondencia: Dra. Patricia Bermúdez.
Correo electrónico: patybermudez@hotmail.com
]]>