EXPERIENCIA CLÍNICA
Estrategia Plan Invierno 2011.
Hospital Central de las Fuerzas Armadas
Mariangel Ospitaleche 1, Natalia Padilla 1, Juan Pablo de Freitas 1, Catalina Pinchak 2
1. Residentes de Pediatría, HCFFAA.
2. Prof Agregada de Clínica Pediátrica, HCFFAA. ]]>
Facultad de Medicina, UDELAR
Hospital Central de las Fuerzas Armadas (HCFFAA). Montevideo. Uruguay.
Fecha recibido: 11 de mayo de 2012.
Fecha aprobado: 20 de setiembre de 2012.
Resumen
Introducción: las infecciones respiratorias agudas bajas (IRAB) constituyen en Uruguay la primera causa de internación hospitalaria en la edad pediátrica; aumentando su incidencia en los meses fríos. En el 2011 se organiza en el Hospital Central de las Fuerzas Armadas (HCFFAA) la estrategia “Plan Invierno” (PI), con el uso de nebulizaciones con suero salino hipertónico al 3% (SSH3%). Para evaluar la experiencia clínica se realizó un estudio descriptivo, prospectivo, incluyendo a pacientes menores de 2 años cursando la primera, segunda o tercera bronquiolitis; en el período 1 de julio de 2011 al 30 de setiembre de 2011.
Objetivos: evaluar la respuesta clínica del SSH al 3%, disminuir los días de internación y reingresos. Comparar los resultados con otras estrategias.
Resultados: consultaron 4.698 pacientes en el Departamento de Emergencia Pediátrica (DEP), 127 ingresaron al PI. La X de edad fue de 6 meses (1 mes–22 meses) y 54,8% varones. La X de estadía en emergencia fue 1 hora 44 minutos (30 minutos - 10 horas). Destino: alta 65%, admisión hospitalaria 35%. Se logró una reducción del score de Tal con una X de 1,8 puntos al final de la primera hora del tratamiento propuesto.
A sala ingresaron 45 pacientes, sexo femenino 23/45, de término 38/45 y eutróficos 41/45. La X de días de internación en sala fue de 3.4 días. No hubo reingresos. Mortalidad cero. ]]>
Conclusiones: la estadía hospitalaria de los pacientes ingresados disminuyó 22 horas con respecto a otras estrategias. No hubo reingresos. Se obtuvo un mayor registro de pacientes en comparación con el PI 2010.
Palabras clave:
INFECCIONES DEL SISTEMA RESPIRATORIO
BRONQUIOLITIS
SOLUCIÓN SALINA HIPERTÓNICA
-uso terapéutico
ATENCION HOSPITALARIA
PLANES Y PROGRAMAS DE SALUD
CALIDAD DE LA ATENCIÓN DE SALUD
Introduction: acute lower respiratory infections constitute the first cause of hospitalization in pediatric ages in Uruguay; with a strong increase in the colder months. In 2011 the Winter Plan strategy was organized in the Central Hospital for the Armed Forces (HCFFAA), with the use of nebulizations with 3% Hypertonic Saline Solution. A descriptive prospective study was made to evaluate the clinical experience, including patients under 2 years of age in the first, second and third stages of bronchiolitis; in the period 1/07/2011 – 30/09/2011.
Objectives: Evaluate the clinical response of 3% hypertonic saline solution, decreases length of hospitalization and readmission. Compare the results with other strategies.
Results: 4.698 patients consulted in the Department of Pediatric Emergency, 127 went into the Winter Plan. The age was 6 m (1 m – 22 m) and 54.8% boys. The stay in emergency was 1 h 44 min (30 min - 10 h). Destination: discharge 65% and admission 35%. A reduction of the Tal score was achieved with a of 1,8 points at the end of the first hour of the proposed treatment. 45 patients went into the ward, 23/45 females, 38/45 term and 41/45 eutrophic. The amount of days in ward hospitalization was 3,4 days. There were no re-entries and 0 mortality.
Conclusions: the stay of patients in the hospital was reduced by 22 h compared to other strategies. There were no readmissions. There was a greater registration of patients compares to the Winter plan 2010.
Key words:
RESPIRATORY TRACT INFECTIONS
BRONCHIOLITIS
SALINE SOLUTION, HYPERTONIC
-therapeutic use ]]>
HOSPITAL CARE
HEALTH PROGRAMS AND PLANS
QUALITY OF HEALTH CARE.
Introducción
Las IRAB constituyen en Uruguay la primera causa de internación hospitalaria en la edad pediátrica; representan el 22% de las hospitalizaciones en el Centro Hospitalario Pereira Rossell (CHPR) (1,2). Son la segunda causa de muerte en el periodo posneonatal y la primera en el grupo de 1-4 años (2-4).
En los meses fríos la incidencia de esta patología aumenta considerablemente, constituyendo la primera causa de consulta en emergencia, determinando riesgo de colapso de los diferentes sectores de atención pediátrica (1). Con la finalidad de hacer frente a la demanda asistencial, es que se crea el Plan Invierno (PI), estrategia que se aplicó por primera vez en el año 1999 en el CHPR (3,5).
La bronquiolitis es una enfermedad que se caracteriza por dificultad respiratoria aguda, con compromiso bilateral y difuso del sector canalicular, de causa viral, que afecta a menores de 2 años, principalmente durante el primer semestre, presentándose en brotes epidémicos, sobre todo en épocas frías (3,6).
El Hospital Central de las Fuerzas Armadas (HCFFAA) es un centro terciario de referencia nacional, que cuenta con 32.000 usuarios pediátricos, presentando en promedio entre 16.300 y 20.000 consultas por año solamente en la emergencia, según los datos obtenidos por el departamento de estadística y registros médicos del HCFFAA (2011) (7), con un aumento significativo en los meses de invierno; con lo cual se plantea realizar por primera vez en el año 2010 el PI. Fue diseñado para niños menores de 2 años cursando primera, segunda o tercera bronquiolitis que consultaron en la emergencia e internados en sala.
]]> En base a la evidencia y recomendaciones (8-15), se realizó un protocolo diagnóstico y terapéutico de las bronquiolitis y se destacó como elemento innovador el beneficio de la utilización del SSH3% nebulizado con salbutamol o adrenalina.El SSH3% disminuye la viscosidad de las secreciones respiratorias, estimula los movimientos ciliares y mejora la eliminación del moco de los bronquiolos. Se ha demostrado que es un tratamiento seguro, de bajo costo (8), efectivo en la disminución de los días de hospitalización (8-11,15), síntomas respiratorios (9,15,16) y scores clínicos (10,11).
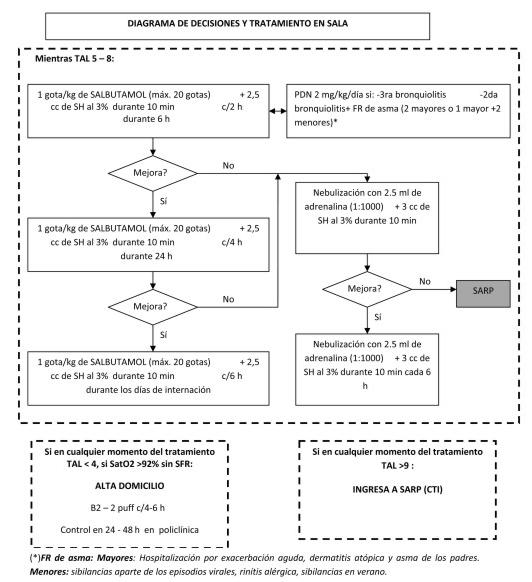
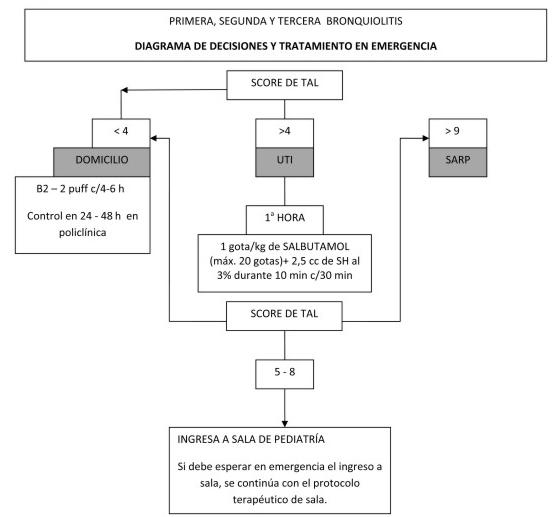
En el año 2011 se aplicó nuevamente el PI en el HCFFAA desde la emergencia y sala de internación; luego de la elaboración de un nuevo protocolo de actuación (anexo).
Se realizaron, previa implementación de la estrategia, reuniones informativas dirigidas a enfermería, licenciados en enfermería y staff médico de sala, emergencia y CTI.
Para evaluar la experiencia clínica en estos pacientes, se llevo a cabo un estudio descriptivo, prospectivo, en el período comprendido entre el 1º de julio y el 30 de setiembre de 2011 inclusive. Se incluyeron a todos los pacientes menores de 2 años cursando la primera, segunda o tercera bronquiolitis que consultaron en el hospital.
La clasificación del paciente se realizó en función del puntaje de Tal, modificado por O. Bello y G. Sehabiague (17,18).
Los criterios de ingreso a sala fueron: saturación de oxígeno menor a 95% ventilando espontáneamente al aire, score de TAL modificado mayor o igual a cinco sin respuesta al tratamiento y paciente de riesgo (menores a 3 meses de vida, comorbilidad, riesgo social). A todos los pacientes que cumplían estos criterios se les realizó radiografía de tórax desde la emergencia y ANF por técnica inmunocromatográfica una vez que ingresaban.
Loa criterios de alta fueron: score de TAL menor a 5, saturación de O2 mayor igual a 95% mantenida sin trabajo respiratorio (19,20) en apirexia las últimas 24 h, alimentación y descanso adecuados.
Objetivos
Resultados
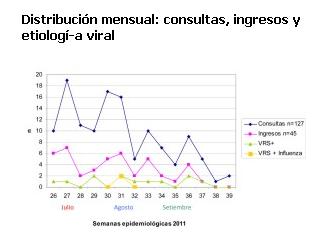
En el período en que se aplicó la estrategia, consultaron 4.658 pacientes en el DEP. Se incluyeron en el PI 127 (2,7%), de los cuales a 82 pacientes (65%) se les otorgó el alta desde la emergencia y 45 (35%) requirieron ingreso hospitalario.
La distribución mensual de las consultas, ingresos y etiología se exponen en la figura 1.
]]>
Las características demográficas de la población que ingresó al PI asistida en la emergencia fueron: X de 6 m (1 m-22 m), P50 7 m, leve predominio del sexo masculino (54,8%) y la X del tiempo de estadía fue de 1 h 44 min (30 min-10 h). La X de los pacientes que ingresaron fue de 2 h 42 min (30 min-10 h), mayor que la X de los que continuaron con tratamiento ambulatorio, 1 h 17 min (30 min–7 h). La X de saturación fue de 95%, 29,5% presentaron saturación menor a 95%.
Los síntomas más frecuentes referidos en la consulta fueron: sibilancias (74,2%), polipnea (67,7%), tirajes (60,5%), cornaje 25%, entre otros.
Los diagnósticos en la consulta fueron: primera bronquiolitis 58,7%, segunda o tercera bronquiolitis 37,3% y laringotraqueobronquiolitis 4%.
En 26,6% (33/124) se registraron factores de riesgo de asma del lactante: asma de los padres 25% (31/124), eccema atópico en el niño 1,6% (2/124) y rinitis alérgica en el niño 1,6% (2/124). Los pacientes que ingresaron presentaron factores de riesgo aislados, por lo que el Asthma Predictive Index (20) fue negativo.
De los que recibieron nebulizaciones con salbutamol más SSH3% por presentar un score de TAL mayor a 4 (76/126), presentaron una X de disminución del score de Tal de 1,8 puntos (rango 0 – 5) en la primera hora, independientemente del score al ingreso.
Se cumplió la pauta de diagnóstico y tratamiento en el 88% de las consultas.
De los pacientes que ingresaron desde la emergencia, 8/44 presentaron un score de Tal < 5, 4 eran menores de 3 meses y el criterio de ingreso fue aspiraciones nasofaríngeas frecuentes.
]]> Los pacientes a los cuales se les otorgó el alta desde la emergencia tenían una X de edad de 7.3m, la X del score de Tal previo al tratamiento fue de 4 (1-7) y post tratamiento fue de 2 (1-4).Se realizó el seguimiento telefónico al 90% (74/82) de los pacientes a las 48 h y a la semana. Reconsultaron 32,4% (24/74) en las primeras 48 h y 19% (14/74) a la semana; siendo los síntomas mas frecuentes cornaje y tirajes. El 50% de las reconsultas en la emergencia ingresaron a sala a las 48 h de realizada la primera . La X de edad de estos últimos fue de 6m (3-11) y la X del score de TAL en la consulta fue de 5.
Ingresaron a sala 45 pacientes. La X de edad fue de 6 meses (1 m – 21 m). Las características demográficas de la población asistida y la paraclínica realizada se exponen en la tabla 1. Las características clínicas y paraclínicas según edad gestacional se exponen en la tabla 2.
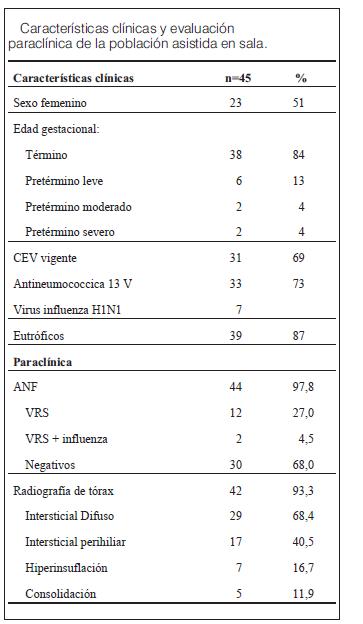
De los pacientes mayores de 6 meses, 54% (7/13) habían recibido la vacuna para el virus influenza H1N1. Las comorbilidades encontradas fueron cardiopatía congénita (CIV) en dos pacientes pretérminos severos, de los cuales recibieron su segunda dosis de palimizumab según criterios de inclusión en protocolos vigentes del Fondo Nacional de Recursos.
Se realizó ANF diagnóstico a 44/45pacientes. Los pacientes que presentaron ANF positivo para VRS (27%) evidenciaron una X de días de internación de 4,6 días (2 – 10), y en los casos en que el ANF fue negativo, una X de días de internación de 3 días (2-11).
La X de consultas previas al ingreso en la emergencia fue de 2, con un rango entre 0–3.
]]> La X de días de internación en sala por bronquiolitis fue de 3.4 días. En 17/45 se prolongó la estadía por diferentes motivos a pesar de tener un score de Tal menor de 5, entre ellos una edad menor de 4 meses que requirieron aspiración de secreciones frecuentes (15/17) y 1 por alto riesgo social. La X de días de prolongación fue de 1 día (0-7 días).El costo/día/cama en el HCFFAA es de $ 1.250 (cama más alimentación del paciente). El PI 2011 del HCFFAA tuvo un costo parcial cama/días/con O2 de $212.550 (168 días en total).
Al comparar la estrategia PI CHPR 2010, HCFFAA 2010 y la actual encontramos: un mayor porcentaje (68%) de ANF negativos con respecto al obtenido en el CHPR 2010 (33,4%) utilizando la misma técnica para su análisis, con la consideración que dicho PI incluía todas las IRAB. La X en días de hospitalización disminuyó aproximadamente 22 h con respecto al PI 2010 del HCFFAA con criterios de ingreso y poblaciones similares a nuestra estrategia 2011. El análisis de los recursos terapéuticos empleados se exponen en la tabla 3.
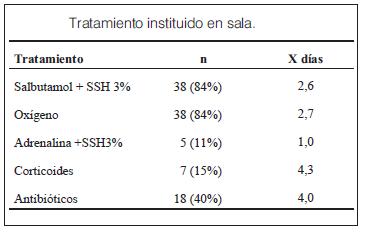
Se realizaron nebulizaciones con salbutamol + SSH al 3% a 38 pacientes, los 7 pacientes restantes presentaban un score de Tal < 5 por lo que se les realizó salbutamol inhalado 2 puff cada 4 h y aspiraciones de secreciones nasofaríngeas frecuentes por las razones expuestas anteriormente.
Los corticoides se utilizaron vía oral en 7/45 pacientes, dos de los cuales tenían una laringotraqueobronquiolitis, cinco correspondían a su segunda bronquiolitis con factores de riesgo aislados de asma del lactante.
La indicación de antibiótico (18/45) fue por otitis media aguda congestiva en 13 pacientes, diagnosticada por otorrinolaringólogo e imágenes de consolidación lobar en cinco pacientes, de los cuales uno tenia leucocitosis > 15.000/mm3 con ANF negativo y los cinco hemocultivos negativos. La X de edad de estos últimos fue de 12 m (5 – 21).
Las complicaciones fueron: insuficiencia respiratoria 82% (37/45), atelectasia segmentaria 2% (1/45) y neumonía consolidante lobar 11% (5/45).
Se completó la pauta en sala en 35/45 pacientes. En 8/10 pacientes en los que no se cumplió, se trataban de cuadros evolucionados (4 a 8 días de tratamiento previo), derivados desde el interior del país; en los cuales se optimizó el tratamiento instituido previamente. En los dos casos restantes no se adhirieron a la estrategia.
]]> Todos los pacientes se fueron al alta con actualización de su CEV.En el seguimiento telefónico evidenciamos que luego del alta reconsultaron 6/45 pacientes a las 48 h y 2 a la semana. No hubo reingresos de los pacientes que se fueron de alta desde la sala. Ningún paciente falleció.
Requirieron atención en CTI 3 pacientes, con una X de edad de 7 m (2 – 11), términos, eutróficos y sin comorbilidades. Un paciente requirió IOT con AVM por 4 días, este último tenía ANF negativo. Los dos pacientes restantes, con ANF positivo para VRS, recibieron salbutamol nebulizado discontinuo, no requiriendo adrenalina nebulizada, ni VNI. La X de tiempo de estadía en dicha unidad fue de 5 días (2 d – 9 d). No hubo necesidad de solicitud de CTI externo.
Las fortalezas de nuestro trabajo fueron: mayor adherencia por parte del personal y uso del SSH al 3% desde la emergencia, con lo cual se logró una mayor captación, control y seguimiento protocolizado del paciente.
Entre las debilidades: no se logró completar el plan propuesto en el servicio de terapia intensiva. No se tomaron en cuenta en la ficha de recolección factores de riesgos ambientales que podrían estar implicados en la evolución y reconsulta como son: tabaquismo, hermanos en etapa escolar, concurrencia a guardería y hacinamiento. Hubo un fallo en el registro: tiempo (horas/días) que habían consultado en el DEP por primera vez, motivo y días de evolución de la enfermedad respiratoria.
Discusión
En la Estrategia PI 2011 evidenciamos que el número de consultas fue mayor en el periodo julio-agosto, coincidiendo con el mayor número de ingresos. El porcentaje de pacientes admitidos al hospital fue similar al de otros estudios (1). En cuanto a las características demográficas de los pacientes que consultaron en la emergencia predominaron los lactantes menores de 6 meses, eutróficos, sin antecedentes patológicos al igual que en otros trabajos (1,6,7,21). De los que ingresaron como excepción, encontramos un leve predominio del sexo femenino.
La aplicación de la estrategia en la emergencia fue satisfactoria en cuanto a porcentajes de cumplimiento y a los resultados obtenidos. Luego de aplicada la misma obtuvimos una disminución de casi 2 puntos en el score de TAL, otorgando el alta hospitalaria desde la emergencia en un 65% de las consultas por bronquiolitis, con un 34,2% de reconsultas en las primeras 48 h y 19% a la semana.
De acuerdo al protocolo preestablecido el criterio de internación se decidía a la hora de la consulta. Dado que la X del tiempo de estadía en la emergencia de los pacientes admitidos al hospital fue de 2 h 42 min (30 min-10 h), evidenciamos que se prolongó aproximadamente en una hora y media. Esto nos lleva a proponer mejorar la coordinación del departamento de emergencia pediátrica con la sala de internación para agilizar los ingresos una vez tomada dicha decisión.
]]> En cuanto a la población asistida en sala destacamos que 69% presentaba su CEV vigente; por lo que debemos realizar un llamado de atención al personal sanitario responsable de la atención integral de los niños menores de 2 años sobre la cobertura de vacunación llamativamente baja en la población asistida, similar al estudio realizado en el 2005 en el CHPR (1).Predominó el VRS como agente etiológico al igual que en la bibliografía consultada (1,6,7,18). A diferencia del PI 2010 implementado en el CHPR obtuvimos un alto porcentaje de negativos utilizando la misma técnica, lo que nos lleva a revalorar la calidad de la obtención de los aspirados, el kit utilizado por el hospital y fomentar las reuniones con el equipo de laboratorio para así encontrar las probables causas del bajo rendimiento obtenido y poder optimizar este recurso.
No hubo infecciones respiratorias virales intrahospitalarias, a pesar de no haber tenido internación por cohorte en estos pacientes.
Al analizar la terapéutica, la X de días de su utilización fueron similares al obtenido en el PI 2010. Si analizamos los pacientes en que se prolongó la internación por requerimientos de aspiraciones, encontramos que la mayoría fue menor de 4 meses.
Con respecto a los criterios de alta, el punto de corte de la saturación de O2 VEA fue de 95% sin trabajo respiratorio, no cumpliendo con las recomendaciones actuales de saturación de oxígeno mayor a 93% sin trabajo respiratorio (19), dado que el hospital no tiene en este momento pediatras, ni servicio de emergencia móvil que pueda realizar el seguimiento ambulatorio en domicilio de estos pacientes.
Obtuvimos una disminución de la de días de internación (3,4 días) en aproximadamente un día con la implementación del SSH al 3% al igual que en la bibliografía consultada (8-11).
La X en días de hospitalización disminuyó aproximadamente 22 horas con respecto al PI 2010, las características demográficas de las poblaciones fueron similares, esta diferencia la podríamos atribuir a las diferencias etiológicas (VRS/adenovirus versus VRS/coinfección con influenza) y a la utilización del SSH3% desde la emergencia luego de realizado el diagnóstico de bronquiolitis.
De los tres pacientes que fueron derivados a CTI, dos no requirieron AVM y sólo se les realizó salbutamol inhalatorio discontinuo. Proponemos reforzar la fisioterapia, que se realice más de una vez al día y la posibilidad de incorporación de VNI en la sala de internación.
Obtuvimos un mayor registro de pacientes con respecto al 2010 y mejor calidad de los mismos en los diferentes niveles de asistencia. Creemos que la mayor adherencia del personal médico y de enfermería sea debido a mayor experiencia en la implementación de la estrategia, a la realización de reuniones informativas previas y a un seguimiento estricto de los pacientes por los médicos a cargo.
La implementación de esta estrategia fue enriquecedora en muchos aspectos por lo que los esfuerzos deberán concentrarse en aplicar estas evidencias para mejorar la calidad de la asistencia del niño con bronquiolitis.
]]> ConclusionesEn el PI 2011 del HCFFAA la media de días de hospitalización fue menor que la observada en el PI 2005 del CHPR y PI del 2010 HCFFAA. La diferencia con este último al disminuir en un día el tiempo de internación; la atribuimos a la utilización del SSH al 3% desde la emergencia luego de realizado el diagnóstico de bronquiolitis. No hubo reingresos ni fallecidos.
Obtuvimos un mayor registro de pacientes de acuerdo a los protocolos establecidos.
Se sugiere enfatizar el trabajo en equipo de modo de optimizar el registro de datos, el cumplimiento diagnóstico y terapéutico; mostrar los resultados del trabajo realizado en los diferentes sectores de atención del niño para estimular mayor adhesión de todo el equipo sanitario y administrativo del hospital; logrando así un uso más racional y oportuno de los recursos, y disminución de los días de hospitalización de los pacientes con bronquiolitis.
Agradecimientos:
Al equipo de médicos y enfermeros de emergencia y sala pediátricos; por el compromiso diario en la recolección de datos e implementación de la estrategia. Con su apoyo hemos logrado los objetivos planteados.
Referencias bibliográficas
1. Pinchak MC, Hackembruch C, Algorta G, Rubio I, Montano A, Pirez MC, et al. Estrategia de atención hospitalaria de niños con infección respiratoria aguda baja. Arch Pediatr Urug 2007; 78 (1): 15-22.
]]>2. Ministerio de Salud Pública (Uruguay). Departamento de Información Poblacional Estadística. Informe 2006. Montevideo: MSP, 2006.
3. González de Dios J, Ochoa Sangrador C; Grupo de Revisión del Proyecto Abreviado. Conferencia de consenso sobre bronquiolitis aguda (V): metodología y recomendaciones. An Pediatr (Barc) 2010; 72(5): 335e1-335e26. Obtenido de: www.bireme.br [consulta: 20 jun 2011].
4. Santoro A, Ferreira E, Ferrari A. Infecciones respiratorias agudas bajas en niños menores de tres años. Referencia a unidades de cuidado intensivo. Arch Pediatr Urug 2002; 73(4): 196-202.
5. Ferrari AM, Pirez MC, Ferreira A, Rubio I, Montano A, Lojo R, et al. Estrategia de atención de niños hospitalizados por infecciones respiratorias agudas bajas. Rev Saúde Pública 2002; 36 (3): 292-300.
6. Giachetto G, Pérez W, Prego J, Saráchaga M, coord. Bronquiolitis. En: Atención Pediátrica: normas nacionales de diagnóstico, tratamiento y prevención. 7 ed. Montevideo: Oficina del Libro, FEFMUR 2008: 149-54.
]]>7. García ME, Puentes A, Pinchak MC. Plan Invierno 2010 en HCFFAA. Congreso Uruguayo de Pediatría, 28. Montevideo, Uruguay. 3-5 agosto 2011.
8. Fernandez Rodriguez M, Martín Muñoz P. Los aerosoles con suero salino hipertónico al 3% podrían disminuir la duración de la hospitalización en lactantes con bronquiolitis. Evid Pediatr 2007; 3: 102.
9. Mandelberg A, Tal G, Witzling M, Somecck E, Houri S, Balin A, et al. Nebulized 3% hypertonic saline solution treatment in hospitalized infants with viral bronchiolitis. Chest 2003; 123: 481-7.
10. Tal G, Cesar K, Oron A, Houri S, Ballin A, Mandelberg A. Hypertonic saline/ epinephrine treatment in hospitalized infants with viral bronchiolitis reduces hospitalization stay: 2 years experience. IMAJ 2006; 8: 169-73.
11. Balaguer Santamaría A, Buñuel Álvarez JC, González de Dios J. El suero salino hipertónico nebulizado puede disminuir la duración del ingreso hospitalario en lactantes con bronquiolitis aguda. Evid Pediatr 2009; 5: 5.
]]>12. Giachetto G, Cruz L, Harretche A, Ferreira A. Impacto de la estrategia Plan de Invierno en el uso de medicamentos en el Hospital Pediátrico del Centro Hospitalario Pereira Rossell (CHPR). Rev Med Urug 2002; 18: 148-53.
13. Giachetto G, Martínez M, Montano A. Infecciones respiratorias agudas bajas de causa viral en niños menores de dos años. Posibles factores de riesgo de gravedad. Arch Pediatr Urug 2001; 72(3): 206-10.
14. Mandelberg A, Amirav I. Hypertonic Saline or High Volume Normal Saline for Viral Bronchiolitis: Mechanisms and Rationale. Pediatr Pulmonol 2010; 45:36–40.
15. Luo Z, Liu E, Luo J, Li S, Zeng F, Yang X, et al. Nebulized hypertonic saline/salbutamol solution treatment in hospitalized children with mild to moderate. Pediatr Int 2010; 52: 199–202.
16. Sarrell EM, Tal G, Witzling M, Someck E, Houri S, Cohen HA, et al. Nebulized 3% hypertonic saline solution treatment in ambulatory children with viral bronchiolitis decreases symptoms. Chest 2002; 122(6): 2015-20.
17. Vargas J, Mora J, Rabella N. Comparación de técnicas para el diagnóstico rápido de la infección por virus respiratorio sincitial en niños. Valor de la inmunocromatografía. Bioquímica 2007: 32 (supl A):113.
]]>18. Bello O, Sehabiague G. Síndrome broncobstructivo del lactante. En: Bello O, Sehabiague G, Prego J, de Leonardis D. Pediatría: urgencias y emergencias. Montevideo: Bibliomédica, 2005: 499-507.
19. Stoll M, Otero S, coord. Taller de “Estrategia plan invierno” sobre actualización en infecciones respiratorias bajas. Montevideo. Uruguay. 9,17, 24 y 30 de mayo de 2011.
20. Castro J, Rodríguez José A. Castro-Rodríguez. Factores de Riesgo para asma infantil. Neumol Pediatr 2006; 1: 55-58. Obtenido de: http://www.neumologia-pediatrica.cl/PDF [consulta: 20 jun 2011].
21. Bustelo E, Geymonat M, Muñoz J, Noli P, Saibene S, Dall'Orso O, et al. Infecciones respiratorias agudas bajas admitidas en un centro de tercer nivel. Congreso Uruguayo de Pediatría, 28. Montevideo, Uruguay. 3-5 ag. 2011.
Correspondencia: Dra. Mariangel Ospitaleche. Correo electrónico: mor2747@hotmail.com
]]>
Anexo. Diagramas de decisiones y tratamiento en emergencia y sala