ARTÍCULO ORIGINAL
Arch Pediatr Urug 2009; 80(3)
Relación entre nivel de glicemia y morbimortalidad en el paciente pediátrico crítico
Dras. Elsa Tangari 1, Carolina Talasimov 2, Lic. Enf. Mariela Cabaleiro 3, Dra. Marta Alberti 4
1. Asistente en UCIN.
2. Posgrado de UCIN.
3. Licenciada en enfermería en UCIN.
4. Profesora de Cuidados Intensivos Pediátricos. ]]>
Cátedra de Pediatría Intensiva de niños. Unidad de Cuidados Intensivos del Niño (UCIN). Centro Hospitalario Pereira Rossell.
Fecha recibido: 11 de noviembre de 2008.
Fecha aprobado: 20 de octubre de 2009.
Resumen
El niño en situación crítica presenta en forma frecuente hiperglicemia vinculada al estrés y se asocia a mayor morbimortalidad en diversas publicaciones.
Objetivo: determinar la prevalencia de hiperglicemia en el niño crítico y el nivel de hiperglicemia que se vincula con incremento en la morbimortalidad.
Material y método: se estudiaron 96 pacientes de 1 mes a 14 años, que ingresaron en la Unidad Cuidados Intensivos de niños(UCIN) en situación crítica (requieren asistencia respiratoria mecánica invasiva por más de 24 horas), en un período de 6 meses. Se evaluó el valor de glicemia venosa en el momento del ingreso, y el valor de glicemia capilar hasta el día séptimo de internación. El intervalo de estudio fue cada 6 horas en los 2 días iniciales, cada 12 horas en los 3 días siguientes y diariamente hasta el día 7.
Resultados: la prevalencia de hiperglicemia en UCIN es del 68%. Fallecieron el 10% de los pacientes, el 70% presentaba hiperglicemia. Los pacientes fallecidos presentaron un valor medio de glicemia posterior a las 48 horas mayor que los sobrevivientes (p=0,005). Se encontró como mejor predictor de riesgo de muerte al valor máximo de glicemia después de las 48 horas de internación. Se estableció relación entre hiperglicemia persistente y días de ARM (p<0,001); requerimiento de inotrópicos (p<0,001) y días de internación en UCIN (p 0,035). ]]>
Conclusiones: la hiperglicemia persistente con cifras mayores a 126 mg/dl y sus valores máximos durante la internación se asociaron con mayor morbimortalidad en el paciente pediátrico crítico.
Palabras clave:
HIPERGLUCEMIA
CUIDADOS CRÍTICOS
MORBILIDAD
MORTALIDAD
PREVALENCIA
Summary
Children in critical situation frequently have hyperglycemia due to stress which in different publications has been related to a higher morbidity and mortality. ]]>
Objective: determine the prevalence of hyperglycemia in critically ill patients and its relationship with the morbidity and mortality raise.
Material and methods: 96 critically ill patients between 1 month of age and 14 years old who required intensive care (required more than 24 hours of mechanical respiratory assistance - MRA) in a period of 6 months, were studied. Glycemia values were registered from the first day until the seventh. During the first two days it was done every 6 hours, the next three days every twelve hours and daily until the seventh day.
Results: the prevalence of hyperglycemia at the intensive care unit was 68%. 10% of the patients died which 70% of them had high glycemia values. Patients who died had after 48 hours higher values than the ones who survived (p=0,005). The highest value after 48 hours at the unit was the best death risk predictor. A relationship between persistent hyperglycemia and MRA was established (p<0,001); inotropic requirement (p<0,001) and stay at the intensive care unit (p 0,035).
Conclusions: persistent hyperglycemia where values were of 126 mg/dl or higher during the hospital stay was associated with a higher morbidity and mortality in the critically ill patient.
Key words:
HYPERGLYCEMIA
CRITICAL CARE
MORBIDITY
MORTALITY
PREVALENCE
Introducción
El paciente en situación crítica está sometido a un importante estrés, produciéndose cambios hormonales como respuesta adaptativa al mismo. Estos cambios consisten en el incremento de las hormonas contrarreguladoras: epinefrina, cortisol y hormona de crecimiento que actúan sobre el metabolismo de los carbohidratos (1).
El aumento de la neoglucogénesis a nivel hepático, la resistencia de los tejidos a la insulina y la deficiencia relativa de la misma, serían los mecanismos fisiopatológicos implicados en el desarrollo de la hiperglicemia de estrés (1,2).
Por otra parte el paciente crítico está sometido a procedimientos invasivos y drogas como vasopresores, inotrópicos, corticoides y nutrición parenteral que favorecen el desarrollo de hiperglicemia (3).
La hiperglicemia de estrés se ha relacionado con efectos clínicos adversos y de mal pronóstico.
La hiperglicemia compromete al sistema inmune del huésped alterando la función de polimorfonucleares y macrófagos determinando una mala respuesta a procesos infecciosos (4).
Puede determinar una disfunción endotelial con incremento de citoquinas inflamatorias y evolución al síndrome de respuesta inflamatoria sistémica (4).
Existen en la literatura diversas publicaciones sobre hiperglicemia de estrés y su relación con el aumento de la morbimortalidad en el paciente pediátrico crítico.
Faustino, considerando hiperglicemia valores por encima de 120 mg/dl, encuentra una prevalencia de hiperglicemia de estrés del 70,4%. Con valores mayores a 150 mg/dl en las primeras 24 horas encuentra un aumento del riesgo de morir de 2,5 y mayor estadía en la unidad de cuidados intensivos (UCI) (5).
]]> Srinivasan, considerando hiperglicemia valores por encima de 126 mg/dl, encuentra una prevalencia del 54%. Dicho estudio evidenció que la hiperglicemia mayor de 150 mg/dl en las primeras 48 horas de internación en la UCI aumentaba el riesgo de mortalidad en 3,5 veces. También destaca la relación existente entre la duración de la hiperglicemia, el valor más alto de glicemia y mortalidad (6).Wintergest, estudiando la variablilidad de la glicemia, señala un aumento del riesgo de morir con glicemias mayores de 110 mg/dl y encuentra relación entre más días de internación y glicemias mayores de 200 mg/dl(7).
En pacientes con shock séptico, Branco encuentra un aumento del riesgo de morir de 2,5 con glicemias mayores a 178 mg/dl (8).
Van Den Berghe en un estudio en pacientes críticos adultos, con control estricto de la glicemia entre 80-110 mg/dl a través de una terapia intensiva con insulina logró reducir la mortalidad hospitalaria en un 34% y la morbilidad medida en tasa de infecciones, días de asistencia respiratoria mecánica (ARM) y falla renal (9,10).
Dado que se han definido distintos puntos de corte en el nivel de glicemia relacionados con el aumento de la morbimortalidad, hemos propuesto realizar un estudio en la Unidad de Cuidados Intensivos de Niños (UCIN) del Hospital Pereira Rossell, para determinar el nivel de glicemia por encima del cual aumenta la morbimortalidad.
Objetivos
Se trata de un estudio prospectivo, observacional, de cohorte.
Se realizó en la UCIN del Centro Hospitalario Pereira Rossell (CHPR), unidad que cuenta con 20 camas y 1000 ingresos anuales.
El período de estudio abarcó 6 meses, de mayo a noviembre del 2006.
El estudio fue aprobado por el Comité de Ética del CHPR.
Criterios de inclusión: pacientes con una edad entre 1 mes y 14 años críticamente enfermos, definidos como aquellos que requirieron asistencia respiratoria mecánica (ARM) invasiva por más de 24 horas.
Criterios de exclusión: pacientes con diagnóstico previo de diabetes mellitus, alteraciones primarias del metabolismo de los hidratos de carbono, falla hepatocítica, tumores hipofisarios, diagnóstico de muerte encefálica y fallecidos dentro de las 24 horas del ingreso.
Definiciones
Se consideró hiperglicemia la presencia de dos valores de glicemia mayor o igual a 126 mg/dl de acuerdo con la American Diabetics Association (10).
Pico 1: valor máximo de hiperglicemia en las primeras 48 horas de internación.
]]> Pico 2: valor máximo de hiperglicemia luego de las 48 horas.Tiempo de hiperglicemia: días de internación en la UCIN con hiperglicemia.
Los valores de hiperglicemia fueron clasificados en 3 rangos: entre 126-150 mg/dl, 151-180 mg/dl y mayor de 181 mg/dl para facilitar la comparación con estudios previos.
Se consideró el momento de inicio de la hiperglicemia:
Se consideró hipoglicemia la presencia de dos valores de glicemia menores a 70 mg/dl (7).
Sepsis intrahospitalaria al síndrome de respuesta inflamatoria sistémica (SIRS) asociado a una infección (foco sospechoso o hemocultivo positivo) (11).
]]> El SIRS se considera presente con dos o más de los siguientes cuatro criterios (11):Definimos shock séptico la presencia de sepsis con disfunción cardiovascular (11):
Luego de la administración de bolo mayor o igual a 40 ml/kg de solución isotónica.
Score PRISM (Pediatrics Risk of Mortality) es un score pronóstico de riesgo de mortalidad en la UCI (12).
Insuficiencia respiratoria aguda: consideramos el diagnóstico gasométrico, en la que se define como el descenso de la presión parcial de oxígeno arterial por debajo de 80 mmHg previo al inicio de la ARM.
Fallo cerebral agudo: disminución del nivel de conciencia, secundaria a una injuria aguda sobre el sistema nervioso central(13).
Protocolo
Una vez seleccionado el paciente según los criterios referidos, se obtuvo el consentimiento informado para su inclusión.
Se recogieron los siguientes datos en una ficha de recolección: edad, sexo, diagnóstico, PRISM I al ingreso, días de internación, días de ARM, días de requerimiento de inotrópicos, vasopresores y desarrollo de sepsis intrahospitalaria (anexo 1).
Se obtuvieron muestras de glicemia según el siguiente protocolo: la primera glicemia se obtuvo en el momento del ingreso por punción venosa; fueron realizadas por personal de enfermería y/o nurses de guardia, el análisis de la muestra se realizó con equipo de laboratorio Hitachi 911 Automatic Analyzer. Las muestras posteriores se obtuvieron cada 6 horas (horas 7, 13, 19, 1) durante las 48 horas iniciales, luego cada 12 horas en los tres días siguientes (horas 7 y 19), finalizando con un control diario (hora 7) hasta el séptimo día.
Dichas muestras se obtuvieron de sangre capilar, realizadas por enfermería y/o nurses de guardia, fueron analizadas con glucómetro: Precisión Q-I-D Medi–Sense (laboratorio Bayer), el cual se calibró en forma diaria.
]]> El aporte de glucosa inicial estaba entre 4 y 5 mg/kilo/minuto en lactantes y preescolares y era menor en niños mayores.Análisis estadístico
Los datos fueron analizados en el programa SPSS 11.0.
Las variables cuantitativas fueron analizadas con media, mediana, desvío estándar y semirecorrido intercuartílico. Las variables cualitativas fueron analizadas mediante tablas de frecuencias absolutas y relativas. Se calcularon tasas de mortalidad durante la estadía hospitalaria y de incidencia para los eventos de comorbilidad.
Para el análisis univariado se emplearon los tests de Kolmogorov–Smirnov, test de Student y test no paramétrico de Mann–Whitney; se utilizó test de Kruskal–Wallis para comparación de las medias de dos o más grupos independientes. Se estudiaron correlaciones entre variables numéricas a través del test t aplicando el coeficiente de correlación de Pearson.
Para el análisis multivariado se empleó la técnica de regresión logística binaria, con cálculo de odds ratio (OR) para cada uno de los factores independientes, con un intervalo de confianza del 95%. El análisis de sobrevida se realizó mediante la regresión de Cox y el estudio de tablas de sobrevida con el método de Kaplan–Meier, con su respectivo cálculo de RR aplicando un intervalo de confianza del 95%. En todos los tests se consideró significativo un valor p < 0,05.
Resultados
En el período de estudio comprendido entre mayo y noviembre del 2006 ingresaron a UCIN 513 pacientes, 140 críticamente enfermos, fueron incluidos 96; 44 pacientes se excluyeron por: tres por muerte encefálica, uno por sospecha de alteración primaria del metabolismo de los hidratos de carbono, uno por falla hepatocítica, uno por indicación de no reanimar, 31 por no obtener consentimiento y siete pacientes por no contar con el PRISM al ingreso.
En la tabla 1 se muestran las características de la población (n=96) en edad, sexo, diagnósticos al ingreso, requerimiento de inotrópicos, desarrollo de sepsis intrahospitalaria.
Se obtuvieron 1.099 muestras de glicemia.
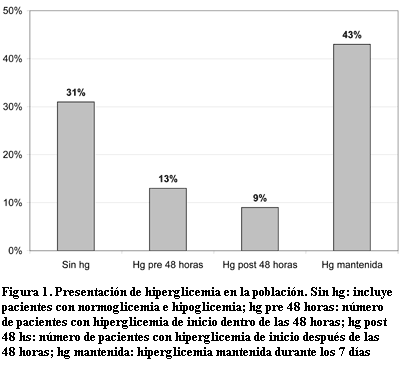
Presentaron hiperglicemia 65 pacientes (68%), 13 (20%) en las primeras 48 horas, con un valor medio de glicemia de 1,31 (DS±0,32) y una máxima de 1,98; en 9 pacientes (14%) se registró hiperglicemia después de las 48 horas del ingreso con un valor máximo de 1,78. Los 43 pacientes restantes (66%) presentaron hiperglicemia mantenida, con una media de glicemia de 1,27 (DS ± 0,38) y una máxima de 3,72.
El valor medio de Pico 1 fue de 1,49 (DS ± 0,31) y un máximo de 2,43.
El valor medio de Pico 2 fue de 1,39 (DS ± 0,35) y un máximo de 3,72.
La mediana del tiempo de hiperglicemia fue de 2 días (RIQ ± 2).
De los 13 pacientes que presentaron hiperglicemia en las primeras 48 horas, se distribuyeron en el rango 126-150 mg/dl el 31%, entre 151-180 mg/dl el 46% y mayor a 181 mg/dl el 23%.
De los 9 pacientes con hiperglicemia de inicio posterior a las 48 horas, el 56% presentó niveles entre 126-150 mg/dl y el 44% entre 151 y 180 mg/dl.
En los 43 casos que presentaron hiperglicemia mantenida la distribución por rangos de glicemia en las primeras 48 horas fue: entre 126-150 mg/dl el 57%, entre 151 – 180 mg/dl el 24% y mayor de 181 mg/dl el 19%; después de las 48 horas se distribuyeron: 126 – 150 mg/dl el 72%, entre 151-180 mg/dl el 21% y mayor a 181 mg/dl el 7%.
Presentaron hipoglicemia 13 pacientes (13%) y normoglicemia 18 pacientes (19%).
]]> En la figura 1 se muestra la distribución de los pacientes con normoglicemia e hiperglicemia y su momento de inicio.Fallecieron 10 pacientes (10%). En siete (70%) se comprobó hiperglicemia: en tres pacientes desde el ingreso, en tres con hiperglicemia mantenida y en uno después de las 48 horas.
El 60% de los pacientes fallecidos presentaron shock séptico.
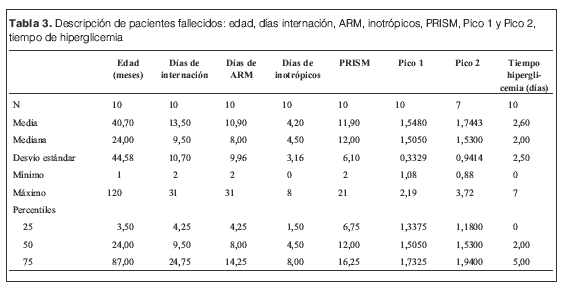
En la tabla 2 se muestra la descriptiva de pacientes fallecidos.
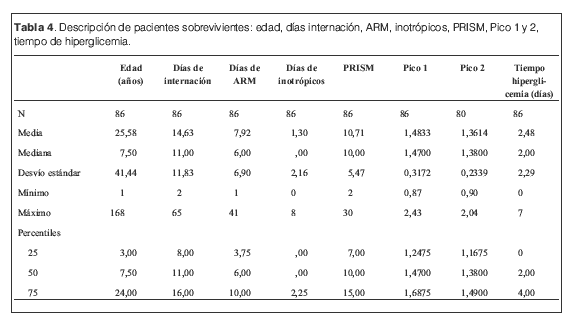
En la tabla 3 se describe la población de pacientes fallecidos y sus valores de Pico 1, Pico 2 y tiempo de hiperglicemia (media y DS); en la tabla 4 se muestran las características y valores de los sobrevivientes.
]]>
Comparando la población de sobrevivientes y no sobrevivientes en cuanto a la edad, días de internación, días de ARM, días de inotrópicos, PRISM, Pico 1, Pico 2 y tiempo de hiperglicemia se encontró que los pacientes fallecidos recibieron más días de inotrópicos en forma significativa (p< 0,001) (tabla 5).
Comparando los valores medios de glicemia en las primeras 24 horas, a las 48 horas y posterior, se encontró que los pacientes fallecidos presentaron un valor medio de glicemia posterior a las 48 horas mayor que los sobrevivientes (1,41 ± 0,59 versus 1,73 ± 0,50) en forma significativa (p = 0,005) (tabla 6).
Hallamos una tasa de mortalidad de 18.99 en pacientes con hiperglicemia de inicio dentro de las 48 horas, de 9.39 con inicio después de las 48 horas y de 3.28 en la hiperglicemia mantenida.
Se estableció una relación significativa entre riesgo de muerte - Pico 1 (p=0,0001) y Pico 2 (p=0,003). Como mejor predictor de riesgo de muerte, mediante el análisis de regresión logística de Cox, se encontró al Pico 2 (p=0,033), intervalo de confianza (IC) de 95% (1,1–10,8).
No se logró establecer relación entre los distintos grupos de corte definidos de hiperglicemia y riesgo de muerte. Tampoco se pudo establecer relación entre momento de inicio de hiperglicemia y riesgo de muerte.
En el análisis de correlación de múltiples variables se encontró relación entre tiempo de hiperglicemia con días de ARM (p <0,001), con requerimiento de inotrópicos (p <0,001) y con días de internación en UCIN (p=0,035).
En la figura 2 se muestra la relación tiempo de hiperglicemia y días de internación en CTI.
]]>Se observa que la hiperglicemia mantenida durante la internación aumenta la probabilidad de estadía en el CTI.
La hiperglicemia de inicio temprano se relacionó en forma significativa con más días de internación en UCIN (p=0,05).
No se pudo establecer relación entre rangos de hiperglicemia con: días de internación, días de ARM, requerimiento de inotrópicos y desarrollo de sepsis intrahospitalaria.
Se estableció relación entre tiempo de hiperglicemia y Pico 1 (p=0,0001) y con Pico 2 (p=0,001), se muestra en las figuras 3 y 4. Observamos que a medida que aumentan los valores de glicemia de Pico 1 y Pico 2 se relacionan con más días con hiperglicemia.
El Pico 2 también se correlacionó con mayor requerimiento de inotrópicos (p=0,05).
Discusión
En los trabajos sobre hiperglicemia en el paciente pediátrico crítico se consideran distintas definiciones de la misma, mayor a 120 mg/dl en el estudio de Faustino, mayor a 110 mg/dl para Wintergerst (5,7). Nosotros consideramos hiperglicemia los valores iguales o mayores a 126 mg/dl.
La prevalencia de hiperglicemia en nuestro estudio es de 68%. Esta cifra es similar a la encontrada por Faustino, con una prevalencia de 75% en una población de 942 niños (5).
Wintergerst encontró una prevalencia mayor de 86,7% en una población de 1.094 pacientes, con un límite de glicemia menor al nuestro (7).
]]> Srinivasan, con una definición igual a la nuestra y una población comparable de 152 pacientes, encontró una prevalencia menor de 54% (6).La mayoría de la población (66%) presentó hiperglicemia mantenida durante los 7 días del estudio, predominando el rango de glicemia entre 126–150 mg/dl. Los pacientes que presentaron hiperglicemia en las primeras 48 horas se distribuyeron de forma similar en los tres rangos establecidos y en los que inició después de las 48 horas se dividió entre los grupos de 126-150 mg/dl y 151-180 mg/dl en forma similar.
La mortalidad en nuestro estudio fue comparable a la descrita por Srinivasan: 15% (6).
De los 10 pacientes fallecidos, ocho de ellos presentaron un PRISM alto al ingreso, con una media mayor a 12, con un alto riesgo de mortalidad (12). De los dos pacientes con PRISM bajos al ingreso, uno desarrolló una sepsis intrahospitalaria a Serratia y el otro presentó una micosis sistémica (mucormicosis) con alta mortalidad.
Los pacientes fallecidos presentaron valores medios de glicemia más altos después de las 48 horas (173 mg/dl ± 0,50) en relación a los sobrevivientes (141 mg/dl ± 0,59) en forma significativa (p=0,005).
Pensamos que los valores altos de glicemia después de las 48 horas traducen la situación de estrés persistente a la que se encuentra sometido el paciente crítico con alto riesgo de muerte.
Srinivasan encuentra una mediana de glicemia alta a las 24 y 48 horas y durante todos los días de internación en los pacientes fallecidos (6).
Se estableció una relación significativa entre riesgo de muerte y los picos de hiperglicemia, se encontró como mejor predictor de riesgo de muerte al Pico 2 mediante una regresión logística de múltiples variables. Srinivasan encontró en su estudio una asociación entre el valor más alto de glicemia al ingreso y riesgo de morir (6).
Los pacientes fallecidos muestran una tendencia a mantener cifras de hiperglicemia altas luego de las 48 horas así como valores mayores de Pico 2 (153 mg/dl) en comparación con los sobrevivientes (135 mg/dl), aunque la diferencia no es estadísticamente significativa (p=0,30).
En este estudio no se pudo establecer una relación entre el inicio y los rangos de hiperglicemia con mortalidad. La bibliografía analizada, sin embargo, muestra relación entre niveles de glicemia e incremento en la mortalidad. Faustino encontró mayor riesgo de morir en pacientes con glicemias mayores a 150 mg/dl a las 24 horas del ingreso y con glicemias mayores a 120 mg/dl a los 10 días (5). Srinivasan concluye que una hiperglicemia mayor a 150 mg/dl a las 24 horas del ingreso se relaciona con mayor riesgo de morir (6). Wintergest encuentra una relación entre riesgo de morir y glicemias mayores de 110 mg/dl durante toda la internación (7).
]]> Con respecto a los parámetros que se consideraron para evaluar la morbilidad: días de internación, días de ARM, requerimiento de inotrópicos y desarrollo de sepsis intrahospitalaria, se estableció relación entre tiempo de hiperglicemia con días de ARM, con días de inotrópicos y con días de internación. El grupo de pacientes que requiere soporte ARM y apoyo inotrópico es una población que aún no logra estabilizarse, con un alto nivel de estrés, manteniendo alteraciones en mediadores inflamatorios y hormonales, siendo la hiperglicemia persistente una consecuencia.Faustino encontró relación entre los valores más altos de glicemias y más días de internación y Wintergerst estableció relación entre glicemias mayores de 200 mg/dl y más días de internación en la UCI (5,7).
Dado que en este estudio no se pudo determinar el valor de glicemia relacionado con el incremento de la morbimortalidad, proponemos continuar este estudio con una población mayor con el fin de completar los objetivos propuestos.
Si bien no era el objetivo inicial el análisis de hipoglicemia, la misma estuvo presente en el 13% de la población, comparable al estudio de Wintergerst con una prevalencia del 18,6% (7).
El 50% de los pacientes que presentaron hipoglicemia eran menores de 3 meses, estableciéndose una relación significativa entre edad e hipoglicemia (p=0,014).
Conclusiones
La hiperglicemia de estrés es una alteración frecuente en el paciente crítico, presente en el 68% de la población analizada.
La hiperglicemia persistente con cifras mayores a 126 mg/dl es un marcador de gravedad y se asoció con más días de asistencia respiratoria mecánica, requerimiento de inotrópicos y días de internación.
Un valor de glicemia mayor a 126 mg/dl después de las 48 horas del ingreso es un marcador de riesgo de muerte.
Dada la persistencia de glicemias mayores a 126mg/dl, creemos necesario mantener una monitorización estrecha de la glicemia durante la fase crítica de internación en la UCI.
]]> AgradecimientosA la profesora adjunta de UCIN Dra. Silvana Mercado.
A todo el personal de UCIN que colaboró con nuestro trabajo: auxiliares y licenciadas en enfermería, médicos de guardia y supervisión médica. A todos los niños y padres que ingresaron en el estudio.
Referencias bibliográficas
1. Mizrock B. Alterations in carbohydrate metabolism during stress: a review of the literature. Am J Med 1995; 98: 75-107.
2. Van Waardenburg D, Jansen T, Vos G, Buurman W. Hyperglycemia in children with meningococcal sepsis and septic shock: the relation between plasma levels of insulin and inflammatory mediators. J Clin Endocrinol Metab 2006; 91(10): 3916-21.
3. Inzucchi S, Golderrg P, Dzuira J, Siegel M, Lee M, Halickman J, et al. Risk factors for poor glycemic control in a medical intensive care. Diabetes 2003; 52 (1): A96.
]]>4. Van Den Berghe G, Wouters P, Bouillon R. Outcome benefit of intensive insuline therapy in the Critically ill: Insuline dose versus glycemic control. Crit Care Med 2003; 31 (2): 359-66.
5. Faustino E, Apkon M. Persistent hyperglycemia in critically ill children. J Pediatr 2005; 146 (1): 30-4.
6. Srinivasan V, Spinella PC, Drott H, Roth C, Helfaer M, Nadkarni V. Association of timing, duration and intensity of hyperglycemia with intensive care unit mortality in critically ill children. Pediat Crit Care Med 2004; 5 (4): 329-36.
7. Wintergerst K, Buckingham B, Gandrud L. Association of hypoglycemia, hyperglycemia and glucosa variability with morbidity and death in the Pediatric Intensive Care Unit. Pediatrics 2006; 118 (1): 173-9.
8. Branco R, Garcia PC, Piva J. Glucose level and risk of mortality in pediatric septic Shock. Pediatr Crit Care Med 2005; 6(4): 470–2.
9. Van Den Berghe G, Wouters P, Weekers F. Intensive Insulin therapy in critically ill patients. N Engl J Med 2001; 345: 1359-67.
10. Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 2000; 23 Suppl 1: S4-19.
11. Goldstein B, Giroir B, Randolph A; International Consensus Conference on Pediatric Sepsis. International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med 2005; 6 (1):2-8.
12. Pollack MM. Pediatric Risk of Mortality (PRISM) Score. Crit Care Med 1988; 16: 1110–6.
13. Ruiz Lopez M, Serrano A. Coma neurológico. En: Ruza F. Tratado de Cuidados Intensivos Pediátricos. 3 ed. Madrid: Capitel, 2003: 922–8.
Correspondencia: Dra. Elsa Tangari
Correo electrónico: etangari@montevideo.com.uy