
CASO CLÍNICO
Arch Pediatr Urug 2006; 77(1): 29-33
Pseudohipoaldosteronismo transitorio secundario a pielonefritis con reflujo vesicoureteral severo en un lactante
DRAS. MARíA JOSé RODRíGUEZ 1, MARINA CAGGIANI 2, IVONNE RUBIO 3
El pseudohipoaldosteronismo (PHA) secundario transitorio aparece como consecuencia de la resistencia del túbulo renal a la acción de la aldosterona en niños con infecciones del tránsito urinario y/o uropatía obstructiva. Presentamos el caso clínico de un lactante de 4 meses, que se presenta con un segundo episodio de deshidratación, hiperkalemia, hiponatremia y acidosis metabólica habiéndose descartado una hiperplasia suprarrenal congénita mediante valores plasmáticos de ACTH, 17-OH progesterona y cortisol normales. El urocultivo confirmó una infección del tracto urinario (ITU) a enterobacter, y los estudios anatómicos mostraron una ureterohidronefrosis izquierda con reflujo vesicoureteral (RVU) grado V. El centellograma con DMSA mostró un riñón izquierdo hipoplásico, con aporte de 13% a la funcionalidad renal total. El PHA secundario fue confirmado con niveles de renina y aldosterona plasmática elevados. Se realizó tratamiento médico-quirúrgico, con nefrectomía izquierda cursando con buena evolución clínica y normalización de los exámenes de laboratorio.
Palabras clave: PSEUDOHIPOALDOSTERONISMO
INFECCIONES URINARIAS
PIELONEFRITIS
REFLUJO VESICOURETERAL
LACTANTE
Summary
Secondary transitory pseudohypoaldosteronism (PHA) appears as a consequence of a tubular renal resistance to aldosterone in children with urinary infections and/or obstructive uropathy. The story of a 4 month-old child who had its second episode of dehydration, hyperkalemia, hyponatremia and metabolic acidosis without congenital suprarenal hyperplasia with normal ACTH, 17-hydroxiprogesterone and cortisol is presented. Urine culture showed Enterobacter and the studies revealed a grade V reflux. The DMSA renal scan showed a hypoplasic left kidney with an overall function of 13%. The secondary PHA was confirmed with elevated levels of renin and aldosterone. Medical and surgical treatment was realized with left nephrectomy with good evolution afterwards and normalization of lab studies. ]]>
Key words: PSEUDOHYPOALDOSTERONISM
URINARY TRACT INFECTIONS
PYELONEPHRITIS
VESICO-URETERAL REFLUX
INFANT
Objetivo
El objetivo de este trabajo es presentar un caso clínico poco frecuente, en un lactante que desarrolla un cuadro de hiponatremia severa e hiperpotasemia; como consecuencia de un pseudohipoaldosteronismo secundario a un RVU severo con infección urinaria. Esta es la primera comunicación nacional de esta enfermedad.
Introducción
El pseudohipoaldosteronismo es un síndrome heterogéneo y poco frecuente que resulta de la resistencia de los órganos efectores a la acción de la aldosterona. Es por esto que sus principales características son la presencia de hiponatremia, hiperkalemia y acidosis metabólica con niveles de aldosterona anormalmente elevados. Descrito por Cheek y Perry en 1958 (1), fue clasificado por Kuhnle (2) en tres subtipos: pseudohipoaldosteronismo (PHA) tipos I, II y III.
]]> El PHA tipo I se caracteriza por tempranas y severas manifestaciones de pérdida de sal, hiperkalemia, acidosis metabólica, deshidratación y activación del sistema renina-angiotensina-aldosterona (SRAA) asociado a una función adrenal normal. Los niveles de aldosterona plasmática así como la actividad de renina plasmática son elevados, demostrando la resistencia periférica a su acción. El PHA es heterogéneo y ha sido dividido en por lo menos dos entidades en base al mecanismo de herencia y fenotipo de la enfermedad. En el PHA tipo I forma múltiple las mutaciones han sido identificadas en el gen que codifica el canal de sodio epitelial de la membrana (ENAC) o canal de sodio amiloride sensible, en la subunidad a codificada en el cromosoma 12, y de las subunidades b y d codificadas en el cromosoma 16, presentando un patrón de herencia autosómica recesiva. En esta variante de la enfermedad, la alteración se produce en todos los órganos efectores por lo que presenta afectación a nivel renal, colónica y glándulas y por tal motivo es diagnóstico diferencial de la fibrosis quística. El PHA tipo I forma renal, presenta un patrón de herencia autosómica dominante, y se caracteriza por presentar mutaciones en el gen que codifica para el receptor renal de la aldosterona y, por lo tanto, afecta solamente al parénquima renal.El PHA tipo II, también denominado síndrome de Gordon o síndrome de hipertensión familiar e hiperkalemia, se caracteriza por la asociación de hipertensión, hiperkalemia y su corrección con bajas dosis de diuréticos de tipo tiazidas. Una leve acidosis metabólica hiperclorémica y niveles suprimidos de renina se asocian a este síndrome. Han sido identificadas mutaciones (3) y delecciones en dos miembros de la familia de quinasas libres de lisina: WNK (WNK 1 y WNK 4) a nivel de los cromosomas 1, 12 y 17 con un patrón de herencia autosómica dominante en las familias afectadas. WNK 4 inhibe la reabsorción de sodio y la secreción de potasio, mediante la inhibición del co-transporte sodio/cloro (NCC), y de canales de potasio apical: ROMK, respectivamente. Las mutaciones observadas tienen efectos opuestos ya que disminuye la inhibición de Na/Cl por lo que aumenta la reabsorción de cloro y aumenta la inhibición de ROMK, disminuyendo la secreción de potasio (4).
El PHA tipo III, o también denominado PHA secundario ha sido descrito en niños con uropatía obstructiva y/o reflujo vesicoureteral, así como también en niños con pielonefritis aguda en ausencia de uropatía (5-9). Los mecanismos involucrados en la resistencia transitoria a la aldosterona no han sido aún bien dilucidados. Sin embargo, basándose en el conocido efecto inhibidor del Transforming Growth Factor-b (TGF-b) sobre la sensibilidad del túbulo colector a la aldosterona, se postula que niveles aumentados del mismo durante el proceso infeccioso serían el determinante de la resistencia. Por lo tanto se produciría una resistencia periférica a la acción de la aldosterona en el contexto de una nefropatía con afectación tubular.
El reflujo vesicoureteral es una enfermedad hereditaria, viéndose en un 0,8-1,3% de la población general y en el 27-35% de los hermanos de niños con RVU.
El RVU severo se puede asociar a otras malformaciones congénitas de la vía urinaria como hipodisplasia renal, debido a una alteración de la nefrogénesis.
Así también, el 15% de los niños con riñón displásico, multiquístico o agenesia renal presentan RVU en el riñón contralateral (9).
Historia clínica
SC, 4 meses, sexo masculino, procedente de Maldonado. Antecedentes familiares: hermano fallecido por trisomía 18. APN: Producto de 4ª gestación, embarazo bien controlado y tolerado; ecografías prenatales normales. Recién nacido a término, 39 semanas, peso al nacer 3.600 g. Talla: 51 cm. Perímetro craneano: 36,5 cm. Sin enfermedad perinatal. Alimentado a PDE. Buen crecimiento y desarrollo.
Antecedentes personales: internación a los 2 meses de vida por episodio de convulsión tónico-clónica generalizada. Comenzó 3 días previos al ingreso con rechazo al alimento y fiebre. Se constató hiponatremia 108 mEq/l e hiperpotasemia de 7,08 mmol/l, planteándose insuficiencia suprarrenal congénita, por lo cual se inició tratamiento de sustitución hormonal y reposición hidrosalina. Durante la internación se diagnóstico otitis media aguda, por lo cual recibió ampicilina durante 10 días. Con valores de cortisol, ACTH y 17-OH progesterona normales, se suspende tratamiento hormonal con buena evolución posterior. Ionograma al alta: natremia 136 mEq/l, Potasemia 4,7 mEq/l.
Enfermedad actual: comienza 72 horas previas al ingreso con infección respiratoria aguda alta, agregando en la evolución rechazo al alimento y depresión de conciencia. No presenta fiebre, vómitos ni diarrea. Consulta en hospital de Maldonado, donde se constata deshidratación, depresión de conciencia, hiponatremia de 117 mEq/l e hiperpotasemia de 6,9 mEq/l. Se realiza reposición hidroelectrolítica con solución 90 y es derivado al Departamento de Emergencia (DEP) del Centro hospitalario Pereira Rossell (CHPR). Examen físico a su ingreso en DEP: hiporreactivo, normotérmico, bien perfundido. Peso 5.400 g (p 25), talla 62 cm (p 10). Piel y mucosas: pliegue normoelástico, mucosas secas, panículo conservado, hipoturgente. Psiconeuromuscular: FA deprimida, tendencia al sueño, no rigidez de nuca. Sell negativo. Tono, fuerzas y reflejos osteotendinosos normales. Genitales externos: masculinos, anatómicamente normales. Abdomen: depresible, sin visceromegalias. Cardiovascular: ritmo regular de 140 cpm. Ruidos bien golpeados, sin soplos. Pulsos simétricos. Presión arterial: 100/60 mmHg. Pleuropulmonar: sin síndrome funcional respiratorio, auscultación normal.
]]> Exámenes de laboratorio al ingreso:Ionograma: Na+ 123 mEq/l; K+ 6,7 mEq/l; Cl: 108 mEq/l.
Gasometría arterial: pH: 7,31; pO2: 129,8 mmHg; pCO2 22,8 mmHg; HCO3 11,3 mmol/l. BE: -12,6. Sat 98,4%.
Azoemia 0,40 g/l y creatininemia 0,54 mg/dl.
Hemograma: glóbulos blancos: 12.500 elementos/mm3, hematocrito: 30,1, hemoglobina: 10,1 g/dl, plaquetas: 556.000 elementos/mm3.
Ingresa a la unidad de reposición y estabilización (URE) del Centro Hospitalario Pereira Rossell, donde se realizó corrección de la hiponatremia sintomática con cloruro de sodio hipertónico al 3%, según fórmula. Se inició tratamiento corticoideo intravenoso con hemisuccinato de hidrocortisona con planteo clínico presuntivo de hiperplasia suprarrenal congénita.
Ingresa a Clínica Pediátrica “C” donde se realizaron exámenes que muestran:
Ecografía renal: ureterohidronefrosis izquierda.
Urocultivo: > 100.000 elementos/mm3. UFC: Enterobacter s/p.
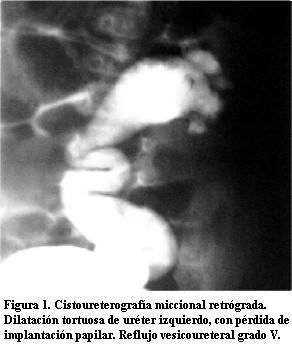
Cistoureterografía miccional retrógrada: RVU grado V a izquierda (figura 1).
]]>
Centellograma renal con DMSA: Riñón derecho: morfología y funcionalidad conservada, 87%. Riñón izquierdo: hipotrófico con funcionalidad disminuida, aportando el 13% a la funcionalidad renal.
Los valores hormonales mostraron niveles de ACTH, cortisol y 17-OH progesterona normales; con aldosterona plasmática elevada y renina levemente elevada (tabla 1).
Tratamiento: se instauró tratamiento médico en base a pecho directo exclusivo, cortisol vía oral a una dosis de 5 mg cada 8 horas y antibioticoterapia intravenosa.
Evolución: al octavo día de antibioticoterapia presenta curva de peso estacionario, y picos febriles de 38ºC, por lo que se solicita nuevo urocultivo desarrollando > 100.000/mm3 UFC de Klebsiella multirresistente, sensible a cefuroxime por lo cual se inicia este antibiótico 150 mg/kg/día por vía intravenosa en tres dosis, con buena evolución posterior y urocultivos de control estériles. Durante el tratamiento de sustitución hormonal presentó rechazo al alimento, vómitos y fontanela anterior bombé en apirexia. Se realizó ecografía transfontanelar que fue normal e ionograma, con valores de natremia normales. Con valores normales de ACTH, cortisol y 17-OH progesterona se suspendió el tratamiento corticoideo.
Se realizó nefrectomía izquierda, dada la escasa funcionalidad renal. Presentó excelente evolución en el postoperatorio, con ionogramas y función renal de control normales.
La anatomía patológica de la pieza resecada mostró: en la microscopia, riñón que mide 5 x 2 x 2 cm, con dilatación de pelvis renal. Al corte, parénquima córtico medular remanente de hasta 1 cm con cálices y pelvis renal dilatada, con sector de estenosis de uréter. En la microscopía: secciones correspondientes a riñón que presenta fibrosis glomerular y periglomerular, arteriolas de paredes gruesas, intersticio con denso acúmulo linfoideo con centros germinativos y túbulos atróficos; cálices y pelvis con fibrosis e infiltrado mononuclear. En suma: hidronefrosis, nefropatía por reflujo.
Discusión
]]> La resistencia a la aldosterona que acompaña a las malformaciones del tracto urinario ha sido reportada con o sin pielonefritis asociada. Sin embargo, dada la importancia del diagnóstico e inicio temprano de la corticoterapia en la mortalidad y evolución de la enfermedad, el primer planteo diagnóstico frente a un síndrome pierde sal con hiponatremia e hiperpotasemia, a pesar de tener valores plasmáticos previos normales fue el de insuficiencia suprarrenal congénita.Existen varias enfermedades que se manifiestan como hiponatremia, hiperpotasemia y acidosis metabólica en un lactante (10). La hiperplasia adrenal congénita es la causa más frecuente del grupo y en su mayoría causada por deficiencia de 21-OH hidroxilasa. Otros estados de insuficiencia adrenal, pueden estar determinados por hipoplasia adrenal o sangrado. El hipoaldosteronismo hiporeninémico o acidosis tubular renal tipo IV, tan frecuentemente observado en pacientes diabéticos con nefropatía, es una entidad rara en los niños. El pseudohipoaldosteronismo aparece como una falta de repuesta del túbulo renal a la acción de la aldosterona en lactantes con infección del tracto urinario con o sin uropatía asociada.

En una serie de lactantes con pielonefritis (n=50), el 34% desarrollaron PHA transitorio secundario, siendo todos menores a 3 meses y de sexo masculino. El riesgo de padecer la enfermedad y de trastornos hidroelectrolíticos severos es edad dependiente, disminuyendo considerablemente luego de los 3 meses de no presentar malformaciones asociadas (11).
Nuestro paciente presentó todos los factores de riesgo para PHA secundario: edad, sexo, RVU severo e infección urinaria.
En el primer episodio, retrospectivamente pensamos que el paciente cursó una pielonefritis no diagnosticada, con pseudohipoaldosteronismo secundario como causa de las disionías; evolucionando a la mejoría probablemente debido al tratamiento con ampicilina instaurado por la otitis media aguda.
Los valores hormonales plasmáticos del eje córtico suprarrenal previos normales, la evolución posterior y la reiteración del cuadro asociado a infección urinaria, nos orientó fuertemente hacia la búsqueda de nefropatías con afectación tubular renal, y a la confirmación del PHA secundario transitorio. Frente al hallazgo de infección urinaria, asociada a una hidroureteronefrosis izquierda con RVU Grado V homolateral; valores plasmáticos de: ACTH y Cortisol normales y elevados de renina y aldosterona, se descartó la HSC, confirmando el PHA secundario a infección urinaria con RVU severo.
Ha sido postulado que en el PHA secundario existe, al momento del diagnóstico, una fracción excretada de potasio no significativamente diferente de los controles normales, mientras que existiría una fracción excretada de sodio significativamente mayor que los controles. Esto determina una relación UK/UNa disminuida, la cual se mantiene a pesar del tratamiento médico y/o quirúrgico adecuado, mientras que el ionograma y la gasometría se normalizan.
Como se puede apreciar en la tabla 1, los valores de natriuria son elevados (> 20 mEq/l) determinando una relación UK/UNa disminuida. Otros autores proponen realizar el índice aldosterona plasmática/potasio plasmático, para valorar el efecto del potasio plasmático sobre la aldosterona. El aumento de este índice, en combinación con una relación UK/UNa disminuida lleva a concluir que tanto la hiponatremia como la hiperpotasemia se generan como consecuencia de una falta de respuesta del túbulo renal a la aldosterona (12).
]]> El mecanismo por el cual se produce esta resistencia aún permanece desconocido, algunos autores postulan niveles aumentados de TGF-beta, otros plantean que el daño intersticial producido por la obstrucción crónica determinaría alteraciones en el receptor tubular distal de aldosterona o indirectamente por alteraciones hormonales intrarrenales como prostaglandinas o del sistema kinina-kalikreina (13,14).Cualquiera sea la naturaleza de la disfunción, su incidencia en concomitancia con la uropatía obstructiva puede ser atribuida a las características fisiológicas de este período. En los primeros meses de vida se requieren niveles elevados de aldosterona para la reabsorción distal de sodio y mantenimiento de un adecuado balance iónico debido a la inmadurez tubular de esta edad.
Si a un túbulo inmaduro se le suma el agravio de una uropatía con o sin IU se determinan las condiciones de aparición de una disfunción del mismo, con las consecuentes alteraciones electrolíticas y ácido-base como las observadas en este caso clínico.
Referencias bibliográficas
1. Cheek Db, Perry Jw. A salt wasting syndrome in infancy. Arch Dis Child 1958; 33: 252.
2. Bulchman G, Kuhnle U. Transient pseudohypoaldosteronism secondary to posterior urethral valves. Case resport and review of literature. Eur J Pediatr Surg 2001; 11: 277-9.
3. Hadchouel J, Delaloy C, Jeunemaitre X. WNK1 and WNK4, new players in salt and water homeostasis Med Sci 2005; 21(1): 55-60.
4. Golbang AP, Munyhy M. A new kindred with pseudohypoaldosteronism type II and a novel mutation (564D>H) in the acidic motif of the WNK4 gene.Hypertension 2005; 46(2): 295-300.
5. Rodríguez-Soriano J, Vallo A, Castillo G. Transient pseudohypoaldosteronism secondary to obstructive uropathy in infancy. J Pediatr 1983; 103: 375-80.
6. Rodríguez-Soriano J, Vallo A, Castillo G. Normokalemic pseudohypoaldosteronism is present in children with acute pielonephritis. Acta Paediatr 1992; 81: 402-6.
7. Rodríguez-Soriano J. Potassium homeostasis and its disturbances in children. Pediatr Nephrol 1995; 9: 364-74.
8. Schoen EJ, Bhatia S. Transient pseudohypoaldosteronism with hyponatreia-hyperkalemiain infant urinary tract infection. J Urol 2002; 167: 680-2.
9. Hin Chliffe S, Chan Y. Renal Hypoplasia and postnatally acquired cortical lossing children with vesicoureteral reflux. Pediatr Nephrol 1992; 6: 439-44.
10. Heijden AJ, Versteegh F. Acute tubular disfunction in infants with Obstructive Uropathy. Acta Paediat Scand 1985; 74: 589-94.
11. Melzi Ml, Guez S. Acute pyelonephritis as cause of hyponatremia/hyperkalemia in young infants with urinary tract malformation. Pediatr Inf Dis J 1995; 14: 56-9.
12. Kurtzman N. Acquired distal renal tubular acidosis. Kidney Int 1983; 24: 807-19.
13. Rodríguez-Soriano J. New insights into the pathogenesis of renal tubular acidosis, from functional to molecular studies. Pediatr Nephrol 2000; 14: 1121-36.
14. Battle DC, Arruda. Hiperkalemic distal tubular renal acidosis associated with obstructive uropathy. N Engl J Med 1981; 304: 373-80.
]]> Correspondencia: Dra. María José Rodríguez
E-mail: marajosr@yahoo.com