Artículo original
¿Es seguro realizar la cirugía de revascularización miocárdica precozmente luego del cateterismo?
Is it safe to perform coronary artery bypass surgery early after catheterization?
Dres. Victor Dayan Eidlin, Gerardo Soca, Fernando Genta, Roberto Stanham,
Jorge Mariño, Alvaro Lorenzo
Recibido Mar 2, 2016; aceptado Abr 5, 2016.
Resumen
Fundamentos y objetivos: existen reportes que vinculan la cirugía coronaria precoz luego de la coronariografía a falla renal aguda posoperatoria. Sin embargo, no existe evidencia concluyente acerca de la relación directa entre cirugía coronaria precoz y mortalidad posoperatoria. Nuestro objetivo fue evaluar la relación entre la cirugía coronaria precoz (dentro de las 24 horas de la coronariografía) y la evolución posoperatoria.
Método: se seleccionaron pacientes sometidos a cirugía de revascularización coronaria aislada operados entre enero de 2006 y diciembre de 2014. Comparamos las características demográficas entre los pacientes sometidos a cirugía precoz versus no precoz. Evaluamos las siguientes variables evolutivas: mortalidad operatoria, tiempo de asistencia ventilatoria, uso de inotrópicos, tiempo de internación en cuidados intensivos y requerimiento de hemodiálisis.
Resultados: se incluyeron un total de 2.039 pacientes (cirugía precoz en 382). Aquellos operados dentro de las 24 horas eran más jóvenes, con menor proporción de mujeres y con mayor incidencia de ángor inestable e inestabilidad hemodinámica. La cirugía precoz resultó ser predictora de mortalidad operatoria solo en aquellos pacientes con creatinina preoperatoria ³ 1,2 mg/dl (OR=2,81; IC 95% 1,03-7,68). No encontramos asociación con el resto de las variables evolutivas a excepción del mayor uso prolongado de inotrópicos/vasopresores en pacientes sometidos a cirugía precoz. ]]>
Conclusiones: la cirugía de revascularización aislada realizada precozmente luego de la coronariografía en pacientes con cifras normales de creatinina (menor a 1,2 mg/dl) puede ser realizada de forma segura y no se asocia a mayor mortalidad operatoria.
Palabras clave:
REVASCULARIZACIÓN MIOCÁRDICA
EVALUACIÓN DE RIESGO
Summary
Objectives: cardiac surgery performed early after coronariography has been associated with acute renal failure. Nonetheless, there is no solid evidence regarding its association with operative mortality. Our objective was to evaluate the association between early coronary surgery and postoperative outcomes.
Methods: patients who underwent isolated coronary artery revascularization between January 2006 and December 2014 were selected from our database. Baseline characteristics were compared between patients who underwent surgery within 24h of coronariography and those in whom surgery was performed afterwards. The following postoperative outcomes were extracted and compared between both groups: operative mortality, time of assisted ventilation, inotrope use, stay in intensive care unit, stay in intensive care unit, and hemodyalisis requirement.
Results: we included 2039 patients (early surgery in 382 patients). Patients operated early were younger, less frequently female and with higher incidence of unstable angina and hemodynamic instability. Early surgery was found to be an independent predictor for operative mortality only in patients with preoperative creatinine ³ 1.2 mg/dl (OR=2.81; IC 95% 1.03-7.68). No association was found between early surgery and other postoperative outcomes with the exception of greater use of inotropes.
Conclusions: isolated coronary artery revascularization may be safely performed within 24 h of coronariography and does not increase operative mortality in patients with normal preoperative levels of creatinine.
La falla renal aguda (FRA) se asocia a efectos deletéreos en el posoperatorio de cirugía cardíaca(1,2). La nefropatía inducida por contraste (NIC) luego de la cineangiocoronariografía (CACG) es una causa frecuente de FRA en este contexto y dependerá del monto de contraste administrado así como de la función renal previa del paciente(3). Existen varios estudios que reportan acerca del riesgo aumentado de FRA con la cirugía precoz (antes de las 24 h siguientes a la CACG)(4-6). Los criterios utilizados para definir FRA en los estudios son diversos, lo que resulta en un rango reportado de incidencia que va desde 7%(7) hasta 40%(8). Ninguno de los estudios mencionados es capaz de concluir fehacientemente el riesgo independiente de la cirugía precoz en pacientes sometidos a cirugía de revascularización miocárdica (CRM) aislada en la mortalidad operatoria. Dada la variabilidad en las definiciones utilizadas a nivel internacional, lo que dificulta su aplicación a nivel local para la toma de decisiones, nos propusimos evaluar el riesgo de la cirugía precoz coronaria en eventos duros como son la mortalidad operatoria, requerimientos de hemodiálisis, tiempo de internación en cuidados intensivos, tiempo de ventilación asistida y uso prolongado de inotrópicos/vasopresores. Teniendo en consideración el riesgo de NIC luego de la CACG, creamos un segundo modelo de estudio para pacientes con creatininemia basal alterada (mayor o igual a 1,2 mg/dl) sabiendo que se ha demostrado que pacientes con estas cifras tienen mayor riesgo de FRA y mortalidad operatoria(9). Utilizamos la creatininemia basal con el fin de evitar introducir criterios no homogéneos en la literatura para falla renal preoperatoria y además porque es una variable de manejo de rutina por el médico tratante, teniendo por ende mayor impacto en el algoritmo terapéutico de estos pacientes.
Principales aportes
Material y método
Este estudio ha sido elaborado siguiendo las normas y recomendaciones de la Declaración de Helsinki. Dada su naturaleza retrospectiva la comisión evaluadora institucional exime la necesidad de consentimiento informado escrito. Es un estudio retrospectivo de cohorte en el que se pretendió evaluar el impacto de la cirugía precoz (realizada dentro de las 24 horas de la CACG) versus no precoz en varios resultados posoperatorios. Como resultado primario evaluamos la mortalidad operatoria. Dentro de los secundarios se evaluó el uso prolongado de inotrópicos/vasopresores, tiempo de ventilación asistida, tiempo de internación en unidad de cuidados intensivos (UCI) y requerimiento de hemodiálisis. Se incluyeron pacientes sometidos a CRM aislada operados entre enero de 2006 y diciembre de 2014. Se excluyeron pacientes en diálisis. Se definió como mortalidad operatoria aquella acaecida dentro de los 30 días luego de la cirugía o durante su internación si la misma supera dicho plazo. Uso prolongado de inotrópicos/vasopresores se definió cuando supera las 12 horas luego de la cirugía. Ventilación asistida se definió como el requerimiento de ventilación tanto invasiva (intubación orotraqueal) como no invasiva.
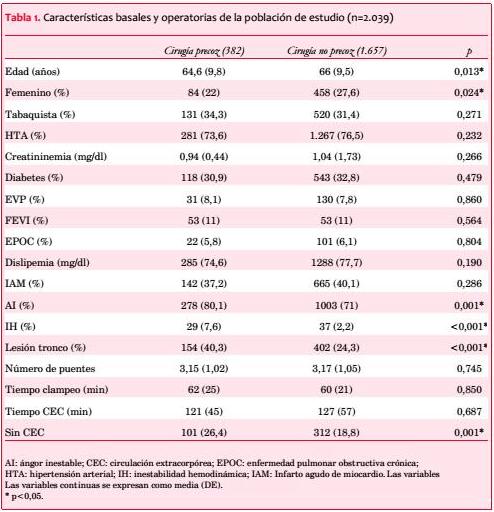
Se recolectaron las siguientes variables basales y operatorias de los pacientes incluidos: edad, sexo, tabaquismo, hipertensión arterial (HTA), enfermedad pulmonar obstructiva crónica (EPOC), enfermedad vascular periférica (EVP), diabetes, dislipemia, infarto agudo de miocardio (IAM) previo, ángor inestable, creatininemia preoperatoria, fracción de eyección del ventrículo izquierdo (FEVI) preoperatoria, inestabilidad hemodinámica preoperatoria (definida como el requerimiento de inotrópicos/vasopresores hasta la cirugía), número de puentes (anastomosis distales), incidencia de lesión de tronco, tiempo de clampeo, cirugía realizada sin circulación extracorpórea (CEC) y tiempo de CEC.
La CACG se realizó habitualmente mediante acceso radial derecho. Típicamente, se obtuvieron cuatro proyecciones de la arteria coronaria izquierda y dos de la derecha. Se efectuó ventriculografía en todos los pacientes excepto en aquellos con falla renal severa. Se administró suero salino (1 litro) 12 horas antes y luego de la CACG.
De las variables posoperatorias se registraron las siguientes: mortalidad operatoria, tiempo de internación en UCI, tiempo de ventilación asistida, sangrado total, creatininemia posoperatoria al alta de UCI, incidencia de infección esternal profunda, uso prolongado de inotrópicos/vasopresores y requerimiento de hemodiálisis.
Las variables categóricas se reportaron como frecuencia (%) y se compararon mediante chi cuadrado; las variables continuas como media (desvío estándar) y se compararon mediante test “t” de Student para variables independientes. Dada la no homogeneidad entre las características basales de ambos grupos, utilizamos regresión logística para el ajuste de covariables (edad, sexo, diabetes, IAM previo, FEVI, creatininemia preoperatoria, inestabilidad hemodinámica, ángor inestable, cirugía precoz, sin CEC) y de esta forma evaluar si la cirugía precoz es predictora de mortalidad operatoria, uso prolongado de inotrópicos/vasopresores y duración de ventilación asistida. Se ingresaron en el modelo multivariado aquellas variables con una significancia <0,1 en el análisis univariado. Se consideró como significativo una p £0,05.
Resultados
Desde enero de 2006 a diciembre de 2014 se operaron un total de 2.039 pacientes que requirieron cirugía coronaria aislada. Se operaron dentro de las 24 horas del cateterismo el 18,7% (382) de los mismos. Las características basales de los pacientes se muestran en la tabla 1. Aquellos pacientes operados dentro de las 24 horas eran más jóvenes (64,6±9,8 vs 66±9,5 años, p=0,013), con menor proporción de mujeres (22% vs 27,6, p=0,024) y con mayor incidencia de ángor inestable (80,1% vs 71%, p=0,001) e inestabilidad hemodinámica (7,6% vs 2,2%, p<0,001) (tabla 1).
De la evolución posoperatoria se destaca que el análisis no ajustado de los pacientes operados precozmente resultó en mayor mortalidad operatoria (6,3% vs 3,9%, p=0,036), tiempo de ventilación asistida (18,7 h vs 15,2 h, p=0,031), y uso prolongado de inotrópicos/vasopresores (78,3% vs 68,8%, p<0,001). Tanto el valor de creatininemia al alta de UCI así como la incidencia de hemodiálisis posoperatoria fueron similares entre ambos grupos (tabla 2). Del total de pacientes, 1.895 tenian registrado el total de las covariables analizadas.
Del análisis de regresión logística multivariado ajustado por las covariables previamente descritas se evidencia que los únicos predictores de mortalidad operatoria fueron edad, valor preoperatorio de creatininemia, FEVI e inestabilidad hemodinámica (tabla 3). La cirugía precoz no fue un predictor de mortalidad luego del análisis ajustado en el grupo global de pacientes.
]]>
Con la intención de investigar si existe un grupo de riesgo de acuerdo a valores preoperatorios de creatininemia para la cirugía precoz, evaluamos los predictores de mortalidad operatoria en aquellos pacientes con creatininemia preoperatoria ³ 1,2 mg/dl. Del análisis de regresión logística resulta que la cirugía precoz en este grupo de enfermos es un predictor independiente de mortalidad operatoria (OR=2,81; IC 95% 1,03-7,68) (tabla 4).
Para el caso de tiempo de ventilación asistida, del análisis de regresión se desprende que solo son predictores la edad, FEVI e inestabilidad hemodinámica (tabla 5).
]]>
Para el caso del uso prolongado de inotrópicos/vasopresores, la edad, inestabilidad hemodinámica, cirugía precoz y cirugía sin CEC predicen de forma independiente dicho evento (tabla 6).
Discusión
Nuestros resultados demuestran que la cirugía precoz en pacientes sometidos a CRM aislada no es capaz de predecir de forma independiente el riesgo de mortalidad operatoria en la población global de los pacientes analizados. Al evaluar un segundo modelo en el que se incluyen únicamente aquellos pacientes con una función renal basal alterada (creatininemia ³ 1,2mg/dl), la cirugía precoz es un predictor independiente de muerte, aumentando casi tres veces el riesgo de mortalidad operatoria. En este grupo de pacientes estaría justificado postergar la cirugía 48-72 horas dado que el pico de creatininemia luego de la CACG ocurre en este lapso. Estos resultados son novedosos y demuestran por primera vez que el riesgo de eventos duros de la cirugía precoz en pacientes sometidos a CRM aislada en eventos duros depende de los valores basales de creatininemia.
La necesidad de llevar a cabo este estudio surge a partir de dos inquietudes. Primera, y principalmente, la ausencia de datos en la literatura acerca del riesgo directo de la cirugía precoz en eventos duros del posoperatorio. Como mencionamos previamente, la mayoría de las publicaciones hacen referencia al riesgo aumentado de la cirugía precoz en la FRA y cómo la FRA es predictora de mortalidad operatoria(4-6). Sin embargo, no hay análisis directo de la cirugía precoz con la mortalidad operatoria. En segundo término, destinado a facilitar la transición del paciente por los institutos de medicina altamente especializada. Muchos pacientes que son diagnosticados de enfermedad coronaria con sanción quirúrgica permanecen en el centro de salud 48 horas o más previo a la cirugía bajo la creencia que de esta forma disminuye el riesgo de falla renal y mortalidad operatoria. Esta espera representa costos aumentados para el centro de salud así como ansiedad para el paciente y su familia. Aunque nuestro estudio no fue diseñado para evaluar el riesgo de falla renal posoperatoria (por los motivos descritos previamente relacionados a la diversidad de definiciones de la misma) o costos institucionales, aporta datos de más de 2.000 pacientes acerca del riesgo de eventos duros con la cirugía precoz.
Como hemos mencionado previamente, varios autores han evaluado el riesgo de la cirugía precoz en eventos durante el posoperatorio. Del Luca y colaboradores(5) reportan un aumento en el riesgo de falla renal aguda en pacientes que se someten a cirugía cardíaca dentro de los cinco días de la CACG. En dicho estudio se incluyen de forma global un total de 649 pacientes sometidos a CRM así como también sustitución o reparación valvular. La presencia de FRA fue predictor de mortalidad operatoria. Sin embargo, no se describe el valor predictivo independiente de la cirugía precoz. El grupo de Medalion y colaboradores(4), de forma similar, describe como predictor independiente de FRA la cirugía precoz en 395 pacientes sometidos a CRM (aislada o combinada). Destacan como importante en la evolución a la FRA el volumen de contraste utilizado durante la CACG, estableciendo como punto de corte 1,4 ml/kg. Al igual que en el caso anterior, no se evalúa la asociación entre la cirugía precoz y la mortalidad operatoria. Ozkaynak y colaboradores(8) evaluaron a 636 pacientes sometidos a CRM (aislada en un 80%), excluyendo los pacientes sin CEC, y reportan que el tiempo desde la CACG no es predictor de FRA ni de mortalidad operatoria. Concomitantemente, describen que la presencia de cifras elevadas de creatininemia preoperatoria es un predictor independiente para mortalidad operatoria. Lamentablemente, no evalúan el riesgo de cirugía precoz en pacientes con cifras elevadas de creatinina.
Como estudio retrospectivo el mismo está sujeto a los sesgos de selección. Sin embargo, el número de pacientes incluidos tiene como efecto diluir ese efecto y asemejarse a la vida real.
No contamos con el volumen de contraste administrado durante la CACG, el cual es un dato que podría tener relación con la incidencia de falla renal y mortalidad posoperatoria en los pacientes sometidos a cirugía precoz.
Tampoco tenemos registro de complicaciones acaecidas durante el acto de la CACG que pudieran modificar los resultados primarios.
Conclusiones
Nuestro estudio incluye un volumen de pacientes de los más altos reportados en la literatura. De nuestros resultados se desprende que la CRM aislada realizada precozmente luego de la CACG (menos de 24 horas) en pacientes con cifras normales de creatinina (menor a 1,2 mg/dl) no aumenta la mortalidad operatoria aunque se asocia a un mayor requerimiento de apoyo inotrópico/vasopresor. La cirugía precoz es segura dado que tampoco se asocia con mayor riesgo de hemodiálisis, sangrado o tiempo de internación en UCI.
Bibliografía
1. Chertow GM, Levy EM, Hammermeister KE, Grover F, Daley J. Independent association between acute renal failure and mortality following cardiac surgery. Am J Med 1998(4);104:343-8.
2. Mangano CM, Diamondstone LS, Ramsay JG, Aggarwal A, Herskowitz A, Mangano DT. Renal dysfunction after myocardial revascularization: risk factors, adverse outcomes, and hospital resource utilization. The Multicenter Study of Perioperative Ischemia Research Group. Ann Intern Med 1998; 128(3):194-203.
3. Mehran R, Aymong ED, Nikolsky E, Lasic Z, Iakovou I, Fahy M, et al. A simple risk score for prediction of contrast-induced nephropathy after percutaneous coronary intervention: development and initial validation. J Am Coll Cardiol 2004;44(7):1393-9.
4. Medalion B, Cohen H, Assali A, Assa HV, Farkash A, Snir E, et al. The effect of cardiac angiography timing, contrast media dose, and preoperative renal function on acute renal failure after coronary artery bypass grafting. J Thorac Cardiovasc Surg. 2010; 139(6):1539-44.
5. Del Duca D, Iqbal S, Rahme E, Goldberg P, de Varennes B. Renal failure after cardiac surgery: timing of cardiac catheterization and other perioperative risk factors. Ann Thorac Sur 2007;84(4):1264-71.
6. Ranucci M, Ballotta A, Kunkl A, De Benedetti D, Kandil H, Conti D, et al. Influence of the timing of cardiac catheterization and the amount of contrast media on acute renal failure after cardiac surgery. Am J Cardiol 2008;101(8):1112-8.
7. Hennessy SA, LaPar DJ, Stukenborg GJ, Stone ML, Mlynarek RA, Kern JA, et al. Cardiac catheterization within 24 hours of valve surgery is significantly associated with acute renal failure. J Thorac Cardiovasc Surg 2010(5);140:1011-7.
8. Ozkaynak B, Kayalar N, Gümüþ F, Yücel C, Mert B, Boyacýoðlu K, et al. Time from cardiac catheterization to cardiac surgery: a risk factor for acute kidney injury? Interact Cardiovasc Thorac Surg 2014;18(6): 706-11.
9. Chertow GM, Lazarus JM, Christiansen CL, Cook EF, Hammermeister KE, Grover F, et al. Preoperative renal risk stratification. Circulation 1997;95(4):878-84.