Artículo de revisión
Shock cardiogénico en el infarto agudo de miocardio
Dr. Omar Montes De Oca1
1. Médico Intensivista. Médico Cardiólogo. Jefe de UCI de Sanatorio de Casa de Galicia. Jefe de Postoperatorio de Cirugía Cardíaca (CICU)
Correo electrónico: omontes@chasque.net
Introducción
La primera descripción de shock cardiogénico (SC) fue realizada en 1942 por Stead y Elbert(1).
La causa más común es el infarto agudo de miocardio (IAM) con elevación del ST (IAMcST), que será el motivo de la presente revisión(2).
A 70 años de esa primera descripción, el SC sigue siendo la principal causa de muerte en el IAM en la etapa hospitalaria. La mortalidad ha disminuido en las últimas dos décadas pero sigue siendo alta, entre 40% y 50% a pesar de la reperfusión percutánea coronaria, una terapéutica médica óptima y el soporte circulatorio mecánico(3,4).
Definición
La incapacidad del corazón de mantener un gasto cardíaco adecuado para cubrir los requerimientos metabólicos de los diferentes sistemas fisiológicos define a la insuficiencia cardíaca. Cuando dicha situación se agrava con signos clínicos y hemodinámicos que traducen la penuria circulatoria estamos frente al cuadro clínico de SC.
Desde el punto de vista clínico se caracteriza por(5):
Desde el punto de vista hemodinámico:
Actualmente, el SC complica entre 5% a 8 % del conjunto de los pacientes con IAM. La incidencia del SC ha disminuido alrededor de 25% a partir de mediados de la década de 1990, en coincidencia con la utilización más extensa de tratamientos eficaces de reperfusión miocárdica(6,7). La reperfusión temprana es la única herramienta eficaz para prevenir el SC. Esto se ejemplifica en el estudio CAPTIM, donde se comparó fibrinólisis prehospitalaria contra angioplastia transluminal coronaria primaria (ATC1ª). Entre los pacientes que recibieron tratamiento de reperfusión muy precoz, la incidencia de SC fue extremadamente baja (ningún caso en el grupo fibrinólisis prehospitalaria y 0,5% entre los que recibieron ATC1ª en las dos primeras horas)(8).
Aunque la mortalidad por SC también ha disminuido significativamente en los últimos 30 años, continúa siendo la principal causa de muerte intrahospitalaria en el IAM. Mientras que el IAM no complicado tiene actualmente una mortalidad hospitalaria entre 5% a 7 %, cuando existe SC se eleva a alrededor de 50%(2,9,10).
Como fue dicho, el IAMcST es la causa más frecuente de SC, sin embargo el IAMsST también puede conducir al SC en el 2,5% de los casos. Existe una diferencia temporal en la presentación del shock pues en los pacientes con IAMcST la misma ocurre promedialmente entre las 7 y 10 horas de evolución, mientras que en el IAMsST es más tardía, apareciendo entre las 76 y 94 horas(11).
Fisiopatología
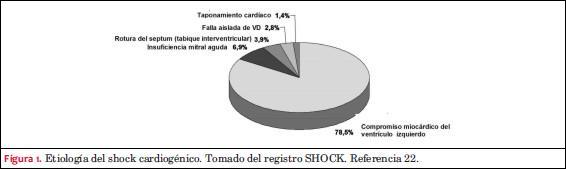
La falla ventricular izquierda por injuria extensa del miocardio es el mecanismo principal de SC en el IAM, llegando a 78,5% en algunos reportes. Le siguen de lejos las complicaciones mecánicas, insuficiencia mitral aguda en 6,9%, ruptura del septum interventricular en 3,9%, infarto predominante de ventrículo derecho en 2,8% y taponamiento cardíaco en 1,4%. Pueden existir otras causas en cerca del 7% de los casos, como tratamiento inapropiado con betabloqueantes o calcioantagonistas, enfermedad valvular preexistente severa o complicación hemorrágica asociada(2,12) (figura 1).
Estudios de autopsia han encontrado, desde hace muchos años, que en los pacientes con SC existe infarto, nuevo o antiguo, que compromete más del 40% de la masa miocárdica. No debe perderse de vista que un nuevo infarto de pequeña extensión puede desencadenar SC en pacientes que ya tienen áreas cicatrizales previas(13). Por este motivo, si bien el SC es más frecuente cuando el IAM es de topografía anterior, también un evento de otra topografía puede motivarlo, sobre todo cuando han existido infartos previos. Además, en un paciente con falla cardíaca severa como causa primaria del SC, pueden existir factores asociados que agravan la hipotensión, como la hemorragia, la hipovolemia de cualquier causa o la infección. Asimismo, la bradicardia o las arritmias rápidas pueden ser causa precipitante del deterioro hemodinámico (figura 2).
]]> La amplia mayoría de los pacientes con SC padece enfermedad coronaria extensa y severa. En el registro SHOCK, el 16% mostró obstrucción severa del tronco coronario izquierdo, mientras que el 53% de los casos mostró enfermedad de tres vasos. La mortalidad va asociada a la anatomía coronaria y es mayor cuando la arteria culpable es el tronco coronario izquierdo o un puente venoso, algo menor cuando es la arteria descendente anterior o la circunfleja, y aún menor cuando el vaso responsable es la coronaria derecha(14,15).II) Evaluación inicial
La evaluación inicial de todo paciente con sospecha de shock debe incluir la valoración de la perfusión periférica y el estado de volumen intravascular. El compromiso del nivel de conciencia, las extremidades frías y la caída del gasto urinario son signos inespecíficos pero de gran valor. La auscultación cardíaca puede revelar un tercer o cuarto ruido, o un soplo que puede sugerir la presencia de una complicación mecánica. Es de destacar que la ausencia del mismo no excluye el diagnóstico. Deben buscarse signos de congestión pulmonar, ingurgitación yugular y edema periférico. En los pacientes con compromiso del ventrículo derecho o taponamiento cardíaco se constata ingurgitación yugular con ausencia o muy discreto edema pulmonar. El examen físico permite evidenciar y diferenciar diferentes tipos de shock(16,17) (tabla 1).
Existen predictores de riesgo de mortalidad útiles cuando asistimos a los pacientes en SC, tanto si utilizamos criterios clínicos puros o combinados con datos hemodinámicos(18) (tabla 2).
Además de la valoración clínica del SC, es necesaria la realización de una serie de exámenes de laboratorio para evaluar la situación de los diferentes sistemas y órganos: gasometría arterial y venosa, función renal y hepática, crasis sanguínea, glicemia, ionograma, hemograma. Se debe disponer precozmente de electrocardiograma (ECG), radiografía de tórax y ecocardiograma.
La monitorización no invasiva deberá incluir ECG, saturación de Hb, presión arterial, frecuencia respiratoria, diuresis y temperatura. Se debe monitorizar en forma invasiva la presión venosa central (PVC) y la presión arterial media (PAM). Se debe valorar la colocación de un catéter de Swan Ganz para medir la presión capilar pulmonar (PCP), parámetro que resulta de gran utilidad diagnóstica y para evaluar la respuesta al tratamiento.
Las Guías Europeas de Insuficiencia Cardíaca recomiendan el uso de catéter de Swan Ganz (clase I, nivel de evidencia C) en los pacientes con insuficiencia cardíaca (IC) que requieran soporte mecánico y en los pacientes que estén en evaluación para trasplante cardíaco(16). La mayoría de los autores coinciden actualmente en que el catéter de Swan Ganz está también indicado cuando la etiología del shock no es clara(19,20).
El tratamiento del SC comprende dos grandes aspectos: por un lado las medidas de estabilización, con soporte ventilatorio, drogas inotrópicas y dispositivos de apoyo circulatorio, y, por otro, la pronta restauración del flujo sobre la arteria responsable del infarto. El sostén vital es imprescindible, pero no puede sustituir ni debería retrasar la puesta en marcha de la revascularización, pues esta última es la que puede cambiar radicalmente el pronóstico de los pacientes. La articulación de estas medidas depende del cuadro clínico y el contexto asistencial donde actuemos. El paciente con SC debe ser asistido en un centro terciario con unidad de cuidados críticos, cardiología intervencionista y cirugía cardíaca. Cuando el SC se presenta en un centro sin esos recursos, el traslado debe asegurarse en las mejores condiciones posibles, con las medidas de sostén vital instaladas y la reperfusión farmacológica iniciada si ello estuviera indicado (tabla 3).
1. Revascularización
La reperfusión coronaria precoz es la esencia del tratamiento del SC y el principal factor que ha contribuido a la disminución de la mortalidad en estos pacientes(12).
Estudios observacionales han mostrado que cuando en el SC la arteria responsable del IAM está abierta, independientemente del método de reperfusión, la mortalidad se reduce a menos de la mitad (75% a 33 %)(9). Otro factor importante es la calidad de la reperfusión, pues la mortalidad es claramente menor cuando se obtiene un flujo TIMI 3 (normal) en comparación con niveles más bajos de flujo TIMI(14).
La reperfusión puede obtenerse mediante fibrinólisis, ATC1ª o cirugía de revascularización. Con cualquiera de ellos el pronóstico es mejor cuanto más temprano se obtenga. La elección del procedimiento dependerá de la situación clínica del paciente, los recursos disponibles y la anatomía coronaria.
El estudio SHOCK comparó una estrategia de reperfusión urgente obtenida por ATC1ª o cirugía contra una estrategia inicial de estabilización médica, incluyendo balón de contrapulsación intraaórtico (BIAC) y fibrinólisis. La reperfusión mecánica urgente obtuvo una reducción absoluta de mortalidad de 9 puntos a 30 días, que no alcanzó significación estadística, pero la diferencia aumentó a 13 puntos con significación estadística a los seis meses (mortalidad de 50,3 versus 63,1, p = 0,027)(21). Hasta hace algunos años existían dudas respecto al manejo de los pacientes mayores de 75 años, pues el estudio SHOCK no mostró beneficio en ese subgrupo, en el que se incluyeron pocos pacientes. Sin embargo, registros posteriores han demostrado beneficio de la intervención temprana independientemente de la edad y de esa manera lo recogen las guías más recientes(22-24).
Por su disponibilidad, sencilla implementación y efectividad, la ATC1ª es el método de reperfusión preferido en los pacientes con SC que tienen una anatomía apropiada. En la mayoría de los casos la intervención se realiza solamente sobre el vaso culpable aunque algunas situaciones requieren intervención sobre múltiples vasos. La cirugía de revascularización de emergencia se reserva para situaciones anatómicas particularmente complejas y en la práctica clínica es poco utilizada (menos de 10% de los pacientes en un registro nacional de Estados Unidos)(7,25).
]]> La fibrinólisis es claramente inferior a la revascularización percutánea o quirúrgica. El comienzo inmediato de la fibrinólisis debe considerarse en las situaciones en que el tiempo de acceso a la angiografía y revascularización es prolongado, particularmente si el paciente está dentro de las tres primeras horas del inicio de los síntomas. Luego de realizada la misma, el paciente debe ser trasladado de inmediato a un centro que disponga de recursos para angiografía y revascularización(2,23,24).Antiagregación y anticoagulación
El régimen de antiagregación plaquetaria seguirá las recomendaciones habituales según el método de revascularización elegido, lo que se revisa extensamente en otro artículo de esta serie(26).
En cuanto a la utilización de anticoagulantes se recomienda el uso de heparina sódica no fraccionada por vía endovenosa. En los pacientes con compromiso circulatorio está contraindicado el uso de heparina de bajo peso molecular por vía subcutánea, pues la absorción es errática y no puede obtenerse un monitoreo apropiado de los niveles de anticoagulación. La heparina sódica se debe iniciar antes de la angiografía coronaria y continuar la infusión luego del procedimiento. Si se requiriera cirugía de revascularización, continuará la infusión hasta el traslado a sala de operaciones.
2) Estabilización cardiopulmonar
El objetivo terapéutico es lograr una presión arterial adecuada y una buena perfusión tisular, PAM de 65-75 mmHg, un índice cardíaco mayor de 2,5 l/min/m2, asociando a ello unas resistencias vasculares sistémicas de 800-1000 dyn/s/cm5 con una saturación venosa de O2 mayor de 65%.
a) Soporte ventilatorio
Los pacientes en SC presentan habitualmente insuficiencia respiratoria con hipoxemia por edema pulmonar y asocian hipercapnia por fatiga muscular. Las guías clínicas recomiendan mantener una saturación de O2 mayor de 95%, que obliga a utilizar asistencia ventilatoria invasiva o no invasiva(24). El paciente en SC requiere la gran mayoría de las veces ventilación invasiva, ya que tiene compromiso de conciencia, aumento del trabajo respiratorio y aumento del consumo de O2. La intubación orotraqueal y la asistencia respiratoria mecánica (ARM) permiten disminuir el shunt intrapulmonar, mejorar la compliance pulmonar, favorecer el reclutamiento alveolar y reducir el trabajo de los músculos respiratorios. La ARM puede comprometer la situación hemodinámica por caída de la precaga y la poscarga, pero los beneficios de su utilización precoz superan a los riesgos.
b) Manejo farmacológico
]]> Las drogas hipotensoras, como los vasodilatadores (nitroglicerina, nitroprusiato de sodio), así como también los betabloqueantes, calcioantagonistas e inhibidores de enzimas (IECA-ARAII), deberían ser evitadas en este contexto.Drogas inotrópicas
Los inotrópicos son habitualmente requeridos para mantener la presión de perfusión así como un gasto cardíaco adecuado. El agente inotrópico ideal sería aquel que incremente el gasto cardíaco sin aumentar el consumo miocárdico de oxígeno, que tenga una vida media corta que lo haga fácilmente titulable y que no induzca arritmias ni taquifilaxia. Desafortunadamente, ese inotrópico ideal no existe.
Los inotrópicos se utilizan en varios escenarios clínicos:
1. Compromiso hemodinámico con gasto bajo y presiones de llenado altas.
2. Persistencia de gasto bajo a pesar del tratamiento médico bien instituido (optimizando intercambio gaseoso, manejo adecuado de precarga y poscarga).
3. Paciente con bajo gasto, resistencia al uso de diuréticos, compromiso de la función renal o hepática.
Los inotrópicos más usados son dobutamina y milrinona. Incrementan la contractilidad por aumento de los niveles de adenosina monofosfato cíclica (AMPc), que aumenta la liberación de calcio incrementando la generación de fuerza por el aparato actina-miosina. En el caso de la dobutamina dicho aumento se produce por estimulación de la adenilciclasa y con la milrinona por inhibición de la fosfodiesterasa. Ambas drogas tienen efectos hemodinámicos similares aumentando el gasto cardíaco y descendiendo las presiones de llenado (particularmente la milrinona). Debe destacarse el mayor efecto vasodilatador de milrinona con respecto a dobutamina y que ambas drogas pueden producir taquicardia, aunque esto último es mayor con dobutamina. También incrementan la demanda miocárdica de oxígeno, pero este efecto es mayor con dobutamina. Cuando se comparó dobutamina con milrinona, no se encontraron diferencias en la mortalidad intrahospitalaria y a pesar del perfil más beneficioso de milrinona, debe tomarse en cuenta que es una droga de mayor costo(27).
Estas dos drogas no se recomiendan como tratamiento inicial cuando el paciente tiene hipotensión profunda pues su efecto vasodilatador puede acentuarla.
La dopamina es una amina dopaminérgica que a dosis de 3 a 5 mg/kg/min aumenta la contractilidad y el gasto cardíaco sin efecto vasodilatador. Sin embargo, hay evidencia científica de que su utilización aumenta la presión en arteria pulmonar, con resultado deletéreo sobre el sistema cardiopulmonar(28,29). En las Guías Europeas 2012, empero, la dobutamina y la dopamina en el SC tienen un similar nivel de recomendación (clase IIa C)(24).
]]> El levosimendán es un fármaco inotrópico positivo cuyo mecanismo de acción es doble: por un lado mejora la contractilidad al sensibilizar la troponina C al calcio; por otro, produce vasodilatación arterial y venosa por activación de los canales de K dependientes de adenosín trifosfato en la fibra muscular lisa. Su infusión en pacientes con insuficiencia cardíaca aguda aumenta el gasto cardíaco, reduciendo la PCP y las resistencias vasculares pulmonares y sistémicas. Hay autores que proponen su utilización en el SC refractario en asociación con catecolaminas(30).Drogas vasopresoras
Los vasopresores, esencialmente la noradrenalina, solo están indicados en el shock cardiogénico cuando la combinación de un agente inotrópico y el tratamiento con fluidos es incapaz de restablecer la presión sistólica (> 90 mmHg), con una perfusión orgánica inadecuada a pesar de una mejora del gasto cardíaco. En las Guías Europeas 2012 la noradrenalina tiene un nivel de recomendación IIb B en SC, aunque se especifica que es preferible a la dopamina cuando existe hipotensión(24). Su principal indicación es en los pacientes hipotensos con una PAM inferior a 65 mm Hg, situación en la que se constituye en la primera elección. Luego de conseguir incrementar la presión de perfusión con noradrenalina, se recomienda asociarla con dobutamina para disminuir el efecto vasoconstrictor y obtener mayor estímulo de los receptores beta a nivel miocárdico.
Puesto que el shock cardiogénico se asocia normalmente con una elevada resistencia vascular sistémica, el tratamiento vasopresor se utilizará con precaución y se suspenderá lo antes posible. La noradrenalina puede usarse con cualquiera de los agentes inotrópicos mencionados anteriormente, preferiblemente por una vía central. Es aconsejable tomar precauciones especiales cuando se asocia con dopamina, ya que también tiene efecto vasopresor. El estudio SOAP-2 comparó el uso de dopamina contra noradrenalina, en el subgrupo de SC el uso de noradrenalina estuvo asociado con menor incidencia de arritmia y menor mortalidad con respecto al grupo de dopamina(28).
La adrenalina es una catecolamina con una gran afinidad por los receptores de tipo B1, B2 y alfa. A dosis elevadas añade un efecto B1 inotrópico y vasoconstrictor. Se usa una dilución de 20 gamas/mil y el rango de dosis es de 0,01 a 0,25 gamas/k/min. Entre sus efectos indeseables es taquicardizante, arritmogénico, genera vasoconstricción esplacnorrenal y aumenta la lactacidemia(27,31).
c) Hipotermia
Esta terapéutica de utilidad en los pacientes resucitados de un episodio de muerte súbita cardíaca también se plantea en el SC refractario. Se deben tener en cuenta los potenciales efectos deletéreos: riesgo de infección, coagulopatía, alteraciones hidroelectrolíticas y arritmias, que deben ser balanceados con sus efectos beneficiosos: la neuroprotección y el beneficio potencial sobre los órganos hipoperfundidos(4,32).
Se deben esperar nuevos estudios con más evidencia científica para su utilización en el SC (tabla 3).
d) Balón de contrapulsación intraaórtica
]]> El BIAC mejora la hemodinamia por descenso de la poscarga y aumento de la presión diastólica, disminuye el consumo miocárdico de oxígeno, mejorando la función ventricular y la perfusión coronaria. El BIAC se recomienda en las complicaciones mecánicas del IAM (insuficiencia mitral aguda y ruptura del septum ventricular) como puente a cirugía. Asimismo, se recomienda en el SC secundario a compromiso severo de la función ventricular(33,34). En el manejo del SC por falla de bomba, el BIAC con frecuencia se implanta en la sala de cateterismos, inmediatamente antes de proceder a la angiografía y ATC1ª, brindando un importante apoyo durante el procedimiento. Si bien el BIAC es muy utilizado en la práctica clínica, la evidencia sobre su beneficio en el SC es conflictiva, en parte por las dificultades inherentes a la realización de estudios aleatorizados en este tipo de pacientes, por lo que la mayoría de los datos provienen de registros(35).Al igual que otros ensayos con un número pequeño de pacientes, un subestudio del ensayo TACTICS mostró cierto beneficio en mortalidad a seis meses con el BIAC en los pacientes con situación hemodinámica más grave(24,36). El más reciente ensayo SHOCK-II fue un estudio aleatorizado del uso de BIAC sobre 600 pacientes con IAM complicado con SC sometidos a revascularización precoz. En el mismo no se demostró beneficio en mortalidad a 30 días(19).
Las Guías Europeas de 2012 para el manejo del IAMcST sugieren la colocación de BIAC en el SC con un nivel de recomendación IIb B(24), mientras que las guías del ACCF/AHA de 2013 realizan una recomendación IIa B(23).
e) Asistencia circulatoria mecánica
En los pacientes con SC refractario pese al tratamiento de reperfusión, ARM, inotrópicos y BIAC, se plantea la posibilidad de asistencia circulatoria mecánica. Hay poca evidencia sobre el beneficio de estos tratamientos, por lo que su aplicación se restringe a pacientes seleccionados. En las recientes guías de ACCF/AHA los dispositivos de asistencia circulatoria tienen un nivel de recomendación IIb C en el SC refractario(23,24).
Las opciones disponibles son el oxigenador de membrana (ECMO) de implantación percutánea en su variante venoarterial y los dispositivos de asistencia ventricular de inserción percutánea o quirúrgica. Estas modalidades se pueden utilizar hasta la recuperación del paciente o como puente a trasplante(33). Un reporte reciente sugiere que el ECMO puede reducir la mortalidad en pacientes con IAM complicado con SC, sometidos a reperfusión por ATC1ª (37).
Las indicaciones hemodinámicas de asistencia circulatoria son(34):
Índice cardíaco menor de 1,8 asociando a ello las siguientes condiciones:
1. PCP mayor de 20 mmHg.
2. Presión sistólica menor de 90 mmHg.
]]> 3. PAM menor de 60 mmHg.4. Gasto urinario menor de 20 ml/h.
5. Acidosis metabólica.
6. Resistencia vascular sistémica mayor de 2.100 dyn/s/cm3.
Las complicaciones más frecuentes de la asistencia circulatoria son el sangrado (hasta 30% de los casos con ECMO), la infección y la falla multiorgánica(33,34).
Bibliografía
1. Stead EA, Elbert RV. Shock Syndrome produced by failure of the heart. Arch Int Med 1942; 69: 369-83.
2. Klein T, Ramani GV. Assessment and management of cardiogenic shock in the emergency department. Cardiol Clin 2012; 30(4):651-64.
3. Hochman JS, Boland J, Sleeper LA, Porway M, Brinker J, Col J, et al. Current spectrum of cardiogenic shock and effect of early revascularization on mortality. Results of an International Registry. SHOCK Registry Investigators. Circulation 1995; 91(3):873-81.
4. Stegman BM, Newby LK, Hochman JS, Ohman EM. Post-myocardial infarction cardiogenic shock is a systemic illness in need of systemic treatment: is therapeutic hypothermia one possibility? J Am Coll Cardiol 2012; 59(7):644-7.
5. Topalian S, Ginsberg F, Parrillo JE. Cardiogenic shock. Crit Care Med 2008; 36(1 Suppl):S66-74.
6. Fox KA, Steg PG, Eagle KA, Goodman SG, Anderson FA Jr, Granger CB, et al; GRACE Investigators. Decline in rates of death and heart failure in acute coronary syndromes, 1999-2006. JAMA 2007; 297(17):1892-900.
7. Reynolds HR, Hochman JS. Cardiogenic shock: current concepts and improving outcomes. Circulation 2008; 117(5):686-97.
8. Steg PG, Bonnefoy E, Chabaud S, Lapostolle F, Dubien PY, Cristofini P, et al. Comparison of Angioplasty and Prehospital Thrombolysis In acute Myocardial infarction (CAPTIM) Investigators. Impact of time to treatment on mortality after prehospital fibrinolysis or primary angioplasty: data from the CAPTIM randomized clinical trial. Circulation 2003; 108(23):2851-6.
9. Bengtson JR, Kaplan AJ, Pieper KS, Wildermann NM, Mark DB, Pryor DB, et al. Prognosis in cardiogenic shock after acute myocardial infarction in the interventional era. J Am Coll Cardiol 1992; 20(7):1482-9.
10. Goldberg RJ, Spencer FA, Gore JM, Lessard D, Yarzebski J. Thirty-year trends (1975 to 2005) in the magnitude of, management of, and hospital death rates associated with cardiogenic shock in patients with acute myocardial infarction: a population-based perspective. Circulation 2009; 119(9): 1211-9.
11. Holmes DR Jr, Berger PB, Hochman JS, Granger CB, Thompson TD, Califf RM, et al. Cardiogenic shock in patients with acute ischemic syndromes with and without ST-segment elevation. Circulation 1999; 100(20):2067-73.
12. Hochman JS, Buller CE, Sleeper LA, Boland J, Dzavik V, Sanborn TA, et al. Cardiogenic shock complicating acute myocardial infarction—etiologies, management and outcome: a report from the SHOCK Trial Registry. Should we emergently revascularize Occluded Coronaries for cardiogenic shocK? J Am Coll Cardiol 2000; 36(3 Suppl A):1063-70.
]]>13. Alonso DR, Scheidt S, Post M, Killip T. Pathophysiology of cardiogenic shock: quantification of myocardial necrosis, clinical, pathologic and electrocardiographic correlations. Circulation 1973; 48(3): 588-96.
14. Wong SC, Sanborn T, Sleeper LA, Webb JG, Pilchik R, Hart D, et al. Angiographic findings and clinical correlates in patients with cardiogenic shock complicating acute myocardial infarction: a report from the SHOCK Trial Registry. Should we emergently evascularize Occluded Coronaries for cardiogenic shocK? J Am Coll Cardiol 2000; 36(3 Suppl A): 1077-83.
15. Sanborn TA, Sleeper LA, Webb JG, French JK, Bergman G, Parikh M, et al; SHOCK Investigators. Correlates of one-year survival in patients with cardiogenic shock complicating acute myocardial infarction: angiographic findings from the SHOCK trial. J Am Coll Cardiol 2003; 42(8):1373-9.
16. McMurray JJ, Adamopoulos S, Anker SD, Auricchio A, Böhm M, Dickstein K, et al; ESC Committee for Practice Guidelines. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J 2012; 33(14):1787-847.
17. Vazquez R, Gheorghe C, Kaufman D, Manthous CA. Accuracy of bedside physical examination in distinguishing categories of shock: a pilot study. J Hosp Med 2010; 5(8):471-4.
]]>18. Sleeper LA, Reynolds HR, White HD, Webb JG, Dzavík V, Hochman JS. A severity scoring system for risk assessment of patients with cardiogenic shock: a report from the SHOCK Trial and Registry. Am Heart J 2010; 160(3):443-50.
19. Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, et al; IABP-SHOCK II Trial Investigators. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med 2012; 367(14):1287-96.
20. Chatterjee K. The Swan-Ganz catheters: past, present, and future: a viewpoint. Circulation 2009; 119(1):147-52.
21. Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, et al. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. N Engl J Med 1999; 341(9):625-34.
22. Dzavik V, Sleeper LA, Cocke TP, Moscucci M, Saucedo J, Hosat S, et al; SHOCK Investigators. Early revascularization is associated with improved survival in elderly patients with acute myocardial infarction complicated by cardiogenic shock: a report from the SHOCK Trial Registry. Eur Heart J 2003; 24(9):828-37.
23. American College of Emergency Physicians; Society for Cardiovascular Angiography and Interventions; O’Gara PT, Kushner FG, Ascheim DD, Casey DE Jr, Chung MK, de Lemos JA, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol 2013; 61(4):e78-140.
24. Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC); Steg PG, James SK, Atar D, Badano LP, Blömstrom-Lundqvist C, Borger MA, et al. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. Eur Heart J 2012; 33(20):2569-619.
25. Babaev A, Frederick PD, Pasta DJ, Every N, Sichrovsky T, Hochman JS; NRMI Investigators. Trends in management and outcomes of patients with acute myocardial infarction complicated by cardiogenic shock. JAMA 2005; 294(4):448-54.
26. Vignolo G, Mila R. Antiagregación plaquetaria en los síndromes coronarios agudos. Rev Urug Cardiol 2013; 28(3): 461-73.
27. Parissis JT, Rafouli-Stergiou P, Stasinos V, Psarogiannakopoulos P, Mebazaa A. Inotropes in cardiac patients: update 2011. Curr Opin Crit Care 2010; 16(5):432-41.
]]>28. De Backer D, Biston P, Devriendt J, Madl C, Chochrad D, Aldecoa C, et al; SOAP II Investigators. Comparison of dopamine and norepinephrine in the treatment of shock. N Engl J Med 2010; 362(9):779-89.
29. Sakr Y, Reinhart K, Vincent JL, Sprung CL, Moreno R, Ranieri VM, et al. Does dopamine administration in shock influence outcome? Results of the Sepsis Occurrence in Acutely Ill Patients (SOAP) Study. Crit Care Med 2006; 34(3):589-97.
30. Fuhrmann JT, Schmeisser A, Schulze MR, Wunderlich C, Schoen SP, Rauwolf T, et al. Levosimendan is superior to enoximone in refractory cardiogenic shock complicating acute myocardial infarction. Crit Care Med 2008; 36(8):2257-66.
31. Petersen JW, Felker GM. Inotropes in the management of acute heart failure. Crit Care Med 2008; 36(1 Suppl):S106-11.
32. Tewelde SZ, Winters ME. Cooling the fire: resuscitated sudden death. Cardiol Clin 2012; 30(4):639-50.
]]>33. Cove ME, MacLaren G. Clinical review: mechanical circulatory support for cardiogenic shock complicating acute myocardial infarction. Crit Care 2010;14(5):235.
34. Werdan K, Ruß M, Buerke M, Delle-Karth G, Geppert A, Schöndube FA; German Cardiac Society; German Society of Intensive Care and Emergency Medicine; German Society for Thoracic and Cardiovascular Surgery; (Austrian Society of Internal and General Intensive Care Medicine; German Interdisciplinary Association of Intensive Care and Emergency Medicine; Austrian Society of Cardiology; German Society of Anaesthesiology and Intensive Care Medicine; German Society of Preventive Medicine and Rehabilitation. Cardiogenic shock due to myocardial infarction: diagnosis, monitoring and treatment: a German-Austrian S3 Guideline. Dtsch Arztebl Int 2012; 109(19):343-51.
35. Sjauw KD, Engström AE, Vis MM, van der Schaaf RJ, Baan J Jr, Koch KT, et al. A systematic review and meta-analysis of intra-aortic balloon pump therapy in ST-elevation myocardial infarction: should we change the guidelines? Eur Heart J 2009; 30(4):459-68.
36. Ohman EM, Nanas J, Stomel RJ, Leesar MA, Nielsen DW, O’Dea D, et al; TACTICS Trial. Thrombolysis and counterpulsation to improve survival in myocardial infarction complicated by hypotension and suspected cardiogenic shock or heart failure: results of the TACTICS Trial. J Thromb Thrombolysis 2005; 19(1):33-9.
37. Tsao NW, Shih CM, Yeh JS, Kao YT, Hsieh MH, Ou KL, et al. Extracorporeal membrane oxygenation-assisted primary percutaneous coronary intervention may improve survival of patients with acute myocardial infarction complicated by profound cardiogenic shock. J Crit Care 2012; 27(5):530.e1-11.
]]>