£1,2 cm²/m², and as severe if £ 0,9 cm²/m². Moderate PPM was present in 34%; severe PPM was seen in 10%. For patients with severe PPM, there was not surgical mortality, 8% in patients with moderate PPM and 6% in those with PPM not clinically significant. For patients with severe PPM, mortality in the follow up (45%, CI95% 18-75%) is greater than those with moderate PPM (11%, CI95% 4-27%) and significantly greater than those with not clinically significant (2%, CI95% 0,08-10% p<0,05). On multivariate analysis, severe PPM is associated with higher mortality (odd ratio, 3,22; CI 95%, 1,08 a 36). Conclusions: severe PPM is an independent predictor of mortality after MVR. For patients identified as being at risk for severe PPM, every effort should be made to implant a prosthesis with a larger effective orifice area.]]>
ARTÍCULO ORIGINAL
Desproporción prótesis-paciente en la cirugía de sustitución valvular mitral
DRES. JUAN KEUSHKERIAN ¹, DANIEL BIGALLI ², FAVIO GUTIÉRREZ 3, ALEJANDRO HEUER 3,
LEONARDO GONZÁLEZ 3, NICOLÁS RUSSO 4, GONZALO VARELA 5, JORGE POUSO 6
1. Ex residente de Cardiología del Centro Cardiovascular Casa de Galicia.
2. Cirujano cardíaco, jefe de Cirugía Cardíaca del Centro Cardiovascular Casa de Galicia.
3. Cirujano cardíaco.
4. Coordinador de Insuficiencia Cardíaca y Transplante. ]]>
5. Cardiólogo, Ex asistente del Departamento de Cardiología del Hospital de Clínicas.
6. Jefe de Estadística del Centro Cardiovascular Casa de Galicia.
Recibido julio 6, 2010; aceptado setiembre 2, 2010.
Resumen
Introducción: se ha observado que la desproporción prótesis-paciente (DPP) está asociada con persistencia de la hipertensión pulmonar luego de la sustitución valvular mitral (SVM). Dado este hecho, el objetivo del presente estudio es evaluar el impacto de la DPP en la mortalidad en pacientes sometidos a SVM.
Métodos y resultados: el área efectiva del orificio valvular indexada fue estimada para cada tipo y tamaño de prótesis implantada en 114 pacientes y utilizado para definir la DPP como sin significado clínico si dicha razón es mayor a 1,2 cm²/m², moderada si es mayor a 0,9 cm²/m² y menor o igual a 1,2 cm²/m² y severa si es menor o igual a 0,9 cm²/m². La DPP moderada está presente en 34% de los pacientes; la DPP severa se ve en 10%. En pacientes con DPP severa no hubo mortalidad quirúrgica, siendo la misma de 8% en pacientes con DPP moderada y 6% en DPP sin significado clínico. Para pacientes con DPP severa, la mortalidad en el seguimiento (45%, IC95% 18%-75%) es mayor que para pacientes con DPP moderada (11%, IC95% 4%-27%) y significativamente mayor que para pacientes con DPP sin significado clínico (2%, IC95% 0,08%-10% p<0,05). En el análisis multivariado, la DPP severa está asociada con mayor mortalidad (odd ratio, 3,22; intervalo de confianza 95%, 1,08 a 36).
Conclusiones: la DPP severa es un predictor independiente de mortalidad luego de la sustitución valvular mitral. Para pacientes que se identifiquen en riesgo de DPP severa, se deben hacer todos los esfuerzos para implantar una prótesis con un área efectiva del orificio mayor.
PALABRAS CLAVE: ]]>
PRÓTESIS VALVULARES CARDÍACAS
CIRUGÍA
VÁLVULA MITRAL
Summary
Introduction: it has been shown that the prosthesis - patient mismatch (PPM) is associated with persisting pulmonary hypertension after mitral valve replacement (MVR). Because of the this, the objective of the present study is evaluate the impact of PPM on mortality in patients undergoing MVR.
Methods and results: the indexed valve effective orifice area was estimated for each type and size of prosthesis being implanted in 114 patients and used to define PPM as not clinically significant if > 1,2 cm²/m², as moderate if > 0,9 and £ 1,2 cm²/m², and as severe if £ 0,9 cm²/m². Moderate PPM was present in 34%; severe PPM was seen in 10%. For patients with severe PPM, there was not surgical mortality, 8% in patients with moderate PPM and 6% in those with PPM not clinically significant. For patients with severe PPM, mortality in the follow up (45%, CI95% 18-75%) is greater than those with moderate PPM (11%, CI95% 4-27%) and significantly greater than those with not clinically significant (2%, CI95% 0,08-10% p<0,05). On multivariate analysis, severe PPM is associated with higher mortality (odd ratio, 3,22; CI 95%, 1,08 a 36).
Conclusions: severe PPM is an independent predictor of mortality after MVR. For patients identified as being at risk for severe PPM, every effort should be made to implant a prosthesis with a larger effective orifice area.
Introducción
Entre las sustituciones y plastias valvulares, la sustitución de la válvula mitral (SVM) es el procedimiento con mayor mortalidad quirúrgica y postquirúrgica (1).
Dado que el área efectiva del orificio protésico (AEO) suele ser pequeña en relación al área de superficie corporal (ASC) del receptor, se genera una desproporción entre el flujo transvalvular y el AEO, denominada desproporción prótesis paciente (DPP), que es frecuente en la SVM (5) y cuyo significado clínico es incierto. La magnitud de la DPP se estima según la razón AOE indexada = AEO/ASC, en base a la cual pueden definirse estratos de DPP en la SVM que pudieran definir su relevancia evolutiva (11). En tanto la DPP aórtica es considerada un predictor de mortalidad, análogamente podría suponerse que la DPP mitral pudiera serlo, especialmente cuando AOE indexada es pequeña. Coadyuva en este sentido la descripción de la asociación de la DPP mitral con hipertensión pulmonar persistente (5), un conocido factor de riesgo de morbilidad y mortalidad en estos pacientes.
Hipótesis y objetivos
]]> La evidencia precedente permite deducir la hipótesis que la DPP con pequeña AEO indexada se asocia a una menor supervivencia de los pacientes luego de la SVM. Los objetivos del presente estudio son: a) determinar supervivencia quirúrgica y postquirúrgica; b) identificar predictores independientes de mortalidad postquirúrgica.Métodos
Reclutamiento y estructura de la cohorte
Entre el 1 de enero de 2004 y el 15 de junio de 2009 se sometieron a cirugía cardíaca 1.757 pacientes en el Servicio de Cirugía Cardíaca del Centro de Investigación Cardiovascular del Uruguay (CICU) en Casa de Galicia, Montevideo. De estos pacientes, 185 correspondían a cirugía de SVM, siendo incluidos en el estudio 114 que no fueron sometidos simultáneamente a cirugía de otra válvula, el único criterio de exclusión considerado. Las características en línea de base de la cohorte de los 114 pacientes se muestran en la tabla 1.

]]> El evento referente fue la cirugía de SVM cuya fecha abre para cada paciente el período de observación, el que finaliza con la fecha de cierre del estudio, el 15 de junio de 2009. Los eventos incidentes de interés son las muertes quirúrgicas y posquirúrgicas (que se definen más adelante) cuyas fechas cierran los períodos de seguimiento no censurados respecto a la fecha de la cirugía en el caso de las muertes quirúrgicas, y respecto al día 31 luego de la SVM en el caso de las muertes postquirúrgicas.
Definición del factor DPP
El AEO de cada válvula empleada se obtuvo a partir de los datos aportados por el fabricante, excepto para las prótesis Hancock II cuyo valor es tomado del artículo “Normal values for Doppler echocardiographic assessment of heart valve prothess” (Am Soc Echocardiograph 2003; 16: 1116-27), y Medtronic Hall que se toma de “Impact of prosthesis-patient mismatch on survival alter mitral valve replacement” (Circulation 2007; 115: 1417-25). Es de destacar que los valores de AEO de estas últimas dos válvulas se tratan de datos observados mediante ecocardiografía y no son necesariamante comparables a los aportados por los fabricantes, que resultan de cálculos geométricos de su construcción (tabla 2).
TABLA 2. MARCAS COMERCIALES, TAMAñOS DEL AEO Y NúMERO DE PACIENTES A QUIENES SE LES INSERTARON PRóTESIS MITRALES EN LA COHORTE DE CIRUGíAS DE SVM
* Datos de AEO aportados por el fabricante. ** Datos obtenidos de Rosenhek y colaboradores. *** Datos obtenidos de Magne y colaboradores
El ASC se calculó según la fórmula de Mosteller (vpeso × altura/3600). Antes de la cirugía, cada paciente se pesó y midió de pie en una balanza clínica previamente cerada.
La DPP se estratificó según los valores del AEO indexada en: 1) Leve y posiblemente sin relevancia clínica (AEO indexada > 1,2 cm2/m2); 2) moderada (AEO indexada entre 0,9 y 1,2 cm2/m2); 3) severa (AEO £ 0,9 cm2/m2), con posible relevancia clínica.
La selección de estos puntos de corte de AEO indexada para definir los estratos se basó en la bibliografía (5,11). La selección del valor de £ 0,9 cm2/m2 para la DPP severa se fundamenta en que diversos autores encuentran al estrato así definido como asociado a hipertensión pulmonar moderada a severa en reposo y severa en el ejercicio leve o moderado (5).
]]> Definiciones de eventos incidentesSegún la Society of Thoracic Surgeons se considera una muerte quirúrgica aquella que ocurre durante la hospitalización generada por la cirugía de SVM y todas aquellas muertes que ocurren luego del alta hospitalaria en un período £ a 30 días desde el procedimiento, a menos que la causa de la muerte no se encuentre claramente vinculada a la cirugía. De acuerdo a esta definición se considera como mortalidad postquirúrgica aquella que ocurre luego de los 30 días de la cirugía. En este estudio se consideraron las muertes por todas las causas.
Seguimiento
El seguimiento se logró en 100% de los casos.
Se consultó en la página web del Fondo Nacional de Recursos sobre la mortalidad de los pacientes, y se verificó la misma mediante comunicación telefónica.
Métodos estadísticos
El período de observación de la cohorte quedó comprendido entre la fecha de la cirugía de SVM y el cierre del seguimiento, el 15 de junio de 2009, y se segmentó en un período quirúrgico hasta los 30 días desde la SVM y otro postquirúrgico, luego de los 30 días.
El evento incidente es la muerte por cualquier causa y su calificación como quirúrgica o postquirúrgica depende del segmento del período de observación en la que sucedió.
Las incidencias acumuladas de los estratos de DPP y de la mortalidad quirúrgica y postquirúrgica en la cohorte se determinó con su IC95% calculado según el método cuadrático de Fleiss.
El análisis de supervivencia postquirúrgica y la identificación de predictores a través de un modelo de Cox tuvieron como sujeto la cohorte dinámica de pacientes que sobrevivieron el período quirúrgico.
]]> La estimación de la función de supervivencia postquirúrgica se realizó a través del método de Kaplan-Meier siendo las variables de tiempo y estado (evento) los meses de seguimiento y la muerte postquirúrgica (Sí/No), respectivamente, en tanto como factor se consideró la DPP y sus estratos. Las comparaciones de supervivencia entre los estratos de DPP se establecieron por medio de la prueba de Mantel-Cox.Dada la existencia de datos censurados, observaciones independientes y la asunción de un riesgo de muerte proporcional a lo largo del seguimiento postquirúrgico, se diseñó en SPSS PC (versión 15.0.1) un modelo de regresión de Cox que incluyó como covariadas continuas la edad y el AEO indexada, y categóricas (presencia/ausencia, 1/0) como sexo (masculino = 1), presencia de enfermedad coronaria documentada por CACG (Sí=1) y tipo de válvula (mecánica = 1). Las variables de tiempo y estado son las mismas que se incluyeron en el modelo de Kaplan-Meier.
La prueba de hipótesis del modelo es tal que H0: B = 0, realizándose el contraste por medio del estadístico de Wald (µ = 0,05), estimándose el RR a través del exponente de B expresado como OR con su IC95% calculado en el último paso del modelo.
Finalmente se incluyó en el modelo la DPP como variable categórica (cada categoría un estrato), sustituyendo el AEO considerada inicialmente.
Resultados
Incidencia acumulada de dpp y mortalidad quirúrgica
En la tabla 3 se muestran las incidencias acumuladas y muertes quirúrgicas ocurridas en los 114 pacientes que integraron la cohorte.
TABLA 3. EN LA COHORTE DE 114 PACIENTES CON SVM SE MUESTRA LA INCIDENCIA ACUMULADA DE LOS ESTRATOS DE DPP Y LA MORTALIDAD QUIRúRGICA GLOBAL Y ESPECíFICA POR ESTRATOS DE DPP, CON SUS CORRESPONDIENTES IC95%.

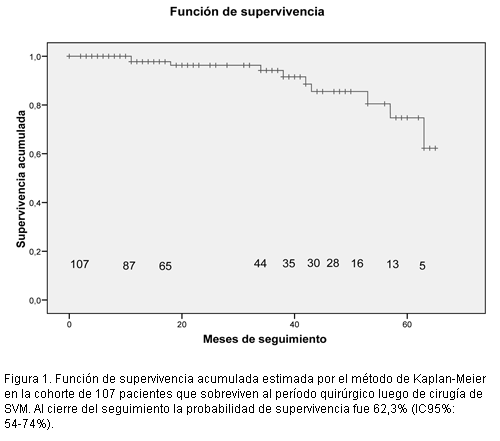
De esta manera la cohorte quedó integrada por 107 pacientes, que fueron seguidos en el período postquirúrgico durante una mediana de 25,5 meses (rango:1-65 meses). En la tabla 4 se muestra la mortalidad postquirúrgica de la cohorte remanente y el tiempo de seguimiento
TABLA 4. INCIDENCIA ACUMULADA DE ESTRATOS DE DPP EN LA COHORTE REMANENTE DE 107 PACIENTES LUEGO DE LOS 30 DíAS DE LA CIRUGíA DE SVM. MORTALIDAD POSTQUIRúRGICA GLOBAL Y ESPECíFICA POR ESTRATOS DE DPP, CON SUS CORRESPONDIENTES IC95%.
SE MUESTRAN TAMBIéN LOS MESES DE SEGUIMIENTO DE TODA LA COHORTE Y POR ESTRATOS DE DPP, ASí COMO SUS CORRESPONDIENTES MEDIANAS.
IA: incidencia acumulada; MPQ: mortalidad postquirúrgica.
Las tasas de incidencia por persona-mes-1 de la muerte postquirúrgica en DPP leve, moderada y severa son respectivamente 0,0061, 0,0036 y 0,014.
Supervivencia postquirúrgica
En las figuras 1 y 2 se muestran las curvas de supervivencia acumulada de toda la cohorte y de los estratos de DPP respectivamente.
]]>
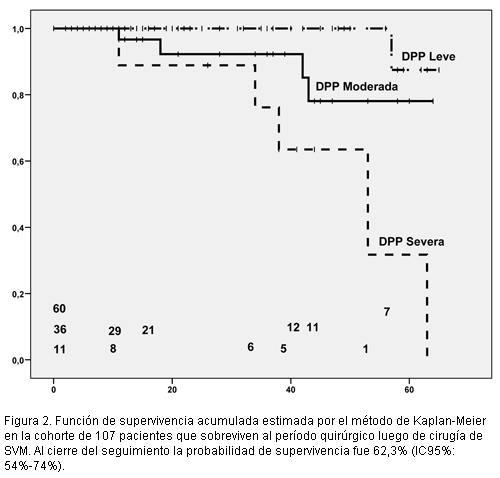
Al cierre del seguimiento la probabilidad de supervivencia en la DPP severa: 31,7% (IC95%: 0%-40%) fue significativamente menor (p=0,00) que aquella de la DPP leve: 87,5% (IC95%: 65-100%) y también de la moderada: 78,1% (IC95%: 58%-98%) (p=0,03), en tanto las probabilidades de supervivencia en las DPP leve y moderada no mostraron diferencias significativas (p=0,08).
Identificación de predictores independientes
]]> Se produjeron 10 eventos (9,3%) en la cohorte de 107 pacientes que tenían una edad media de 62,5 años; 50 eran hombres (46,7%), 49 con enfermedad coronaria documentada (45,8%), 55 con prótesis valvular mecánica (51,4%), con un AEO indexada media de 1,39 ± 0,40 cm2/m2 (rango: 0,70-2,50). Estaban censurados 97 (90,6%) de los cuales 18 (16,8%) lo estuvieron antes del evento más precoz en el estrato. En la tabla 5 se ofrecen los resultados de la regresión de Cox.TABLA 5. POSIBLES PREDICTORES DE MUERTE CONSIDERADOS EN EL MODELO DE REGRESIóN DE COX EN LA COHORTE DE 107 PACIENTES QUE SOBREVIVEN AL PERíODO QUIRúRGICO LUEGO DE SVM, ASí COMO LOS RESPECTIVOS VALORES DEL COEFICIENTE B, SU SIGNIFICACIóN ESTADíSTICA Y LAS ESTIMACIONES DE RIESGO. PARA EL PREDICTOR AEO INDEXADA EL VALOR NEGATIVO DE LA PENDIENTE B INDICA QUE A MEDIDA QUE AEO INDEXADA DISMINUYE, EL RIESGO DE MUERTE AUMENTA.
Los predictores independientes de mortalidad postquirúrgica identificados por este modelo son la presencia de enfermedad coronaria documentada, el AEO indexada y su expresión como estratos en DPP severa.
Discusión
El mayor encuentro del presente estudio es que la DPP severa es un predictor fuerte e independiente de sobrevida en pacientes sometidos a SVM. A pesar de que la diferencia en la sobrevida de pacientes con DPP moderado y aquellos con DPP sin significado clínico no fue estadísticamente significativa, la curva de sobrevida de pacientes con DPP moderado fue intermedia entre las curvas de pacientes con DPP severa y sin significado clínico.
Mecanismos responsables del efecto adverso de la DPP
Estudios previos han demostrado que la DPP está asociada con menor regresión de la hipertrofia ventricular izquierda, mayores eventos cardíacos y mayor mortalidad luego de la sustitución valvular aórtica (2,7). Sin embargo, el impacto hemodinámico y clínico de la DPP luego de la SVM ha sido relativamente inexplorado. Rahimtoola y Murphy fueron los primeros en describir el caso de un paciente con DPP en la posición mitral (3). En estudios siguientes, Dumesnil y Yoganathan mostraron que el AEO indexada de las prótesis mitrales debería idealmente no ser menor de 1,2 a 1,3 cm²/m² para evitar gradientes de presión transvalvulares residuales anormalmente altos (4). La DPP en posición mitral puede igualarse a la estenosis mitral residual con similares consecuencias (la persistencia de gradientes mitral anormalmente altos y presiones de aurícula izquierda y arteria pulmonar aumentadas) (11). Así, la hipertensión pulmonar puede causar falla cardíaca derecha, y la persistencia de presiones elevadas en la aurícula izquierda predispone a la fibrilación auricular (11). Esta arritmia puede comprometer el gasto cardíaco e incrementar el riesgo de complicaciones tromboembólicas. La presión capilar pulmonar elevada en forma pasiva secundaria a la elevada presión en la aurícula izquierda puede determinar el desarrollo de edema pulmonar (11).
Julien Magne y colaboradores demostraron que la DPP mitral definida como un AEO indexada £ 1,2 cm²/m² es un factor de riesgo fuerte independiente para la persistencia de la hipertensión pulmonar luego de la SVM. En ese estudio, la prevalencia de hipertensión pulmonar disminuyó de 69% antes de la operación a 19% luego de la operación en pacientes con DPP no significativa, mientras que se mantuvo incambiada en aquellos con DPP moderada a severa (66% antes versus 68% luego de la SVM) (5).
Estudios previos han identificado varios predictores independientes de sobrevida en pacientes sometidos a SVM: edad avanzada, historia preoperatoria de disnea de esfuerzo clase funcional IV de la NYHA, diabetes mellitus, insuficiencia renal y falla cardíaca. Pero la influencia de la DPP no fue analizada en estos estudios.
Muy pocos trabajos han estudiado el impacto del tamaño y hemodinámica de las prótesis mitrales en eventos postoperatorios. Ruel y colaboradores, en un estudio que incluyó 708 pacientes sometidos a SVM, no encontraron asociación significativa entre el tamaño protésico etiquetado y la mortalidad postoperatoria. Yazdanbakhsh y colaboradores en un estudio que incluyó 428 pacientes sometidos a SVM con un tipo de válvula mecánica y definiendo la DPP como un área geométrica del orificio indexada (AGOI) £ 1,9 cm²/m², encontraron un impacto significativo en la mortalidad a 30 días pero no en la mortalidad a largo plazo. Tanto el tamaño protésico etiquetado como el AGOI han mostrado no tener relevancia en la hemodinámica o eventos en pacientes sometidos a sustitución valvular aórtica. Aparentemente, así como sucede para las válvulas aórticas, el AEO indexada es el único parámetro válido que puede ser utilizado para identificar la DPP.
Implicancias clínicas
Las implicancias prácticas de estos resultados son importantes dado que la DPP no parece ser un fenómeno raro en pacientes sometidos a SVM.
Obviamente, la mejor forma de evitar la DPP en posición mitral es reparar en lugar de sustituir la válvula. Pero una proporción significativa de válvulas mitrales no pueden ser reparadas y necesitan ser sustituidas. Sería apropiado en los casos de SVM calcular el AEO indexada proyectada de la prótesis a ser implantada previo a la operación, así como se hace para la válvula aórtica, y considerar opciones alternativas si la DPP, especialmente la severa, se anticipa (11). Desafortunadamente, las opciones para prevenir la DPP en posición mitral son mucho más limitadas que en la posición aórtica. No existen técnicas alternativas para implantar una prótesis mayor y el implante de homoinjertos o una prótesis stentless es técnicamente más demandante y asociada con una pobre durabilidad a largo plazo (11).
Así, la estrategia preventiva puede estar orientada solo hacia el implante de una prótesis que tenga el mayor AEO para un mismo tamaño de anillo. En este contexto, estos hallazgos proveen un fuerte ímpetu para el desarrollo de prótesis mitrales con una mejor performance hemodinámica y para adquirir la destreza que permita realizar plastias mitrales en la mayor cantidad de pacientes posibles.
Limitaciones del estudio
Algunas variables modificables a lo largo del tiempo transcurrido luego de la SVM, tales como FEVI, clase funcional de la NYHA, fibrilación auricular e insuficiencia renal, posiblemente puedan afectar la inferencia del modelo de Cox. Ellas no fueron incluidas en este modelo, ya que se priorizo la inclusión en el mismo de posibles predictores no modificables; sin embargo su no inclusión constituye una limitación del presente estudio.
]]>Conclusiones
La DPP severa es un predictor independiente de mortalidad luego de la SVM. Con este objetivo, el AEO indexada proyectada debe ser sistemáticamente calculada al momento de la cirugía para estimar el riesgo de DPP.
Bibliografía
1. Enriquez-Sarano M, Schaff HV, Orszulak TA, Tajik AJ, Bailey KR, Frye RL. Valve repair improves the outcome of surgery for mitral regurgitation: a multivariate analysis. Circulation 1995; 91: 1022-8.
2. Rahimtoola SH. The problem of valve prosthesis-patient mismatch. Circulation 1978; 58: 20-4.
3. Rahimtoola SH, Murphy E. Valve prosthesis-patient mismatch: a long-term sequel. Br Heart J 1981; 45: 331-5.
4. Dumesnil JG, Yoganathan AP. Valve prosthesis hemodynamics and the problem of high transprosthetic pressure gradients. Eur J Cardiothorac Surg 1992; 6: S34-S38.
5. Li M, Dumesnil JG, Mathieu P, Pibarot P. Impact of valve prosthesis-patient mismatch on pulmonary arterial pressure after mitral valve replacement. J Am Coll Cardiol 2005; 45: 1034-40.
6. Yazdanbakhsh AP, van den Brink RB, Dekker E, de Moll BA. Small valve area index: its influence on early mortality after mitral valve replacement. Eur J Cardiothorac Surg 2000; 17: 222-7.
7. Pibarot P, Dumesnil JG. Prosthesis-patient mismatch: definition, clinical impact, and prevention. Heart 2006; 92: 1022-9.
8. Ruel M, Rubens FD, Masters RG, Pipe AL, Bedard P, Mesana TG. Late incidence and predictors of persistent or recurrent heart failure in patients with mitral prosthetic valves. J Thorac Cardiovasc Surg 2004; 128: 278-83.
9. Crawford FA jr. Residual pulmonary artery hypertension after mitral valve replacement: size matters! J Am Coll Cardiol 2005; 45: 1041-2.
10. Jamieson E, Germann E, Ye J, Chan F, Cheung A, MacNab J, et al. Effect of prosthesis-patient mismatch on long-term survival with mitral valve replacement: assesement to 15 years. Ann Thorac Surg 2009; 87: 1135-42.
11. Magne J, Mathieu P, Dumesnil JG, Tanné D, Dagenais F, Doyle D, et al. Impact of prosthesis-patient mismatch on survival after mitral valve replacement. Circulation 2007; 115: 1417-25.
]]>