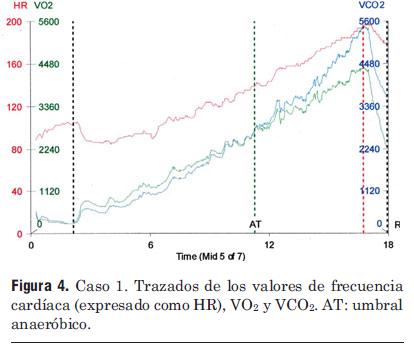
Figura 4. Caso 1. Trazados de los valores de frecuencia cardíaca (expresado como HR), VO2 y VCO2. AT: umbral anaeróbico.
deltaA-VO2). Estos parámetros ayudan a comprender la dinámica del flujo sanguíneo y el intercambio gaseoso en diferentes enfermedades y, en el caso del VE/VCO2, también provee una información pronóstica independiente. La realización de pruebas cardiopulmonares de esfuerzo con medidas directas del consumo de O2 es una práctica fácil y de costo razonable, que agrega un valor significativo a la estratificación de pacientes con enfermedad cardíaca compleja así como aporta importantes datos para la prescripción de ejercicio a aquellos pacientes que han de participar en un programa de rehabilitación cardíaca.]]>
ARTÍCULO DE REVISIÓN
Pruebas de esfuerzo cardiopulmonar en la práctica clínica
DRES. THOMAS ALLISON 1, GERARD BURDIAT 2
1. Ph.D., MPH. Director del Exercise Testing Laboratory, Cardiovascular Health Clinic, Mayo Clinic. Rochester, MN, EE.UU.
2. Cardiólogo, Deportólogo. Centro Calidad de Vida, Asociación Española. Montevideo.
Correspondencia: gburdiat@mednet.org.uy
Recibido marzo 19,2010; aceptado mayo 21, 2010.
]]>
RESUMEN
Se realiza una revisión de las ventajas, interpretación y valor pronóstico de las actuales pruebas de esfuerzo cardiopulmonar en la práctica clínica. La aptitud cardiorrespiratoria o capacidad aeróbica máxima con medición en forma directa del consumo máximo de O2 (VO2 pico, VO2 máx) es un importante predictor de mortalidad en pacientes con enfermedad coronaria y representa una ventaja significativa sobre la estimación indirecta del VO2 máximo de la ergometría convencional. Otros parámetros importantes reportados por las pruebas directas de esfuerzo cardiorrespiratorio son: 1) el cociente respiratorio (CR) o relación entre producción de dióxido de carbono y consumo de O2 (VCO2/VO2), medida relevante del esfuerzo en la prueba; 2) la reserva respiratoria (RR), usada para determinar posibles limitaciones pulmonares durante el ejercicio; 3) la eficiencia ventilatoria VE/VCO2, donde VE es ventilación minuto, medidas de intercambio gaseoso a nivel pulmonar que pueden verse afectadas tanto en enfermedades pulmonares primarias como en varias anormalidades cardíacas, ya sea embolia pulmonar, hipertensión pulmonar, insuficiencia cardíaca, insuficiencia mitral y otras condiciones que afectan el llenado ventricular izquierdo; 4) el pulso de O2, producto del volumen sistólico por la diferencia A-V de O2 (DA-VO2). Estos parámetros ayudan a comprender la dinámica del flujo sanguíneo y el intercambio gaseoso en diferentes enfermedades y, en el caso del VE/VCO2, también provee una información pronóstica independiente. La realización de pruebas cardiopulmonares de esfuerzo con medidas directas del consumo de O2 es una práctica fácil y de costo razonable, que agrega un valor significativo a la estratificación de pacientes con enfermedad cardíaca compleja así como aporta importantes datos para la prescripción de ejercicio a aquellos pacientes que han de participar en un programa de rehabilitación cardíaca.
Palabras clave:
APTITUD CARDIORRESPIRATORIA
PRUEBA DE ESFUERZO
CONSUMO DE O2
SUMMARY
A review of the advantages, interpretation and prognostic value of cardiopulmonary exercise testing in clinical medicine is provided. Cardiorespiratory fitness directly measured by peak oxygen uptake (peak VO2, VO2max) is an important predictor of mortality in patients with coronary heart disease and represents a significant advantage over estimation of peak VO2 by the standard exercise test. Other important parameters reported during cardiopulmonary exercise testing include: 1) respiratory exchange ratio (RER), which is the ratio of VCO2 to VO2, a relevant measure of effort on the test; 2) breathing reserve (BR), used to determine possible pulmonary limitation to exercise; 3) ventilatory efficiency (VE/VCO2) and end tidal CO2 which are measures of gas exchange in the lung, affected by both intrinsic pulmonary disease and various cardiac abnormalities such as pulmonary embolus, pulmonary hypertension, heart failure, mitral regurgitation, and other conditions affecting left ventricular filling; 4) O2 pulse, which is the product of stroke volume multiplied by the arterial-mixed venous O2 difference. These parameters help understand the dynamics of blood flow and gas exchange in various diseases states and, in the case of VE/VCO2, also provide independent prognostic information. The implemention of cardiopulmonary exercise test is relatively easy and inexpensive and adds significant value to the stratification of patients with complex cardiac disease as well as providing important data for exercise prescription for patients participating in a cardiac rehabilitation program.
]]>HISTORIA DE LA PRUEBA DE ESFUERZO CARDIOPULMONAR
La prueba de esfuerzo o de ejercicio cardiopulmonar, también conocida por otros nombres como prueba metabólica y prueba de consumo máximo de O2 (VO2máx), es una herramienta importante en los programas técnicos de evaluación cardiovascular global. Históricamente, la prueba de esfuerzo cardiopulmonar fue originalmente desarrollada para probar la aptitud de los deportistas, como los corredores de larga distancia y esquiadores de fondo, donde el VO2máx es el predictor más importante del rendimiento en pruebas de resistencia. La medición del consumo directo de O2 durante las diversas formas de trabajo físico también fue uno de los primeros aportes de la prueba de esfuerzo cardiopulmonar. Esta medición fue inicialmente engorrosa y requería mucha mano de obra, como la obtención del aire espirado que tenía que ser recogido en globos meteorológicos o grandes bolsas llamadas sacos de Douglas. Estos sacos o bolsas eran evacuados en grandes tanques calibrados (tanques de Tissot) para medir el volumen de gas espirado y en esas muestras de gas mezclado eran analizados los contenidos de O2 y CO2 a mano, utilizando instrumentos que medían el volumen de gas antes y después, tanto para el O2 como para el CO2, siendo removidos químicamente. Finalmente, el VO2máx se calculaba a partir de mediciones específicas como las ecuaciones de conversión de Haldane basadas en las propiedades no metabólicas del nitrógeno. Afortunadamente se han desarrollado sistemas precisos que permiten en forma totalmente automatizada medir el VO2 respiración a respiración sin la necesidad de reunir grandes volúmenes de gas o de realizar cualquier análisis o cálculo a mano. Los aparatos utilizados son analizadores de gases, sistemas automatizados, compactos, conectados a un ordenador portátil, calibrados en pocos minutos, e integrados ya sea a la cinta rodante o a la bicicleta ergométrica, con monitorización del electrocardiograma (ECG) durante el ejercicio, no requiriendo mayor tiempo técnico o molestias al paciente que el agregado de las mediciones cardiopulmonares a la prueba de esfuerzo estándar. En definitiva, el tiempo y el costo de las pruebas de esfuerzo cardiopulmonares a través de su práctica regular, en comparación con las pruebas de cinta o banda rodante convencional con monitorización del ECG, aunque requieren algunos minutos más, son relativamente bajos.
La instrumentación adicional para la prueba de ejercicio cardiopulmonar incluye una pequeña y liviana boquilla, un dispositivo unido a una máscara desechable a través del cual se miden en forma continua el flujo del gas espirado y las concentraciones de O2 y CO2, más un sensor (habitualmente ubicado en el medio de la frente) para determinar a través de la piel la saturación de O2 (figura 1).
Un monitor numérico y gráfico (conectado al analizador de gases) va delineando las gráficas y mostrando en tiempo real el consumo de O2 y proporciona otras variables del esfuerzo cardiopulmonar. Finalmente, los resultados pueden estar disponibles dentro de los 5 minutos siguientes a la terminación de la prueba.
]]> En la siguiente revisión se desarrollará en forma más detallada lo concerniente a la evaluación funcional respiratoria más que lo vinculado a lo cardíaco, ya que todos conocemos y realizamos pruebas ergométricas convencionales y pocos conocen este aditivo que se refiere al análisis de gases espirados. Describiremos someramente la terminología específica respiratoria, que es poco usual en el manejo del cardiólogo, ya que de hacerlo en forma exhaustiva se volvería muy extenso este informe.RELACIÓN DEL VO2 MáX CON EL GASTO CARDíACO
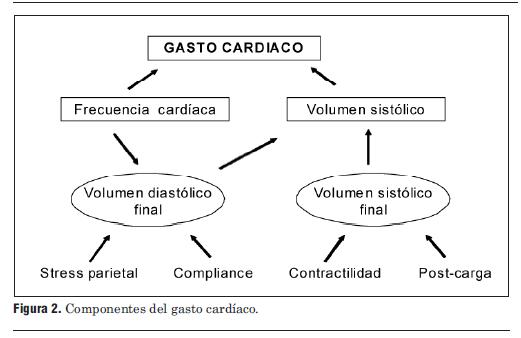
Matemáticamente, según la ecuación de Fick, el VO2 es igual al producto del gasto cardíaco por la diferencia DA-VO2. A su vez, el gasto cardíaco es el producto de la frecuencia cardíaca por el volumen sistólico (figura 2). El volumen sistólico es la diferencia entre el volumen diastólico final y el volumen sistólico final. El volumen diastólico final es afectado por la compliance del ventrículo y por la presión de llenado (estrés parietal), mientras que el volumen sistólico final se relaciona con la contractilidad, precarga y postcarga. Es bien sabido que, tal como lo establece el principio de Starling, modestos incrementos en la precarga y en el volumen diastólico final aumentan el volumen sistólico, incluso en el corazón debilitado por isquemia severa o en diversas miocardiopatías, pero luego estos incrementos van distendiendo el ventrículo, se compromete su contractilidad y se reduce el volumen sistólico.
En cuanto a la DA-VO2 (figura 3), el contenido de O2 arterial se ve afectado por la concentración de hemoglobina, la ventilación alveolar, la presión parcial de O2 y la capacidad de difusión pulmonar. El contenido de O2 de la sangre venosa mixta es determinado por la masa de los músculos en uso y la cantidad de O2 extraído, el cual a su vez depende del flujo sanguíneo regional, la densidad capilar y los niveles de enzimas oxidativas en la masa muscular activa.
En individuos sanos, algunos de los factores que afectan el VO2máx, en parte están determinados por la genética, en especial por el tamaño cardíaco y pulmonar, el tipo de distribución de las fibras musculares (la relación entre las fibras de contracción rápida glucolítica y las de contracción lenta oxidativa) y la frecuencia cardíaca máxima. El sexo influye significativamente en el VO2máx a través de los efectos producidos por el tamaño cardíaco y pulmonar, la masa del músculo esquelético y la concentración de hemoglobina. Otro factor, el envejecimiento, reduce la masa muscular, la frecuencia cardíaca máxima y la capacidad vital del pulmón. Una influencia muy importante en el VO2máx es el entrenamiento físico y particularmente el entrenamiento con ejercicios aeróbicos. Los órganos afectados por el entrenamiento aeróbico incluyen la masa del músculo esquelético y la capacidad de las enzimas oxidativas, densidad capilar muscular periférica, el volumen sanguíneo y las propiedades contráctiles del corazón. Una fuerte variable final que influye en el VO2máx, expresado generalmente en términos de mL de O2 por kilogramo de peso por minuto (mL/kg/min) es el peso corporal. La fórmula del cálculo del VO2máx incluye el peso para evitar su sobreestimación. Pero el exceso de peso, y en particular el exceso de tejido adiposo, que es relativamente inactivo desde el punto de vista metabólico, reducen la tolerancia al esfuerzo, aumentan la fatiga y disminuyen la capacidad aeróbica máxima.
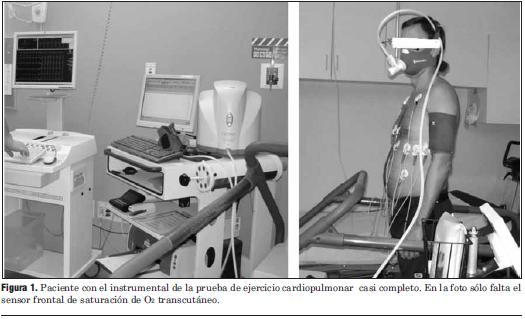
Figura 1. Paciente con el instrumental de la prueba de ejercicio cardiopulmonar casi completo. En la foto sólo falta el sensor frontal de saturación de O2 transcutáneo.
 ]]>
]]>
Figura 2. Componentes del gasto cardíaco.
Estas diversas influencias sobre el consumo de O2 se combinan para producir una amplia gama de “valores normales”. Las mujeres tienen aproximadamente 80%-90% del VO2máx de los hombres con niveles similares de formación, mientras que se observa una disminución del VO2máx en 5%-10% por década de edad, dependiendo del nivel de actividad física. Un valor de 20 mL/kg/min de VO2máx podría considerarse “normal” para una mujer sedentaria de 70 años, saludable y delgada, mientras que los atletas de élite de resistencia masculina a los 20 años pueden mostrar niveles de VO2 máx de 70 mL/kg/min o aun mayores. Para predecir el valor del VO2 máx (Predicted VO2max) para la edad y sexo que debería alcanzarse durante ejercicios de rutina en adultos sanos, muchos laboratorios utilizan las siguientes ecuaciones:
VENTAJAS DE LAS PRUEBAS DE ESFUERZO CARDIOPULMONAR (1)
]]> Algunas de las ventajas adicionales de la prueba de esfuerzo cardiopulmonar con respecto a la prueba de esfuerzo convencional son las siguientes:1. Proporciona una medida más objetiva de la fatiga y de la disnea inexplicable.
2. El VO2 máx proporciona una mejor medida de la capacidad funcional que la estimada por el tiempo durante el cual se realiza la prueba en cinta rodante.
3. Se pueden identificar las razones de un VO2máx bajo: reserva cardíaca pobre, limitación de la ventilación u otras patologías pulmonares coexistentes, claudicación de miembros inferiores, problemas musculoesqueléticos, pobre tolerancia al esfuerzo o desacondicionamiento físico.
4. Permite una mejor estratificación del paciente que ha de ser referido a un programa de rehabilitación cardíaca o pulmonar y selecciona aquellos pacientes con insuficiencia cardíaca para trasplante cardíaco (o cardiopulmonar).
5. Evalúa mejor las respuestas terapéuticas.
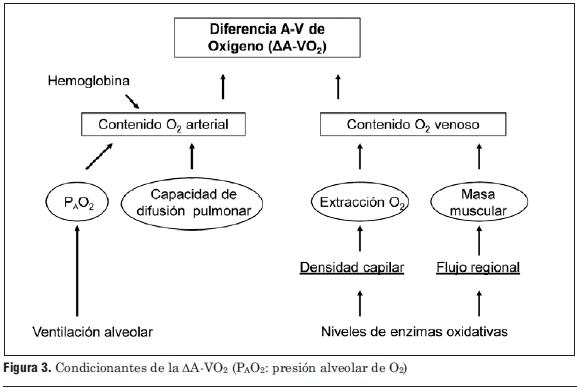
Figura 3. Condicionantes de la DA-VO2 (PAO2: presión alveolar de O2)
Durante la prueba de esfuerzo convencional, el grado de esfuerzo o fatiga se calcula a partir de informes subjetivos del paciente (índice del esfuerzo percibido o Rating Perceived Exertion –RPE– o escala de Borg, de 6-20) y el porcentaje de la frecuencia cardíaca máxima que el paciente alcanza, además, por supuesto, de la opinión del personal de control de la prueba (2). Lamentablemente, estas calificaciones no siempre reflejan con exactitud el grado de esfuerzo cardiopulmonar o la fatiga, ya que pueden verse influidos por factores como la claudicación o el dolor musculoesquelético de otra etiología, las alteraciones pulmonares, el temor o la ansiedad durante el examen. La frecuencia cardíaca máxima tiene una desviación estándar de aproximadamente 12 latidos por minuto y se ve afectada tanto por los fármacos comúnmente utilizados para tratar las enfermedades cardiovasculares (sobre todo los bloqueadores beta) como por los efectos fisiológicos de diferentes estados patológicos (disautonomía neurovegetativa de la diabetes, por ejemplo).
]]> Durante la prueba de esfuerzo cardiopulmonar, un indicador del esfuerzo máximo se obtiene por el cociente respiratorio (CR), también conocido como relación de intercambio respiratorio (CR = VCO2/VO2) y en inglés RQ (respiratory quotient). En condiciones de reposo y respiración tranquila una persona normal consume unos 250 mL de O2 y produce unos 200 mL de CO2. En ese caso, la relación VCO2/VO2 es igual a 0,8.La sangre arterial contiene unos 48 mL de CO2/dL de sangre y la sangre venosa hasta 52 mL/dL. Esto supone un cambio de presión parcial de 40 mmHg a 46 mmHg. Lo contrario ocurre a nivel pulmonar cuando la sangre venosa se convierte en arterial.
La sangre arterial contiene unos 20 mL de O2 por cada 100 mL y libera en los tejidos unos 5 mL/dL, por lo tanto contiene unos 15 mL/100 mL cuando llega a los pulmones como sangre venosa mixta. Esto supone un cambio de 100 mmHg de presión parcial de O2 en la sangre arterial a 40 mmHg en la venosa. A nivel pulmonar gana una cantidad similar de O2 desde el alveolo pasando a ser sangre arterial. En determinadas circunstancias, tales como durante el esfuerzo o en algunas enfermedades cardiopulmonares, estos valores cambian de manera notable.
Los valores de CR por encima de 1,0 indican la presencia de algún grado de metabolismo anaeróbico. Empíricamente, y por un consenso internacional generalmente aceptado, se admite que es necesario un CR>1.15 para considerar normal la capacidad aeróbica de individuos sanos cuando realizan un esfuerzo máximo. En EE.UU., la mayoría de las pruebas de esfuerzo se realizan sobre una cinta ergométrica. En individuos jóvenes y saludables hay una alta correlación entre el tiempo de desempeño en cinta rodante y el VO2máx, pero esa correlación es mucho menor en pacientes de edad avanzada, especialmente aquellos con enfermedad cardíaca. Los pacientes con disfunción ventricular izquierda tienen mermado el gasto cardíaco y por lo tanto dependen más de las fuentes de energía anaeróbica para el trabajo en cinta, por lo que su VO2 es más bajo que el estimado en forma indirecta por la carga de trabajo realizada. El uso permanente de las barandas de apoyo de la cinta determina también un menor volumen de trabajo que el correspondiente a dicha carga. Por lo tanto, el valor del VO2máx y el de la reserva cardíaca se sobreestiman a partir del tiempo de ejecución de la prueba. Por otra parte, alteraciones de la marcha debidas a la enfermedad degenerativa de las articulaciones de las extremidades inferiores, la obesidad o la falta de experiencia para caminar en una cinta ergométrica, implicarán un aumento del VO2 para una determinada carga de trabajo, causando una subestimación de la reserva cardíaca para ese rendimiento. Así, mientras que el nivel estimado de METs en una cinta rodante es un sustituto razonable para el cálculo del VO2máx, es a menudo un sustituto imperfecto, sobre todo en ciertos estadios de la enfermedad cardíaca. Las pruebas en cicloergómetro son mejores para expresar una relación más coherente entre el VO2 y el tiempo de ejercicio, pero los pacientes no suelen alcanzar el mismo elevado nivel del gasto cardíaco que en las pruebas de cinta y, por otro lado, la mayoría de los valores de capacidad funcional con los cuales están familiarizados los cardiólogos EE.UU. y Europa se basan sobre el tiempo de cinta. En otras ocasiones se utilizan ergómetros no estándar (por ejemplo cicloergómetros que combinan ejercicios con miembros superiores e inferiores ) o los protocolos para pruebas de ejercicio en pacientes con determinados problemas ortopédicos (sólo miembros inferiores). Para ello existen ecuaciones de predicción relacionadas con el tiempo estándar de rendimiento. En estos casos, la medición del VO2máx es el único medio de identificación de la capacidad funcional y de la reserva cardíaca.
PRUEBA ERGOMÉTRICA GRADUADA (PEG) DURANTE EL TEST CARDIOPULMONAR
La prueba ergométrica convencional es la modalidad de prueba más utilizada como test funcional cardíaco en el mundo entero. Consiste, como es ampliamente conocido, en la realización de un esfuerzo en cinta rodante o cicloergómetro mientras se monitoriza el ECG y la respuesta de la presión arterial (PA). Hay muchos protocolos para su desarrollo, pero el más conocido y utilizado es el de Bruce, que incluye etapas progresivas con incrementos de carga cada 3 minutos hasta la fatiga física, el logro de la frecuencia cardíaca máxima o la obtención de un resultado positivo (indicadores de isquemia, infra o supradesnivel del segmento ST básicamente, aunque hay otras anormalidades que colaboran en este diagnóstico). El incremento de carga es adecuado para la detección de isquemia pero puede ser excesivo para la mayoría de los pacientes con una enfermedad respiratoria. Tampoco este test define la fisiopatología de los pacientes con intolerancia al ejercicio pero sin isquemia. Al realizar las pruebas cardiopulmonares se utilizan los mismos métodos que las pruebas de esfuerzo convencional más el agregado de la medida de gases espirados que van a aportar más precisión al diagnóstico. Las contraindicaciones y las complicaciones son las mismas que las de la PEG convencional.
La realización de las pruebas cardiopulmonares involucra el registro de un ECG basal, el control de la PA, la realización de una espirometría, la monitorización del ECG intraesfuerzo, el análisis continuo de gases espirados y medición de respuestas de flujo-volumen intraesfuerzo.
INTERPRETACIÓN DE LA PRUEBA DE ESFUERZO CARDIOPULMONAR (3-5)
]]> Un VO2máx bajo puede ser un signo de una reserva cardíaca pobre si el CR alcanza un nivel adecuado, pero los obesos y los pacientes con desacondicionamiento físico podrían tener un VO2máx bajo con función cardíaca normal. Por lo tanto, otras varias medidas de la función cardíaca pueden ser examinadas para determinar si la limitación es realmente debida a una reserva cardíaca pobre. La primera de ellas es una meseta al principio de la curva de VO2 en función del tiempo, durante el ejercicio por etapas. Es conveniente proseguir la medición del VO2 durante la recuperación activa por 3 min aproximadamente para aumentar la sensibilidad diagnóstica, por ejemplo a través de la detección de una lenta recuperación. El aumento del VO2 durante la recuperación se ha asociado con una reserva cardíaca pobre.En segundo lugar, se puede examinar la curva de pulso de O2 en función del tiempo y del VO2. El pulso de O2 (VO2/FC) –siendo FC la frecuencia cardíaca-, matemáticamente equivalente al producto del volumen sistólico por la ÄA-VO2, es aun más sensible a la alteración del gasto cardíaco que el VO2 en sí mismo. Un plateau temprano o incluso un descenso en el pulso de O2 es generalmente considerado un indicio de que el volumen sistólico disminuye al incrementar el trabajo.
Otras ecuaciones adicionales para diagnosticar reducción del gasto cardíaco incluyen la medición de la eficiencia ventilatoria para el CO2 = VE/VCO2 y la reserva respiratoria, RR = 1-VE/MVV en donde MVV es la máxima ventilación voluntaria o capacidad respiratoria máxima, medida por espirometría, o estimada a partir de edad, sexo y altura o estimada a través de la fórmula VEF1 x 40; donde VEF1 es el volumen espiratorio forzado en 1 segundo.
El VE se expresa en litros por minuto y corresponde a la ventilación minuto o volumen minuto.
La MVV se calcula indicando al paciente que respire durante 15 segundos a volumen y frecuencia respiratoria máximos; la cantidad de aire espirado se expresa en L/min.
El VEF1 (o FEV1 en inglés) es el volumen espiratorio máximo en 1 segundo o, dicho de otra manera, es el volumen de aire eliminado durante el primer segundo de una espiración forzada, luego de una inspiración máxima. Se expresa en litros y en condiciones normales su valor es mayor al 75% de la capacidad vital. La capacidad vital es el volumen máximo espirado de forma lenta y completa luego de un esfuerzo inspiratorio también máximo. Esta es una de las medidas más significativas del estudio de la función pulmonar.
La eficiencia ventilatoria puede ser medida a través de las ecuaciones VE/VO2 o VE/VCO2, o ambas. Dado que el VE está más estrechamente relacionado con el VCO2, es esta la relación que usualmente se reporta.
Un VE/VCO2 elevado (definido de varias maneras, pero más sencillamente por un valor en el ejercicio máximo > 40) o una reserva respiratoria elevada (más de 35% de la ventilación voluntaria máxima) en ausencia de enfermedad pulmonar significativa se asocian con enfermedad cardíaca significativa.
Otro parámetro a medir es la oximetría de pulso (SpO2), que es sólo una estimación de la saturación de O2 arterial y que debe ser medida con saturómetros calibrados. Hay que tener precaución con los valores obtenidos en personas de piel oscura, con carboxihemoglobinemia, con insuficiencia cardíaca o con disminución de la perfución periférica, ya que en estos casos puede haber errores de lectura. Una reducción de 5% de la SpO2 se considera una desaturación significativa.
Finalmente, un parámetro que siempre va a estar determinado en los informes es el umbral anaeróbico (UA en español o AT de los anglosajones). El umbral anaeróbico es establecido a nivel del cruce de las curvas de VO2 y VCO2, cuando el CR pasa a ser >1. Es el punto donde comienza a acumularse ácido láctico que va a ser bufferizado por el bicarbonato, el que luego determinará un aumento de la producción de VCO2. Es entonces una medida estimada de la acidosis metabólica. Corresponde a 50%-70% del VO2 máx en individuos sedentarios y es más elevado para sujetos entrenados.
]]> Así, con la información obtenida en la prueba de esfuerzo cardiopulmonar, la severidad de la limitación del gasto cardíaco logra ser un resultado más exacto que la información aislada del rendimiento en la cinta junto con la frecuencia cardíaca y la presión arterial.La terminación de la prueba con un CR bajo puede indicar un esfuerzo pobre, por limitaciones musculoesqueléticas o limitación de la ventilación. La comparación de la ventilación máxima voluntaria, medida durante la espirometría estándar, con la ventilación minuto durante el esfuerzo debería proporcionar la información de si el ejercicio presentó una limitación de la ventilación. La definición de pobre esfuerzo por limitaciones musculoesqueléticos se basará en las quejas concretas señaladas por el paciente durante la prueba, el examen físico e historial médico.
EJEMPLOS DE PRUEBAS CARDIOPULMONARES DE ESFUERZO
A continuación se presentan ejemplos de pruebas de esfuerzo cardiopulmonar en la práctica clínica que ilustran aspectos importantes del uso de este test.
Caso 1: hombre saludable, de 49 años. Datos: IMC = 26,4 kg/m2; VO2 pico = 56,5 mL/kg/min (159% del VO2máx esperable); tiempo = 14,9 min; FC pico o máx= 193 latidos por minuto; CR = 1,25; reserva respiratoria = 6%; VE/VCO2 = 27.
En la figura 4 se representan FC, VO2 y VCO2 en función del tiempo de ejercicio. Obsérvese cómo aumenta normal y progresivamente el VO2 durante todo el ejercicio (después de la primera línea punteada vertical negra) y cae rápidamente en la recuperación activa (después de la línea vertical roja). El VCO2 aumenta a un nivel superior debido a la contribución del metabolismo anaeróbico, lo que indica un esfuerzo máximo (pico CR = 1,25).
En la figura 5 se representan el pulso de O2 (VO2/FC) y la ventilación minuto (VE) en función del VO2. Podemos ver que el pulso de O2 aumenta rápidamente al principio del ejercicio, pero sigue aumentando con un ritmo más lento durante el resto de la prueba. La ventilación aumenta continuamente en forma curvilínea, con un mayor incremento por unidad de VO2 por encima del umbral anaeróbico. La reserva respiratoria es pequeña (6%), concordante con el gasto cardíaco elevado.
Caso 2: hombre sano (pero no saludable), edad 44 años. Datos: IMC = 32,2 kg/m2; VO2 máx = 33,4 mL/kg/min (88% VO2 máx. esperable); tiempo = 10,6 min; FC máx = 164 latidos por minuto; CR = 1,13; reserva respiratoria = 30%; VE/VCO2 = 27.
Este paciente es ligeramente más joven que el primero, pero mucho más obeso y con menor capacidad funcional del punto de vista cardiovascular. El grado de esfuerzo es sólo cercano al máximo (pico CR = 1,13), mientras que el VO2 máx es mucho menor; las formas de todas las curvas son muy similares a las mostradas en el caso anterior. La reserva respiratoria es más alta (30%), pero aún dentro del rango normal. La eficiencia respiratoria dada por VE/VCO2 es similar. Podríamos concluir que se trata de un resultado normal y que el VO2 del paciente está limitado por su peso, pérdida de condición física y en cierta medida por el esfuerzo casi máximo.
]]> Caso 3: 48 años de edad, insuficiencia cardíaca crónica. Datos: IMC = 25,0 kg/m2; VO2 máx = 15,3 mL/kg/min (43% del VO2 máx esperable); tiempo = 6,0 min; FC máxima = 114 latidos por minuto; CR = 1,25; la reserva respiratoria = 61%; VE/VCO2 = 41.

Figura 4. Caso 1. Trazados de los valores de frecuencia cardíaca (expresado como HR), VO2 y VCO2. AT: umbral anaeróbico.
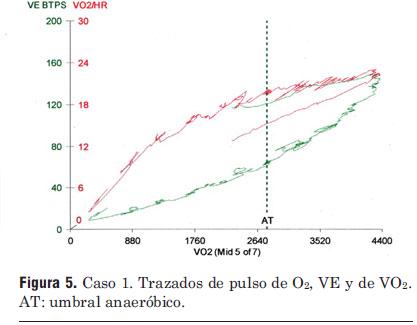
Figura 5. Caso 1. Trazados de pulso de O2, VE y de VO2. AT: umbral anaeróbico.
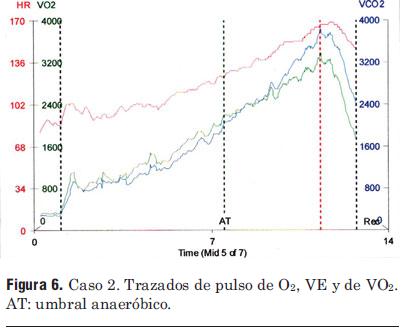
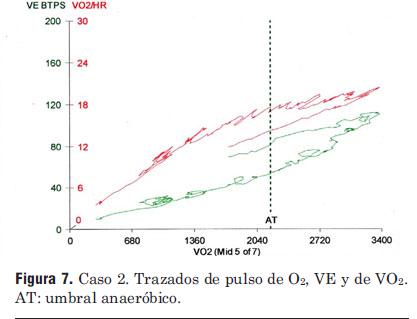
Figura 7. Caso 2. Trazados de pulso de O2, VE y de VO2. AT: umbral anaeróbico.
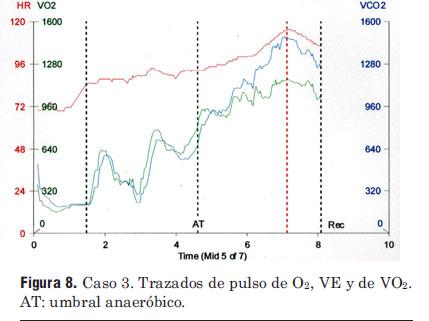
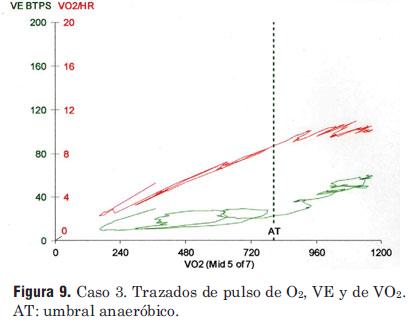
Figura 9. Caso 3. Trazados de pulso de O2, VE y de VO2. AT: umbral anaeróbico.
Esta prueba es muy diferente a las de los casos previos, no sólo en términos de menor rendimiento y con una menor VO2 máx (a pesar del esfuerzo máximo, mostrado por un CIR = 1,25). El consumo de O2 (VO2) aparece como un plateau o meseta al final del ejercicio y en la recuperación temprana (figura 8). El pulso de O2 (en la figura VO2/HR) aumenta inicialmente, pero el plateau al final del ejercicio sugiere una caída del volumen sistólico. La reserva respiratoria es bastante grande (61%), sugiriendo de nuevo un gasto cardíaco limitado y la VE/VCO2 = 41 (elevada) puede indicar una anomalía vascular pulmonar secundaria. Todos los signos de deterioro del gasto cardíaco descritos en la sección anterior están presentes en este caso:
]]> 1. Bajo VO2 máximo.2. Plateau en el VO2 a medida que avanza el tiempo de ejercicio.
3. Plateau en el pulso de O2.
4. Reserva respiratoria aumentada.
5. Elevado cociente VE/VCO2.
PRONÓSTICO BASADO EN EL VO2 MÁX
Tal vez el uso más ampliamente reconocido de la prueba de esfuerzo cardiopulmonar en la cardiología clínica es para la evaluación de los pacientes con insuficiencia cardíaca crónica. Numerosos estudios, incluido un documento crítico de Mancini y colaboradores (6), han establecido que el VO2máx es un fuerte predictor de sobrevida en este grupo de pacientes. Como resultado, el VO2máx se ha empleado en la estratificación del riesgo de los pacientes con insuficiencia cardíaca a la espera de trasplante cardíaco y las pruebas de esfuerzo cardiopulmonar seriadas se realizan rutinariamente para ajustar el nivel de riesgo y el tiempo para el trasplante a medida que la insuficiencia cardíaca avanza (o se estabiliza). Aunque los criterios para el trasplante cardíaco se han ampliado en los últimos años, el VO2máx sigue siendo uno de los muchos factores críticos empleados por las compañías de seguros para determinar la conveniencia (y por tanto de reembolso) de un trasplante cardíaco.
También hemos dicho que el VO2máx predice la sobrevida a largo plazo en pacientes en rehabilitación cardíaca, que constituyen un grupo considerablemente más saludable que el de los pacientes con insuficiencia cardíaca, los que representan un espectro mucho más amplio de las enfermedades cardiovasculares (7-17).
Otros tipos de pacientes cardíacos que pueden ser referidos para pruebas de esfuerzo cardiopulmonar incluyen la miocardiopatía hipertrófica, enfermedades valvulares cardíacas, cardiopatías congénitas y la hipertensión pulmonar. La prueba de esfuerzo cardiopulmonar no sólo ayudará a determinar la reserva cardíaca y establecer el pronóstico de estos pacientes, sino que también ayudará a determinar los efectos de las diferentes terapias como los fármacos, estimulación y rehabilitación, permitiendo una evaluación periódica en vista a la coordinación de intervenciones quirúrgicas.
]]>RANGOS DE VO2MáX
Por las ecuaciones de predicción dadas anteriormente, el promedio de VO2máx de un hombre de 50 años sano, pero sin entrenamiento físico, sería de 35 mL/kg/min frente a 28 mL/kg/min para una mujer de la misma edad igualmente sana, pero sin entrenamiento. Sin embargo, el rango de VO2máx es bastante amplio, alcanzando en atletas campeones de pruebas de resistencia valores superiores a 80 mL/kg/min, mientras que los pacientes con insuficiencia cardíaca grave pueden tener niveles por debajo de 10 mL/kg/min. Como se señaló anteriormente, muchos factores influyen en el VO2máx incluyendo la edad, sexo, IMC, nivel de actividad física, la función ventricular izquierda y la capacidad para lograr una FC máxima. Algunos valores de VO2máx esperado para diferentes tipos de pacientes son los siguientes:
Un VO2máx entre 18 y 22,5 mL/kg/min se considera de riesgo intermedio.
En resumen, la prueba de ejercicio cardiopulmonar proporciona una evaluación más precisa tanto del VO2máx como de la reserva cardíaca que las pruebas de cinta o cicloergómetro convencionales en los diferentes estadios de la enfermedad cardíaca.
Se muestra en la tabla 1 la utilidad de la prueba de esfuerzo cardiopulmonar. Si bien la prueba de esfuerzo convencional se considera útil en muchos de estos casos, la prueba de esfuerzo cardiopulmonar tiene potencial para proporcionar información adicional pertinente para establecer un exacto VO2 medido en forma directa y ágil, el diagnóstico correcto y el pronóstico preciso de enfermedades cardiovasculares y pulmonares.
TABLA 1. OBJETIVOS DE LA REALIZACIóN DE PRUEBAS DE ESFUERZO CARDIOPULMONAR EN DETERMINADAS ENFERMEDADES.
Agradecimiento
Los autores expresan su formal y justo reconocimiento al Prof. Dr. Carlos E. Romero por su puesta a punto final en la mejora de la calidad de este manuscrito.
1. Johnson BD, Weisman IA. Clinical exercise testing. In: Baum’s Textbook of Pulmonary Diseases. 7a. ed. Philadelphia: Lippincott Williams & Wilkins, 2004: 55-78.
2. Borg GA. Psychophysical bases of perceived exertion. Med Sci Sports Exerc 1982; 14: 337-81.
3. Fletcher GF, Balady GJ, Amsterdam EA, Chaitman B, Eckel R, Fleg J, et al. Exercise standards for testing and training: A statement for health professionals from the American Heart Association. Circulation 2001; 104: 1694-740.
4. American Thoracic Society/American College of Chest Physicians. Statement on cardiopulmonary exercise testing. Am J Resp Crit Care Med 2003; 167: 211-77.
5. Wasserman K, Hansen JE, Sue DY. Principles of exercise testing and interpretation. 3a ed. Philadelphia: Lippincott Williams & Wilkins, 1999.
]]>6. Mancini DM, Eisen H, Kussmaul W, Mull R, Wilson JR. Value of peak oxygen consumption for optimal timing of cardiac transplantation in ambulatory patients with heart failure. Circulation 1991; 83: 778-86.
7. Milani RV, Lavie CJ, Mehra MR. Cardiopulmonary exercise testing: How do we differenciate the cause of dyspnea? Circulation 2004; 110: e27-e31.
8. Nishime EO, Cole CR, Blackstone EH, Pashkow FJ, Lauer MS. Heart rate recovery and treadmill exercise score as predictors of mortality in patients referred for exercise ECG. J Am Med Assoc 2000; 284: 1392-8.
9. Kavanagh T, Mertens DJ, Ham LF, Beyene J, Kennedy J, Corey P, Shephard RJ. Peak oxygen intake and cardiac mortality in women referred for cardiac rehabilitation. J Am Coll Cardiol 2003; 42: 2139-43.
10. Johnson BD, Beck KC, Olson Lj, O’Malley KA, Allison TG, Squires RW, Gau GT. Ventilatory constraints during exercise in patients with chronic heart failure. Chest 2000; 117: 321-32.
11. Aijaz B, Squires RW, Thomas RJ, Jonson BD, Allison TG. Predictive value of heart rate recovery and peak oxygen consumption for long-term mortality in patients with coronary heart disease. Am J Cardiol 2009; 103: 1641-6.
12. Stelken AM, Younis LT, Jenison SH. Prognostic value of cardiopulmonary exercise testing using percent achieved of predicted peak oxygen uptake for patients with ischemic and dilated cardiomyopathy. J Am Coll Cardiol 1996; 27: 345-52.
13. Laukkanen JA, Kurl S, Salonen R, Rauramaa R, Salonen JT. The predictive value of cardiorespiratory fitness for cardiovascular events in men with various risk profiles: a prospective population-based cohort study. Eur Heart J 2004; 25: 1428-37.
14. Cole CR, Blackstone EH, Pashkow FJ, Snader CE, Lauer MS. Heart-rate recovery immediately after exercise as a predictor of mortality. N Engl J Med 1999; 341: 1351-7.
15. Hirsh DS, Vittorio TJ, Barbarash SL, Hudaihed A, Tseng CH, Arwady A, et al. Association of heart rate recovery and maximum oxygen consumption in patients with chronic congestive heart failure. J Heart Lung Transpl 2006; 25: 942-5.
16. Aktas MK, Ozduran V, Pothier CE, Lang R, Lauer MS. Global risk scores and exercise testing for predicting all-cause mortality in a preventive medicine program. J Am Med Assoc 2004; 292: 1462-8.
]]>