CONGRESOS
25° CONGRESO URUGUAYO DE CARDIOLOGÍA
TEMAS LIBRES
25° Congreso Uruguayo de Cardiología
Temas libres
]]>
CARDIOLOGíA CLíNICA
2 ASOCIACIÓN DE FACTORES DE RIESGO VASCULAR EN UNA POBLACIóN DE PACIENTES HIPERTENSOS AMBULATORIOS
Morales M, Barizo MR, Lucian H, Milano E
Institución de Asistencia Médica Colectiva CUDAM. Montevideo, Uruguay
Antecedentes: la hipertensión arterial (HA) es reconocida como uno de los principales factores de riesgo (FR) para desarrollar enfermedad cardiovascular ateromatosa. En Uruguay tiene una prevalencia de 33% en las personas mayores de 20 años. La asociación con diabetes, dislipemia y sobrepeso/obesidad (SO) (síndrome metabólico), aumenta exponencialmente el riesgo de morbimortalidad cardiovascular.
La educación de los pacientes resulta fundamental para su prevención y realizar un diagnóstico precoz. Con esto pretendemos disminuir la mortalidad por cardiopatía isquémica y enfermedad cerebrovascular (primeras causas de muerte en Uruguay). En una encuesta de prevalencia de FR vascular realizada en la Institución CUDAM en diciembre del 2008, se reportaron prevalencias de 28,8% de HA, y 5,5% de diabetes en 400 usuarios encuestados mayores de 20 años, con una media de edad de 44 años. Ambas prevalencias aumentan con la edad, presentando en el subgrupo de mayores de 65 años 66% de HA y 14,5% de diabetes.
Objetivo: identificar la asociación de factores de riesgo vascular en una población de pacientes hipertensos, controlados en policlínicos de atención primaria de CUDAM, entre el 1 de enero de 2009 y el 1 de abril de 2009.
Método: se estableció una muestra aleatoria de 100 pacientes hipertensos controlados en policlínicos de atención primara de CUDAM (Colón, Cerro, Paso de la Arena, Tres Cruces, Las Piedras), y se consignaron los factores de riesgo vascular presentes (diabetes, dislipemia, SO, tabaquismo) en un formulario diseñado para recabar estos datos, los cuales fueron llenados por los médicos tratantes.
Resultado: total de la muestra 100 pacientes con HA; 54% mujeres; mediana de edad 61,7 años. La prevalencia de diabetes fue 20%. Un 41% de los pacientes presentaban dislipemia.
]]> La presencia de SO se encontró en un 58% de los pacientes. El 10% presentaba asociación de HA, diabetes, dislipemia y SO (síndrome metabólico). La prevalencia de tabaquismo fue de 23%.El 13% de los pacientes presenta como antecedente IAM previo. En un 5% de los pacientes con HA, ésta fue definida como severa por las cifras.
Los fármacos más usados fueron los IECA y los b-bloqueantes; la asociación más frecuente fue IECA y diuréticos.
Conclusión: elevada prevalencia de diabetes, dislipemia y SO; baja prevalencia de tabaquismo. El reto del médico es educar a pacientes con HA y concientizarlos de la importancia del control de sus FRV.
8 VARIABLES PRONóSTICAS A NIVEL LOCAL EN EL SíNDROME CORONARIO AGUDO SIN ELEVACIóN DEL ST Y SU COMPARACIóN CON LOS SCORES PROPUESTOS POR LAS GUíAS
Rodrigo Zoni, Jorge Kriskovich, Jorge Parras, José Escalante, Fernando Echeverría, Stella Macín
Instituto de Cardiología Juana F Cabral. Corrientes, Argentina
Antecedentes: existen múltiples scores de riesgo propuestos por las guías de SCAsST que se aplican a la población general a pesar de que estas varían de una región a otra.
Objetivo: nos propusimos evaluar las variables pronósticas a nivel local de los pacientes ingresados con diagnóstico de SCAsST y correlacionarlo con la tasa de eventos (muerte, revascularización o internaciones de causa cardiovascular) a los 6 meses. Como punto secundario se evaluó la asociación entre la presencia de las variables de mayor pronóstico con los scores TIMI, PURSUIT y GRACE.
Método: es un estudio observacional, prospectivo en el cual se incluyeron pacientes mayores de 18 años que ingresaron al Instituto de Cardiología de Corrientes “Juana F. Cabral” con diagnóstico de SCAsST entre el 01 de junio de 2008 y el 28 de febrero de 2009. Se excluyeron los pacientes con diagnóstico de SCA secundario a otra patología.
]]> Resultado: se incluyeron 181 pacientes consecutivos a los cuales se les realizó un seguimiento a los 6 meses mediante historia clínica o contacto telefónico. Las variables que se asociaron con mayor tasa de eventos en el análisis univariado fueron la edad mayor a 65 años, cambios dinámicos del ST-T en el ECG de ingreso, presencia de IC al ingreso, valor de creatinina al ingreso y el valor de tropT a las 8 horas del evento agudo. En el análisis multivariado las que persistieron fueron la presencia de IC al ingreso (p=0,003), TropT de 8 hs (0,17 ng/ml vs 0,53 ng/ml; p=0,03) y creatinina al ingreso (1,08 mg/dl vs 1,38 mg/dl; p=0,009). Al correlacionar la presencia de estas variables que resistieron el análisis multivariado y su asociación con los scores no se observaron diferencias significativas entre la aplicación de alguno de ellos al analizarlos con una curva ROC [score PURSUIT AUC 0,624 (IC 95% 0,549-0,695); score TIMI AUC 0,617 (IC 95% 0,542-0,688); score GRACE AUC 0,655 (IC 95% 0,581-0,724), variables locales AUC 0,644 (IC 95% 0.569-0,713)].Conclusión: a nivel local las variables pronósticas de los pacientes ingresados con SCA sin elevación del ST son la presencia de IC al ingreso y los valores de TT y creatinina sérica. Al comparar la presencia de éstas con los scores propuestos por las guías no existen diferencias significativas por lo cual se podría recomendar, en nuestro medio, la evaluación de estas tres variables fácilmente obtenibles al ingreso.
9 DILATACIÓN Y MOTILIDAD DE LA PARED LIBRE DEL VENTRÍCULO DERECHO DURANTE LA EMBOLIA PULMONAR SUBMASIVA: ANÁLISIS MEDIANTE EL ABORDAJE PRESIÓN-VOLUMEN
Devera L, Angulo M, Taranto E, Malacrida L, Alvez I, Grignola JC
Departamento de Fisiopatología. Hospital de Clínicas, UDELAR. Montevideo, Uruguay
Antecedentes: el tromboembolismo pulmonar (TEP) continúa siendo una entidad subdiagnosticada y letal. La mayoría de los pacientes que presentan TEP mantienen una presión arterial normal hasta poco antes del colapso cardiovascular. Entre los pacientes con normotensión, la aparición de disfunción del ventrículo derecho (VD) moderada a severa durante el TEP (TEP submasivo) así como la elevación de troponina plasmática constituyen marcadores de mortalidad a corto y largo plazo, requiriendo un abordaje terapéutico más agresivo.
Objetivo: se analizaron las funciones sistólica y diastólica del VD (abordaje P-V) y su correlación con el cociente de los diámetros septum pared libre derecho (SD) e izquierdo (SI) y la motilidad de la pared libre del VD en un modelo ovino de TEP submasivo, conjuntamente con la dosificación de la troponina cardíaca I plasmática (cTnI).
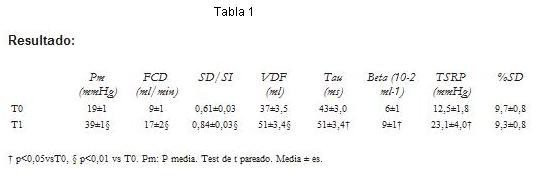
Método: se midieron el flujo pulmonar (FP, Transonic), las presiones arterial pulmonar (P), VD y aórtica (PA) (Millar), el flujo coronario derecho (FCD) y los diámetros SD y SI (sonomicrometría) en 15 ovejas anestesiadas. Completada la instrumentación (T0), se realizó la embolización progresiva (30 min, T1) con coágulos de sangre autóloga hasta alcanzar un cociente SD/SI entre 0,8 y 0,9. Las funciones sistólica y diastólica del VD fueron estimadas a partir el bucle presión-volumen (catéter de conductancia) mediante el trabajo sistólico reclutable por precarga (TSRP), y el volumen diastólico final (VDF), la constante de tiempo (Tau) y la constante rigidez (Beta) ventriculares, respectivamente. Se estimaron la motilidad de la pared libre del VD mediante el porcentaje de acortamiento de SD (%SD), y el estrés parietal (EP) como PVDxSD. Se cuantificó la cTnI (Biosite).
Tabla 1
]]>El FP y la PA sistólica no tuvieron cambios significativos. El EP y la cTnI aumentaron (p<0,05).
Conclusión: el TEP submasivo determinó una dilatación del VD con compromiso de la función diastólica activa y pasiva. El aumento de cTnI luego del TEP podría corresponder a microinfartos del VD por isquemia subendocárdica.
10 CORRELACIóN ENTRE LOS ÍNDICES DE RIGIDEZ (IVUS) Y FIBROSIS (OCT) DE LA ARTERIA PULMONAR CON LA POSCARGA DINÁMICA EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
Grignola JC 1, Domingo E, Bravo C, Aguilar R, López-Messeguer M, Vazquez M, Roman A
1. Departamento de Fisiopatología. Facultad de Medicina, Hospital Universitario Vall Hebron, Barcelona.
Antecedentes: la rigidez y fibrosis de la arteria pulmonar (AP) es un factor importante de la poscarga del ventrículo derecho. La hipertensión arterial pulmonar (HAP) es una enfermedad de la pared arterial. El aumento de la rigidez observada en la HAP puede ser secundario al aumento de la presión intravascular y/o a remodelación de la pared de la AP.
Objetivo: evaluar la rigidez y fibrosis de la AP y su relación con la poscarga en pacientes con HAP.
Método: se estudiaron 25 pacientes con HAP (Grupo I), 50±15 años, 6 hombres, en CF II-III con cateterismo cardíaco derecho, ecografía vascular (IVUS) y tomografía de coherencia óptica (OCT) intravascular pulmonar (segmentos inferiores 2-6 mm) en forma simultánea. Se estimaron los componentes estacionario y pulsátil de la poscarga mediante la resistencia vascular pulmonar (RVP) y el índice de capacitancia (volumen sistólico/presión de pulso, VS/Pp), respectivamente. Se estimó la pulsatilidad local mediante el IVUS (IVUSp) [(Área sistólica - Área diastólica)/Área diastólica] x 100; [(AS-AD)/AD)] x 100. La rigidez de la AP fue estimada mediante los siguientes índices que vinculan los cambios del área de sección arterial y la Pp: módulo elástico (ADxPp/(ASAD)), distensibilidad (IVUS pxPp), complacencia dinámica (1/módulo elástico) y complacencia local (AS-AD)/Pp). En 19 de los 25 pacientes se estimó el área de fibrosis relativa mediante OCT (área de fibrosis/sección AP x 100, %Fib).
Resultado: la presión AP media, el índice cardíaco y la IVUSp fueron de 47±15 mmHg, 2,2±0,5 l/min/m2, 26,5%±13%, en tanto que la distensibilidad, la complacencia local y dinámica y el módulo elástico fueron de: 0,65±0,34%/mmHg, 0,06±0,03 mm2/mmHg, 6,5±3,6x103 mmHg-1, 196±88 mmHg, respectivamente. La distensibilidad, la complacencia local y dinámica se correlacionan con el índice de capacitancia (r=0.67, p<0.01; r=0.62, p<0.01; r=0.67, p<0.01). La distensibilidad, la complacencia local y el módulo elástico se correlacionan con la RVP (r=-0,51, p<0,01; r=-0,6, p<0,01; r=0,61, p<0,01). El %Fib se correlacionó mejor con el índice de capacitancia (r=-0,47; p=0,04) que con la RVP (r=0,44; p=0,06). Ni el índice de capacitancia ni la RVP se correlacionaron con el IVUSp.
]]> Conclusión: los índices de rigidez y el %Fib de la AP se correlacionan con las propiedades capacitiva y resistiva del árbol pulmonar y pueden ser una expresión del remodelado y viscoelasticidad de la pared arterial.
CARDIOLOGíA NUCLEAR
12 VALOR PRONÓSTICO DEL SPECT DE PERFUSIÓN MIOCÁRDICA EN PACIENTES CON BLOQUEO COMPLETO DE RAMA IZQUIERDA PERMANENTE
Kapitán M, Lujambio M, Ferrando R, Selios V, Racioppi M, Cardoso A, Langhain M, Gaudiano J
Centro de Medicina Nuclear. Hospital de Clínicas. Facultad de Medicina. UDELAR. Montevideo, Uruguay
Antecedentes: la presencia de bloqueo completo de rama izquierda (BCRI) constituye un desafío para el diagnóstico de enfermedad coronaria en cualquiera de sus formas de presentación clínica. El SPECT de perfusión miocárdica contribuye en la evaluación diagnóstica y pronóstica del paciente con esta alteración de la conducción intraventricular.
Objetivo: analizar el valor pronóstico del SPECT de perfusión miocárdica (SPM) en pacientes (ptes) portadores BCRI permanente con y sin cardiopatía isquémica demostrada (CID).
Método: se realizó estudio retrospectivo y transversal. De un total de 4.584 estudios realizados en el período abril del 2005 y enero del 2009, 94 pacientes, presentaban BCRI permanente. El protocolo utilizado fue de 2 días, mediante estudio sensibilizado con estrés farmacológico (dipiridamol = 0,56 mg/kg, dosis única) y en reposo. En ambas situaciones, se adquirió SPM convencional una hora post inyección de 925 MBq de 99mTc sestamibi.
Los SPM fueron clasificados según Score de Suma del Stress (SSS), por 2 observadores independientes en: bajo riesgo (SSS 0-3), riesgo intermedio (SSS 4-7), alto riesgo (SSS > 8).
]]> Se realizó seguimiento vía telefónica y/o entrevista clínica entre 6 y 48 meses, a 54 pacientes con CID (antecedentes de eventos coronarios agudos (ECA) y/o procedimientos de revascularización coronaria quirúrgica o percutánea (PRC), y sin CID. Para ambos grupos se calcularon, valores predictivos positivos (VPP) y negativos (VPN) para eventos cardíacos mayores (muerte cardíaca, infarto agudo de miocardio) y PRC.Resultados: el promedio de seguimiento fue de 23,9 meses. Del total de pacientes analizados, 15 tenían CID, con un promedio de edad de 67 años (entre 42 y 83 años), y 39 no presentaban CID siendo el promedio de edad de 65 años (entre 47 y 81 años). Del grupo con CID, 9 estudios (60%), fueron de bajo riesgo, 1 (6,6%) de riesgo alto y 5 (33,3%) de riesgo intermedio o moderado. En el grupo sin CID, 34 estudios (87,2%) fueron de bajo riesgo y 5 (12,8%) de riesgo moderado. Durante el seguimiento, 10 pacientes del grupo con CID no presentaron eventos, ocho de los cuales tenían SPM de bajo riesgo y dos pacientes con SPM de riesgo intermedio-alto; de los cinco pacientes restantes uno tenía SPM de riesgo intermedio y el resto, bajo riesgo, por lo que el VPP del SPM en el grupo con CID fue de 67% y el valor predictivo negativo fue de 89%.
En el grupo sin CID el SPM durante el seguimiento, 36 pacientes no presentaron eventos, (33 pacientes con SPM de bajo riesgo), tres pacientes presentaron eventos mayores (dos pacientes con SPM de riesgo moderado) resultando que en este grupo el SPM tuvo un VPP de 40% y VPN de 97%.
Conclusión: en nuestro estudio, el SPECT de perfusión miocárdica mostró tener un alto valor predictivo negativo en pacientes con BCRI permanente con y sin cardiopatía isquémica demostrada. También fue elevado el valor predictivo positivo del SPECT de perfusión miocárdica en el grupo de pacientes con cardiopatía isquémica demostrada.
13 PATRÓN DE PERFUSIÓN MIOCÁRDICA EN PACIENTES PORTADORES DE MARCAPASOS VENTRICULAR DEFINITIVO
Lujambio M, Ferrando F, Kapitán M, Ferrando R, Selios V, Silva A, Langhain M, Gioia A, Gaudiano J
Centro de Medicina Nuclear del Hospital de Clínicas. Servicio de Medicina Nuclear CASMU. Montevideo, Uruguay
Antecedentes: la estimulación miocárdica por marcapaso ventricular definitivo (MP) modifica la perfusión ventricular izquierda (VI) debido a la asincronía generada por el dispositivo, lo que tiene implicancias al evaluar las imágenes en pacientes con sospecha de enfermedad arterial coronaria.
Objetivo: evaluar la distribución y severidad de los defectos de perfusión en una muestra de pacientes portadores de MP.
Método: se revisaron retrospectivamente los centellogramas miocárdicos con 99mTc-MIBI sensibilizados con dipiridamol adquiridos mediante tomografía de emisión de fotón único (SPECT) en pacientes referidos al servicio por sospecha de enfermedad coronaria, portadores de MP (modalidad DDD, VDD o VVI) implantados en ápex de ventrículo derecho (VD) con fecha de implante de al menos un año previo a la realización del estudio. Se excluyeron pacientes con cardiopatía dilatada de cualquier etiología, infarto previo y BCRI para evitar los factores de confusión al momento de interpretar los SPECT. En todos los pacientes se demostró captura del ritmo del MP al momento de la inyección de MIBI. Se calculó score de suma para stress (SSS), reposo (SRS) y diferencia (SDS) por evaluación semicuantitativa (escala de intensidad de 0-4) en cada uno de los 17 segmentos del mapa polar, por dos observadores independientes. Para ilustrar la distribución de los defectos se tabularon las frecuencias de los scores como índices de isquemia e infarto en segmentos y regiones.
]]> Resultado: se incluyeron 18 pacientes (10 mujeres y 8 hombres) con edad media de 74 años, desde junio de 2004 a agosto de 2009. Se observaron alteraciones en la perfusión del ventrículo izquierdo (VI) en 46/306 segm en reposo (15%, media: 2,55 segm/pacientes) y 35/306 en stress (11%, media 1.94 segm/pacientes). Del análisis descriptivo de SSS: 38% de los pacientes presentaron defectos fijos con distribución predominante en los segm 3, 4, 9, 10, 15 y 17 del mapa polar, 2 pacientes (11%) presentaron patrón paradojal y dos (11%) defectos reversibles en regiones inferior y apical del VI, de grado leve-moderado.Conclusión: en pacientes portadores de MP definitivo, el SPECT miocárdico evidenció patrones de perfusión anormales, con defectos fijos y/o reversibles, predominando en la región inferior, ápex y segmento inferoseptal basal y medio, de intensidad leve a moderada, probablemente atribuibles a la estimulación a partir del ápex de ventrículo derecho debido a la asincronía generada por el dispositivo. Si bien no existe certeza absoluta dado que no todos los pacientes tienen coronariografía, estos resultados son concordantes con los descritos en publicaciones de referencia.
CIENCIAS BÁSICAS
26 ACOPLAMIENTO BIOMECÁNICO Y GEOMÉTRICO ENTRE ARTERIAS NATIVAS HUMANAS Y HOMOINJERTOS CRIOPRESERVADOS: ESTUDIO FUNCIONAL E HISTO-MORFOLÓGICO POSTIMPLANTE
Dres. Yanina Zócalo, Daniel Bia, Ricardo Armentano, Héctor Pérez-Cámpos, Juan Fernández-Pin, Ana Panuncio, Sebastián Laza, María Saldías, Ana Mariño, Inés Álvarez
Departamentos de Fisiología, Anatomía, Histología, y Anatomía Patológica. Facultad de Medicina, UdelaR; Instituto Nacional de Donación y Transplante. MSP, UDELAR. Montevideo, Uruguay
Antecedentes: en Uruguay, y el mundo, en procedimientos de revascularización arterial en los que no se dispuso de sustitutos vasculares (SV) venosos y los SV sintéticos no eran indicados, se han empleado homoinjertos arteriales criopreservados (HAC). Poca información existe sobre: a) la función biomecánica postimplante de HAC, b) la función biomecánica anastomótica del sistema HAC-vaso nativo (VN) y c) cambios histológicos post-implante en el HAC. Contar con información sobre estos aspectos sería importante por sus aspectos básicos y clínicos.
Objetivo: evaluar postimplante: a) el acoplamiento biomecánico y geométrico HAC-VN; b) la capacidad de los HAC de determinar niveles de desacople menores que los esperados con SV sintéticos (ePTFE); c) la capacidad funcional de HAC teniendo en cuenta sus características histológicas y ultraestructurales.
Método: se registró presión y diámetro instantáneos en HAC (n=8) fémoro-poplíteos, íleofemoro-poplíteos y axilo-humerales implantados; en arterias femorales de receptores (n=8), sujetos receptor-símil (n=15) y donantes multiorgánicos (n=15), y en segmentos de ePTFE (n=10). Cálculos: a) biomecánica: módulo elástico, complacencia arterial, distensibilidad e impedancia arterial; b) Remodelado: diámetro, espesor, área de sección transversal y relación pared/lumen; c) acoplamiento VN-SV. Se realizaron análisis histológicos e inmuno-histoquímicos.
Resultado: los estudios no invasivos evidenciaron remodelado de los HAC postimplante, aumento de rigidez y reducción de la función de conducción. Los análisis histológicos y ultraestructurales confirmaron el remodelado. Este resultó en mejora del nivel de acople HAC-VN, que fueron siempre mejores que los de VN-ePTFE. El remodelado de los HAC y el esperado de encontrar por factores hemodinámicos (sujetos simil-receptor) difirieron.
]]> Conclusión: post-implante los HAC se remodelan, en un proceso similar al de los VN; que no se explica solo por factores hemodinámicas y que resulta en mejor acoplamiento al VN del receptor.27 LOS CAMBIOS BIOMECÁNICOS Y HEMODINÁMICOS ARTERIALES ASOCIADOS A LA CONTRAPULSACIÓN AÓRTICA SON DEPENDIENTES DE LA FUNCIÓN ENDOTELIAL: ESTUDIO EXPERIMENTAL
Dres. Yanina Zócalo, Daniel Bia, Edmundo I. Cabrera-Fischer, Ricardo L. Armentano
Departamento de Fisiología, Facultad de Medicina, Universidad de la República. Montevideo, Uruguay
Antecedentes: recientemente demostramos que la contrapulsación intraaórtica (CIAO) resulta en disminución de la poscarga ventricular, por reducción tanto de las resistencias periféricas (RP) como de la impedancia (Zc) aórtica y rigidez (RA) de arterias elásticas centrales. Se desconoce si la CIAO se asocia con cambios biomecánicos en arterias periféricas. Considerando que los cambios arteriales asociados a la CIAO se asociaron a cambios en flujo sanguíneo CIAO-dependientes, en teoría, los efectos de la CIAO sobre los componentes de la carga arterial podrían depender del nivel de función endotelial (FE).
Objetivo: determinar los efectos de la CIAO sobre la vasomotricidad, la RA y la Zc de arterias musculares periféricas y analizar el rol del endotelio en los efectos de la CIAO.
Método: en siete ovejas se midió gasto cardíaco (GC, flujímetro), presión aórtica y femoral (microtransductores), y diámetro (sonomicrometría) arterial femoral en 4 estados: 1) basal con endotelio intacto (EI); 2) EI + CIAO 1:2; 3) sin endotelio (SE), obtenido eliminando el endotelio mecánicamente (raspado intra-vascular), y 4) SE + CIAO 1:2. Se calcularon las RP como RP=GC/PAM, siendo PAM la presión arterial media. La RA se evaluó usando el índice de rigidez b=(Ln(Ps/Pd))/(Ds-Dd); Ps, Pd, Ds y Dd son las presiones y diámetros, sistólicos y diastólicos, respectivamente. La Zc se calculó como: Zc=r.VOP/AT; r: densidad sanguínea, VOP: velocidad de la onda de pulso, y AT: área luminal transversal.
Resultado: la CIAO determinó mayor caída de la RP, en el estado con FE intacta (p<0,05). La CIAO se asoció a (1) aumento del diámetro arterial medio femoral (5%) (p<0,05) y (2) caída en Zc (-35%) y RA (-38%) femoral (p<0,05), solo en el estado con FE intacta.
Conclusión: la CIAO resultaría en reducción de la RA y Zc tanto de arterias elásticas centrales, como de arterias musculares periféricas. Los efectos de la CIAO en la conducta biomecánica y hemodinámica arterial, y consecuentemente en la poscarga, dependerían de una adecuada FE. La disfunción endotelial podría contribuir a explicar la falta o menor respuesta a la CIAO en algunos sujetos. Trabajos futuros se requerirán para estudiar el rol de la FE en los efectos clínicos de la CIAO y su significado en situaciones fisiopatológicas.
28 LA RESINCRONIZACIÓN CARDÍACA OPTIMIZA EL ACOPLAMIENTO VENTRÍCULO-ARTERIAL Y REDUCE LA CARGA ARTERIAL NETA DE MANERA FLUJO Y CONDICIÓN BASAL-DEPENDIENTE
]]> Dres. Yanina Zócalo, Daniel Bia, Juan González-Moreno, Gonzalo Varela, Fernando Calleriza, Ricardo L. Armentano, Walter Reyes-Caorsi.Departamento de Fisiología, Facultad de Medicina, UdelaR. Servicio de Electrofisiología y Departamento de Cardiología, Casa de Galicia. Montevideo, Uruguay
Antecedentes: los mecanismos que explican los beneficios de la terapia de resincronización cardiaca (TRC) no se conocen completamente. A corto plazo, la TRC podría optimizar el acoplamiento ventrículo-arterial (AVA=Ea/Ees), modificando la elastancia ventricular (Ees) y/o arterial (Ea, carga arterial neta), mediante ajustes de sus componentes centrales y/o periféricos: impedancia (Zc), complacencia aórtica (CA) y arterial total (CT), y resistencias periféricas (RP). Los cambios en Ea y sus determinantes podrían depender de su estado basal (pre-TRC) y/o estar asociados a cambios hemodinámicos post-TRC.
Objetivo: a) caracterizar los cambios en el AVA, Ees, Ea y sus determinantes post-TRC; b) analizar los mecanismos por los que la TRC modificaría la Ea y sus componentes, y c) analizar la asociación entre los cambios en Ea y sus componentes con sus niveles basales.
Método: pre y post (£ 30 días) TRC, en 14 sujetos (9 hombres; 60±7 años; 8 con cardiopatía isquémica) se realizó estudio ecográfico aórtico y cardíaco completo. Se midió la presión braquial y se derivó la presión central. Se calcularon Ees y Ea mediante métodos estándar. A partir del flujo, diámetro y presión aórtica se cuantificó la Zc, la CA y CT, y la RP. Se estudió la asociación (regresión lineal) entre cambios en la Ea y sus determinantes y: a) sus niveles pre-TRC, y b) los cambios hemodinámicos post-TRC.
Resultado: post-TRC (1) mejoró el AVA por cambios tanto en la función ventricular (Ees) como en la carga arterial (Ea), (2) aumentaron CA y CT y (3) disminuyeron Zc y RP. Los cambios en Ea y sus determinantes se asociaron a cambios en flujo aórtico (p<0,05). A mayor Zc y RP, y menor CA y CT pre-TRC, mayores sus variaciones post-TRC (p<0,05).
Conclusión: cambios en determinantes centrales y periféricos de la carga arterial neta, asociados a cambios en el flujo sanguíneo contribuirían a explicar los beneficios de la TRC. La mayor reducción de la postcarga ventricular se alcanzaría en sujetos con mayor carga basal. Análisis vasculares serían útiles en la evaluación y seguimiento de sujetos con TRC.
29 FUNCIÓN ENDOTELIAL ESTUDIADA POR DETECCIÓN DE CAMBIOS EN LA VELOCIDAD DE LA ONDA DEL PULSO CARÓTIDO-RADIAL: DISCRIMINACIÓN DE LOS DETERMINANTES DE LOS CAMBIOS
Br. Juan Torrado, Dres. Yanina Zócalo, Daniel Bia, Bres. Gabriela Vals, Ignacio Farro,
Dr. Ricardo Armentano
Antecedentes: evaluar clínicamente la función endotelial (FE) permite obtener información diagnóstica y pronóstica sobre el riesgo y la enfermedad vascular central y periférica. El estudio de la FE mediante análisis de la vasodilatación mediada por flujo (VMF) causada por el test de hiperemia reactiva (THR), presenta limitaciones (por ejemplo operador-dependencia, baja reproducibilidad, necesidad de un ecógrafo). Se ha propuesto que analizar los cambios en la velocidad de la onda del pulso carótido-radial (VOPcr) asociados al THR, superaría las limitaciones de la VMF, y permitiría además evaluar la rigidez arterial. Sin embargo, aún resta establecer los factores que explican los cambios en la VOPcr al realizarse el THR.
Objetivo: evaluar los cambios en VOPcr asociados al THR, discriminando los cambios en sus principales determinantes: diámetro (D), espesor (h), y módulo elástico arterial (E).
Método: en 30 sujetos sanos (23±2 años) se midió: a) la VOPcr (mecanografía); b) el D y h de la arteria humeral izquierda (ecografía), y c) la presión arterial y frecuencia cardíaca. Se hicieron registros antes y luego (30 y 60 segundos) del THR (compresión de antebrazo izquierdo por 5 minutos). Se calculó E a partir de la relación presión-diámetro humeral. La determinación de los cambios en D y h arterial se realizaron mediante un software específico que determina cambios latido a latido. Estadística: ANOVA + Bonferroni.
Resultado: el THR se asoció con: 1) reducción en VOPcr, h y E (p<0,05), y 2) aumento en D (p<0,05); mientras que la presión y la frecuencia cardíaca permanecieron incambiadas. La variación inicial (30 seg) en VOPcr se asoció a cambios principalmente en E, mientras que los existentes a los 60 seg fueron causados más equitativamente por E y D. El perfil temporal de cambio post-THR de E y D tuvieron diferencias (p<0,05).
Conclusión: los cambios en VOPcr asociados al THR fueron causados por cambios en D, h y E; y no solo en D. Por tanto, el estudio de la FE mediante VOPcr (estándar oro para evaluar rigidez arterial) permitiría, a la vez que utilizar una técnica sencilla, con baja operador-dependencia y de bajo costo, evaluar el verdadero rol fisiológico del endotelio sobre la vaso-motricidad arterial: ajustar simultáneamente D, h y el E arterial (y no sólo D).
CIRUGÍA CARDÍACA
6 DESPROPORCIÓN PRÓTESIS-PACIENTE (DPP) LUEGO DE CIRUGÍA DE SUSTITUCIÓN VALVULAR MITRAL (CSVM) EN UNA COHORTE PROSPECTIVA ABIERTA
Dres. Juan Keushkerián, Daniel Bigalli, Favio Gutiérrez, Alejandro Heuer, Leonardo González, Nicolas Russo, Gonzalo Varela, Jorge Pouso
Centro Cardiovascular Casa de Galicia. Montevideo, Uruguay
]]> Antecedentes: la DPP en CSVM es frecuente y se asocia a mayor morbimortalidad.Objetivo: determinar en una cohorte abierta de pacientes sometidos a CSVM la incidencia acumulada (IA) de DPP, mortalidad quirúrgica y mortalidad a 5 años.
Método: la cohorte: se reclutaron todos los 114 pacientes consecutivos (edad 62±13, 53% mujeres), sometidos a CSVM entre enero de 2004 y julio de 2009, seguimiento sin perdidos de vista de 3.356 meses-persona, mediana 25,5 meses P25: 13, P75: 45. Caso incidente de DPP: cuando la razón área efectiva del orificio/superficie corporal (AEO/SC) £ 1,2 cm2/m2 (severa si £0,9, moderada si >0,9 y <1,2) Se define mortalidad quirúrgica global según STS y en seguimiento por cualquier causa. La IA de DPP y según severidad, la mortalidad quirúrgica y en seguimiento se representan con sus IC95%, considerando obesidad mórbida como variable de confusión a través del índice de masa corporal. La función de supervivencia se estimó por Kaplan-Meier y por regresión de Cox. Estado: muerte en seguimiento, covariables sexo, diabetes, enfermedad renal, enfermedad arterial coronaria, tipo de válvula y DPP según el método introducir (SPSS V15.0).
Resultado: IA DPP: 50/114 pacientes (44%, 35%-53%), severa: 11/114 pacientes (10%, 5%-17%) y moderada: 39/114 pacientes (34%, 26%-44%). Mortalidad quirúrgica: 7/114 pacientes (6%, 3%-13%), en seguimiento: 10/107 pacientes (9%, 5%-16%). Existiendo DPP, mortalidad quirúrgica: 3/50 pacientes, (6%, 2%-18%), todas DPP moderadas: 3/39 pacientes (8%, 2%-22%). En seguimiento: 9/47 pacientes (19%, 10%-34%), severa: 5/11 pacientes (45%, 18%-75%) y moderada: 4/36 pacientes (11%, 4%-27%). En ausencia de DPP, mortalidad quirúrgica 4/64 pacientes (6%, 2%-16%) en seguimiento 1/60 pacientes (2%, 0,08%-10%). Modelo Kaplan-Meier: las supervivencias acumuladas de DPP severa (68%) fueron significativamente menores que aquellas moderadas (78%) o sin DPP (87%). Mantel-Cox (p=0,00). La regresión de Cox identificó dos predictores independientes de mortalidad alejada: DPP severa (OR=3,22, IC95%: 1,09-36, p=0,04) y la enfermedad arterial coronaria (OR=7,31, IC95%: 24-43, P=0,03).
Conclusión: más del 40% de las CSVM son casos incidentes de DPP,de las cuales, si bien una de cada cuatro son severas, ellas constituyen el 50% de las muertes en seguimiento, siendo un predictor independiente de mortalidad alejada.
11 FRACCIONAMIENTO DE LA IMPEDANCIA VASCULAR: UN NUEVO ÍNDICE HEMODINÁMICO PARA DIFERENCIAR LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA OPERABLE DE LA INOPERABLE
Grignola JC 1, Ruiz-Cano MJ, Escribano P, Cortina J, Velázquez T, Delgado J, Gómez Sánchez MA, Saenz de la Calzada C
1. Depto Fisiopatología. Facultad de Medicina, Hospital Universitario 12 de octubre. Madrid, España
Antecedentes: la identificación de inoperabilidad en términos de enfermedad proximal y distal en la hipertensión pulmonar tromboembólica (HPTE) no está resuelta. El sitio proximal de oclusión junto el aumento de la rigidez de la arteria pulmonar (AP), causan una onda refleja mayor y precoz, aumentando la presión sistólica y disminuyendo la presión diastólica (Pd) de la AP, sin cambios significativos de la presión media (Pm) y de la presión de oclusión (Pcp). La impedancia pulmonar (Z) podría ser fraccionada entre el componente proximal (Zup) y el distal de pequeño vaso mediante el cociente entre (Pm-Pd) y (Pm-Pcp).
Objetivo: analizar Zup en pacientes con HTPE operables (I) e inoperables (II) y compararlo con la resistencia vascular pulmonar (RVP) y la presión de pulso fraccional (Ppf).
]]> Método: se realizó el cateterismo derecho en I (32 pacientes, 16 hombres, 53±16 años) y II (31 pacientes, 13 hombres, 59±15 años). En I se realizó un nuevo cateterismo derecho dentro de los 2 días y al año de la endarterectomía. Se estimaron los componentes estacionario y pulsátil de la poscarga mediante la RVP, y la Ppf y el índice de capacitancia (volumen sistólico/Pp), respectivamente. La Z pulmonar fue fraccionada en componentes proximal y distal, de tal forma que Zup es proporcional a la resistencia proximal (una resistencia proximal alta determina una Pd menor y una caída de la presión AP más rápida durante la oclusión). La HP residual (HPR) corresponde a una RVP ³ 240 dinas.s/cm5. Se utilizaron el test de student y la curva ROC no paramétrica.Resultado: I y II presentaron una Pm similar, sin embargo la Zup basal en I fue significativamente mayor que en II (58±15 versus 50±14%). Cinco pacientes de I murieron durante los primeros 30 días luego de la cirugía y tuvieron una RVP basal mayor y una Zup y Ppf basales menores que los sobrevivientes (p<0,05). Zup mostró la mayor área ROC para discriminar mortalidad (0,923) e HPR postoperatoria (0,8), con un valor en el punto de corte de 47%. Los pacientes con HPR al año de la cirugía tuvieron una menor Zup que los pacientes sin HPR (58±13 versus 71±18%, p<0,05).
Conclusión: el fraccionamiento de la Z (Zup) puede discriminar mortalidad e HPR en I. Los p con Zup £ 47% presentan el mayor riesgo postoperatorio. La < Zup en II se correspondería con una distribución homogénea de la Z.
15 CIRUGÍA VALVULAR EN PACIENTES OCTOGENARIOS. COMPARACIÓN DE RESULTADOS A CORTO Y LARGO PLAZO CON DOS GRUPOS DE PACIENTES, MENORES DE 70 AÑOS Y DE 70 A 80 AÑOS
Dres. Hugo Montero, Elena Murguía, Leandro Cura, Fernando Genta, Roberto Stanham, Jorge Mariño, Mauricio Cassinelli, Prof. Álvaro Lorenzo, Héctor Estable
Departamento de Cirugía del Instituto Nacional Cirugía Cardíaca. Montevideo, Uruguay
Antecedentes: el 13,5% de la población de Uruguay es mayor 65 años, para el 2025 se calcula será de un 15,7%, presentando una alta incidencia de enfermedad cardiovascular
Objetivo: evaluar los resultados y la sobrevida a corto y largo plazo (9 años) de los pacientes mayores de 80 años intervenidos por valvulopatía cardíaca.
Método: de la totalidad de cirugías cardíacas realizadas en el período 1 de enero de 2000 al 31 de diciembre de 2008 (n=7.228), incorporados prospectivamente a la base de datos de inclusión y seguimiento de la institución, se analizaron todos los pacientes operados por cirugía valvular (n=2586, 35,7% del total). Se analizaron variables hemodinámicas, factores de riesgo preoperatorios, evolución postoperatoria (PO), y alejada a 9 años mediante encuesta telefónica. Para la comparación de grupos la población se estratificó en tres estratos: < 70 años, 70 a 80 años, y > 80 años (G1, G2 y G3 respectivamente). Para el análisis estadístico se utilizó test de “t”, test de Mann-Whitney, o chi cuadrado de acuerdo a la naturaleza de los datos. Para el análisis multivariado de factores de riesgo de muerte se utilizó el modelo de regresión logística binaria. Para el análisis de sobrevida alejada se utilizó el método de Kaplan-Meier y el log-rank test.
Resultado: se realizaron 2.586 cirugías, G1 1.420 pacientes , G2 1.040 y G3 126, (46% se asoció RVM, el 78% sustitución valvular aórtica, y el 34% a cirugía mitral). Sin diferencias significativas (G1 vs G2 vs G3) para: EPOC, tiempo de asistencia respiratoria PO, ACV, IAM peri operatorio, FEVI. Sí hubo diferencias en variables: diabetes (14,6% versus 18,5% versus 8,5%)*, enfermedad vascular periférica (4,4% versus 7,1% versus 8,7%)*, enfermedad cerebro vascular (2,0% versus 3,8% versus 1,6%)* sexo femenino (36,5% versus 47,0% versus 50,0%)*, EuroScore (5,2% versus 7,7% versus 8,6%)* días de internación PO (8,5 versus 9,1 versus 11,2)*, días en CTI (3,0 versus 3,6 versus 4,6)* creatininemia PO (1,53 versus 1,65 versus 2,00)* hemodiálisis PO (2,8% versus 3,2% versus 9,5%)* FA PO (17,9% versus 31,9% versus 30,2%)*.
]]> La MO fue diferente entre los grupos (G1 8,2%, G2 11,9% y G3 10,3%) *; similar a la MO esperada por EuroScore (6,1% versus 10,7% versus 12,9%), p=NS. La supervivencia alejada fue superior en G1, y similar entre G2 y G3 hasta los cuatro años PO, con disminución estadísticamente significativa en G3 luego de 4 años de PO.Conclusión: la cirugía valvular es una opción razonable en octogenarios seleccionados, con una MO similar a la esperada por score de riesgo, y mortalidad alejada similar a la de pacientes más jóvenes en el horizonte temporal de 4 años.
* = p<0,05.
16 LA REVASCULARIZACIÓN MIOCáRDICA UTILIZANDO “DOBLE MAMARIA” ES MEJOR QUE CUANDO SE USA UNA SOLA ARTERIA MAMARIA INTERNA
Dres. L. Cura, A. Ferreiro, H. Montero, G. Soca, V. Dayan, F. Genta, R. Stanham, J. Mariño, E. Murguia, M. Cassinelli, Prof. A. Lorenzo, H. Estable
Instituto Nacional de Cirugía Cardíaca (INCC). Montevideo, Uruguay
Antecedentes: la cirugía de revascularización miocárdica (CRM) con conductos arteriales ha mostrado mejor resultado que la CRM con vena safena. Varios estudios mostraron beneficios en mortalidad operatoria y alejada, necesidad de reprocedimiento y sobrevida libre de angina e IAM, cuando se utilizan las dos arterias mamarias internas (AMI) en vez de una sola AMI y vena safena. El uso de dos AMI requiere mayor entrenamiento quirúrgico e insume mayor tiempo que el uso de una sola AMI, ya que la cosecha de dos AMI, de acuerdo con varios trabajos, debe hacerse bajo la técnica esqueletizada y no con su pedículo completo para reducir el riesgo de infección esternal por devascularización. Por esto, muchos centros cardiológicos no adoptan esta estrategia quirúrgica.
Objetivo: comparar la mortalidad operatoria y a mediano plazo de los pacientes coronarios puros sometidos a CRM en nuestro centro utilizando doble AMI, con la de los que se utilizó una sola AMI.
Método: se analizaron los pacientes que recibieron CRM con dos o más by pass, entre el 1 de enero de 2005 y el 31 de diciembre de 2007, de forma que presentaran por lo menos un año de seguimiento al momento del estudio (encuesta telefónica). Para la confección de dos grupos de perfil y comorbilidad similares, se seleccionó una subpoblación para cada grupo que tuviese igual probabilidad de haber recibido cualquiera de las dos técnicas, obtenido por un propensity matched score generado por regresión logística binaria. La comparación de factores de riesgo y mortalidad operatoria se realizó por el método de chi cuadrado, test de Wilcoxon y test de t, y la sobrevida a mediano plazo por el método de Kaplan-Meier y log-rank test. Se rechazó Ho con un nivel de p<0,05.
]]> Resultado: se realizaron en el período 741 CRM en pacientes coronarios puros. En 81% se usó una sola AMI, en 14% doble AMI y en 5% solo vena safena. De éstos, 581 pacientes cumplían con los criterios de inclusión (62 grupo doble AMI y 519 simple AMI). Ambos grupos fueron similares en edad, sexo, EPOC, diabetes, enfermedad vascular periférica, ACV, reintervención, función renal, situación clínico-hemodinámica preoperatoria, FEVI, IAM previo, número de by pass y Euro Score. La mortalidad operatoria del grupo doble AMI fue 1,6% y del simple AMI 4,6% (NS). La sobrevida actuarial a 1000 días fue de 87,6% para la AMI simple y de 95,3% para el doble AMI (p<0,05)Conclusión: en la población estudiada los pacientes revascularizados usando doble mamaria interna tuvieron mayor sobrevida a mediano plazo comparados con los que se usó una sola AMI y vena safena para su revascularización.
17 RESULTADOS QUIRÚRGICOS Y ALEJADOS DE CRM SIN Y CON CIRCULACIÓN EXTRACORPÓREA. UN DISEÑO APAREADO
Dres. Gustavo Tortajada, Veronica Gonzalez, Omar Montes De Oca, Nicolas Russo, Favio Gutierrez, Jorge Pouso, Daniel Bigalli
Centro Cardiovascular Casa de Galicia. Montevideo, Uruguay
Antecedentes: la cirugía de revascularización miocárdica (CRM) con circulación extracorpórea (CEC) es la técnica utilizada ampliamente en el mundo en cirugía cardíaca. En los últimos años, con el progreso técnico-tecnológico se introdujo la CRM sin CEC; los beneficios de esta técnica continúan en análisis.
Objetivo: determinar la mortalidad quirúrgica y alejada, la incidencia de ARM prolongada y del uso de productos de sangre de banco, así como el tiempo cirugía-alta/muerte en CRM aisladas, primera operación, sin clampeo, con y sin CEC, controlando las variables de confusión (edad, sexo, diabetes, FEVI y oportunidad operatoria), en un diseño apareado.
Método: se ingresaron a la base de datos (SUMMIT-STS) de nuestro centro, en el período enero de 2004–junio de 2009, 1.056 pacientes consecutivos sometidos a CRM aislada, primera operación, sin clampeo, 512 pacientes sin CEC y 544 pacientes con CEC. Con una confianza del 95%, un poder del 80% y para un OR=2, se tomó una muestra probabilista y representativa (n=200) de pacientes sin CEC, que se apareó 1:1 según edad (± 5 años), sexo, diabetes, FEVI £40% y oportunidad quirúrgica (elección, urgencia) con 200 pacientes operados con CEC en el período. En los 400 pacientes se determinó el tiempo cirugía-alta/muerte, uso de productos de sangre de banco, ARM prolongada (> 24 horas), mortalidad quirúrgica (definición STS) y mortalidad alejada (por todas las causas, corroboradas por FNR) a través de un seguimiento de 2.360 meses-persona, mediana 23 meses, sin CEC; y 2.847 meses-persona y mediana 24 meses con CEC. La supervivencia acumulada estratificada según CEC se estimó por Kaplan-Meier, diseñándose un modelo de regresión de Cox con la muerte en seguimiento como variable de estado (SPSS V15.0).
Resultado: no se comprobaron diferencias significativas entre las cirugías sin y con CEC: mortalidad quirúrgica 2,5% versus 3,5% respectivamente (p=0,77); ARM prolongada, 12% versus 15% (p=0,46), uso de productos de sangre de banco 35% versus 36% (p=0,68), mortalidad alejada 3,1% versus 1,5% (p=0,56), probabilidad de supervivencia acumulada en el seguimiento (96% versus 93%, p=0,15) ni en el modelo de Cox (OR=2,71, IC95%: 0,66-11, p=0,17).
Conclusión: en esta población y período, al controlar las variables de confusión, las cirugías sin y con CEC sin clampeo aórtico, no mostraron diferencias significativas en la morbimortalidad quirúrgica y en mortalida alejada.
]]> 22 TAPONAMIENTO CARDIACO SECTORIAL LIMITADO A AURÍCULA IZQUIERDA POR DISECCIÓN AÓRTICA TIPO A. PACIENTE CON CIRUGÍA CARDIACA PREVIA. ABORDAJE ALTERNATIVODres. G. Soca, Leandro Cura, I. Duro, A. Pazos, Prof. Á. Lorenzo.
Centro Cardiovascular. Hospital de Clínicas. Facultad de Medicina. UDELAR. Montevideo, Uruguay
Antecedentes: el taponamiento cardíaco por compresión auricular izquierda como complicación de una disección aórtica tipo B fue reportado en varias oportunidades. Menos frecuente es el caso secundario a una disección tipo A, no encontrándose en la literatura ningún caso descrito con estas características en un paciente previamente sometido a cirugía cardíaca.
Objetivo: describir un caso clínico de taponamiento sectorial auricular izquierdo por disección aórtica tipo A en un paciente con revascularización quirúrgica previa y bypass permeables. Describir el abordaje utilizado para su resolución.
Método: hombre de 76 años, hipertensión arterial, FA crónica. Un año antes CRM sin CEC con 3 by pass, AMI izquierda a ADA y venosos aislados a AMO y descendente posterior de ACD. Permanece un año asintomático reingresando por dolor torácico y ECG con infradesnivel del ST en cara lateral. Rápida descompensación llegando al shock. Nunca presentó clínica de taponamiento cardíaco. Se realiza CACG que muestra by passes permeables, sin lesiones. En CTI con asistencia respiratoria, bajo altas dosis de inotrópicos, se realiza eco transesofágico que muestra AI laminada por masa compatible con hematoma de origen incierto. La TAC mostró disección aórtica tipo A, desde el plano valvular hasta el istmo aórtico respetando anastomosis de los bypasses. Dado el estado del paciente en shock refractario a inotrópicos, anuria y Glasgow 3, se consideró fuera de oportunidad para cirugía sobre aorta torácica. Se planteó como medida de salvataje la descompresión auricular izquierda. Mediante toracotomía póstero lateral izquierda se liberan adherencias pulmonares y se aborda el seno oblicuo del pericardio por detrás y debajo del pedículo pulmonar izquierdo. Se extraen coágulos hasta que el Eco transesofágico reveló expansión de la AI, abandonando el remanente de coágulo en relación directa con la aorta para evitar un sangrado masivo. En CTI descenso de inotrópicos, recupera conciencia y diuresis. Alta a sala a los 9 días y a domicilio a los 30 días. Transcurridos tres meses el paciente se encuentra asintomático en domicilio.
Resultado: se resolvió mediante un abordaje no convencional, una forma poco común de taponamiento cardíaco sectorial posterior, en un paciente fuera de oportunidad para cirugía de sustitución de aorta ascendente y reimplantación de by passes coronarios.
Conclusión: el abordaje por toracotomía póstero lateral izquierda es una alternativa no exenta de riesgos, pero útil en pacientes muy seleccionados con taponamiento posterior en los que por alguna condición del paciente, deba evitarse realizar una estereotomía.
23 MORTALIDAD DE LA CIRUGÍA CARDÍACA EN UN CENTRO FORMATIVO DE BAJO VOLUMEN
Dres. G. Soca, L. Cura, J. Paganini, J. Reinoso, V. Dayan, L. Liguera, A. Marichal, F. Gutiérrez, D. Brusich, Prof. A. Lorenzo
]]> Centro Cardiovascular. Hospital de Clínicas. Facultad de Medicina. UDELAR. Montevideo, UruguayAntecedentes: numerosos estudios sobre cirugía cardíaca aseguran que los cirujanos y centros de bajo volumen operatorio tienen una MO mayor a la esperada por los scores de riesgo, siendo esta diferencia mayor entre pacientes con mayor riesgo preoperatorio. Se plantea como corte, menos de 80 cirugías/año por cirujano, en un centro que intervenga menos de 125 pacientes por año.
Objetivo: estudiar los resultados quirúrgicos del centro universitario, obtenidos por cirujanos cardíacos en etapa final de formación y bajo volumen operatorio. Determinar si la mortalidad operatoria observada fue significativamente mayor que la esperada por los scores de riesgo.
Método: se tomó el período enero de 2006 a agosto de 2009 en el que se intervinieron anualmente menos de 125 pacientes. Se incluyeron todos los pacientes operados por los asistentes del servicio, los cuales intervinieron en su actividad global en este período, menos de 80 pacientes por año. No se incluyeron los pacientes intervenidos por cirujanos formados de gran volumen, los que intervinieron una proporción mínima de los pacientes de nuestro centro. Se revisó cada historia clínica consignando FEVI, tipo de cirugía y uso de BIAC. Se recalculó para cada paciente el STS SCORE y el EUROSCORE. Utilizamos como definición de mortalidad operatoria, aquella ocurrida en los 30 días post cirugía, o en la misma internación no importando el lapso transcurrido, o en un reingreso que se iniciase dentro de los 30 días post cirugía.
Resultado: 182 pacientes cumplieron los criterios de inclusión. Un 53% de las cirugías fueron revascularizaciones puras, 30% valvulares y 17% combinadas. 53% presentaba FEVI mayor a 0,50, 31% FEVI entre 0,30 y 0,50, y 16% FEVI menor a 0,30. Para toda la serie, la mortalidad esperada por EUROSCORE fue 5,62% y por STS 7,21%. La mortalidad operatoria observada fue de 4,40%. De los pacientes que fallecieron, la mortalidad promedio esperada por EUROSCORE fue 18,66% y por STS 20,03%. Analizando la subpoblación de mayor riesgo, 10% de la serie presentaba una mortalidad esperada por EUROSCORE mayor a 10% (promedio 21,95%), con una mortalidad observada de 11%. Un 24% de los pacientes de la serie presentaba una mortalidad esperada por STS mayor a 10% (promedio 15,5%), con una mortalidad observada de 9,3%. La necesidad de BIAC para toda la serie fue de 4,5%.
Conclusión: en esta serie de pacientes intervenidos en nuestro centro por cirujanos en formación y de bajo volumen operatorio, la mortalidad observada no fue mayor que la esperada por los scores de riesgo, incluso en el subgrupo de pacientes con mayor riesgo preoperatorio.
24 EVALUACIÓN DE RESULTADOS QUIRÚRGICOS DE LA MIECTOMíA COMO TRATAMIENTO DE LA MIOCARDIOPATÍA HIPERTRÓFICA OBSTRUCTIVA. EXPERIENCIA DE UN CENTRO EN URUGUAY
Dres. G. Soca, L. Cura, F. Genta, H. Montero, L. Liguera, V. Dayan, R. Stanham, E. Murguía, J. Mariño, M. Cassinelli, Prof. A. Lorenzo, H. Estable
Instituto Nacional de Cirugía Cardiaca (INCC). Montevideo, Uruguay
Antecedentes: la miectomía quirúrgica continúa siendo el estándar de oro en el tratamiento de la miocardiopatía hipertrófica obstructiva que requiere cirugía para alivio de síntomas o la prevención de muerte súbita. No se encontró ninguna publicación sobre una serie de pacientes tratados mediante esta técnica en Uruguay.
]]> Objetivo: analizar una serie consecutiva de pacientes de nuestro centro a los que se les realizó miectomía quirúrgica, valorando perfil poblacional, procedimientos asociados, MO, sobrevida a mediano y largo plazo, alivio sintomático y parámetros ecocardiográficos postoperatorios.Método: se revisaron las historias clínicas de los pacientes sometidos a cirugía de miectomía entre enero de 2001 y enero de 2008. Se consignaron las variables de perfil poblacional, comorbilidad, Eco del pre y post operatorio y la mortalidad operatoria. Mediante encuesta telefónica se consignó la sobrevida y el estado funcional al 1 de octubre de 2009.
Resultado: en el período se operaron 23 pacientes (14 mujeres, 9 hombres). Edad promedio 59,5 años (39 a 85). Siete presentaban al menos un familiar de primer grado con diagnóstico de CHOI. Seis pacientes presentaban lesiones coronarias significativas. El promedio del gradiente intraventricular máximo fue 96,32 mmHg (45 a 165), el promedio de SIVS 21,4 mm (16 a 35) y la FEVI promedio preoperatoria 66% (60 a 75). 17 presentaban movimiento sistólico anterior mitral y 15 insuficiencia mitral moderada a severa. En el preoperatorio, 14 pacientes tenían CFNYHA III y nueve clase II. 20 pacientes recibieron al menos un procedimiento asociado: cuatro sustitución valvular aórtica, seis CRM y 19 sustitución valvular mitral. Dos pacientes tuvieron MO. No hubo ACV, insuficiencia renal o uso de BIAC postoperatorios. El gradiente máximo promedio postoperatorio fue 12 mmHg (0 a 23), el SIVS promedio 16,65 (14 a 21) y la FEVI 64% (45 a 75). 20 pacientes estaban en CFNYHA I y un paciente en clase II. En el control postoperatorio de 18 meses, 20 pacientes estaban vivos y en CFNYHA I. La sobrevida actuarial a 5 años fue de 73,4%. Un paciente se perdió en el seguimiento.
Conclusión: la población de pacientes intervenidos fue relativamente joven, un tercio tenían antecedentes familiares de CHOI y en casi todos se asoció otro procedimiento (19 de 23 sustitución valvular mitral). La miectomía redujo significativamente los gradientes intraventriculares y mejoró los síntomas en todos los pacientes. La mortalidad operatoria y alejada fue aceptable con una sobrevida a 5 años del 73,4%.
25 CIRUGÍA CARDÍACA EN OCTOGENARIOS
Dres. Belén Chakiyian, Juan B. González Moreno, Verónica González, Omar Montes De Oca, Nicolás Russo, Favio Gutierrez, Jorge Pouso, Daniel Bigalli
Centro Cardiovascular de Casa de Galicia (CICU). Montevideo, Uruguay
Antecedentes: según el Instituto Nacional de Estadística del Uruguay entre el 1 de enero de 2004 y el 15 de junio de 2009 las personas con edad ³80 años son aproximadamente el 3% de la población (n=110.000) y su número ha aumentado en casi 10% en ese período. El Fondo Nacional de Recursos informa para ese período que el 0,3% de esa población (n=356) se sometieron a cirugía cardíaca (CC), 42 (12%) en nuestro centro. Interesa conocer la supervivencia, calidad de vida y estado cardiovascular actual de estos pacientes.
Objetivo: determinar la supervivencia quirúrgica y alejada, calidad de vida y condición cardiovascular actual en la cohorte de pacientes con edad ³80 años sometidos a CC por cualquier causa entre 1 de enero de 2004y el 15 de junio de 2009. Determinar la calidad de vida por la escala de Lawton del centro Geriátrico de Philadelphia y estado cardiovascular a través de la entrevista clínica, ECG, ETT.
Método: se incluyeron en el período 42 pacientes (27 mujeres edad 81±1,5 años), valvulares 46%, CRM 36%, CRM mas válvulas 13% y otros 5%. Desde la base de datos SUMMIT (STS) se registraron factores de riesgo para CC, tiempo de internación, cirugía-alta-muerte y morbimortalidad quirúrgica. Luego del período quirúrgico se realizó un seguimiento con un corte estadístico al 31 de agosto de 2009 de 960 meses-paciente, mediana de 21 meses (P25: 9, P75: 41 meses). La probabilidad acumulada de supervivencia se estimó por el método Kaplan-Meier.
]]> Resultado: se ofrecen los resultados preliminares de supervivencia y morbilidad, pues la fase de encuesta de calidad de vida y valoración cardiovascular aun no ha finalizado. La supervivencia quirúrgica fue de 39/42 (92,9%), ACV permanente 2/42 (4,8%), ACV transitorio 1/42 (2,4%), transfusión con productos de sangre de banco 19/42 (45,2%). La internación media fue de 14±11 días. La mortalidad acumulada al corte en el seguimiento fue de 8/39 (20,5%), con una estimación de la función de supervivencia a los 43 meses de 63,2% (error estándar: 0,123), mediana 21 meses (P25:9, P75: 41 meses).Conclusión: la cirugía cardíaca en octogenarios es una opción aceptable, a pesar de existir mayor morbilidad que en la población de menor edad. La mortalidad quirúrgica en la población analizada fue de 7,1% con una supervivencia a los 43 meses de 63, 2% comparable con los registros internacionales.
31 COMPARACIÓN DE RESULTADOS DE REPARACIÓN MITRAL SEGÚN ETIOLOGÍA
Sergio Santos, Luján Conde, Santiago Alonso, Sergio Burguez, Ramón Scola, Hugo Piñeyro
Centro Cardiológico Americano. Montevideo, Uruguay
Objetivo: comparar los resultados clínicos y la sobrevida de 2 grupos (G) de pacientes sometidos a cirugía de reparación mitral de distinta etiología: G1 (degenerativa) vs. G2 (isquémicas, funcionales y otras etiologías juntas).
Método: se incluyeron todos los pacientes sometidos a plastia mitral (financiadas por el FNR) en nuestro centro entre el 1 de enero de 2004 y el 31 de diciembre de 2008. El seguimiento de los pacientes se basó en controles clínicos (previa cita) y realización de eco Doppler en el Centro, contacto del médico tratante más eco (si el paciente no concurrió a control) y telefónico al fin del seguimiento para evaluar estatuto vital de los pacientes. Se registraron datos basales y del seguimiento sobre severidad de la IMit, FEVI, presión pulmonar, etiología de la valvulopatía, CF, técnica quirúrgica, ritmo cardíaco, necesidad de reintervención y reingresos. El procedimiento de reparación se consideró efectivo si se objetivaba mejoría de al menos un grado entre valores pre y postoperatorios de la IMit y de la CF. El análisis estadístico utilizó los tests de Chi-2 o Fisher para comparar proporciones y de Student o Mann-Whitney para comparar medias o scores, respectivamente.
Resultado: en ese período en Uruguay se realizaron 971 cirugías mitrales; 190 (20%) fueron plastias y 74 (38%) las realizó nuestro Centro. Fueron analizados en este trabajo 64 pacientes con una edad media de 65 años; 59% hombres. El seguimiento medio de los pacientes fue de 17 meses (3-60). La FEVI promedio fue 56% y 89% tenían IMit severa en el preoperatorio. La mortalidad global a 30 días fue 6% y se reoperaron el 3%. El 88% tuvieron reparación exitosa al alta y el 79% al final del seguimiento. Solo un 8% persistieron con IMit severa prealta y un 16% al fin de seguimiento. Según etiología, el 70% perteneció al G1 y el resto (30%) al G2. La mortalidad fue mayor para el G2 (18% versus 2% para el G1; p= 0,045). La reparación fue más exitosa en el G1 (95% versus 64% en el G2; p=0,006) y la IMit severa residual mayor en el G2 (28% versus 2,2% en G1; p <0,001). La CF de los pacientes mostró globalmente mejoría entre el pre y postoperatorio (78% en CF 2 a 4 en pre versus 91% en CF1 al final del seguimiento; p<0,001).
Conclusión: la reparación mitral, pese a ser efectiva, es subutlizada y muestra ser un procedimiento más efectivo y con menor mortalidad operatoria cuando la etiología de la valvulopatía es degenerativa.
ECOCARDIOGRAFÍA
]]> 4 ¿ES FACTIBLE LA DETECCIÓN DE TROMBOS EN EL APÉNDICE ATRIAL IZQUIERDO, CON ECOGRAFÍA TRIDIMENSIONAL? ¿PUEDE COMPARARSE CON EL ECOCARDIOGRAMA TRANSESOFÁGICO?Dr. Daniel Areco (FACC)
Hospital Central de las FF.AA. Montevideo, Uruguay
Antecedentes: en la fibrilación auricular (FA), la estructura y función del apéndice atrial (AA), en busca de trombos, han sido siempre evaluados con ecografía transesofágica (ETE), estando el rol de la ecografía transtorácica (ETT) complementada hoy día por la tridimensional (E3D), sin definir.
Objetivo: 1) evaluar la factibilidad para identificar el AA , medir las velocidades de admisión y vaciado, a través de la ETT combinada con la E3D; 2) valorar la probabilidad de detección de trombos en la misma estructura en la FA, por estas técnicas, en pacientes con indicación de ETE previo a la cardioversión eléctrica; 3) comparar ambas técnicas no invasivas con el ETE.
Método: 48 pacientes, 22 masculinos (edad 49±24 años) con FA mayor a 48 horas de duración, con indicación de ETE previo a cardioversión eléctrica, donde se evaluaron la aurícula izquierda y el AA en busca de contraste espontáneo (SEC), su intensidad y la presencia de trombos. Previamente, en el ETT y E3D, se intentó localizar el AA, buscando masas y midiendo la velocidad de flujo de admisión y vaciado. Los ecocardiogramas se realizaron con equipamiento de última generación que disponen de las funciones de imagen armónica y E3D. A diferencia del estudio internacional CLOTS, no se usaron contrastes ni Doppler tisular.
Resultado: se localizó el AA y se pudieron medir los flujos de admisión y vaciado del mismo en 39 pacientes (81%), por ETT combinado con E3D y en 46 pacientes (96%) por ETE. La FEVI calculada por Simpson osciló entre 38 y 67% con una media de 55%. Las velocidades promedio tanto de admisión como de vaciado en el AA fueron de 46 cm/s con un rango de 18 a 67 cm/s. Entre los 39 pacientes, ETE identificó 24 (60%) con SEC en el AA, y cuatro (10.25%) con trombos en el AA. Dos de estos trombos (50%) fueron sospechados por ETT y E3D por morfología y velocidades de admisión y vaciado menores a 25 cm/s, que resultó nuestro punto de corte, cifra similar a la encontrada en la literatura internacional a nuestro alcance. No hubo discordancias en contrario, vale decir que los p sin trombos en el AA, no mostraron evidencias de los mismos por ETT y E3D.
Conclusiones: 1) el ETT es útil en la detección del AA y en la cuantificación de sus flujos; 2) en combinación con E3D permite visualizar un elevado porcentaje de esta estructura (81%), en forma no invasiva; 3) pese al elevado número de detección del AA, con la tecnología actual, sólo pudimos detectar 50% de los trombos presentes, por lo que no sustituye actualmente al ETE, previo a la cardioversión eléctrica.
HEMODINAMIA
7 PREDICTORES DE MORTALIDAD EN ANGIOPLASTIA PRIMARIA
]]> Dres. Carolina Artucio, Daniela Korytnicki, Daniel Mallo, Andrés Tuzman, Javier Irigoin, Marcos Pouso, Ricardo LluberasInstituto de Cardiología Intervencionista. Casa de Galicia. Montevideo, Uruguay
Antecedentes: en el año 2003 mediante regresión logística identificamos el shock cardiogénico y el flujo distal TIMI menor de 3 como predictores de mortalidad intrahospitalaria en la angioplastia primaria (ATC1ª).
Objetivo: identificar predictores de mortalidad intrahospitalaria de los pacientes con ATC1ª en el infarto agudo de miocardio con elevación del segmento ST (IAMcST) en una serie de 11 años.
Método: se realizó un estudio retrospectivo sobre 1397 pacientes consecutivos sometidos a ATC1ª en el período enero de 1997 a diciembre de 2008 con IAMcST de menos de 12 horas de evolución: edad 63,47±11,96 años, sexo femenino 423 (30,3%), diabetes mellitus (DM) 279 (20%), topografía anterior 672 (48%) Killip y Kimbal (KK) 4 94 (6,7%), ventana de tiempo (media) 285,6±220,6 minutos. Para determinar predictores de mortalidad, se realizó una regresión logística binaria, para la cual las variables clínicas y angiográficas fueron dicotomizadas.
Tabla 2
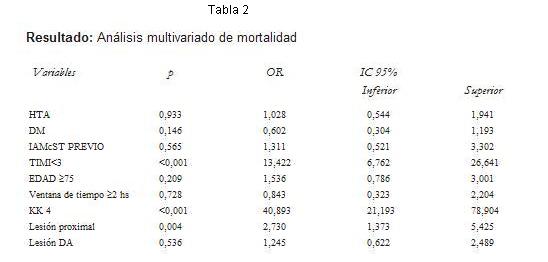
Conclusión: se mantienen los predictores independientes de mortalidad intrahospitalaria el shock cardiogénico y el flujo distal TIMI < 3 postprocedimiento. Se identificó además a la lesión proximal de la arteria culpable.
18 INDICADORES PRONÓSTICOS Y EVOLUCIÓN ALEJADA EN ANGIOPLASTIA TRANSLUMINAL CORONARIA: 12 AÑOS DE EXPERIENCIA
Dres. C Pardiñas, D Fiandra, A Fiandra, A Firszt,. J Musetti, F Urrutia, S López, G Pintos, R Firszt, D Lupano, A Ferreiro
]]> Departamento de Hemodinamia. Instituto Nacional de Cirugía Cardíaca (INCC). Montevideo, UruguayAntecedentes: los procedimientos de intervencionismo terapéutico endovascular coronario desde la ATC con balón y su evolución (stents, stents con fármacos, rotablator, láser, etcétera) representan una alternativa válida para la revascularización miocárdica, en el SCA (ángor inestable, IAM) y en el ángor estable.
Objetivo: evaluar la evolución y los indicadores pronósticos a largo plazo de la ATC.
Método: se analizó la totalidad de pacientes a los que se les realizó ATC, desde el 1 de octubre de 1998 a 30 de setiembre de 2009 (n=13.412), incluidos en la base de datos de registro prospectivo de la institución. Se registró: comorbilidad, procedimiento realizado, tipo y número de arterias tratadas, tipo de dispositivo utilizado, evolución pos procedimiento inmediata, y evolución alejada (reprocedimiento, muerte) mediante seguimiento telefónico sistemático a 1, 3, 6, 12, 24 y 36 meses. La mortalidad luego de 3 años se obtuvo de los registros de defunción de MSP, BPS y FNR. Se realizó análisis estadístico bivariado (chi cuadrado, test de Wilcoxon y test de t). Para el análisis de los factores de riesgo asociados a la sobrevida a largo plazo el método de Kaplan-Meier, log-rank test y modelo multivariado de riesgo proporcional de Cox. Se rechazó H0 con un nivel de p<0.05
Resultado: se trataron 20.209 arterias coronarias en 13.412 pacientes (40,2% ADA; 27,2% ACD; 12,9% ACx, 3,3% puentes coronarios, 16,4% miscelánea). 14,2% de los pacientes recibieron ATC con balón, 85,8% colocación de stent; en 56,3% se trató un vaso, 26,7% dos vasos, 17,0% tres o más vasos.
55,4% acceso radial. Edad 61,8±11,3 años, 27,9% mujeres. Comorbilidad: 64,5% HA, 22% diabetes (2,3% tipo I), 23,5% obesos, 48,6% dislipemia, 68,2% AI, 18,9% IAM previo (19,2% IAM en curso: <24 hs, 7,6% fibrinolíticos). Mortalidad peri procedimiento 0,5%, Mortalidad global a 30 días 1,7%. Se realizaron 67.433 contactos telefónicos (4% pérdidas de seguimiento), constituyendo 31.940 años-paciente. La supervivencia a cuatro años fue de 86,5%, con 15,4% reestudios en cuatro años (10% por reestenosis). Los factores de riesgo asociados a mortalidad alejada fueron (OR; p<0,05): tabaquismo (1,17); diabetes (1,45); arteriopatía periférica (2,05); creatininemia >1,5 mg/dl (3,11); IAM en curso (1,42); edad en años (1,048), sexo M (1,79), reestudio (0,53). No se asociaron: tipo de dispositivo, número de vasos tratados, año del procedimiento, obesidad, AI, procedimiento urgente.
Conclusión: la ATC logró una supervivencia superior a 85% a 4 años. Los factores asociados a mortalidad alejada se vinculan a comorbilidad e IAM peri procedimiento.
20 VALORACIÓN DEL ACCESO RADIAL PARA LA REALIZACIÓN DE ANGIOPLASTIA CORONARIA
Dres. Javier Irigoín, Prof. Ricardo Lluberas, Carolina Artucio, Daniela Korytnicki, Andrés Tuzman, Laura Carlomagno, Enrique Besada, Daniel Mallo
Instituto de Cardiología intervencionista. Casa de Galicia. Montevideo, Uruguay
]]> Antecedentes: el acceso radial tanto para CACG como para ATC ha demostrado disminuir la incidencia de las complicaciones del sitio de punción. Asimismo se ha mostrado similar a la vía femoral en cuanto al éxito y tiempo del procedimiento. En nuestro centro la vía radial constituye el acceso vascular de elección en la CACG y la ATC.Objetivo: valorar el acceso radial para la CACG y la ATC a través del porcentaje de procedimientos realizados por dicha vía, la necesidad de conversión a otro acceso, el tiempo del procedimiento, la cantidad de contraste utilizado, el éxito del procedimiento y las complicaciones precoces.
Método: se consideraron todos los pacientes sometidos a CACG y ATC (realizadas en el mismo procedimiento) en nuestro centro a partir del 11 de julio de 2009. Se estratificaron los pacientes de acuerdo el cuadro clínico en: IAM, SCAsST y pacientes estables. Se determinaron: el porcentaje de pacien-tes intervenidos por vía radial, la necesidad del cambio de acceso, el tiempo total del procedimiento, la cantidad de contraste utilizado, el éxito clínico (definido como ausencia de muerte, IAM y necesidad de CRM de urgencia) y las complicaciones relacionadas al acceso vascular.
Resultado: hasta el 1 de octubre de 2009 se han incluido 171 pacientes de los que 162 (95%) se iniciaron por vía radial. De estos últimos, 77 (47,5%) presentaban IAM, 58 (35,8%) SCAsST y 27 (16,7%) eran pacientes estables. La conversión a otro acceso ocurrió en 1,2% (2/162) de los pacientes. El tiempo del procedimiento fue de 36,4±18,9 minutos para el IAM (29,3±16,3 minutos hasta la apertura de la arteria culpable), 49,2±47,7 minutos en los SCAsST y de 41,8±23,6 minutos en los pacientes coordinados. El volumen de contraste utilizado fue de 110,3±52 ml en el IAM, 117,9±46,3 ml en los SCAsST y de 122,1±49,4 ml en los de coordinación. El éxito clínico se obtuvo en el 95,7% (155/162) de los pacientes. Hubo cuatro pacientes (2,5%) que presentaron complicaciones vasculares, en todos se trató de hematomas, ninguno de los cuales requirió transfusiones ni exploración quirúrgica.
Conclusión: la vía radial permitió realizar CACG y ATC en la gran mayoría de los pacientes independientemente del cuadro clínico, con alta tasa de éxito, tiempos acordes a los descritos en la bibliografía, con escaso volumen de contraste y muy baja tasa de complicaciones mayores en el sitio de punción.
21 PERSISTENCIA DEL SUPRADESNIVEL DEL SEGMENTO ST POST ATC1° EXITOSA Y MORBIMORTALIDAD HOSPITALARIA
Dres. Leandro Jubany, Laura Carlomagno, Agustina Bonino, Verónica Gonzalez, Marcos Pouso, Daniela Korytnicki, Carolina Artucio, Ricardo Lluberas, Enrique Besada, Daniel Mallo
Centro Cardiovascular Casa de Galicia. Montevideo, Uruguay
Antecedentes: en la práctica clínica la renivelación del segmento ST es uno de los indicadores de reperfusión luego de una ATC1º. En un subgrupo de los pacientes con restauración exitosa del flujo arterial coronario epicárdico, existe una persistencia de la elevación del segmento ST vinculada al daño en la microcirculación.
Objetivo: evaluar la asociación entre la persistencia del supradesnivel del ST en los pacientes post ATC1° exitosa y mortalidad, insuficiencia cardíaca, reinfarto, arritmias ventriculares, complicaciones mecánicas, necesidad de nueva CACG, necesidad de CRM y stroke durante la internación.
]]> Método: se estudió en forma prospectiva a los pacientes a quienes se realizó ATC1° exitosa en las primeras 12 horas de un IAMcST desde el 1 de julio de 2009 hasta el 30 de setiembre de 2009. Se consideró como significativa la renivelación del ST mayor o igual al 50% del supradesnivel inicial. Se compararon las sumatorias del supradesnivel del ST medido a 0,08 seg del punto J en las derivaciones correspondientes en los ECG previos y una hora posteriores a la ATC. Se controló la evolución clínica y ecocardiográfica durante la internación y se realizará seguimiento clínico y ecocardiográfico postalta (al mes, seis meses y al año).Resultado: se estudiaron 55 pacientes 29,1% de sexo femenino, edad media 64,6 años ± 12 con una mediana de 62 años y rango de 40 a 88 años. La mortalidad hospitalaria fue de 1,8%. Se observa una persistencia del supradesnivel del ST en 15 (27,3%). No encontramos asociación entre la no renivelación y los eventos por separado, pero sí entre la no renivelación y la presencia de por lo menos una complicación (insuficiencia cardíaca clínica, rotura de pared libre, comunicación interventricular, stroke, nuevo IAM, nueva ATC, FV o TV sostenida). El riesgo relativo de presentar al menos una complicación para los que no renivelan es de 2,67 (IC: 95% 1,12-6,32), Chi cuadrado (Mantel-Haenszel) 4,80; p = 0,028. La incidencia acumulada de eventos en pacientes que no renivelan es de 46,6% versus 17,5% en los que renivelan.
Conclusión: la persistencia del supradesnivel del ST post ATC1° exitosa, se asocia con morbimortalidad intrahospitalaria de los pacientes con IAMcST.
30 SEGUIMIENTO CLÍNICO Y ECOCARDIOGRÁFICO DE PACIENTES ADULTOS SOMETIDOS A CIERRE PERCUTÁNEO CON DISPOSITIVO DE LA COMUNICACIÓN INTERAURICULAR
Dres. Ivanna Duro, Juan Bachini, Ariel Durán, Pedro Chiesa
Hospital de Clínicas (HC), Facultad de Medicina, Universidad de la República. Instituto de Cardiología Infantil (ICI). Montevideo, Uruguay
Antecedentes: la CIA es una de las cardiopatías congénitas más frecuentes del adulto, con una sobrevida de 15% a los 60 años librada a su evolución natural en los casos graves. Las manifestaciones más frecuentes son: disnea de esfuerzo (DE), fatigabilidad, sobrecarga de cavidades derechas e hipertensión pulmonar (HTP). Menos frecuentes son las embolias paradojales y las arritmias (FA o FL A). Hasta hace menos de una década el cierre quirúrgico era el estándar de tratamiento. Desde que se realiza el cierre percutáneo del defecto con dispositivo (CPD), con similares resultados, su uso se ha extendido en nuestro medio.
Objetivo: seguimiento clínico-ecocardiográfico de pacientes (Ps) mayores a 18 años sometidos a CPD de CIA en dos instituciones nacionales desde julio de 2003 a la fecha.
Método: estudio de tipo descriptivo, retrospectivo.
Resultado: durante este período se realizaron 12 CPD. Los criterios de inclusión, determinados por ETE, fueron: CIA tipo ostium secundum, cortocircuito de izquierda a derecha, QP/QS >1,5, retorno venoso pulmonar normal, distancia desde el margen del defecto y estructuras contiguas adecuado. Un paciente se perdió del seguimiento. De los 11 pacientes incluidos las características fueron: edad promedio 45,1 años (35 a 72); sexo femenino: 73%. Las manifestaciones clínicas fueron disnea de esfuerzo: CF II (64%), CF III (9%), DD (9%), DPN (9%), fatiga (18%), palpitaciones (18%), embolias paradojales (9%). El BAV de primer grado, la FA y el BIRD se presentaron en el 18%. El diámetro promedio del defecto fue 17,4 mm. La HTP se presentó en 55% y la dilatación severa de cavidades derechas en el 46%. El diámetro estirado promedio fue de 21,6 mm. Se implantó en forma exitosa un dispositivo Amplatzer® por P (medida promedio de 24,4 mm). Ningún paciente presentó complicaciones intraprocedimiento. Un paciente presentó fístula arteriovenosa del sitio de punción con buena evolución y un paciente presentó MS (por IAM a los 2 años). El resto no presentó complicaciones inmediatas ni alejada y se encuentran asintomáticos el 91%. El 9% (un paciente) presenta DE CFI. Del seguimiento por Eco ningún paciente presentó flujo residual a través del defecto. 91% presenta cavidades derechas normales y 73% presenta presión arterial pulmonar normal.
]]> Conclusión: el CPD es un método seguro, con resultado clínico y ecocardiográfico similar a las series internacionales reflejado en una disminución de los síntomas y disminución de diámetros de cavidades derechas, si bien el número de pacientes es aún insuficiente.PREVENCIÓN
3 PREVALENCIA DE FACTORES DE RIESGO CARDIOVASCULARES EN TRABAJADORES DE UN LABORATORIO FARMACÉUTICO
Dres. Adriana Dobyinki, Rosana Torighelli, Lucía Florio, Ana Vanerio, Aux. Enf. Iris Machado, Lic. Nut. Raquel Rodríguez
Departamento de Cardiología. Hospital de Clínicas. UDELAR. Montevideo, Uruguay
Antecedentes: las enfermedades cardiovasculares (CV) son la principal causa de muerte en Uruguay. El conocimiento de la prevalencia de factores de riesgo CV permite un mejor control de los mismos.
Objetivo: establecer la prevalencia de factores de riesgo CV en trabajadores de un laboratorio farmacéutico de Uruguay.
Método: estudio descriptivo, transversal, con 299 funcionarios que concurrieron voluntariamente entre noviembre de 2008 y marzo de 2009. Se determinó peso, talla, índice de masa corporal (IMC), perímetro abdominal, presión arterial (PA). Se realizó dosificación de colesterol total (CT), colesterol LDL (LDLc), triglicéridos (TG) y glucemia (gluc) por punción digital utilizando Cardiochek. Se completó autocuestionario de depresión (test PHQ-9) y de personalidad autoestresora (test SAMES). Se interrogó hábito tabáquico, hábitos alimenticios, sedentarismo, antecedentes personales de hipertensión arterial (HA), diabetes mellitus (DM), dislipemia y antecedentes familiares de cardiopatía isquémica precoz. Se consideró sobrepeso/obesidad; IMC ³25, perímetro abdominal ³ 94 cm en hombres y 80 cm en mujeres, HA: antecedente o PA ³140/90 mmHg, DM: antecedente o glucemia ³126 mg/dl, glucemia alterada de ayuno ³100 mg/dl, dislipemia: antecedente o LDLc ³130 mg/dl, sedentarismo: ejercita menos de 30 min 3 veces por semana, fumadores: haber fumado en los últimos 6 meses, personalidad autoestresora: mayor o igual a 7 en test SAMES, depresión: mayor o igual a 10 test PHQ-9, hábitos alimenticios inadecuados por composición y frecuencia.
Resultado: la media y rango de edad fueron 40,41(22-64) años, con 199 (66,6%) mujeres. La prevalencia de factores de riesgo CV encontrados fue: sobrepeso/obesidad 153 (51,2%), aumento de perímetro abdominal 197 (65,9%), HA 73 (24,4%), DM 14 (0,1%), glucemia alterada de ayuno 57 (19,0%), dislipemia 104 (34,7%), sedentarismo 76 (25,5%), fumadores 44 (14,7%), personalidad autoestresora 279 (93,3%), depresión 22 (0,1%), hábitos alimenticios inadecuados 133 (44,5%).
Conclusión: hallamos alta prevalencia de factores de riesgo CV vinculados al estilo de vida en una población de mediana edad. La educación en prevención y cambio de hábitos podría disminuir el riesgo CV global de la misma.
]]> 14 SITUACIÓN CLÍNICA, CONTROL DE FACTORES DE RIESGO Y MEDICACIÓN A 4 MESES DEL ALTA EN PACIENTES CORONARIOSDr. Gerard Burdiat, Lic. Enf. Jorge Tejada, Dr. Horacio Vázquez
Servicio de Cardiología, Asociación Española Primera de Socorros Mutuos. Montevideo, Uruguay
Antecedentes: existe extensa evidencia de que las actitudes, comportamientos y control de los factores de riesgo (FR) no son adecuados luego de un evento coronario. Este reporte es una evaluación inicial en el desarrollo de un proyecto de prevención secundaria en nuestra institución.
Objetivo: describir la prevalencia de los FR, actitudes y comportamientos al alta, en pacientes internados por un evento coronario agudo y/o un procedimiento de revascularización, investigando el nivel de cumplimiento de las medidas implementadas.
Método: entrevista telefónica a todos los <75 años internados por un evento coronario agudo y/o un procedimiento de revascularización, ingresados entre el 01 de setiembre de 2008 y el 30 de abril de 2009. Se interrogó acerca de alimentación, actividad física, medicación indicada y medidas antropométricas. Se revisó en la historia clínica informática el diagnóstico, la presencia de factores de riesgo así como los resultados del LDL-C luego del alta, realizándose un análisis descriptivo con sus correspondientes frecuencias.
Resultado: se incluyeron 162 pacientes: edad promedio 61,9±9,4 años, hombres 77,2%. Los datos se recogieron a un promedio de 120 días del alta. Recibieron ATC el 53,1%, CRM 25,3%, y solo tratamiento médico el 21,6%. La presencia de factores de riesgo fue: HA 81,9%, fumaban en el momento de la internación 33,3% y alguna vez en su vida 67,9%, diabetes 32,3%, sobrepeso/obesidad 69,7%. En relación a sus actitudes: fuma actualmente 8,0%, realiza actividad física diaria 53,5%, actividad física regular 33,5% y no realiza 12,9%. Consumen fruta y verdura diariamente 52,2%, a veces 42,8% y nunca 5,0%. El LDL-C <100 mg/dl se vió en 53,6% y <70 mg/dl en 24,1%. Tienen indicado aspirina 94,4%, estatina 93,1%, b-bloqueante 77,5%, IECA/ARA II 54,4% y clopidogrel 67,3%. De quienes tienen HA, 99,2% recibe medicación antihipertensiva. Un 90,4% de los diabéticos recibe medicación antidiabética. Un 98,1% de los pacientes había consultado con su cardiólogo luego de la internación. Un 22,8% tiene ángor y/o disnea. El 18,5% fue derivado a programa de rehabilitación cardíaca. El 23% de quienes continuaban fumando fueron derivados a la policlínica de deshabituación tabáquica. Un 92,6% recibió asesoramiento nutricional.
Conclusión: en esta serie consecutiva de coronarios se observa una elevada prevalencia de FR. Las indicaciones, actitudes, medicación y el valor de LDL-C luego del alta, son adecuados en un elevado porcentaje de pacientes y se compara favorablemente con otras series. El breve período transcurrido desde el alta y el alto número de procedimientos instrumentales, pueden ser condicionantes de estos resultados.
19 PREVENCIÓN PRIMARIA UTILIZANDO GUíAS DE PREVENCIÓN DE LA SOCIEDAD URUGUAYA DE CARDIOLOGÍA. RESULTADOS PRELIMINARES
Dres. Javier Irigoin, Laura Carlomagno, Daniel Mallo, Daniela Korytnicki, Carolina Artucio, Andrés Tuzman, Enrique Besada, Prof. Ricardo Lluberas
]]> Instituto de Cardiología Intervencionista. Casa de Galicia. Montevideo, UruguayAntecedentes: en noviembre de 2007 fue publicada la Guía de Prevención CV de la Sociedad Uruguaya de Cardiología. Hasta el momento no existen trabajos publicados sobre la validación en la práctica clínica de dicha guía.
Objetivo: determinar el riesgo CV de una población no seleccionada. Conocer el control de los factores de riesgo y la evolución de los pacientes con riesgo alto y muy alto luego de realizar recomendaciones de prevención según la Guía de Prevención.
Método: desde setiembre a noviembre de 2008 se incluyeron 514 pacientes entre 30 y 74 años de edad en prevención primaria. Se determinaron la PA, el LDLc, el HDLc y la glucosa en sangre. Se realizó un control clínico a todos los pacientes incluidos, se calculó el riesgo cardiovascular utilizando tablas de estimación de riesgo y se realizaron recomendaciones de prevención cardiovascular. Se estratificó la población según el riesgo calculado. Se analizaron las características de los pacientes de alto y muy alto riesgo. A estos pacientes se les realizó un control al año para determinar si hubo una reducción del riesgo cardiovascular y si existieron eventos.
Resultado: de 510 pacientes, 318 (62,4%) tuvieron riesgo bajo o muy bajo, 147 (28,8%) riesgo medio y 45 (8,8%) riesgo alto o muy alto. Los pacientes de riesgo alto y muy alto presentaron una edad media de 66,3 ± 5,9 años, 10 (22%) eran fumadores, 35 (77%) tenían diagnóstico de HA, 15 (33%) de DM y 19 (42%) de dislipemia. En este grupo de pacientes, 77% (27/35) de los hipertensos presentaron cifras de presión arterial mayores a las deseables y 63% (12/19) de los dislipémicos tenían valores de LDLc ³ de 160 mg/dL o de HDLc ³ 40 mg/dL. Todos los pacientes diabéticos presentaron por lo menos un factor de riesgo adicional en valores no deseados. Los resultados preliminares del seguimiento al año mostraron que 10 de 20 pacientes controlados redujeron el riesgo de alto a medio. En esos 10 pacientes el riesgo se redujo de una media de 11,8% a 8,2%. La disminución del riesgo se debió a un mejor control de la PA y del perfil lipídico. En los 10 pacientes restantes el riesgo se mantuvo pasando de una media de 12,1% a 12,3%. No se registraron eventos cardiovasculares.
Conclusión: se identificó un grupo de pacientes de alto riesgo en los que existía un insuficiente control de los factores de riesgo. Los resultados preliminares muestran al año, una reducción del riesgo en la mitad de los pacientes luego de las recomendaciones realizadas a partir de la Guía de Prevención Cardiovascular.
]]>