
Dres. Federico Machado*, Álvaro Niggemeyer†, Henry Albornoz‡
CARDIOMÓVIL y Departamento de Cardiología, Facultad de Medicina, Universidad de la República. Uruguay
* Cardiólogo. Departamento de Cardiología. Facultad de Medicina, Universidad de la República. Uruguay.
† Profesor Adjunto del Departamento de Emergencia. Hospital de Clínicas. Facultad de Medicina, Universidad de la República, Uruguay.
‡ Intensivista. Infectólogo. Médico Asistente del Fondo Nacional de Recursos. Uruguay
Este trabajo fue presentado como tema libre en CARDIOSUR 2010 (XXIV Congreso Sudamericano de Cardiología, 26º Congreso Uruguayo de Cardiología).
Conflicto de intereses: Federico Machado trabajó como médico de ambulancia especializada en CARDIOMÓVIL entre los años 2008 y 2011. Desde el 2011, no mantiene vínculos profesionales ni comerciales con CARDIOMÓVIL. No percibió ninguna remuneración por la realización de este trabajo. Los Dres. Albornoz y Niggemeyer no tienen conflictos de intereses que declarar. Autor responsable: Dr. Federico Machado, Escuder Núñez 2326/01. Montevideo, Uruguay. Correo electrónico: sanocuore@gmail.com
Recibido: 22/2/13 Aceptado: 27/5/13.
Resumen
]]> Objetivo: describir y analizar la presentación, el tratamiento y la evolución hasta el ingreso hospitalario de los pacientes asistidos por paro cardíaco extrahospitalario (PCEH) por una emergencia médica móvil (EMM) en Maldonado, Uruguay. Material y método: estudio descriptivo-analítico, retrospectivo, de todos los PCEH asistidos por una EMM entre enero de 2005 y junio de 2010. Resultados: se analizaron 169 PCEH no traumáticos en adultos. La edad promedio fue de 66,9 años; 70,4% fueron hombres. El 70,4% ocurrió en el hogar. El tiempo de arribo fue de 6 minutos. El 39,6% de los pacientes recibieron maniobras de resucitación cardíaca básica previas al arribo. El ritmo cardíaco al arribo más frecuente fue asistolía (57,4%) seguido por fibrilación ventricular (26,6%). Se obtuvo retorno a la circulación espontánea (RCE) en 30,2% de los pacientes y la supervivencia al ingreso hospitalario fue de 22,5%. El PCEH en ritmos desfibrilables se asoció a RCE (43,5% versus 25,2%, p=0,021). El PCEH en vía pública se asoció a mayor supervivencia al ingreso hospitalario (SIH) (39,1% versus 19,9%, p=0,04). La asociación de PCEH en vía pública y ritmos desfibrilables se asoció a RCE (71,4% versus 28,4%, p=0,027) y mejor supervivencia al ingreso hospitalario (57,1% versus 21%, p=0,046). Conclusiones: los tiempos de respuesta de la EMM fueron buenos respecto a lo referido internacionalmente. El PCEH en vía pública y en ritmos desfibrilables se asoció a mejor pronóstico. Los resultados respecto a RCE y SIH fueron comparables con lo comunicado a nivel mundial.Palabras clave: PARO CARDÍACO EXTRAHOSPITALARIO
Key words: OUT OF HOSPITAL CARDIAC ARREST
Introducción
La enfermedad cardiovascular es la causa de muerte más frecuente un nuestro país, dando cuenta del 30% en el año 2008(1). En los países desarrollados la enfermedad cardiovascular es la primera causa de muerte después de los 65 años y la segunda entre los 45 y los 65 años(2). Similar incidencia se observa a nivel mundial llegando a un número de 12.900.000 de muertes estimadas en el año 2004(3). La muerte súbita (MS) cardíaca se describe como una muerte natural inesperada de causa cardíaca que ocurre dentro de la primera hora de inicio de los síntomas prodrómicos, en una persona que no presentaba una situación clínica sugerente de riesgo vital(4-6). Estos síntomas no son específicos, pudiendo ser angor, palpitaciones o disnea. El 75% de las MS ocurren en hombres con una incidencia anual tres o cuatro veces más alta que en mujeres(4). Se estima que la MS o el infarto de miocardio (IM) constituyen la primera manifestación de la enfermedad arterial coronaria en 50%-70% de los pacientes, mientras que solamente una minoría presenta como primer síntoma angina u otros síntomas de isquemia reversible(4,7,8). El inicio precoz de maniobras de resucitación cardiopulmonar por parte de los testigos y la desfibrilación precoz son las únicas medidas que han demostrado mejorar la supervivencia del paro cardíaco extrahospitalario (PCEH) de causa cardiaca(9). Extrapolando las cifras internacionales y considerando que la mitad de ellas son MS, existirían aproximadamente 5.000 MS por año en Uruguay, equivalentes a 12-15 MS por día.
La última publicación clínica en nuestro país fue realizada en el año 1988 por los doctores Patrone y Opertti(10).
Objetivos
Describir y analizar la presentación, el tratamiento y la evolución hasta el ingreso hospitalario de los pacientes asistidos por PCEH por una emergencia médica móvil (EMM) en el departamento de Maldonado.
Material y método
Diseño del estudio
]]> Se realizó un estudio descriptivo-analítico, retrospectivo, de todos los PCEH asistidos por una EMM entre el 1º de enero de 2005 y el 1º de junio de 2010 en el departamento de Maldonado, Uruguay. El nombre de la EMM que asistió a los pacientes y de la cual se obtuvo el registro de las historias clínicas fue CARDIOMÓVIL.Localización y población
Maldonado es un departamento del sureste de Uruguay, cuenta con un área de 4.793 km2, 87 km de costas hacia el Río de la Plata y el océano Atlántico. Su población estable es de 140.000 habitantes (29,2 hab/km2), recibiendo aproximadamente 900.000 turistas en los meses de verano.
Tiene tres grandes centros urbanos: Maldonado y Punta del Este, San Carlos y Piriápolis.
Fuente y recolección de datos
La información sobre los datos demográficos, lugar del evento, características de presentación, realización de resucitación cardíaca básica (RC-B) previo al arribo, ritmo inicial, tratamiento instituido y resultados de la resucitación se obtuvieron de las historias de paro cardíaco del Programa de Registro Latinoamericano de PCR (estilo Utstein) que cada médico completa luego de asistir a un PCEH. Esta información se complementó con la revisión de las historias clínicas de la asistencia prehospitalaria de todos los pacientes. El dato de la situación clínica al ingreso hospitalario (vivo o fallecido) se obtuvo de la historia clínica de la asistencia prehospitalaria. Los intervalos de tiempo fueron obtenidos del registro computarizado de la central de recepción de llamados. Toda la información fue incorporada en una base de datos y analizada con un paquete estadístico de uso libre.
Análisis estadístico
Para el análisis de variables fueron excluidos los PCEH de etiología traumática y los niños. Definimos niños de manera arbitraria a los menores de 14 años. Definimos PCEH de etiología traumática aquel PCEH que fue catalogado como tal por el médico participante. Se calcularon porcentajes para las variables categóricas y medias y medianas con sus correspondientes medidas de dispersión para las variables continuas. Para el análisis de asociación de variables se realizó test de chi cuadrado para las variables categóricas y test de t o tests no paramétricos para las variables continuas, según las condiciones de aplicación de los mismos.
Resultados
Se asistieron 185 pacientes por PCEH en el período del estudio. Se excluyeron 16 pacientes, 9 niños y 7 PCEH de etiología traumática.
]]> Se incluyeron en el análisis final 169 PCEH no traumáticos en adultos.Características de los pacientes y del PCEH
La edad promedio de los pacientes fue de 66,9 años (desvío estándar 15,8 años); 70,4% fueron hombres. El PCEH ocurrió en el hogar en 70,4% de los casos y la etiología presumida por el médico que asistió al paciente fue la cardíaca en 82,2%. En la tabla 1 se muestra la frecuencia de la etiología presumida y del sitio de ocurrencia.

La mediana del intervalo entre la recepción del llamado y la llegada a la escena se ubicó en 6 minutos. Recibieron maniobras de RC-B previas al arribo del equipo de soporte vital avanzado 39,6% de los pacientes. El ritmo cardíaco más frecuente al arribo fue asistolía (57,4%), seguido por fibrilación ventricular (26,6%). En conjunto, los ritmos desfibrilables estuvieron presentes al arribo en 27,2% de los pacientes.
Características del tratamiento y evolución
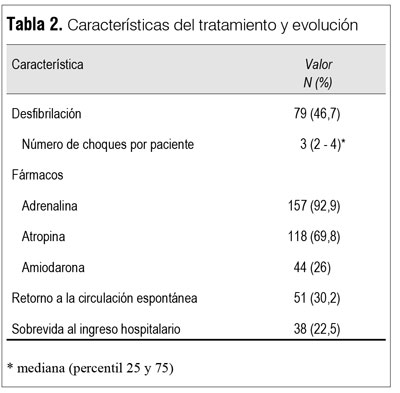
El 46,7% de los pacientes recibió choques durante la resucitación, se realizaron en promedio tres choques por paciente. Recibieron adrenalina, atropina y amiodarona, 92,9%, 69,8% y 26% de los pacientes, respectivamente.
Retornaron a circulación espontánea (RCE) 51 pacientes (30,2%) y la supervivencia al ingreso hospitalario fue de 22,5% (38/169) (tabla 2).
En la tabla 3 se muestra el análisis de factores potencialmente asociados a RCE. La presencia de un ritmo desfibrilable al arribo y la asociación de ritmo desfibrilable y PCEH en la vía pública se asociaron a mayor probabilidad de RCE. La mediana del tiempo entre la recepción del llamado y el arribo del equipo de resucitación avanzada se ubicó en 6 minutos tanto para los que obtuvieron RCE como para el grupo que no la obtuvo (diferencia no significativa, p > 0,05, test de Mann-Whitney). Estratificando el tiempo al arribo en tres categorías (menor a 6 minutos, entre 6 y menor a 13 minutos e igual o mayor a 13 minutos), no se observó una asociación entre los diferentes estratos de tiempo al arribo y la obtención de RCE. La ausencia de asociación entre los estratos de tiempo y la obtención RCE ocurrió tanto para los paros ocurridos en la vía pública como para los ocurridos en otros sitios.
]]>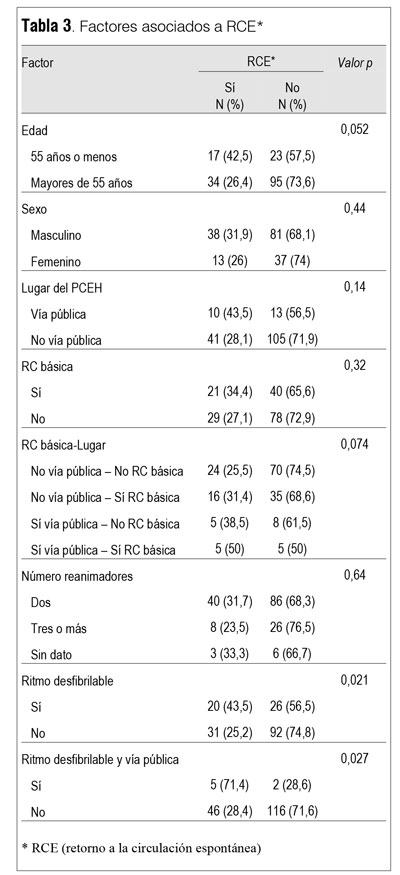
No se observó una asociación entre el número de choques (tres o menos versus más tres) y la obtención de RCE.
En la tabla 4 se muestra el análisis de factores potencialmente asociados a supervivencia al arribo al hospital. La ocurrencia del PCEH en la vía pública y la asociación de ritmo desfibrilable y PCEH en la vía pública se asociaron a mayor probabilidad de supervivencia al arribo al hospital.
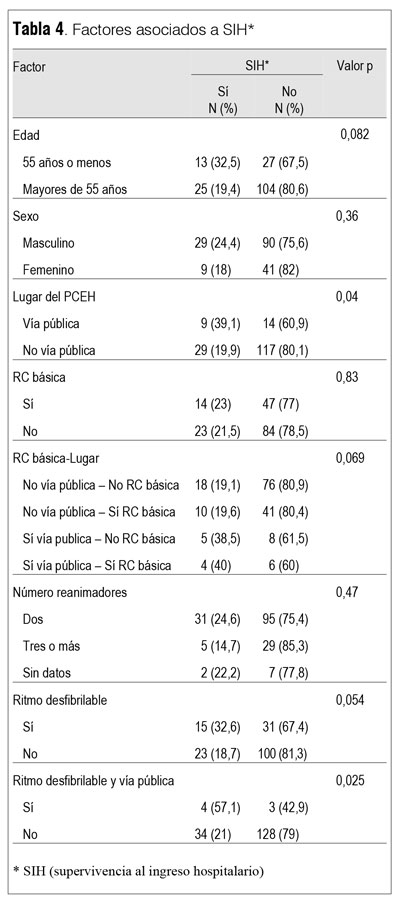
La mediana del tiempo entre la recepción del llamado y el arribo del equipo de resucitación avanzada se ubicó en 6,5 minutos para los que ingresaron vivos al hospital y en 6 minutos para el grupo que falleció antes del arribo al hospital (diferencia no significativa, p > 0,05, test de Mann-Whitney). Estratificando el tiempo al arribo en las tres categorías referidas tampoco se observó una asociación entre los diferentes estratos de tiempo al arribo y la SIH. No se observó una asociación entre el número de choques (tres o menos versus más tres) y la SIH.
Discusión
La intención de este estudio fue describir y analizar las características de presentación, tratamiento y evolución hasta el ingreso hospitalario de un grupo de 169 pacientes adultos que sufrieron un PCEH de etiología no traumática y fueron asistidos por una EMM en el departamento de Maldonado, Uruguay.
La edad promedio fue de 67 años y predominó el sexo masculino (70,4%), en forma similar a lo descrito por otros autores(4,11-13). Dado que la mayoría de los PCEH analizados se consideraron de causa cardíaca, estos resultados concuerdan con la mayor tasa de mortalidad cardiovascular en el sexo masculino, especialmente por enfermedad isquémica del corazón(1). La etiología cardíaca fue presumida por el médico en 82,2% de los pacientes; esta cifra fue mayor a la reportada en otros estudios(14).
Más de 70% de los PCEH ocurrieron en el hogar; este factor atenta contra una mayor posibilidad de que los pacientes reciban RC-B. Las diferentes series publicadas establecen que la proporción de PCEH que ocurren en el hogar se ubica entre 70% y 80%(12,15-17). Al llegar el equipo de resucitación cardiaca avanzada (RC-A), 40% de los pacientes estaban recibiendo maniobras de RC-B; este porcentaje es similar al reportado en países desarrollados que tienen programas dedicados a la capacitación en RC-B en la población(11,18) y mayor a la referida en otros países(19). Es importante en este punto mencionar que en esta EMM, cuando se recibe un llamado que puede corresponder a un PCEH, el telefonista inmediatamente da las instrucciones de iniciar las maniobras de RC-B a quien llama, y concomitantemente se despacha el llamado a la ambulancia de soporte vital avanzado disponible más cercana. Aun con esta estrategia solo se logra que menos de la mitad de los pacientes reciban RC-B. Mejorar este indicador sería la base para mejorar la supervivencia del PCEH en nuestro país. Esto puede lograrse con la implementación de programas de entrenamiento comunitario en RC-B, dando cumplimiento al decreto reglamentario de la Ley 18360 sancionada en octubre de 2008(20,21), como el adiestramiento continuo de los telefonistas en la comunicación a través de talleres. El tiempo de arribo fue de 6 minutos, el cual es inferior al referido en otros estudios internacionales(13,22). Este factor refleja que la estructura de la EMM es adecuada para brindar cobertura a los requerimientos y seguramente está relacionado también a que el estudio se realizó en una ciudad del interior, donde las distancias no son extremadamente largas y el tránsito durante la mayor parte del año no se encuentra saturado. Más de un cuarto de los pacientes (26,6%) presentaron un ritmo desfibrilable al arribo, cifras similares se reportaron para diferentes áreas de Norteamérica(23) y cifras mayores en Europa(23). La asistolía fue el ritmo inicial más frecuente en nuestra serie (57,4%), la frecuencia reportada en los estudios internacionales varía ampliamente entre 44%(24) y 76%(23).
En nuestra serie, 51 pacientes (30,2%) obtuvieron RCE y 38 (22,5%) ingresaron con vida al hospital. Las cifras internacionales comunicadas son similares a las encontradas, para el RCE se refieren cifras entre 7,2%(22) y 56,3%(24) y para la supervivencia al arribo al hospital las cifras varían entre 6%(22) y 42%(24). El estudio ARREST, realizado en la ciudad de Ámsterdam, encontró que 34% de los pacientes alcanzaron el RCE y 25% ingresaron vivos al hospital(25). La presencia de ritmos desfibrilables (fibrilación ventricular y taquicardia ventricular sin pulso) al arribo del equipo de resucitación se asoció a mayor probabilidad de RCE. Similarmente, el PCEH en vía pública también se asoció a mayor SIH. Coincidentemente, la asociación de PCEH en vía pública y de ritmos desfibrilables se asoció a mayor probabilidad de RCE y mayor supervivencia al ingreso hospitalario. Estos factores también estuvieron asociados a mejores resultados en otros estudios(23,25).
]]> LimitacionesNo se obtuvo la información de los antecedentes personales patológicos de los pacientes, de igual manera existió la dificultad de no contar con la totalidad de los datos de los pacientes que egresaron vivos del hospital, por lo que no se pudo conocer la supervivencia al alta hospitalaria. La mortalidad al ingreso hospitalario se obtuvo de los registros de la historia clínica de la emergencia prehospitalaria; hubiera sido más precisa la información del estado al ingreso hospitalario obtenida de la historia clínica en el hospital que recibió al paciente.
Conclusiones
La frecuencia de RC-B previo al arribo de la EMM fue comparable con la de los países del primer mundo, pero la consideramos insuficiente y pasible de ser mejorada con la implementación de programas de educación de resucitación cardíaca básica en la población. Los tiempos de respuesta fueron buenos respecto a lo referido a nivel mundial, lo cual reafirma que nuestro país está bien posicionado en referencia al cuarto eslabón de la cadena de la supervivencia del PCEH. Como en otros estudios, el PCEH en vía pública y en ritmos desfibrilables se asoció a mejor pronóstico y los resultados respecto a RCE y SIH son comparables con lo comunicado internacionalmente.
Agradecimientos
A todo el personal de CARDIOMÓVIL, a los doctores Jorge Morillo y Edgardo Sandoya, que hicieron posible que este estudio se concretara.
Abstract
Objective: to describe and analyse the presentation, treatment and evolution until hospitalization, of patients treated for out-of-hospital cardiac arrest by an emergency ambulance service in Maldonado, Uruguay.
Method: a descriptive-analytical, retrospective study of all patients who suffered from out-of-hospital cardiac arrest and were treated by an emergency ambulance service from January 2005 through June 2010.
Results: 169 non-traumatic cases of out-of-hospital cardiac arrest in adults were analysed. Average age was 66.9 years old, 70.4% were men. Seventy point four per cent occurred in the patients' domicile. Response time was 6 minutes. Cardiopulmonary resuscitation maneuvers (CRM) were applied to 39.6% of patients prior to their arriving at the hospital. The most frequent heart rate upon arrival was asystole (57.4%), followed by ventricular fibrillation (26.6%). Return to spontaneous circulation was achieved in 30.2% of patients and survival upon hospitalization was 22.5%.
]]> Out of hospital cardiac arrest in non- shockable ryhtms was associated to return to spontaneous circulation (43.5% versus 25.2% p=0,021). Out of hospital cardiac arrest in the streets was associated to greater survival rates upon hospitalization (39.1% versus 19.9%, p=0,04). Combination of out of hospital cardiac arrest in the streets and non-shockable rythms was associated to return to spontaneous circulation (71.4% versus 28.4%, p=0,027) and greater survival upon hospitalization (57.1% versus 21%, p=0.046).Conclusions: response time of emergency ambulance services was good when compared to international figures. Out-of-hospital cardiac arrest in the street and with non-shockable rythms was associated to better prognosis. Results in terms of return to spontaneous circulation and survival upon hospitalization were comparable to what is internationally reported.
Resumo
Objetivo: descrever e analisar la presentación, o tratamento e a evolução até o momento de entrada no hospital dos pacientes atendidos por parada cardíaca extra-hospitalar (PCEH) por uma emergência médica móvel (EMM) em Maldonado, Uruguai.
Material e método: estudo descritivo-analítico, retrospectivo, de todos os PCEH atendidos por uma EMM entre janeiro de 2005 e junho de 2010.
Resultados: foram analisados 169 PCEH não traumáticos em adultos. A idade média foi 66,9 anos; 70,4% eram do sexo masculino. 70,4% aconteceram na casa. O tempo de chegada foi de 6 minutos. 39,6% dos pacientes receberam manobras de ressucitacao cardíaca básica antes da chegada ao hospital. O ritmo cardíaco mais frequente no momento da chegada foi assistolia (57,4%) seguido por fibrilacao ventricular (26,6%).
Em 30,2% dos pacientes foi possível conseguir o retorno à circulação espontânea (RCE) e a supervivência no momento da entrada no hospital foi de 22,5%.
O PCEH em ritmos desfibriláveis estava associado a RCE (43,5% versus 25,2%, p=0,021). O PCEH na via pública está associado a uma maior supervivência no momento da entrada no hospital (39,1% versus 19,9%, p=0,04). A associação de PCEH na via pública e ritmos desfibriláveis estava associada a um RCE (71,4% versus 28,4%, p=0,027) e melhor supervivência no momento da entrada no hospital (57,1% versus 21%, p=0,046).
Conclusões: os tempos de resposta da EMM foram bons considerando dados internacionais. O PCEH na via pública e em ritmos desfibriláveis estava associado a um melhor prognóstico. Os resultados sobre RCE e supervivência no momento da entrada no hospital eram comparáveis com resultados publicados em outros países.
Bibliografía
]]>1. Comisión Honoraria para la Salud Cardiovascular. Área de Epidemiología y Estadística. Mortalidad por enfermedades cardiovasculares en el Uruguay 2009. Montevideo: CHSC, 2009. Disponible en: http://www.cardiosalud.org/publicaciones/mortalidad-2009.pdf [Consulta: 2 de feb de 2013].
2. Becker LB, Weisfeldt ML, Weil MH, Budinger T, Carrico J, Kern K, et al. The PULSE initiative: scientific priorities and strategic planning for resuscitation research and life saving therapies. Circulation 2002; 105(21):2562-70.
3. World Health Organization. Health Statistics and Health Information Systems. The global burden of diseases: 2004 update: part 2 causes of death. Disponible en: http://www.who.int/healthinfo/global_burden_disease/GBD_report_2004update_part2.pdf [Consulta: 2 de feb de 2013].
4. Zipes DP, Wellens HJ. Sudden cardiac death. Circulation 1998; 98(21):2334-51.
5. Engelstein ED, Zipes DP. Sudden cardiac death. En: Alexander RW, Schlant RC, Fuster V, eds. The heart, arteries and veins. New York: McGraw-Hill, 1998:1081-112.
]]>6. Myerburg RJ, Castellanos A. Cardiac arrest and sudden death. En: Braunwald E, ed. Heart disease: a textbook of cardiovascular medicine. Philadelphia: WB Saunders, 1997: 742-79.
7. Gutterman DD. Silent myocardial ischemia. Circ J 2009; 73(5):785-97.
8. Mehra R. Global public health problem of sudden cardiac death. J Electrocardiol 2007; 40(6 Suppl):S118-22.
9. Handley AJ, Koster R, Monsieurs K, Perkins GD, Davies S, Bossaert L; European Resuscitation Council. European Resuscitation Council guidelines for resuscitation 2005: Section 2. Adult basic life support and use of automated external defibrillators. Resuscitation 2005; 67(Suppl 1):S7-23.
10. Patrone LF, Opertti A. Asistencia prehospitalaria del paro cardiorrespiratorio. Paciente Crít (Uruguay) 1988; 1(2):106- 18.
]]>11. Eckstein M, Stratton SJ, Chan LS. Cardiac Arrest Resuscitation Evaluation in Los Angeles: CARE-LA. Ann Emerg Med 2005; 45(5):504-9.
12. Pleskot M, Babu A, Kajzr J, Kvasnicka J, Stritecky J, Cermakova E, et al. Characteristics and short-term survival of individuals with out-of-hospital cardiac arrests in the East Bohemian region. Resuscitation 2006; 68(2):209-20.
13. Robinson S, Swain AH, Hoyle SR, Larsen PD. Survival from out-of-hospital cardiac arrest in New Zealand following the 2005 resuscitation guideline changes. Resuscitation 2010; 81(12):1648-51.
14. Franek O, Pokorna M, Sukupova P. Pre-hospital cardiac arrest in Prague, Czech Republic-the Utstein-style report. Resuscitation 2010; 81(7):831-5.
15. Pell JP, Sirel JM, Marsden AK, Ford I, Walker NL, Cobbe SM. Potential impact of public access defibrillators on survival after out of hospital cardiopulmonary arrest: retrospective cohort study. BMJ 2002; 325(7363):515.
]]>16. Vaillancourt C, Stiell IG; Canadian Cardiovascular Outcomes Research Team. Cardiac arrest care and emergency medical services in Canada. Can J Cardiol 2004; 20(11):1081-90.
17. Kette F, Pellis T; Pordenone Cardiac Arrest Cooperative Study Group (PACS). Increased survival despite a reduction in out-of-hospital ventricular fibrillation in north-east Italy. Resuscitation 2007; 72(1):52-8.
18. Sasson C, Rogers MA, Dahl J, Kellermann AL. Predictors of survival from out-of-hospital cardiac arrest: a systematic review and meta-analysis. Circ Cardiovasc Qual Outcomes 2010; 3(1):63-81.
19. Lim GH, Seow E. Resuscitation for patients with out-of-hospital cardiac arrest: Singapore. Prehosp Disaster Med 2002; 17(2):96-101.
20. Ley 18360. Desfibriladores externos automáticos. Montevideo, 26 de setiembre de 2008. Disponible en: http://www.parlamento.gub.uy/leyes/AccesoTextoLey.asp?Ley=18360& Anchor [Consulta: 2 de feb de 2013].
]]>21. Decreto Nº 330/009. Obligatoriedad de disponer de desfibriladores externos automáticos en espacios públicos y privados donde exista afluencia de público. Montevideo, 13 de julio de 2009. Disponible en: http://archivo.presidencia.gub.uy/ _web/decretos/2009/07/CM780%20.pdf [Consulta: 2 de feb de 2013].
22. Dunne RB, Compton S, Zalenski RJ, Swor R, Welch R, Bock BF. Outcomes from out-of-hospital cardiac arrest in Detroit. Resuscitation 2007; 72(1):59-65.
23. Berdowski J, Berg RA, Tijssen JG, Koster RW. Global incidences of out-of-hospital cardiac arrest and survival rates: systematic review of 67 prospective studies. Resuscitation 2010; 81(11):1479-87.
24. Franek O, Pokorna M, Sukupova P. Pre-hospital cardiac arrest in Prague, Czech Republic-the Utstein-style report. Resuscitation 2010; 81(7):831-5.
25. Waalewijn RA, de Vos R, Koster RW. Out-of-hospital cardiac arrests in Amsterdam and its surrounding areas: results from the Amsterdam resuscitation study (ARREST) in 'Utstein' style. Resuscitation 1998; 38(3):157-67.
]]> ]]>