Factores pronósticos en radioterapia del cáncer de próstata. Importancia de la dosis y de la hormonoterapia de inducción
Dres. Felix Leborgne*, José H. Leborgne*, Bettys Ortega†,
Ing. Fís. René Curochquin‡, Bioestadística Julieta Mezzera§,
Tec. Rad. Mercedes Mullin¶
Departamento de Radioterapia del Hospital Italiano y de la Clínica Dres. Leborgne, Montevideo, Uruguay.
Resumen
]]> Introducción: se estudiaron los efectos de la dosis de radioterapia y del uso de hormonoterapia asociada en pacientes con cáncer de próstata, sobre la sobrevida libre de recaída bioquímica, la mortalidad causa específica y la mortalidad global.Material y método: se analizaron 910 pacientes consecutivos tratados radicalmente con radioterapia conformada tridimensional entre 1993 y 2005.
Resultados: para pacientes que recibieron una dosis mediana de 74 Gy el control bioquímico actuarial a diez años fue 78%, 60% y 40% para los grupos de riesgo bajo, intermedio y alto, respectivamente. Para pacientes con una dosis mediana de 78 Gy, el control bioquímico fue 96%, 81% y 40% para los mismos grupos, respectivamente. La diferencia entre los grupos de riesgo bajo e intermedio fue p = 0,029 y 0,008, respectivamente. El análisis multivariado confirmó que el escalamiento de dosis correlacionó significativamente con el control bioquímico y con la sobrevida causa específica. Asimismo, la hormonoterapia fue significativa para el control bioquímico y la sobrevida causa específica. La tasa actuarial de complicaciones tardías grados 2 y 3 a diez años (no hubo complicaciones grados 4 y 5) no fue significativamente diferente entre cuatro grupos de dosis distribuidos entre 64 Gy y 80 Gy. Para pacientes tratados con dosis entre 78 Gy y 80 Gy las complicaciones tardías urinarias fueron 4,8% y las rectales 5,3%. La hormonoterapia no aumentó la tasa de complicaciones tardías. En pacientes sin hormonoterapia asociada a la radioterapia, un nadir <1 ng/ml y su manifestación más de 12 meses después del tratamiento estuvo significativamente correlacionada con control bioquímico.
Conclusiones: la administración de dosis de radioterapia conformada tridimensional entre 77 Gy y 80 Gy y el uso de hormonoterapia de inducción han permitido mejorar los resultados de control bioquímico y sobrevida causa específica en todos los grupos de riesgo. Esta mejoría no se ha acompañado de un aumento de la tasa de complicaciones tardías.
Palabras claves: NEOPLASIAS DE LA PRÓSTATA - radioterapia.
PRONÓSTICO.
Key words: PROSTATIC NEOPLASMS - radiotherapy.
PROGNOSIS.
† Radioterapeuta, Departamento de Radioterapia del Hospital Italiano y Clínica Dres. Leborgne. Uruguay.
‡ Departamento de Física del Hospital Italiano y Clínica Dres. Leborgne. Uruguay.
§ Departamento de Bioestadística, Clínica Dres. Leborgne. Uruguay.
¶ Clínica Dres. Leborgne. Uruguay.
Correspondencia: Dr. Felix Leborgne
H. Gutiérrez Ruiz 1210, CP 11100, Montevideo, Uruguay
Correo electrónico: flebor@adinet.com.uy
Recibido: 10/10/07.
Aceptado: 11/02/08.
]]>
Introducción
Los factores pronósticos en radioterapia del cáncer de próstata, particularmente los relacionados con el control bioquímico y la sobrevida causa específica, son bien conocidos en la literatura, y ya han sido señalados para Uruguay en una publicación previa(1). Estos factores pronósticos pueden dividirse entre los que dependen de la enfermedad del paciente y los que dependen de la estrategia del tratamiento. El objetivo del presente análisis es estudiar cuál es el efecto pronóstico de la dosis y del uso de hormonoterapia de inducción en el control bioquímico de la enfermedad y de la sobrevida causa específica, empleando radioterapia con técnica conformada tridimensional. Existe evidencia en la literatura que en ciertos grupos de pacientes la tasa de control bioquímico depende significativamente de la intensidad de la dosis administrada y del uso de la hormonoterapia de inducción. Hay evidencia, además, que estos factores pueden ser utilizados provechosamente sin inducir una tasa significativamente mayor de secuelas del tratamiento. La dosis y la hormonoterapia fueron estudiadas en la publicación previa ya señalada, y ahora se analizan con un mayor número de pacientes y con un tiempo de observación más prolongado. En este trabajo también se analiza la influencia de factores pronósticos dependientes de la enfermedad y del huésped, pero queda fuera del alcance de este trabajo profundizar sobre un aspecto muy debatido hasta el presente, referido a la influencia que los factores terapéuticos puedan tener sobre la sobrevida global de la enfermedad.
Material y método
]]> Se revisaron las historias clínicas de pacientes con cáncer de próstata vistos entre el 1º de enero de 1993 y el 30 de junio de 2005 y se analizaron 910 pacientes consecutivos tratados con irradiación conformada tridimensional radical con o sin hormonoterapia de inducción o concomitante. No se incluyeron pacientes con signos de diseminación a distancia, ni aquellos con extensión intrapelviana que involucrara el recto o la vejiga. De los 910 pacientes se excluyeron del análisis los siguientes pacientes: un paciente que debió interrumpir el tratamiento por intolerancia, un paciente que falleció de causa intercurrente durante el tratamiento y 14 pacientes que presentaron ascenso del antígeno prostático específico (PSA) o metástasis durante el primer año postratamiento, sin tumor palpable en la próstata, pues estos últimos fueron considerados casos metastáticos de comienzo y no representativos para los objetivos de este trabajo. Los restantes 894 pacientes fueron objeto de este análisis. Hay siete pacientes con evidencia imagenológica o biópsica de adenopatías intrapelvianas que no fueron excluidos. La mediana de edad fue de 70 años (rango 48-82). La mediana del tiempo de observación hasta el 31 de julio de 2007 fue de 85 meses (rango 25-177).La estadificación clínica por el sistema AJCC(2) figura en la tabla 1. Los pacientes estadificados luego de iniciar hormonoterapia previa a la consulta seguramente han sufrido un retroceso en su estadio clínico T (backstaging), que les puede haber permitido artificialmente ingresar en los grupos de mejor pronóstico, como lo sugiere el hecho de que un mayor porcentaje de pacientes con estadio T1 corresponde a pacientes con hormonoterapia previa a la estadificación clínica (p<0,001).
Trescientos ochenta y cinco pacientes presentaron un PSA inicial menor de 10 ng/ml, 308 con valores entre 10 y 19,9 ng/ml, y 201 con valores mayores de 20 ng/ml (rango 20-640).
Todos los pacientes tuvieron confirmación histopatológica de la enfermedad a través de biopsias transrectales, transperineales o por resección transuretral (RTU). Las sumas de los puntajes de Gleason (score) fueron las siguientes: Gleason 2-6, 581 pacientes; Gleason 7, 222 pacientes; Gleason 8-10, 91 pacientes.
La estadificación por grupos de riesgo figura en la tabla 2.
La técnica de tratamiento fue descripta en detalle en la publicación previa(1). Brevemente, se utilizaron fotones de 6MV hasta 2000 y de 15 MV desde entonces. La planificación tridimensional incluía la introducción intracapsular de marcadores de semillas de oro por vía transrectal guiada por ecografía desde 1999 (492 procedimientos). Los marcadores facilitan la verificación de los campos de irradiación y advierten sobre los cambios interfracción de posición de la próstata. Las dosis al centro de cruzamiento de los haces de radiación (punto ICRU(3)) fueron calculadas con sistemas de planeamiento computadorizado tridimensional. Se administraron entre 64 y 80 Gy (mediana 76 Gy), 2 Gy/fracción, 5 días/semana, sin inmovilizadores especiales. La figura 1 muestra que hubo un escalamiento de dosis en función del año de tratamiento, de acuerdo con nuestra estrategia consistente con la evidencia de que mayores dosis administradas logran mejores resultados. Trescientos veintiséis pacientes recibieron hormonoterapia asociada a la radioterapia por una duración mediana de seis meses, comenzando tres meses (mediana) antes del inicio de la radioterapia. En 99 pacientes se irradió la próstata exclusivamente, en 742 la próstata y las vesículas seminales, y en 53 se incluyeron además las cadenas ganglionares pelvianas. La irradiación exclusiva de la próstata fue utilizada en un grupo de pacientes de pronóstico clínico más favorable, mientras que la adición de irradiación ganglionar pelviana fue utilizada en un grupo de pacientes de peor pronóstico. Se observaron límites máximos de histogramas dosis/volumen (DVHs) de recto como órgano sólido de 76 Gy, 70 Gy y 60 Gy para volúmenes de recto de 15%, 25% y 40%, respectivamente(4).
]]> Los parámetros primarios analizados fueron la sobrevida libre de recaída bioquímica, la sobrevida causa específica, la sobrevida global, y las complicaciones alejadas en relación con la dosis de radioterapia y al uso de hormonoterapia. Los objetivos secundarios incluyeron los efectos de otras variables en la sobrevida. El análisis univariado se efectuó comparando grupos de pacientes usando el test chi cuadrado con un grado de libertad. El programa estadístico SPSS (SPSS Inc. Chicago) fue utilizado para el análisis multivariado del modelo de Cox(5) y para la determinación de las curvas de sobrevida. Se aplicó el consenso de Phoenix para determinar la recaída bioquímica: 2ng/ml por arriba del nadir(6). Los pacientes que iniciaron hormonoterapia en algún momento luego del tratamiento radiante fueron considerados como recaídas bioquímicas. Las curvas de sobrevida actuariales se calcularon con el método de Kaplan-Meier(7). La comparación entre curvas se realizó con el log rank test(8). La significación fue definida como p<0,05.Las complicaciones tardías se determinaron a partir de tres meses luego de finalizada la irradiación, de acuerdo a la clasificación de RTOG/LENT(9) (ver apéndice) y su probabilidad actuarial (Kaplan-Meier) fue estimada computando el evento de más alta gradación en cada paciente.
Los pacientes fueron seguidos cada seis meses luego del tratamiento con una determinación de PSA y si fuera necesario un examen digital rectal, hasta el 1º de julio de 2007. Los tiempos utilizados parten de la fecha del inicio de la radioterapia.
Resultados
Hay 18 pacientes perdidos de vista (2%) entre tres y diez años luego de la irradiación, que se encontraban en remisión bioquímica cuando fueron vistos por última vez, que fueron censados y excluidos del análisis en sus respectivas fechas.
Control bioquímico
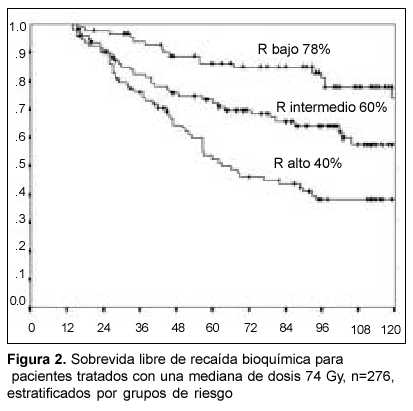
]]> La mediana de tiempo de aparición de una recaída bioquímica fue de 40 meses (rango 12-147). La sobrevida libre de recaída bioquímica estratificada por grupo de riesgo fue de 71%, 58% y 49% a los diez años, respectivamente, para los grupos de riesgo bajo, intermedio y alto en 868 pacientes (p<0,05). De estos grupos se excluyeron 26 pacientes cuya determinación de PSA postratamiento se ignora porque presentan una comorbilidad severa, viven en una casa de salud con enfermedad de Alzheimer, o se niegan a efectuarse las determinaciones de control. A pesar de desconocer la situación bioquímica de los pacientes excluidos, se sabe que están en remisión clínica. Un paciente con recidiva local, vivo, sin complicaciones y en control bioquímico luego de prostatectomía de rescate realizada por el doctor Miguel Machado (comunicación personal), fue considerado como un fracaso de la radioterapia. Otro paciente, sin recaída bioquímica pero con RTU positiva para Gleason 8 a los siete años de irradiado, fue considerado como recaída bioquímica.Las figuras 2 y 3 muestran los resultados de control bioquímico para los mismos 868 pacientes de la figura 1, de acuerdo a haber recibido una mediana de dosis 74 Gy (rango 64-74,9 Gy, n=130) o una mediana de 78 Gy (rango 77-81Gy, n=434). La sobrevida libre de recaída bioquímica para los tres grupos de riesgo en el grupo tratados con 74 Gy fue de 78% (IC 95% 0,678-0,875), 60% (IC 95% 0,487-0,711), y 40%, respectivamente. Para los tres grupos de riesgo tratados con 78 Gy, de 96% (IC 95% 0,911-0,983), 81% (IC 95% 0,749-0,891) y 40%, respectivamente. La mediana de observación fue de 115 meses y 70 meses para ambos grupos de dosis, respectivamente. La diferencia de control bioquímico entre la dosis baja y alta para los grupos de riesgo bajo (p=0,029) y medio (p=0,008) fue significativa.
El análisis multivariado (tabla 3) reveló que el grupo de riesgo, la dosis de radioterapia, el PSA inicial y la edad (todas como variables categóricas) fueron significativos para el control bioquímico. Los pacientes más jóvenes tuvieron peor pronóstico. La infiltración perineural en las biopsias de 97 pacientes no fue un factor pronóstico significativo. En seis de siete pacientes (86%) con ganglios positivos se obtuvo control bioquímico, igual que en 41 de 53 pacientes (77%) que recibieran irradiación ganglionar pelviana.
La figura 4 muestra el control bioquímico para el grupo de riesgo alto (n=296) en función del uso o no uso de hormonoterapia asociada a la radioterapia. La hormonoterapia mejoró el control bioquímico de 40% (IC 95% 0,317-0,509) a 57% (IC 95% 0,518-0,682), p=0,012, y fue también significativa en el análisis multivariado (tabla 3).
La cinética de PSA postratamiento fue estudiada solamente en pacientes que no hubieran recibido hormonoterapia asociada a la radioterapia, debido que con hormonoterapia el nadir de PSA postratamiento y su recuperación con el retorno de la función androgénica no reflejará el efecto de la radioterapia. El efecto del nadir de PSA posirradiación en la sobrevida cruda libre de recaída bioquímica fue el siguiente: con un nadir <1 ng/ml en 611 pacientes se controlaron 84%, en comparación con 48% en 159 pacientes con nadir >1 ng/ml (p<0,001). El efecto del tiempo en que se presenta el nadir luego de finalizada la irradiación fue el siguiente: con la aparición del nadir en <12 meses en 154 pacientes se controlaron 63%, en comparación con 80% de 621 pacientes con aparición del nadir en >12 meses (p<0,001). La hormonoterapia asociada a la radioterapia impide el uso de la cinética PSA postratamiento radiante como importante factor pronóstico en el control bioquímico de la enfermedad.
La sobrevida actuarial causa específica a los siete años para 218 pacientes con recaída bioquímica a partir de la primera recaída posrradioterapia fue de 53%, con una mediana de sobrevida de 87 meses.
El control clínico local por medio del examen digital sólo pudo comprobarse en 776 pacientes, de los cuales 748 (96%) obtuvo un control local. En pocos pacientes se obtuvo una confirmación biópsica de la recidiva local. En los restantes 118 pacientes (todos con recaída bioquímica), no fue posible realizar un examen digital antes que se les administrara hormonoterapia y, por lo tanto, su situación local es desconocida.
]]>Sobrevida causa específica y global
La sobrevida actuarial causa específica a los nueve años fue de 85%, con una mortalidad cruda por cáncer de próstata de 7,7%. El modelo de Cox mostró que la recaída bioquímica, el nivel de PSA inicial, la dosis de radioterapia y la hormonoterapia asociada a la radioterapia, fueron factores pronósticos significativos (tabla 3).
La sobrevida global actuarial a los nueve años fue de 63%, con una mortalidad cruda por otras causas de 13,6%. Veintisiete pacientes fallecieron de segundos cánceres primarios, estando en remisión bioquímica de su neoplasma de próstata. El análisis multivariado mostró que la recaída bioquímica y la presencia de metástasis a distancia fueron factores pronósticos significativos para la mortalidad global (p<0,001) (tabla 3). La dosis de radioterapia, el uso de la hormonoterapia asociada o los grupos de riesgo, no fueron factores pronósticos significativos.
Complicaciones
]]> La tasa acumulativa actuarial de complicaciones tardías rectales grados 2 y 3 (no hubo complicaciones grados 4 y 5) en función de los niveles de dosis de radioterapia señalados en la figura 1 fue de 6,4% para dosis <70,9 Gy; 3,8% para 71-74,9 Gy; 2,6% para 75-77,9 Gy, y 5,3% para >78 Gy (p=NS). El modelo de Cox mostró que tanto la dosis de radioterapia como el uso de hormonoterapia no fueron factores significativos para complicaciones rectales (tabla 3).Todas se han expresado antes de los 24 meses y regresaron espontáneamente o con tratamientos sintomáticos. Siete pacientes (0,8%), con rectorragias más importantes, fueron sometidos con éxito a tratamiento con láser de plasma de Argón de telangectasias de la pared anterior del recto, realizadas por el doctor H. Gutiérrez Galeana (comunicación personal). Un paciente necesitó antibióticos por proceso inflamatorio posimplantación intraprostática de marcadores de oro.
Se analizaron las tasas de complicaciones rectales tardías grados 2 y 3 en función de los DVH rectales. Los DVH rectales muestran la relación entre volúmenes de recto como órgano sólido obtenidos de los datos del sistema de computadorizado de planeamiento tridimensional de radioterapia, y niveles prefijados de dosis (76 Gy para V15%, 70 Gy para V25% y 60 Gy para V40%). Cuando se respetan los valores citados, no hay correlación entre éstos y las complicaciones rectales tardías.
La tasa acumulativa actuarial de complicaciones vesicales tardías grados 2 y 3 (no hubo complicaciones grados 4 y 5) en función de los niveles de radioterapia señalados más arriba fue: 5% para dosis <70,9 Gy; 3,6% para 71-74,9 Gy; 7% para 75-77,9 Gy, y 4,8% para >78 Gy (p=NS). El análisis multivariado mostró que la dosis de radioterapia, el uso de hormonoterapia y el antecedente de una RTU o adenomectomía previa a la irradiación, no fueron factores significativos para complicaciones vesicales. La expresión de estas complicaciones fue entre tres y diez años posirradiación. Es un hecho conocido que las complicaciones genitourinarias de la radioterapia se presentan más tardíamente que las rectales. Seis de 15 pacientes sufrieron incontinencias severas de orina luego de tratados por RTU o uretrotomía posteriormente a la irradiación, para aliviar una obstrucción crónica del tracto urinario bajo. Los pacientes tratados con hormonoterapia no tuvieron una tasa mayor de complicaciones tardías, en contra de lo que se ha señalado en la literatura(10). Dos pacientes necesitaron un reemplazo de cadera posirradiación por problemas no vinculados a la irradiación.
Discusión
Se han publicado tres ensayos clínicos fase III sobre escalamiento de dosis(11-13) que han mostrado un mejor control bioquímico con dosis más elevadas, aunque no han podido demostrar una reducción de la mortalidad. Recientemente, en un análisis de una extensa serie de 1.530 pacientes tratados con radioterapia conformada tridimensional en el Fox Chase Cancer Center de Filadelfia(14), se observó una mejoría mayor a 16% en el control bioquímico de pacientes tratados con una mediana de dosis de 82 Gy en comparación con los tratados con una mediana de dosis de 76 Gy. Los autores sostienen que en estos niveles de dosis, cada 1 Gy contribuye en 2,2% de aumento del control bioquímico. El presente estudio también ha confirmado que el control bioquímico de la enfermedad está en relación con crecientes dosis de radioterapia y que la recaída bioquímica está correlacionada con la mortalidad causa específica y global. Aparentemente, también es necesario aumentar la tasa de control bioquímico para aumentar los porcentajes de sobrevida causa específica y global, aunque es conocida la dificultad para demostrar que el resultado del control bioquímico es un sustituto confiable para correlacionar con la sobrevida. En esto último incide la larga evolución de la enfermedad y la incidencia de mortalidad por comorbilidad en esta población de pacientes.
Los mejores resultados con escalada de dosis deben analizase en el contexto de cuál es la tasa de complicaciones tardías en relación con la dosis. Se acepta actualmente que solo puede escalarse la dosis empleando radioterapia conformada tridimensional o de intensidad modulada, que por su mejor distribución de la radiación evita el daño a los tejidos sanos periprostáticos. En este estudio el aumento de dosis no se ha visto relacionado con un incremento de las complicaciones. Nuestras complicaciones son incluso menores que las del ensayo aleatorio 3DOG/RTOG 9406, donde las ramas de 71,8 Gy y 77,5 Gy de grupos de riesgo bajo e intermedio mostraron una idéntica tasa actuarial a los 36 meses de 14% para las complicaciones tardías grados 2-5(15). En el ensayo multicéntrico holandés de 669 pacientes, aleatorizados entre 68 Gy y 78 Gy, las complicaciones gastrointestinales grados >2 actuariales a cinco años fueron 27% y 32%, respectivamente, (p=0,2)(13). Con radioterapia de intensidad modulada, por ejemplo, De Meerleer y colaboradores, utilizando dosis entre 74 Gy y 76 Gy, han comprobado 18% de complicaciones tardías rectales y 22% de complicaciones vesicales grados 2-3(16).
Otro aspecto a tener en cuenta en el análisis de la curva dosis/respuesta es el método para determinar la falla bioquímica. Se ha señalado que los efectos del incremento de dosis sobre la curva/dosis respuesta es más evidente si se usa la anterior definición de ASTRO (tres ascensos consecutivos desde el nadir, y retrodatación de la fecha de la recaída bioquímica a la mediana del tiempo entre las tres determinaciones)(17), en lugar de la definición de Phoenix, como la utilizada en este estudio. Por ejemplo, en el ensayo multicéntrico holandés, la TD50 –dosis necesaria para obtener 50% de control local– en un mismo grupo de alto riesgo fue de 70,4 Gy con la definición de Phoenix, en comparación con 75,5 Gy con la definición de ASTRO(13). En el presente estudio, a pesar de haber utilizado el sistema de Phoenix, se ha podido comprobar la mejoría de control bioquímico con el aumento de la dosis de radioterapia.
]]> El análisis del segundo objetivo de este estudio demostró que el uso de hormonoterapia de inducción asociada a la radioterapia mejoraba el control bioquímico, como ya se ha señalado frecuentemente en la literatura(18). Es interesante destacar que de 326 pacientes tratados con hormonoterapia de inducción, 288 habían iniciado la hormonoterapia antes de ser enviados a radioterapia y de ser estadificados clínicamente por los autores. La migración de estadios T2 hacia T1 en estos 288 pacientes es estadísticamente significativa. En este estudio, aun con esta salvedad, la hormonoterapia ha demostrado mejoría en todos los grupos de riesgo. El análisis multivariado no ha demostrado que el índice de complicaciones tardías haya aumentado con la hormonoterapia, tal como se ha señalado en la literatura(18).La cinética de PSA posrradioterapia indica que un nadir <1ng/ml y su aparición >12 meses desde el tratamiento son factores pronósticos favorables. La hormonoterapia altera la cinética PSA postratamiento radiante y, como señalara Zelefsky y colaboradores(19), puede anticiparse un ascenso a un nuevo nadir de alrededor de 1 ng/ml para los pacientes curados. Para Bouyyounouski y colaboradores, sin embargo, la clasificación de Phoenix fue confiable para los pacientes tratados con hormonoterapia asociada a la radioterapia(20).
En lo que se refiere a la sobrevida causa específica, el control bioquímico, la dosis de radioterapia y la hormonoterapia de inducción han demostrado ser factores pronósticos significativos en el modelo de Cox. A pesar de que en este estudio no se encontró que la infiltración perineural en 97 pacientes fuera un factor pronóstico negativo(21), Beard y colaboradores(22), en 84 pacientes, encontraron que era una causa de exceso de mortalidad causa específica.
En la sobrevida global, como ocurre en la literatura, los grupos de riesgo, la dosis de radioterapia y la hormonoterapia no fueron factores pronósticos significativos. Thames y colaboradores señalaron que la definición convencional de grupos de riesgo podía no ser útil para pronosticar fallas a distancia en pacientes tratados, como actualmente, con dosis elevadas de radioterapia(23). Solamente el control bioquímico, la presencia de metástasis a distancia y la edad fueron significativos.
Este estudio tiene las siguientes debilidades: posee los sesgos potenciales de un análisis retrospectivo; en 288 pacientes se realizó una estadificación clínica poshormonoterapia de inducción, hecho que potencialmente ha de resultar en una subestadificación al producir una migración de mayor hacia menor estadio T; no fue posible realizar una revisión centralizada de la histopatología, que pondría a cubierto de una migración del score de Gleason hacia valores más altos en el curso de los años(1,24,25), salvo excepciones, no hay un diagnóstico histopatológico de recidiva local; 118 pacientes con recaída bioquímica recibieron hormonoterapia de rescate sin que los autores pudieran descartar un rebote de PSA. A pesar de que la determinación de recaída bioquímica es fácil de realizar, el rebote de PSA es un hecho conocido en la literatura, que a veces puede estar en relación con una mayor tasa de recaídas bioquímicas, pero que frecuentemente regresa espontáneamente. Para ilustrar esta situación se observa en la figura 5 un rebote de más de 6 ng/ml en un paciente de 74 años, que regresó espontáneamente sin tratamiento. Si este paciente hubiera sido tratado con hormonas, hubiera sido clasificado como una falla bioquímica. Los pacientes tratados con dosis de radiación mayores tienen menos duración de seguimiento, y el control bioquímico depende también de la duración del seguimiento(26). Los pacientes fueron tratados en años diferentes, y se ha descrito la influencia del año del tratamiento en los resultados(27). Por último, los efectos del tratamiento sobre la función eréctil no han podido ser analizados debido a la falta de una categorización preirradiación confiable.
Por otra parte, existen las siguientes fortalezas en este estudio: es una serie numerosa de pacientes estadificados y tratados por el mismo grupo de especialistas con una técnica conformada tridimensional que fue perfeccionándose en el transcurso del tiempo y de la que se han podido obtener conclusiones terapéuticas útiles. La evolución hasta julio de 2007 es conocida en 98% de los pacientes.
Conclusiones
]]> La administración de dosis de radioterapia conformada tridimensional entre 77 Gy y 80 Gy y el uso de hormonoterapia de inducción han permitido mejorar los resultados de control bioquímico y sobrevida causa específica en todos los grupos de riesgo. Ni la escalada de dosis de radioterapia ni la hormonoterapia de inducción han aumentado la tasa de complicaciones tardías rectales o urogenitales, que son similares a las señaladas en la literatura, incluso comparadas con radioterapia de intensidad modulada. Las tasas actuariales de complicaciones tardías rectales y urogenitales grados 2 y 3 para las dosis señaladas fueron 5,3% y 4,8%, respectivamente. En pacientes sin hormonoterapia asociada a la radioterapia, un nadir <1 ng/ml y su manifestación más de 12 meses después del tratamiento, estuvo significativamente correlacionada con control bioquímico.Summary
Introduction: we aimed to analyse the effects of radiotherapy dose and the use of neoadjuvant hormone therapy on survival without biochemical relapse, on specific cause mortality and on overall mortality, in patients with prostate cancer.
Methods: we analysed 910 consecutive patients treated with radical tridimensional conformal radiotherapy between 1993 and 2005.
Results: actuarial biochemical control at 10 years for the subset of patients who received a median dose of 74 Gy was 78%, 60% and 40% for the low, medium and high-risk groups, respectively. Biochemical control of patients receiving a median dose of 78 Gy was 96%, 81% and 40% for the same risk-groups. The difference between low and medium risk groups was p=0,029 y 0,008, respectively. Mulitvariate analysis confirmed that dose escalation significantly correlated with biochemical control and cause-specific survival. Likewise, hormone therapy was a significant factor for biochemical control and cause-specific survival. The 10-year actuarial rate of Grade 2 and Grade 3 late complications (there were no Grade 4 or 5 complications) presented non-significant differences between four subsets of patients treated with doses from 64 to 80 Gy. 4.8% of patients treated with doses between 78 and 80 Gy presented late urinary complications, and 5.3% of them showed late rectal complications. In hormone therapy naïve patients a <1 ng/ml nadir and its manifestation more than12 months after finishing treatment, significantly correlated with biochemical control.
Conclusions: administration of a dose between 77 and 80 Gy with external beam 3D conformal radiotherapy, together with the use of induction hormone therapy have improved biochemical control results and cause-specific survival in all risk groups. No increase of late complications was observed.
Résumé
Introduction: on étudie les effets de la dose de radiothéra-pie et l’emploi d’hormonothérapie associée chez des patients avec cancer de prostate, la survie libre de rechute biochimique, la mortalité cause spécifique et la mortalité globale.
]]> Matériel et méthode: 910 patients consécutifs sont étudiés traités radicalement avec radiothérapie de conforma-tion tridimensionnelle entre 1993 et 2005.Résultats: en ce qui concerne les patients ayant reçu une dose moyenne de 74 Gy, le contrôle biochimique à 10 ans fut de 78%, 60% et 40% pour les groupes à bas risque, intermédiaire et haut. Chez les patients ayant reçu une dose de 78 Gy, le contrôle biochimique fut de 96%, 81% et 40% pour les mêmes groupes. La différence entre les groupes à bas risque et les intermédiaires fut p= 0,029 et 0,008. L’analyse multi variée a confirmé que l’ escalade de dose a correspondu significativement avec le contrôle biochimique et avec la survie cause spécifique. De même, l’hormonothérapie fut significative pour le contrôle biochimique et la survie cause spécifique. Le taux de complications tardives degrés 2 et 3 à 10 ans (il n’y en a pas eu degrés 4 et 5), ne fut pas très différente parmi quatre groupes à dose distribués entre 64 Gy et 80 Gy. En ce qui concerne les patients traités à doses entre 78 Gy et 80 Gy, les inconvénients tardifs urinaires furent de 4,8% et les rectaux de 5,3%. L’hormonothérapie n’a pas augmenté le taux d’inconvénients tardifs. Chez des patients sans hormonothérapie associée à la radiothérapie, un nadir = 1 ng/ml et sa manifestation 12 mois après le traitement, a été fortement lié au contrôle biochimique.
Conclusions: la radiothérapie de conformation 3D entre 77 Gy et 80 Gy et l’hormonothérapie par induction, améliorent les résultats de contrôle biochimique et la survie cause spécifique dans tous les groupes de risque. Cette amélioration n’est pas accompagnée d’une augmentation du taux de complications tardives.
Resumo
Introdução: os efeitos da dose de radioterapia e de sua associação com hormonoterapia sobre a sobrevida sem recaída bioquímica, a mortalidade por causa específica e a mortalidade global foram estudados em pacientes com câncer de próstata
Material e método: foram analisados 910 pacientes consecutivos tratados radicalmente com radioterapia conformada tridimensional entre 1993 e 2005.
Resultados: nos pacientes que receberam uma dose média de 74 Gy o controle bioquímico atuarial aos dez anos foi 78%, 60% e 40% para os grupos com risco baixo, médio e alto respectivamente. Nos pacientes com dose média de 78 Gy, o controle bioquímico foi 96%, 81% e 40% para os mesmos grupos, respectivamente. A diferença entre os grupos de riscos baixo e médio foi de p = 0,029 e 0,008, respectivamente. A análise multivariada confirmou que o aumento progressivo da dose teve uma correlação significativa com o controle bioquímico e com a sobrevida por causa específica. A hormonoterapia foi significativa para o controle bioquímico e a sobrevida por causa específica. A taxa atuarial de complicações tardias de segundo e terceiro graus a dez anos (não houve complicações de quarto e quinto graus) não foi significativamente diferente nos quatro grupos com doses entre 64 Gy e 80 Gy. As complicações tardias urinarias foram de 4,8% e as retais de 5,3% nos pacientes tratados com doses entre 78 Gy e 80 Gy. A hormonoterapia não aumentou a taxa de com-plicações tardias. Em pacientes sem hormonoterapia associada à radioterapia, um nadir <1 ng/ml e sua manifestação depois de 12 meses do tratamento estava relacionada significativamente com o controle bioquímico.
Conclusões: a administração de doses de radioterapia conformada tridimensional entre 77 Gy e 80 Gy e o uso de hormonoterapia de indução levaram a uma melhora dos resultados de controle bioquímico e sobrevida por causa específica em todos os grupos de risco. Esta melhora não foi acompanhada por um aumento da taxa de complicações tardias.
Apéndice ]]>
Bibliografía
1. Leborgne F, Leborgne Jh, Zubizarreta E, Ortega B, Leborgne Deus J, et al. Cáncer localizado de próstata. Experiencia de diez años con radioterapia conformal tridimensional. Rev Méd Uruguay 2004; 20(3): 193-201.
2. American Joint Committee On Cancer. Cancer Staging Manual. 6a. Ed. New York: Springer, 2002: 309-12.
3. International Commission on Radiation Units and Measurements. Icru Report No. 50. Prescribing, Recording, snd Reporting Photon Beam Therapy. Washington, DC: International Commission on Radiation Units and Measurements, 1994.
]]>4. Huang EH, Pollack A, Levy L, Starkschall G, Dong L, Rosen I, et al. Late rectal toxicity: dose-volume effects of conformal radiotherapy for prostate cancer. Int J Radiat Oncol Biol Phys 2002; 54(5): 1314-21.
5. Cox DR. Regression models and life-tables. J R Stat Soc Ser B 1972; 34(2): 187-200.
6. Roach M 3rd, Hanks G, Thames H Jr, Schellhammer P, Shipley WU, Sokol GH, et al. Defining biochemical failure following radiotherapy with or without hormonal therapy in men with clinically localized prostate cancer: recommendations of the RTOG-ASTRO Phoenix Consensus Conference. Int J Radiat Oncol Biol Phys 2006; 65(4): 965-74.
7. Kaplan EL, Meier P. Nonparametric estimation from incomplete observations. J Am Statist Assoc 1958; 53: 457-81.
8. Mantel N. Evaluation of survival data and two new rank order statistics arising in its consideration. Cancer Chemother Rep 1966; 50(3): 163-70.
]]>9. Storey MR, Pollack A, Zagars G, Smith L, Antolak J, Rosen I. Complications from radiotherapy dose escalation in prostate cancer: preliminary results of a randomized trial. Int J Radiat Oncol Biol Phys 2000; 48(3): 635-42.
10. Liu M, Pickles T, Arganovich A, Berthelet E, Duncan G, Keyes M, et al. Impact of neoadjuvant androgen ablation and other factors on late toxicity after external beam prostate radiotherapy. Int J Radiat Oncol Biol Phys 2004; 58(1): 59-67.
11. Pollack A, Zagars GK, Starkschall G, Antolak JA, Lee JJ, Huang E, et al. Prostate cancer radiation dose response: results of the M. D. Anderson phase III randomized trial. Int J Radiat Oncol Biol Phys 2002; 53(5): 1097-105.
12. Zietman AL, DeSilvio ML, Slater JD, Rossi CJ Jr, Miller DW, Adams JA, et al. Comparison of conventional-dose vs. high-dose conformal radiation therapy in clinically localized adenocarcinoma of the prostate: a randomized controlled trial. JAMA 2005; 294(10): 1233-9.
13. Peeters STH, Heemsbergen WD, Koper PCM, van Putten WLJ, Slot A, Michel FH, et al. Dose-response in radiotherapy for localized prostate cancer: results of the Dutch multicenter randomized Phase III trial comparing 68 Gy of radiotherapy with 78 Gy. J Clin Oncol 2006; 24(13): 1990-6.
]]>14. Eade TN, Hanlon AL, Horwitz EM, Buyyounouski MK, Hanks GE, Pollack A. What dose of external-beam radiation is high enough for prostate cancer? Int J Radiat Oncol Biol Phys 2007; 68(3): 682-9.
15. Michalski JM, Purdy JA, Winter K, Roach M 3rd, Vijayakumar S, Sandler HM, et al. Preliminary report of toxicity following 3D radiation therapy for prostate cancer on 3DOG/RTOG 9406. Int J Radiat Oncol Biol Phys 2000; 46(2): 391-402.
16. De Meerleer GO, Fonteyne VH, Vakaet L, Villiers GM, Denoyette L, Verbaeys A, et al. Intensity-modulated radiation therapy for prostate cancer: late morbidity and results on biochemical control. Radiother Oncol 2007; 82(2): 160-6.
17. American Society for Therapeutic Radiology and Oncology Consensus Panel. Consensus Statement: Guidelines for PSA following radiation therapy. Int J Radiat Oncol Biol Phys 1997; 37(5): 1035-41.
18. Pilepich MV, Winter K, John MJ, Mesic JB, Sause W, Rubin P, et al. Phase III radiation therapy oncology group (RTOG) trial 86-10 of androgen deprivation adjuvant to definitive radiotherapy in locally advanced carcinoma of the prostate. Int J Radiat Oncol Biol Phys 2001; 50(5): 1243-52.
]]>19. Zelefsky MJ, Ben-Porat L, Chan HM, Fearn PA, Venkatraman ES. Evaluation of postradiotherapy PSA patterns and correlation with 10-year disease free survival outcomes for prostate cancer. Int J Radiat Oncol Biol Phys 2006; 66(2): 382-8.
20. Buyyounouski MK, Hanlon AL, Eisenberg DF, Horwitz EM, Feigenberg SJ, Uzzo RG, et al. Defining biochemical failure after radiotherapy with and without androgen deprivation for prostate cancer. Int J Radiat Oncol Biol Phys 2005; 63(5): 1455-62.
21. Bonin SR, Hanlon AL, Lee WR, Movsas B, Al-Saleem TI, Hanks GE. Evidence of increased failure in the treatment of prostate carcinoma patients who have perineural invasion treated with three-dimensional conformal radiation therapy. Cancer 1997; 79(1): 75-80.
22. Beard C, Schultz D, Loffredo M, Cote K, Renshaw AA, Hurwitz MD, et al. Perineural invasion associated with increased cancer-specific mortality after external beam radiation therapy for men with low- and intermediate-risk prostate cancer. Int J Radiat Oncol Biol Phys 2006; 66(2): 403-7.
23. Thames HD, Kuban DA, DeSilvio ML, Levy LB, Horwitz EM, Kupelian PA, et al. Increasing external beam dose for T1–T2 prostate cancer: effect on risk groups. Int J Radiat Oncol Biol Phys 2006; 65(4): 975-81.
24. Chism DB, Hanlon AL, Troncoso P, Al-Saleem T, Horwitz EM, Pollack A. The Gleason score shift: score four and seven years ago. Int J Radiat Oncol Biol Phys 2003; 56(5): 1241-7.
25. Smith EB, Frierson HF Jr, Mills SE, Boyd JC, Theodorescu D. Gleason scores of prostate biopsy and radical prostatectomy specimens over the past 10 years: Is there evidence for systematic upgrading? Cancer 2002; 94(8): 2282-7.
26. Coen JJ, Chung CS, Shipley WU, Zietman AL. Influence of follow-up bias on PSA failure after external beam radiotherapy for localized prostate cancer: Results from a 10-year cohort analysis. Int J Radiat Oncol Biol Phys 2003; 57(3): 621-8.
27. Kupelian PA, Buchsbaum JC, Elshaikh MA, Reddy CA, Klein EA. Improvement in relapse-free survival throughout the PSA era in patients with localized prostate cancer treated with definitive radiotherapy: year of treatment an independent predictor of outcome. Int J Radiat Oncol Biol Phys 2003; 57(3): 629-34.