Dificultad en el diagnóstico de tuberculosis en pacientes infectados por el virus de inmunodeficiencia humana (VIH) y variables que determinan el inicio de un tratamiento empírico antituberculoso
Dres. Susana G. Cabrera*, Julio C. Medina†,
Alejandra M. Salaberryborda‡, Malvina J. Librán‡,
Héctor M. González‡, Eduardo Savio§
Resumen
Introducción: la coexistencia de VIH y tuberculosis (TB) dificulta el diagnóstico de TB y retarda la indicación del tratamiento específico. Con los objetivos de identificar las variables que se relacionaron con la dificultad de un diagnóstico de TB y documentar aquellas que determinaron el inicio de un tratamiento específico empíricamente, se realizó la revisión de los tratamientos empíricos antituberculosos iniciados en la Cátedra de Enfermedades Infecciosas en un período de cinco años.
Material y método: estudio retrospectivo descriptivo.
Definiciones: TB confirmada: cultivo de Mycobacterium tuberculosis. TB altamente probable: granulomas o caseum en citología/histopatología o directo de baciloscopía positivo. TB probable: remisión de la fiebre antes de los 15 días del inicio de tratamiento y paciente vivo al alta. TB no confirmada o no TB: no cumple ninguno de los criterios anteriores o se obtiene otro diagnóstico. Grupo A: TB confirmada y altamente probable; grupo B: TB probable.
]]> Resultados: se incluyeron 92 pacientes. El grupo A representó 82% (n=75) y fueron consideradas TB verdaderas. Se documentó una diferencia significativa en el nivel de CD4 entre el grupo A y B, 234±120 células/ml y 94±72 células/ml respectivamente (p=0,0007).Un conjunto de variables determinaron el inicio de un tratamiento empírico en la mayoría de los pacientes, siendo la asociación de fiebre prolongada, clínica respiratoria e imágenes compatibles las que se consideraron más frecuentemente.
Conclusiones: la severa inmunodepresión marca una dificultad para hacer diagnóstico definitivo de TB. La identificación de un conjunto de variables permiten al clínico el inicio de un tratamiento empírico antituberculoso en pacientes VIH con un elevado acierto diagnóstico posterior.
Palabras clave: TUBERCULOSIS - diagnóstico.
TUBERCULOSIS - terapia.
INFECCIONES POR VIH - complicaciones.
SÍNDROME DE INMUNODEFICIENCIA ADQUIRIDA.
INFECCIONES OPORTUNISTAS RELACIONADAS CON SIDA.
INFECCIONES POR MYCOBACTERIUM - diagnóstico.
* Colaborador Calificado de Cátedra de Enfermedades Infecciosas. Ex Asistente de la Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
]]> † Profesor Adjunto de Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.‡ Médico. Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
§ Profesor Director de Cátedra de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Uruguay.
Correspondencia: Dra. Susana Cabrera.
Avda. A. Navarro 3051, 4º piso. Instituto de Higiene. CP 11600. Montevideo, Uruguay.
Correo electrónico: susanacabrera1@gmail.com
Recibido: 9/3/07.
Aceptado: 30/7/07.
Introducción
]]> La incidencia de tuberculosis (TB) a nivel mundial está en aumento coincidiendo con el surgimiento y la expansión de la infección por VIH (virus de inmunodeficiencia humana). La prevalencia de infección por VIH en pacientes con TB supera 10% en Uruguay y alcanza 33% en otras regiones del mundo. La infección por el VIH es el principal factor de riesgo asociado al desarrollo de TB. En coinfectados el riesgo anual de desarrollar una TB activa es 20 veces mayor respecto a la población general y es, además, la primera causa de muerte en pacientes con infección por VIH en países menos desarrollados. Por otra parte, 12% de las muertes por TB ocurre en pacientes coinfectados con VIH(1-4).En nuestro medio la indicación de un tratamiento empírico antituberculoso en pacientes con infección VIH es una práctica habitual, sin embargo no existen datos publicados hasta la fecha de dichos tratamientos ni de sus resultados. Con los objetivos de evaluar las variables que determinaron la dificultad en el diagnóstico de TB y describir las variables que avalaron el inicio de un tratamiento empírico, se realizó un estudio descriptivo retrospectivo de pacientes con infección VIH asistidos en la Cátedra de Enfermedades Infecciosas de la Facultad de Medicina de Montevideo.
Material y método
Se realizó un estudio descriptivo retrospectivo de pacientes asistidos en la Cátedra de Enfermedades Infecciosas. La recolección de datos se realizó a través de la revisión de las historias clínicas y el relevamiento de los datos de interés mediante un formulario. Se incluyeron todos los pacientes VIH positivos mayores de 15 años que fueron ingresados y asistidos por la Cátedra de Enfermedades Infecciosas en el período comprendido entre enero de 2000 y diciembre de 2005, a los que se les inició tratamiento empírico antituberculoso. Los criterios de exclusión fueron: pacientes VIH negativos; pacientes VIH positivos con diagnóstico de TB con confirmación microbiológica previa al inicio del tratamiento.
Se registraron las siguientes características de la población en estudio: edad; sexo; factores de riesgo de infección por bacilo de Koch y de TB (contacto con TB, alcoholismo, desnutrición, uso de drogas endovenosas [UDIV], procedencia de medio de elevado riesgo-reclusión, comunidad cerrada; TB previa); estadio de la infección VIH; recuento de población linfocitaria (CD4) y carga viral (CV), tratamiento antirretroviral (TARV).
Definiciones
Se definieron las siguientes categorías diagnósticas:
TB confirmada: aislamiento mediante cultivo de Mycobacterium tuberculosis.
]]> TB altamente probable: identificación de granulomas o caseum en citología o histopatología o baciloscopía, al examen directo positiva (tinción de Zihel-Neelsen); adenosindeaminasa (ADA) en líquido pleural.TB probable: remisión de la fiebre antes de los 15 días del inicio de tratamiento y paciente vivo al alta.
Para analizar la dificultad en el diagnóstico de TB se definieron dos grupos de pacientes: grupo A, TB confirmada y altamente probable; grupo B, TB probable.
TB no confirmada: no cumplió ninguno de los criterios anteriores o se obtuvo otro diagnóstico alternativo. En este grupo de no TB se planteó un diagnóstico alternativo en diez; confirmados cinco (dos neumonias por Pneumocystis jiroveci; dos criptococosis diseminada; una neumonia aguda comunitaria) y cinco con diagnóstico presuntivo de micosis sistémica o micobacteriosis atípica, o ambas. En siete pacientes se mantuvo el planteo diagnóstico de TB, tres pacientes fallecieron precozmente a pesar del tratamiento empírico iniciado, uno falleció en la evolución tardía sin respuesta al tratamiento, dos continuaron febriles más allá de los 15 días de tratamiento y uno se perdió en el seguimiento.
Consideraciones éticas
De acuerdo con el Comité de Ética del Hospital, no fue requerido un consentimiento específico.
Intervenciones: no se realizaron intervenciones.
Análisis estadístico: las variables numéricas se presentaron como media y desvío estándar. La comparación de medias se realizó por test de Mann-Whitney. Se utilizó test exacto de Fisher en los casos en que se dividió la variable intervalar en categorías o para variables nominales. Un valor de p<0,05 se consideró significativo. Odds ratios (OR) e intervalo de confianza a 95% (IC 95%) fueron calculados usando métodos estándar.
Resultados
1. Características de la población general. Se incluyeron 92 historias clínicas (a todos estos pacientes se les indicó tratamiento antituberculoso empírico), correspondiendo 45 al grupo A (34 TB confirmadas y 11 TB altamente probables), 30 al grupo B (TB probables). En 17 pacientes no se cumplió ninguno de los criterios anteriores o se obtuvo otro diagnóstico alternativo, por lo cual no se consideraron en el análisis.
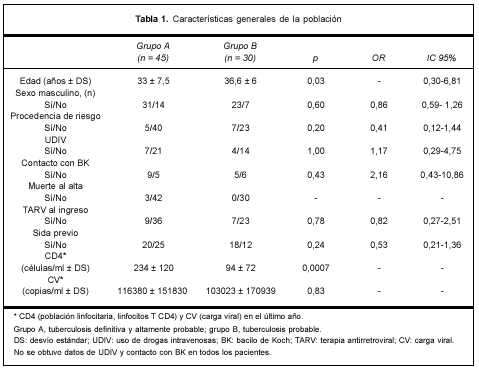
]]> De los 75 pacientes de los grupos A y B, 21% se encontraban bajo TARV al momento del ingreso, sin embargo 55% tenían indicación de recibirlo tanto por el estado inmunitario como por tener diagnóstico previo de sida.En la tabla 1 se muestran las características de la población discriminada por grupos. En el análisis univariado se encontró una diferencia significativa en el estado inmunitario valorado por CD4 entre los grupos A y B (tabla 1).
2. Presentación clínica. Los pacientes se presentaron, al momento del ingreso, predominantemente con fiebre elevada, con una duración promedio de la fiebre de 42 días para el grupo A y 30 días para el grupo B. La fiebre prolongada generalmente se asoció a síntomas y signos de múltiples parénquimas, 67% y 63% respectivamente. La sudoración nocturna fue un síntoma presente frecuentemente en ambos grupos.
Los parénquimas afectados por orden de frecuencia fueron: pulmón, adenomegalias y sistema nervioso central. La presencia de visceromegalias, tanto hepatomegalia como esplenomegalia, fueron consideradas para el diagnóstico presuntivo de TB en el contexto de otros hallazgos. La presentación respiratoria asociada a visceromegalias o síndrome poliadenomegálico (SPA), o ambos, predominó en ambos grupos con 49% y 50% respectivamente. La fiebre de origen desconocido (FOD) más la sintomatología respiratoria aislada sólo estuvo presente en 18% y 10% de los pacientes del grupo A y B. La presentación como FOD aislada fue infrecuente: 4,4% y 6,6%. Entre los grupos A (TB confirmada y altamente probable) y B (TB probable) la única diferencia significativa fue encontrada en la mayor frecuencia de SPA en el primero respecto del segundo, 21/45, 47%, y 3/30, 10%; p=0,0009. En la tabla 2 se muestran las principales características clínicas y paraclínicas de la población estudiada.
3. Exámenes para orientación diagnóstica. Se compararon el tipo y la frecuencia de exámenes realizados en los grupos con la finalidad de establecer si la encuesta etiológica fue similar. En la tabla 3 se muestran estos resultados. La única diferencia significativa encontrada fue en el número de biopsias ganglionares realizadas, más frecuentes en el subgrupo de pacientes de TB confirmada y altamente probable (A) respecto al de TB probables (B).
]]>Imágenes (TAC y/o Rx): no hubo diferencias significativas entre el número de tomografías realizadas en los grupos (A: 29/45; B: 17/30; p=0,63; OR, 1,14; IC95%, 0,77-1,70). En cuanto a los hallazgos tomográficos estos fueron variados y frecuentemente hubo asociación de lesiones, en 27 de 29 pacientes del grupo A y en 11 de 17 del B. En la tabla 4 se muestran los patrones tomográficos de afectación pulmonar. La TAC fue normal en dos pacientes del grupo A, uno de ellos con cultivo positivo en la expectoración, y en uno del B. De 17 pacientes con cultivos positivos de expectoración y/o LBA (grupo A), cuatro tuvieron imágenes normales, 23,5%, y 13 patológicas.
Las adenomegalias profundas fueron un hallazgo frecuente en la TAC, 79% (23/29) del grupo A y 69% (11/16) del grupo B, p=0,48; OR, 1,24; IC95%, 0,69-2,23. En nuestra serie no hubo diferencias significativas en la presencia o ausencia de adenomegalias con centro hipodenso entre los grupos, 6/17 y 2/9 respectivamente, p=1; OR, 1,15; IC95%, 0,70-1,87.
4. Diagnóstico definitivo. De los 34 pacientes con diagnóstico de TB microbiológicamente confirmada el aislamiento por cultivo se obtuvo de muestras de un único sitio en 29 (85%): secreciones respiratorias, 11; ganglio linfático, 10; pericardio, 2; líquido cefalorraquídeo (LCR), 2; médula ósea, 2; pleura, 1; sangre, 1. El aislamiento microbiológico de muestras de varios sitios se obtuvo en cinco pacientes (15%), incluyendo en todos muestras respiratorias, más ganglio en 2; más pleura, 1; más LCR, 1; más médula ósea, 1. De los 11 pacientes con TB altamente probable el diagnóstico se obtuvo de la siguiente manera: citología o histopatología de ganglio linfático, 7; histopatología de pleura, 1; ADA en líquido pleural, 1; PBH, 1; directo de baciloscopía positivo en expectoración, 1. En los 30 pacientes con TB probable, tal como fue definido, el diagnóstico se obtuvo por respuesta terapéutica.
5. Variables que determinaron el inicio de un tratamiento empírico. Las variables identificadas que llevaron al clínico a realizar un tratamiento empírico antituberculoso fueron: fiebre prolongada (mayor a 21 días) acompañada o no de sudoración nocturna, sintomatología respiratoria, SPA o visceromegálico, imagenología compatible, o ambos, fosfatasa alcalina elevada, ausencia de respuesta a antibioticoterapia inespecífica, pertenecer a población de riesgo (cárcel, instituciones cerradas, contacto familiar) tratamiento empírico dirigido (orientación etiológica mediante citología, histopatología, ADA en líquido pleural).
La fiebre prolongada fue la variable considerada más frecuentemente por el clínico, presente en la mayoría de los pacientes: grupo A 96%; grupo B 100%. La sudoración nocturna se describió asociada en 67% del grupo A y 57% del B. Sin embargo, la presentación exclusiva como FOD (fiebre de origen desconocido) aislada determinó el inicio de tratamiento en sólo dos pacientes del grupo A y 1 del grupo B. En la mayoría de los casos fueron un conjunto de variables asociadas a la FOD las que determinaron la decisión terapéutica. En la tabla 4 se describen dichas variables.
No se hallaron diferencias significativas en el tiempo desde el ingreso al inicio de un tratamiento empírico anti TB; A: 11,24 ± 9,4 días; B: 12,6 ± 11,4 días; p=0,56. La respuesta al tratamiento fue llamativamente precoz, desa-pareciendo la fiebre entre el día 0 al 10 posinicio de tratamiento.
Discusión
El hallazgo más importante de nuestro trabajo fue documentar que el tratamiento empírico antituberculoso en esta población con infección VIH está justificado dado el elevado acierto diagnóstico posterior (82%). La variable que se asoció a una dificultad en documentar la etiología tuberculosa fue la mayor inmunodepresión. Este hallazgo coincide con reportes previos de nuestro grupo(14,15).
Las dificultades en obtener un diagnóstico de TB en pacientes VIH ha conducido al ensayo de tratamientos empíricos antituberculosos. Existen escasos estudios que reporten los resultados de esta conducta y la avalen. Algunos autores han encontrado, en poblaciones VIH y no VIH, una respuesta clínica favorable entre 72% y 97%, dependiendo de la proporción de cultivos positivos posteriores. La confirmación microbiológica en estos estudios finalmente fue baja, 15% a 30%(16,17).
]]> 1. Población. La población se caracterizó por una severa inmunodepresión, 22% con diagnóstico de sida previo y una amplia mayoría sin recibir TARV (79%). El grupo de TB probable (B) se caracterizó por tener un menor recuento de CD4 respecto al grupo de TB confirmada y altamente probable (A). Tal como ocurrió en nuestra serie, la mayor inmunodepresión en pacientes con infección VIH ha sido descripta asociada a una mayor dificultad para obtener la confirmación microbiológica de la TB(18).2. Presentación clínica. La presentación ganglionar, descripta en pacientes con mejor nivel inmunitario, facilitó la obtención de un diagnóstico definitivo. La posibilidad de acceder fácilmente a la toma de muestras para citología permite obtener una orientación diagnóstica rápidamente, avalando el inicio de un tratamiento empírico dirigido(19). Si bien la causa más frecuente de FOD en VIH en nuestro medio es la TB, y esta fue la presentación más frecuente en nuestro grupo, en general no se presentó aislada sino acompañada de sintomatología o signología de afectación parenquimatosa. La VES mayor de 100 mm en la primera hora así como la hiperplaquetosis son clásicamente considerados en inmunocompetentes como marcadores indirectos e inespecíficos asociados a TB. Estos hallazgos fueron poco frecuentes en nuestra serie.
La FA elevada en pacientes VIH con FOD se describe como un buen predictor de diagnóstico de TB, utilizándose como indicador para la realización de PBH cuando el diagnóstico no se obtiene de otro sitio(20). La FA se encontró elevada en ambos grupos, 70% y 82% respectivamente.
La anemia fue un hallazgo constante en la población analizada, sólo dos pacientes del grupo A no la presentaron.
3. Exámenes para orientación diagnóstica. La encuesta etiológica realizada fue similar en ambos grupos, excepto la realización de biopsias ganglionares, mayor en el grupo A; esta diferencia responde a una presentación como SPA más frecuente en este grupo con mejor nivel inmunitario. Por lo tanto, la obtención de un diagnóstico definitivo no puede atribuirse a diferencias en la forma de estudio entre los grupos. El rendimiento de los hemocultivos para detectar micobacteriemia en pacientes VIH es de alrededor de 40%(21,22), mientras que la sensibilidad del cultivo de aspirado o biopsia de médula ósea oscila en 30% y 40%(23,24). En nuestra serie los hemocultivos fueron realizados en 29% y 30% y los mielocultivos en 13% y 3,5% de los pacientes pertenecientes a los grupos A y B; sin embargo, el rendimiento de los hemocultivos fue tan sólo de 5%, mientras que el de los mielocultivos fue de 50%. La PBH se realizó sólo en un paciente del grupo A con FA mayor a 1.000, siendo la histopatología orientadora del diagnóstico (hepatitis granulomatosa). El hecho de no lograr un diagnóstico de TB en el grupo B puede explicarse por la mayor inmunodepresión de estos pacientes y esto debería alertar al clínico a ser más invasivo a la hora de intentar obtener el diagnóstico de TB.
Imágenes. El compromiso tomográfico de pulmón se caracterizó por la asociación de lesiones. La cavidad, imagen típica del inmunocompetente, estuvo presente en nueve pacientes, pero siempre en el contexto de otras alteraciones. La TAC de tórax fue normal en tres pacientes, uno con cultivo positivo de expectoración. Cuatro pacientes con imágenes normales tuvieron cultivo positivo para BK en la expectoración o LBA, o ambas, 23,5%. Nuestros hallazgos son concordantes con datos de otras series, donde la presentación imagenológica de la TB pulmonar varía de acuerdo con el grado de inmunodepresión con formas atípicas, asociación de lesiones e incluso imágenes normales en aquellos más severamente inmunodeprimidos(25). Estas formas peculiares de presentación en pacientes donde las posibilidades etiológicas son múltiples, es uno de los factores que contribuyen al retardo del diagnóstico.
La presencia de hipodensidad central en adenomegalias profundas se ha sugerido como un signo de necrosis y predictivo del diagnóstico final de TB(26). En nuestra serie la presencia de adenomegalias profundas fue un hallazgo muy frecuente, sin embargo se describió hipodensidad central sólo en 26% y 18% de los pacientes de los grupos A y B respectivamente.
4. Diagnóstico definitivo. Si bien 75 pacientes fueron considerados finalmente con TB, el diagnóstico por aislamiento microbiológico, "gold standard" del diagnóstico de esta entidad, sólo se obtuvo en 45%. De los 11 pacientes con TB altamente probable la mayoría tuvieron citología y histopatología orientadora que permitieron iniciar un tratamiento empírico dirigido.
5. Variables que determinaron el inicio del tratamiento empírico anti TB. Las variables consideradas por el clínico para el inicio de un tratamiento empírico fueron similares en ambos grupos, siendo la FOD la constante, generalmente acompañada de otras afectaciones parenquimatosas. Esta actitud se sustenta en que la TB es la primera causa de FOD en esta población en nuestro medio, sin embargo suele haber un solapamiento clínico con otras infecciones frecuentes que constituyen diagnósticos diferenciales y en otras ocasiones pueden representar coinfecciones. Es de destacar que 82% de la población estudiada correspondió finalmente a una TB, confirmando el elevado acierto diagnóstico clínico que justificó un tratamiento empírico precoz con el consecuente beneficio para el paciente. La respuesta terapéutica fue precoz, con una media del tiempo de desaparición de la fiebre entre 3,8 y 5 días.
Conclusiones
]]> La severa inmunodepresión marca una dificultad para hacer diagnóstico definitivo de TB. La identificación de un conjunto de variables permite al clínico el inicio de un tratamiento empírico antituberculoso en pacientes VIH con un elevado acierto diagnóstico posterior.Summary
Background: coexistence of HIV and tuberculosis (TB) difficults TB diagnosis and delays indication of specific treatments. In order to identify variables that complicate TB diagnosis we conducted a review of empirical antituberculosis treatments iniciated five years ago in the Infectious Diseases Department (Cátedra de Enfermedades Infecciosas).
Methods: a descriptive retrospective study.
Definitions: confirmed TB: Mycobacterium tuberculosis culture. Highly probable TB: granuloma or caseum in cytology/histopathology or bacilli positive. Probable TB: fever remission 15 days before start of treatment and patient alive at discharge. Not confirmed TB or no TB: not reach any of the above criteria or explicit other diagnosis. Group A: confirmed TB and highly probable TB; group B: probable TB.
Results: ninety-two patients were included in the study. Group A: 82% (n = 75), they were considered as truly TB. A significative difference was recorded at the CD4 level between group A and B, 234 + 120 cells/ml and 94 + 72 cells/ml respectively (p = 0.0007).
A group of variables determine the start of the empirical treatment in most of the patients: associated prolonged fever, respiratory clinic and compatible imaging were the most frequent.
Conclusions: severe immunodepression difficults definitive diagnosis of TB. The identification of variables allows the start of empirical antituberculosis treatment in patients with HIV with a high score of posterior success.
Résumé
Introduction: la coexistence de VIH et de tuberculose (TB) rend difficile le diagnostic de TB et freine la prescription du traitement spécifique. Afin d’identifier les variables liées à la difficulté d’un diagnostic de TB et de documenter celles qui ont déterminé la mise en marche d’un traitement spécifique, on a fait la révision des traitements empiriques antituberculeux établis à la Chartre de Maladies Infec-tieuses pendant une période de 5 ans.
]]> Matériel et méthode: étude rétrospective descriptive.Définitions: TB confirmée: culture de Mycrobacteruim tuberculosis. TB hautement probable: granulomes o caseum en cytologie/histopathologie ou direct de bacillos-copie positif. TB probable: rémission de la fièvre avant 15 jours d’avoir commencé le traitement et patient vivant à l’exeat. TB pas confirmée ou non TB: aucun des critères tenus en compte n’est perçu ou on aboutit à un autre diagnostic. Groupe A: TB confirmée et hautement probable ; groupe B: TB probable.
Résultats: 92 patients y sont inclus. Le groupe A a représenté 82% (n=75) et de véritables TB ont été considérées. On a signalé une différence nette au niveau de CD4 entre le groupe A et B, 234 ±120 cellules/ml et 94 ± 72 cellules/ml respectivement (p= 0,0007).
Un traitement empirique a été déterminé par un ensemble de variables chez la plupart des patients, dont les plus fréquentes ont été l’association de fièvre prolongée, la clinique respiratoire et les images compatibles.
Conclusions: l’immunodépression sévère détermine une difficulté pour aboutir à un diagnostique définitif de TB. Le repérage d’un ensemble de variables permet au clinicien d’indiquer un traitement empirique antituber-culeux chez des patients VIH ayant un taux élevé de justesse diagnostique postérieure.
Resumo
Introdução: a coexistência de VIH e tuberculose (TB) dificulta o diagnóstico de TB e retarda a indicação do tratamento específico. Buscando identificar as variáveis relacionadas à dificuldade do diagnóstico de TB e registrar aquelas que determinaram o início de um tratamento específico empiricamente, fez-se uma revisão dos tratamen-tos empíricos anti-tuberculosos iniciados na Cátedra de Doenças Infecciosas em um período de cinco anos.
Material e método: estudo retrospectivo descritivo.
Definições: TB confirmada: cultivo de Mycobacterium tuberculosis.
TB altamente provável: granulomas ou em citologia/histopatologia ou direto de baciloscopia positiva.
]]> TB provável: remissão da febre antes dos 15 dias do início do tratamento e paciente vivo na alta.TB não confirmada ou não TB: não corresponde a nenhum dos critérios anteriores ou se realiza outro diagnóstico.
Grupo A: TB confirmada e altamente provável; grupo B: TB provável.
Resultados: foram incluídos 92 pacientes. O grupo A representou 82% (n=75) e foram consideradas TB verda-deiras. Registrou-se uma diferença significativa no nível de CD4 entre o grupo A e B, 234±120 células/ml e 94±72 células/ml respectivamente (p=0,0007).
Um conjunto de variáveis determinaram o início de um tratamento empírico na maioria dos pacientes, sendo a associação de febre prolongada, clínica respiratória e imagens compatíveis as que se consideraram mais frequentemente.
Conclusões: a severa imunodepressão dificulta a realização do diagnóstico definitivo de TB. A identificação de um conjunto de variáveis permitem ao clínico iniciar um tratamento empírico anti-tuberculoso em pacientes VIH com alta probabilidade de acerto diagnóstico posterior.
Bibliografía
2. Corbett EL, Watt CJ, Walker N, Maher D, Williams BG, Raviglione MC, et al. The growing burden of tuberculosis: global trends and interactions with the HIV epidemic. Arch Intern Med 2003; 163: 1009-21.
3. Havlir DV, Barnes PE. Tuberculosis in patients with human immunodeficiency virus infection. N Engl J Med 1999; 340: 367-73.
4. Girardi E, Raviglioni MC, Antonucci G, Godfrey-Faussett P, Ippolito G. Impact of the HIV epidemic on the spread of other diseases: the case of tuberculosis. AIDS 2000; 14 (suppl 3): S47-56.
5. Aderaye G, Bruchfeld J, Assefa G, Feleke D, Kallenius G, Baat M, et al. The relationship between disease pattern and disease burden by chest radiography, M. tuberculosis Load, and HIV status in patients with pulmonary tuberculosis in Addis Ababa. Infection 2004; 32: 333-8.
6. Karstaedt AS, Jones N, Khoosal M, Crewe-Brown HH. The bacteriology of pulmonary tuberculosis in a population with high human immunodeficiency virus seroprevalence. Int J Tuberc Lung Dis 1998; 2: 312-6.
]]>7. Johnson JL, Vjecha MJ, Okwera A, Hatanga E, Byekwaso F, Wolski K, et al. Impact of human immunodeficiency virus type-1 infection on the initial bacteriologic and radiographic manifestations of pulmonary tuberculosis in Uganda. Int J Tuberc Lung Dis 1998; 2: 397-404.
8. Al Zahrani K, Al Jahdali H, Poirier L, René P, Menzies D. Yield of smear, culture and amplification tests from repeated sputum induction for the diagnosis of pulmonary tuberculosis. Int J Tuberc Lung Dis 2001; 5: 855-90.
9. Conde MB, Soares SL, Mello FC, Rezende VM, Almeida LL, Reingold AL, et al. Comparison of sputum induction with fiber-optic bronchoscopy in the diagnosis of tuberculous. Am J Respir Crit Care Med 2000; 162: 2238-40.
10. McWilliams T, Wells AU, Harrison AC, Lindstrom S, Cameron RJ, Foskin E. Induced sputum and bronchoscopy in the diagnosis of pulmonary tuberculosis. Thorax 2002; 57: 1010-4.
11. Kanaya AM, Glidden DV, Chambers HF. Identifying pulmonary tuberculosis in patients with negative sputum smear results. Chest 2001; 120: 349-55.
]]>12. Kamran S, Lambert ML, Walley J. Clinical diagnosis of smear-negative pulmonary tuberculosis in low-income countries: the current evidence. Lancet Infect Dis 2003; 3: 288-96.
13. Palmieri F, Girardi E, Pellicelli AM, Rianda A, Bordi E, Rizzi EB, et al. Pulmonary tuberculosis in HIV-infected patients presenting with normal chest radiograph and negative sputum smear. Infection 2002; 30: 68-74.
14. Medina J, Cabrera S, Hernández O, Librán M, González H, Savio E. Identificación de variables que determinan la imposibilidad de un diagnóstico de Tuberculosis. Congreso de la Asociación Panamericana de Infectología, 12 Caracas, 15-18 mayo 2005.
15. Medina J, Cabrera S, Hernández O, Librán M, González H, Savio E. Justificación del tratamiento empírico antituberculoso en población VIH. Congreso de la Asociación Panamericana de Infectología,12 Caracas, 15-18 mayo 2005.
16. Loh LC, Abdul Samah SZ, Zainudin A, Wong GL, Gan WH, Yusuf WF, et al. Pulmonary disease empirically treated as tuberculosis-a retrospective study of 107 cases. Med J Malaysia 2005; 60: 62-70.
17. Lee Ch, Kim W J, Yoo CG, Kim YW, Han SK, Shim YS, et al. Response to empirical anti-tuberculosis treatment in patients with sputum smear- negative presumptive pulmonary tuberculosis. Respiration 2000; 72: 369-74.
18. Zumla A, Malon P, Henderson J, Grange JM. Impact of HIV infection on tuberculosis. Postgrad Med J 2000; 76: 259-68.
19. Cabrera S, Medina J, Ortega V, Pérez G, Cappuccio P, Viola M, et al. Diagnóstico de linfadenitis tuberculosa en pacientes VIH: validación de la punción-aspiración con aguja fina. Resultados preliminares. Congreso de la Asociación Panamericana de Infectología, 12. Caracas, 15-18 de mayo 2005.
20. García-Ordóñez MA, Colmenero JD, Jiménez-Onate F, Martos F, Martínez J, Juárez C. Diagnostic usefulness of percutaneus liver biopsy in HIV-infected patients with fever of unknown origin. J Infect 1999; 38: 94-8.
21. Thambu David S, Mukundan U, Brahmadathan KN, Jacob John T. Detecting mycobacteraemia for diagnosing tuberculosis. Indian J Med 2004; 259-66.
22. Bouza E, Diaz-Lopez MD, Moreno S, Bernaldo de Quiros JC, Vicente T, Berenguer J. Mycobacterium tuberculosis bacteremia in patients with and without human immunodeficiency virus infection. Arch Intern Med 1993; 153: 496-500.
23. Supervia A, Knobel H, Perez-Vila E, Abella ME, Salvado M, Mellibovsky L, et al. Efficiency of bone marrow aspirate for diagnosis of opportunistic infections in HIV infected patients. An Med Interna 1996; 13: 374-7.
24. Santos ES, Raez LE, Eckardt P, DeCesare T, Whitcomb CC, Byrne GE. The utility of a bone marrow biopsy in diagnosing the source of fever of unknown origin in patients with AIDS. J Acquir Immune Defic Syndr 2004; 37: 1599-603.
25. Perlman DC, El-Sadr WM, Nelson ET, Matts JP, Telzak EE, Salomon N, et al. Variation of chest radiographic patterns in pulmonary tuberculosis by degree of human immunodeficiency virus-related immunosuppression. Clin Infect Dis 1997; 25: 242-6.
26. Jasmer RM, Gotway MB, Creasman JM, Webb WR, Edinburgh KJ, Huang L. Clinical and radiographic predictors of the etiology of computed tomography-diagnosed intrathoracic lymphadenopathy in HIV-infected patients. J Acquir Immune Defic Syndr 2002; 31: 291-8.