Seguimiento interdisciplinario
Dres. Walter Pérez*, Silvia Muñoz†, Alicia García‡,
Laura De Castelet§, Estrella Arigón¶, Aurora Fuentes††,
Gabriel González‡‡, Andrea Rey§§, As. Social Gladis Curbelo¶¶
Unidad de Cuidados Intensivos del Niño. Hospital Pereira Rossell
Resumen
La lesión cerebral traumática es la causa más frecuente de secuelas neurológicas y muerte en el niño. Los adelantos tecnológicos y la mejor comprensión de los fenómenos fisiopatológicos ha aumentado la tasa de sobrevivientes, quienes requieren rehabilitación sostenida y multidisciplinaria.
Este grupo trabaja sobre la base de un programa de seguimiento polivalente protocolizado desde el momento en que el paciente con traumatismo encefalocraneano (TEC) grave ingresa a la unidad de cuidados intensivos del niño (UCIN).
En un período de cuatro años fueron controlados 50 pacientes en régimen ambulatorio. La mediana de duración del seguimiento fue de 20 meses. La mediana de edad de este grupo fue de 9 años. El tránsito fue la causa más frecuente de traumatismo de cráneo. El 50% presentó otros traumatismos de entidad. El 50% fue intervenido, la mitad fue neurocirugía de urgencia. El 95% presentó coma inicial. Más de 90% tenía tomografía axial computarizada (TAC) de cráneo patológica, siendo las lesiones más frecuentes la fractura, la contusión y la hemorragia subaracnoidea.
]]> Al alta, 78% de los pacientes presentaba deficiencias severas vinculadas al accidente. Las más frecuentes eran del área locomotora y cognitiva. Según la escala de seguimiento de Glasgow (Glasgow Outcome Scale, GOS) 22% de los pacientes en el momento del alta estaban en estado vegetativo, pero evidenciaron una franca recuperación funcional en los meses siguientes. En la evolución disminuyó la prevalencia de secuelas motoras y cognitivas y aumentó en la esfera psíquica. Fallecieron tres pacientes durante el seguimiento.Se concluye que el tipo de secuelas varió según el momento evolutivo, siendo las áreas motora y psíquica las más afectadas en la evolución alejada. Muchas de estas secuelas se evidencian en el seguimiento. No es frecuente la persistencia del estado vegetativo aunque constituyó un riesgo de muerte luego de la etapa aguda. El GOS fue una herramienta de utilidad para evaluar el compromiso neurológico en la evolución.
Palabras clave: TRAUMA CRANEOCEREBRAL.
NIÑO.
* Ex Prof. Adj. Clínica Pediátrica y ex Prof. Adj. de Unidad de Cuidados Intensivos del Niño (UCIN).
† Pediatra Intensivista de Unidad de Cuidados Intensivos del Niño.
‡ Prof. Adj. de Clínica Pediátrica B de UCIN.
§ Prof. Agdo. de Fisiatría.
¶ Ex Asistente de Fisiatría.
†† Ex Asistente de Psiquiatría Infantil.
]]> ‡‡ Prof. Adj. de Neuropediatría.§§. Asistente de Neuropediatría.
¶¶ Asistente Social del Centro Hospitalario Pereira Rossell.
Correspondencia: Dr. Walter Pérez
Luis Lamas 3288, CP 11300. Montevideo, Uruguay.
E-mail: wperez@chasque.apc.org
Recibido: 23/5/03.
Aceptado: 5/3/04.
Introducción
]]> La lesión cerebral traumática es la causa más frecuente de muerte y discapacidad adquirida en la infancia. La tasa de sobrevivientes está aumentando debido a la mejoría en el tratamiento del neurotrauma en la etapa aguda. Estos pacientes que sobreviven presentan frecuentemente discapacidades que requieren rehabilitación sostenida y multidisciplinaria, lo que exige un complejo trabajo de evaluación y asistencia a largo plazo(1-3).Un estrecho seguimiento del niño y su entorno familiar es parte esencial de un programa de rehabilitación, debido a que muchas de las deficiencias se manifiestan o agravan con el correr del tiempo(4).
Se han sugerido varios indicadores en la etapa aguda del traumatismo encefalocraneano (TEC) para detectar aquellos pacientes con mayor riesgo de muerte o que requerirán mayor apoyo en la evolución alejada, aunque la mayoría de ellos son controversiales(5,6).
En 1998 se creó un grupo de trabajo multidisciplinario y se diseñó un programa de seguimiento protocolizado desde el momento en que el paciente con TEC grave ingresaba a la unidad de cuidados intensivos, con el objetivo de detectar tempranamente deficiencias o discapacidades, o ambas, y evaluar la necesidad de rehabilitación en este grupo de riesgo(7).
Los objetivos del seguimiento fueron:
- Reconocer factores pronósticos de la evolución en las primeras etapas del TEC.
- Evaluar la incidencia de secuelas y mortalidad luego del alta de la UCIN.
- Valorar las incapacidades que se observan al alta institucional y las que aparecen luego.
Material y método
El estudio se realizó en forma prospectiva con los pacientes ingresados a UCIN con el diagnóstico de TEC grave. Definimos como TEC grave aquel que presenta score de Glasgow (CGS) de 8 o menos luego de la reanimación inicial, o que desciende más de 3 puntos en los primeros días del accidente por causas no farmacológicas o paciente neuroquirúrgico.
]]> Se excluyeron los TEC secundarios a heridas penetrantes, como las heridas de bala.El seguimiento se inició en el momento del ingreso a UCIN (ver ficha de recolección de datos en UCIN). Al alta eran citados dentro de los primeros tres meses y luego cada seis meses, aunque muchos fueron evaluados más frecuentemente por razones asistenciales. Si estaba indemne a los dos años se abandonó el seguimiento en los mayores de 6 años y a los tres años en los menores de 6 años. También fueron excluidos los que no cumplieron las pautas de seguimiento y los que cumplieron 15 años durante el período de estudio.
Los pacientes fueron evaluados en el seguimiento por pediatra, fisiatra, asistente social, neuropediatra, psicólogo y psiquiatra infantil. De ser necesario, fueron controlados además por otras especialidades (ver anexo de recolección de datos en el seguimiento).
Se utilizaron las escalas de Glasgow para el paciente agudo (CGS), y de seguimiento (GOS), índice de Tepas para el paciente politraumatizado (ITP). En algunos pacientes se utilizó el Functional Independent Measure (FIM) y su variante para menores de 4 años (PEDI).
Se utilizaron las herramientas estadísticas de Epi info 6.
Resultados
a. Población y causa del accidente
Población/período. Fueron asistidos en UCIN en un período de cuatro años (marzo de 1998 a marzo de 2002) 100 pacientes portadores de TEC severo, de los cuales 15 fallecieron durante esta internación y 85 fueron dados de alta. De los pacientes dados de alta se controlaron 50 pacientes durante la evolución extrahospitalaria. Los datos siguientes corresponden a estos 50 pacientes.
Edad/sexo. El rango de edad en el momento del accidente fue de 2 meses a 14 años, con una mediana de 9 años. El 78% fueron varones.
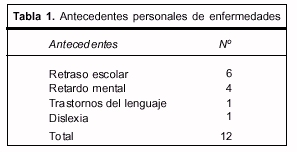
Antecedentes. De los pacientes, 24% presentaban antecedentes relevantes con relación al accidente (tabla 1).
]]> Causas. Los accidentes de tránsito fueron responsables de 72% de los lesionados, 16% sufrieron caídas desde diferentes alturas, el maltrato por adultos al cuidado de los niños ocurrió en 6% (tabla 2). La tabla 3 muestra los distintos tipos de accidentes de tránsito.b. Escena del accidente e ingreso a UCIN
Escena. Traslados
De los pacientes, 95% presentaron coma inicial; 77% de los pacientes no recibieron asistencia médica en la escena del trauma.
La mitad de los pacientes presentaron severas alteraciones inmediatamente al traumatismo: hipoxemia o respiración insostenible, o ambas, 41%; hipotensión 24%; convulsiones 19%, y un paciente presentó paro cardiorrespiratorio que fue reanimado con éxito en la escena. Sufrieron concomitantemente shock e hipoxemia 25% de los pacientes.
Se realizó una mediana de 2,5 traslados antes de ingresar a una unidad de cuidados intensivos. El tiempo para el ingreso a UCIN tuvo una mediana de 18 horas (rango 4 a 60 horas). Este período se relacionó con el inicio de cuidados intensivos en otro centro, con el número de traslados y la realización de tomografía axial computarizada (TAC) previo al ingreso.
Clínica al ingreso a UCIN. El score de Glasgow (CGS) inicial se destaca en la tabla 4. La mitad de los pacientes presentaron otro u otros traumatismos mayores asociados por el accidente:
]]> - Trauma de abdomen (10%): rotura de bazo (2%), rotura hepática (8%).- Trauma de tórax (21%): contusión pulmonar (18%), hemoneumotórax (3%).
- Esqueleto (36%): fracturas de miembros inferiores (18%), pelvis (4%), miembros superiores (10%), columna (2%), cara (6%), otros (2%). Algunos pacientes presentaban fractura en más de una región.
El 56% fue intervenido quirúrgicamente, casi la mitad fue neurocirugía (tabla 5).
TAC. La tomografía axial computarizada (TAC) de cráneo previa al ingreso fue patológica en 94% de los casos. La mayoría de los pacientes presentó más de una lesión. Los hallazgos más frecuentes se destacan en la tabla 6. Se evaluaron los estudios tomográficos mediante las escalas de Marshall y Lobato (tablas 7 y 8).
- Los pacientes que sufrieron accidentes de tránsito presentaron lesiones focales en 66% de los casos, de los cuales 40% presentaron hematoma extracerebral (extradural, subdural, subaracnoideo).
- Todas las lesiones con objeto móvil presentaron lesiones focales.
- Todos los TEC por maltrato presentaron hematoma extracerebral puro.
]]> - Un paciente sufrió electrocución y presentó una lesión difusa.c. Alta de UCIN
Clínica. De todos los pacientes al alta de UCIN, 78% presentaba déficit de distinta severidad vinculada al TEC; 38% presentaba compromiso en más de un área (tablas 9 y 10). Las áreas motora, esquelética y cognitiva estuvieron muy frecuentemente afectadas en este momento evolutivo próximo al accidente. Los trastornos de conciencia y distintos grados de afasia afectaban a más de la mitad de la población en el momento del alta de los cuidados intensivos a sala. El 20% de los pacientes tenía traqueostomía en el momento del alta.
Escala de Glasgow de seguimiento al alta (GOS). El GOS de este grupo al alta de la unidad se destaca en la tabla 11. Casi 40% presentaba importantes alteraciones de acuerdo a esta escala, que se utilizó desde que el paciente presentaba reacción de despertar.
d. Seguimiento ambulatorio
]]> Período de seguimiento. El seguimiento fue de cuatro años (se inició en marzo de 1998 y se cerró para este estudio en marzo de 2002). El rango de seguimiento de los pacientes fue entre 6 meses y 4 años, con una mediana de 20 meses. Los pacientes fueron controlados de 1 a 10 veces, con una mediana de tres consultas (tablas 12 y 13). Los pacientes se retiraron del seguimiento por edad en los mayores de 15 años (tres pacientes); por cumplir el período de seguimiento estipulado en el protocolo (dos pacientes) o imposibilidad de mantener los controles exigidos (tres pacientes).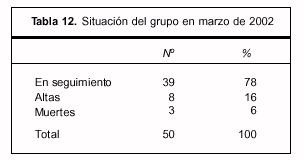 : teresa.batalla@cienciassociales.edu.uy
: teresa.batalla@cienciassociales.edu.uy
Coma inicial, CGS y evolución. Los pacientes que ingresaron con CGS mayor de 7 no presentaron alteraciones severas de la conciencia al alta de la unidad (GOS 4 y 5).
Los pacientes con CGS menor de 6 tuvieron mayor compromiso de la conciencia y GOS más bajo al alta de la UCIN.
La presencia de otro tipo de secuelas (motoras, cognitivas, psíquicas, epilepsia) no tuvo vínculo con el CGS al inicio. Tampoco encontramos vínculo estadístico entre el CGS y la muerte luego del alta.
GOS y evolución. En la tabla 14 se compara el GOS de todos los pacientes que fueron seguidos durante 12 meses completos. Observamos una disminución de los pacientes en "estado vegetativo" (nivel 2) y un incremento de los niveles 4 y 5 considerados "buena evolución".
La presencia de otro tipo de secuelas en la evolución (motoras, cognitivas, psíquicas, epilepsia) no tuvo vínculo con el GOS al alta (tabla 15).
]]> TAC y evolución. No se encontró asociación entre la lesión tomográfica y el GOS en la evolución, excepto los pacientes que presentaron hematoma extradural (HED) en los que la recuperación fue significativamente mejor que en el conjunto del resto de los lesionados o con otras lesiones tomográficas en particular.Estado vegetativo. La evolución de los 11 pacientes que al alta de la UCIN estaban con GOS de 2 (vegetativos) se destaca en la tabla 16. Todos los pacientes que al alta de la UCIN estaban vegetativos habían presentado CGS de 6 o menos luego del accidente, lo que fue estadísticamente significativo (p>0,005). De los 11 pacientes en estado vegetativo al alta de la UCIN, uno se mantuvo en esta condición luego de un año de evolución. Dos de tres fallecidos tenían estado vegetativo al alta de la UCIN y lo mantuvieron hasta su fallecimiento.
Fallecidos. Tres pacientes fallecieron durante el seguimiento (tabla 17). El número 35, de 2 años, fallece a los 20 meses del accidente por un trastorno hipóxico vinculado a la traqueotomía. El número 48, de 14 años, fallece a los cuatro meses en el curso de una sepsis respiratoria. Ambos habían ingresado con CGS de 3 y fueron dados de alta en estado vegetativo, situación que persistió hasta el deceso. El número 38, en cambio, fue una niña sin secuelas neurológicas evidentes, portadora de una fístula de líquido cefalorraquídeo (LCR) postraumática. Casi tres años luego del accidente fallece por meningoencefalitis neumocócica.
Discusión
La injuria cerebral primaria o secundaria del TEC severo frecuentemente provoca un deterioro de las habilidades primarias y, por lo tanto, dificulta o impide la adquisición de habilidades superiores. El TEC es el determinante mayor en la calidad de la sobrevida de los pacientes politraumatizados(4-7).
La mayoría de los trabajos científicos que evalúan el seguimiento de los TEC severos destacan la importancia de los hechos inmediatos al accidente hasta la estabilización en el área de emergencia, como determinantes mayores de la recuperación del paciente(8,9).
La realización del TAC precoz actualmente es indiscutible para decidir la necesidad de neurocirugía de urgencia. La idea de que los niños que sufren TEC severo presentan lesiones neuroquirúrgicas menos frecuentemente que el adulto no se sustenta con los datos que se disponen en el momento actual(10-12). La evolución de los pacientes luego de la neurocirugía es similar a los de tratamiento médico(13-15). Hay autores que afirman que la TAC es patológica en 100% de los casos de TEC severo, lo que es similar a lo observado en nuestro estudio. Se destaca además la necesidad de contar con criterios similares a la hora de informar los estudios tomográficos.
La condición clínica al alta de la UCIN no es un buen indicador para predecir la evolución funcional(16). El alta de la UCIN se produce a pocos días del accidente (mediana de internación de 7,5 días en nuestro estudio) y estando aún el paciente en las primeras etapas de estrés. Fue evidente en nuestro estudio que el perfil de deficiencias al alta de la UCIN era muy diferente de la situación en el seguimiento alejado (mayor de seis meses). Los pacientes frecuentemente presentan una franca mejoría sobre todo en el área cognitiva. Este cambio favorable se aprecia incluso en aquellos que no evidencian funciones corticales al alta y que mantienen alto nivel de requerimientos asistenciales en las primeras etapas.
]]> Este estudio apoya el predominio de las secuelas del área locomotora, cognitiva y conductual, lo que es de relevancia para la planificación de la rehabilitación de estos pacientes(17,18). En el momento del alta se destaca el compromiso de la conciencia y otras funciones cognitivas como la afasia. También son muy frecuentes en el momento del alta las alteraciones del tono muscular (hipertonía-espasticidad). En el seguimiento se hacen evidentes los trastornos de la esfera psíquica y las deficiencias motoras (paresia, plejia, etcétera). Estas secuelas motoras, sin embargo, tienden a mejorar sustancialmente en los meses siguientes al alta.Se han utilizado múltiples escalas para evaluar el impacto del TEC en el mediano y largo plazo, empero la mayoría de ellas fueron diseñadas para adultos en quienes el desarrollo neurológico no tiene el componente dinámico característico en niños. El GOS y el DRS (Disabilities Rating Scale)(6) han sido utilizados en múltiples estudios de seguimiento global, luego que el paciente sale del coma. Esta situación se verifica cuando el paciente abre espontáneamente los ojos o tiene reacción de despertar en el electroencefalograma (EEG). Estas escalas, sin embargo, reflejan particularmente el handicap social, más que el nivel de dependencia y habilidad(18). Aunque el GOS constituye la escala de elección para los estudios clínicos sobre TEC, se discute su valor para evaluar la recuperación funcional, así como su escasa flexibilidad en la categorización de los pacientes(10,12). En nuestro trabajo se observó una notoria evolución del grupo hacia la recuperación funcional, aunque algunos pacientes empeoraron su condición. La mejoría estadística se explicó predominantemente por la incorporación de los pacientes a la clase funcional inmediatamente superior y la mejoría de la mayoría de los pacientes en estado vegetativo al alta de la UCIN.
Es interesante destacar que varios pacientes, catalogados como indemnes al alta de la UCIN, luego presentaron secuelas de diversa entidad en el seguimiento, lo que confirma la necesidad de evaluación durante varios meses o incluso años. Sin embargo, casi 75% de los pacientes presentó un nivel de rehabilitación que les permitió su reinserción social y escolar luego de un año de seguimiento. Estas cifras coinciden con lo que ocurre en la mayoría de las casuísticas actuales, donde los índices de sobrevida están aumentando con disminución de secuelas graves incluyendo estado vegetativo persistente. Muchos de estos pacientes, empero, requieren apoyo para disminuir las limitaciones secundarias al accidente. En ocasiones el niño parece no presentar secuelas, sin embargo, cuando aumentan las exigencias sociales o escolares, se hacen evidentes las deficiencias o incapacidades en las áreas cognitivas o emocionales. Muchos de estos niños, además, presentan otras lesiones severas fuera del TEC, lo que hace muy complejo el seguimiento, ya que se requiere la intervención de muchos especialistas. Se ha destacado a partir de estudios de seguimiento que los pacientes (o su familia) que reciben información acerca de sus limitaciones e incapacidades y cómo enfrentarlas (rehabilitación), mejoran su reinserción social y escolar(17).
La alta mortalidad inmediatamente al accidente y durante la internación en la UCIN, en este grupo, se mantiene en la evolución. Un signo de riesgo es el mantenimiento del estado vegetativo por las frecuentes complicaciones cardiorrespiratorias.
Conclusiones
- La mortalidad persiste luego de la etapa aguda del traumatismo.
- La mayoría de los pacientes presentan lesiones dinámicas que mejoran francamente en los meses siguientes al accidente. El proceso de mejoría persiste durante períodos prolongados.
- Muchas lesiones aparecen o son percibidas en la evolución alejada, lo que justifica el seguimiento prolongado.
- Las deficiencias o incapacidades más frecuentes en la evolución de este grupo son de la esfera motora y psíquica.
- El CGS al ingreso a la UCIN es un predictor adecuado del estado de conciencia al alta de la UCIN.
]]> - El GOS resultó de utilidad para comparar la evolución de nuestros pacientes durante el estudio.- Se requiere una importante infraestructura para la correcta valoración y rehabilitación de estos pacientes, que exige la acción conjunta de varias especialidades.
Summary
Traumatic brain injury is the most frequent cause of neurologic sequelae and death in children. Technology and wider comprehension of physiopathologic processes have contributed to increase survivors rate, who need multidisciplinary and sustaintable rehabilitation.
The group works on the basis of a polivalent protocol follow up program since patients with severe TBI entry in Pediatrics Intensive Care Unit (UCIN).
During four years 50 patients were controlled in an ambulatory way. Median of follow up duration was 20 months. Median of ages was 9 years. Traffic was the most frequent cause of TBI. Other traumatisms were seen in 50% of the group. Fifty percent endured surgical operations; half of them underwent urgent neurosurgery. Initial comma was observed in 95%. More than 90% presented pathologic TBI with fractures, bruise and subarachnoid hemorrhage, as the most frequent.
At released, 78% patients presented severe deficiencies related to the accident. The most frequent were those related to cognitive and locomotive areas. according to the Glasgow Outcome Scale (GOS) 22% of the patients were released from hospital under vegetative state, but showed functional recovery during the following months. Prevalence of motor and cognitive sequelae decreased, but psychological sequelae increased during follow up. Three patients died during follow up.
Type of sequelae vary according to fases of follow up, locomotive and psychological sequelae were the most affected in long-term. Persistance of vegetative state was not frequent but was a death risk after onset. GOS was a useful tool to assess neurologic commitment in follow up.
Résumé
La lésion cérébrale traumatique est la cause la plus fréquente de séquelles neurologiques et de mort chez l'enfant. Les progrès technologiques et la meilleure compréhension des phénomènes physiopathologiques ont augmenté le taux de survivants qui exigent des soins soutenus et multidisciplinaires.
]]> Ce groupe travaille sur la base d'un programme de suivi polyvalent protocolisé depuis le moment où le patient avec TEC grave arrive à l'Unité de Soins intensifs pédiatriques(UCIN).Pendant 4 ans, 50 patients ambulatoires ont été contrôlés. La moyenne de durée du suivi a été de 20 mois. La moyenne d'âge de ce groupe a été de 9 ans. La circulation routière a été la cause la plus fréquente de traumatisme de crâne. 50% a présenté d'autres trauma-tismes importants. 50% a été opéré dont la moitié ont subi une neurochirurgie d'urgence. 95% a présenté coma initiel. Plus de 90% avait TAC de crâne pathologique, et les lésions les plus fréquentes ont été la fracture, la contusion et l'hémorragie sousarachnoïde.
Au départ, 78% des patients présentaient des troubles sévères liés à l'accident. Les plus fréquentes, au domaine moteur et cognitif. Selon l'échelle de suivi de Glasgow (Glasgow Outcome Scale.GOS), 22% des patients étaient en état végétatif au moment de leur bulletin de sortie mais ont montré une évidente récupération fonctionnelle dans les mois suivants. La présence de séquelles moteures et cognitives a diminué et les psy ont augmenté. Pendant le suivi, trois patients sont morts.
On conclut que le type de séquelles a varié selon le moment de l'évolution, les domaines moteur et psychique étant les plus atteints plus tard. Beaucoup de ces séquelles sont évidentes dans le suivi. La permanence de l'état végétatif n'est pas fréquente quoiqu'il ait été un risque de mort après l'étape aigue. Le GOS a été un outil effectif pour évaluer l'engagement neurologique.
]]>
Bibliografía
1. Hawthorne VM. Epidemiology of head injuries. Scot Med J 1975; 23(1): 92.
2. Jennett B, MacMillan R. Epidemiology of head injury. Br Med J (Clin Res Ed) 1981; 282(6258): 101-4.
3. Pardo L, Muñoz S, Sirio E, Lezama G, Ramírez M, Pérez W, et al. Traumatismo de cráneo en Pediatría. Parámetros clínicos y radiológicos asociados con alteraciones tomográficas. Estudio prospectivo. Arch Pediatr Urug 1996; 67(4): 31.
4. Parker RS, Abdel-Dayem H, Silverman SI, Hutchinson M, Luciano D, Minagar A. A Protocol for Multidisciplinary Assessment of the Outcome of Traumatic Brain Injury in Adults after Two Years or More. [Miscellaneous].Top Emerg Med 2001; 23(4): 57-84.
5. Dikmen S, McLean AJr, Temkin NR, Wyler AR. Neuropsychologic outcome at one month post injury. Arch Phys Med Rehabil 1986; 67(8): 507-13.
6. Dacey R, Dikmen S, Temkin N, McLean A, Armsden G, Winn HR. Relative effects of brain and non-brain injuries on neuropsychological and psychosocial outcome. J Trauma 1991; 31(2): 217-22.
7. Pérez W, Muñoz S, Bossio M, Guillén W, García A, Alberti M, et al. Traumatismo de cráneo grave en cuidados intensivos pediátricos. Arch Pediatr Urug 2001; 72(1): 38-44.
8. King NS, Crawford S, Wenden FJ, Moss NE, Wade DT. The Rivermead Post Concussion Symptoms Questionnaire: a measure of symptoms commonly experienced after head injury and its reliability. J Neurol 1995; 242(9): 587-92.
9. Ruff RM, Levin HS, Marshall LF. Neurobehavioral methods of assessment and the study of outcome in minor head injury. J Head Trauma Rehabil 1986; 1: 43-52.
10. Barth JT, Macciocchi SN, Giordani B, Rimel R, Jane JA, Boll TJ. Neuropsychological sequelae of minor head injury. Neurosurgery 1983; 13(5): 529-33.
11. Bohnen N, Jolles J, Twijnsta MD. Neuropsychological deficits in patients with persistent symptoms six months after mild head injury. Neurosurgery 1992; 30(5): 692-6.
12. Moss NEG, Crawford S, Wade DT. Post-concussion symptoms: is stress a mediating factor? Clin Rehabil 1994; 8: 149-56.
13. Russell WR, Smith A. Post traumatic amnesia after closed head injury. Arch Neurol 1961; 5: 16-29.
14. Lishman WA. Physiogenesis and psychogenesis in the "post-concussional syndrome". Br J Psychiatry 1988; 153: 460-9.
15. Evans RW. The post concussion syndrome and the sequelae of head injury. Neurol Clin 1992; 10(4): 815-47.
16. Collin C, Wade DT, Davis S, Horne V. The Barthel ADL index: a reliability study. Int Disabil 1988; 10: 61-3.
17. McCauley SR, Levin HS, Vanier M, Mazaux J-M, Boake C, Clifton GL. The neurobehavioural rating scale-revised: sensitivity and validity in closed head injury assessment. J Neurol Neurosurg Psychiatry 2001; 71(5): 643-51.
18. Brown SA, McCauley SR, Levin HS, David Clifton GL. Factor Analysis of an Outcome Interview for Use in Clinical Trials of Traumatically Brain-Injured Patients: A Preliminary Study. Am J Phys Med Rehabil 2001; 80(3): 196-205.
]]>