Dres. Marisa Buglioli1, Oscar Gianneo2, Gustavo Mieres3
Resumen
El estudio de las modalidades de pago de la atención médica ocupa un lugar en cualquier proceso de reforma del sector salud. La modalidad de pago adoptada en un determinado sistema está en íntima relación con las principales características organizacionales del mismo y con los objetivos que persigue. Las relaciones existentes entre los diferentes actores, el usuario - beneficiario, el financiador y el proveedor se encuentran determinadas por la diferencia o la concordancia de los objetivos que persiguen y ello se refleja en la modalidad de pago predominante. El modelo adoptado es tanto un efecto de la organización del sistema sanitario en el que se desarrolla, como también un elemento determinante de algunas características predominantes del mismo. El diseño de modalidades de pago eficientes y que beneficien a todos los actores del sistema radica en la distribución equilibrada de los riesgos financieros considerando las ventajas y desventajas de cada modalidad.
Palabras clave: ECONOMÍA DE LA SALUD.
ANÁLISIS COSTO-BENEFICIO.
ORGANIZACIÓN Y ADMINISTRACIÓN.
COSTOS DE LA ATENCIÓN EN SALUD.
REFORMA EN ATENCIÓN DE LA SALUD - economía.
1. Prof. Adj. del Departamento de Medicina Preventiva y Social. Especialista en Administración de Servicios de Salud. Master en Economía de la Salud.
]]> 2. Ex Asistente de Dirección del Hospital de Clínicas. Adj. Dirección Administrativa del Centro Hospitalario Pereira Rossell y Médico del Fondo Nacional de Recursos. Especialista en Administración de Servicios de Salud.3. Adjunto a la Dirección de Unidades Asistenciales de Montevideo de ASSE. Especialista en Administración de Servicios de Salud.
Diplomado en Economía de la Salud.
Correspondencia: Dr. Oscar Gianneo.
Juan Rodríguez Correa 1462. Montevideo. Uruguay
E-mail: ogianne@mednet.org.uy
Presentado: 30/10/00.
Aceptado: 6/9/02.
Introducción
Hoy día es preocupación de quienes dirigen las instituciones de salud tanto en su nivel político como en el técnico-administrativo, los costos crecientes que tienen las prestaciones en salud. Es permanente la búsqueda de una mayor eficiencia sin bajar el nivel de prestaciones, es decir, sin modificar su efectividad. Sin lugar a dudas que son muchos los factores que intervienen, y de su manejo conjunto dependen los buenos resultados a alcanzar.
]]> El presente trabajo realiza una revisión de uno de los temas más importantes en la obtención de la eficiencia institucional, que presenta varias facetas y planos de análisis.Debatidas y cuestionadas según los actores, las formas de pago o modalidades de pago de la atención médica, especialmente en lo que se refiere al pago al profesional, ocupan un lugar en cualquier agenda en los procesos de reforma tanto en una perspectiva institucional o en el sector salud en su conjunto.
Sobre la base de la revisión y análisis pretendemos brindar una sistematización de los mecanismos predominantes, sus componentes, sus ventajas y desventajas desde una perspectiva económica considerando los riesgos financieros, las motivaciones e incentivos al desarrollo del trabajo, y el rendimiento para el conjunto del sistema o subsistema.
Los mecanismos de pago dentro del contexto del sector salud
La modalidad de pago adoptada en un determinado sistema está en íntima relación con las principales características organizacionales del mismo y con los objetivos que persigue. Por otra parte, las relaciones existentes entre los diferentes actores del sistema, que básicamente son el usuario, el ente financiador y el proveedor, se encuentran en gran medida determinadas por la diferencia o la concordancia de los objetivos que persiguen y ello se refleja en la modalidad de pago predominante. Es así que cualquiera sea la modalidad de pago que se adopte, la dificultad mayor estriba en alcanzar un equilibrio que garantice el bienestar de las tres partes involucradas(1), lo cual en los hechos resulta extremadamente difícil.
Según se evalúen y analicen, desde la óptica del usuario, del ente financiador o del prestador (en este caso el médico)(2), los juicios sobre los distintos mecanismos de pago pueden variar y hasta contraponerse, dependiendo del momento histórico y del contexto en que se desarrollan, y fundamentalmente en función de la perspectiva de análisis utilizada.
En este último sentido podemos afirmar, además, que existe una retroalimentación entre la organización del sistema y el modelo de retribución predominante. Si analizamos la evolución de los modelos de remuneración predominantes en diversos sistemas de salud, puede advertirse que el modelo adoptado es tanto un efecto de la organización del sistema sanitario en el que se desarrolla, como un elemento determinante de algunas características predominantes del sistema. La organización del sistema condiciona diferentes modalidades de retribución médica, que impactan de manera distinta sobre el grado de motivación del profesional. A su vez las diferentes modalidades de pago tienen distintos efectos sobre los niveles de producción y productividad de los servicios, sobre la calidad de las prestaciones y sobre el nivel de utilización de los recursos. Esto no quiere decir que el sistema de pago sea en sí mismo el responsable de la eficacia del modelo de atención ni de su funcionamiento eficiente(3). Otros factores interactúan. Se destaca el papel de los centros de enseñanza como determinantes de la forma en que los profesionales desarrollan sus actividades, dada la complejidad de las destrezas y habilidades que hacen a la práctica médica. Esto hace muy difícil a los servicios que utilizan estos recursos normatizar los procedimientos de trabajo en el nivel operativo. Se trata del comportamiento esperado en las organizaciones profesionales(4).
Mecanismos de pago y reformas en el sector salud
Si bien el estudio de los distintos mecanismos de pago a médicos y sus efectos sobre el sistema de salud no es nuevo, en los últimos años se ha producido un énfasis en su análisis en el contexto de los procesos de reforma del sector. Más allá del grado de avance de las reformas en los distintos países, en general estos procesos se sustentan en todos los casos en los principios de eficiencia, calidad técnica, equidad, sostenibilidad y participación social.
Cualquier proceso de reforma sectorial requiere la revisión y la adaptación de los mecanismos de pago vigentes al nuevo sistema y a los nuevos paradigmas en los que se basa. Por estas razones, la discusión en torno al tema de las modalidades de pago pasa por el análisis y la adopción de alternativas que resulten consistentes con los principios que sustentan ese proceso y que coadyuven de manera importante al logro de un sistema de salud con las características señaladas.
]]> Si es necesario tener en cuenta los principios que rigen la organización del sistema de salud, a la hora de analizar o proponer cambios en los mecanismos de pago vigentes, es muy importante considerar las particularidades propias del sector desde una perspectiva económica ya que es en este campo en el que se ponen más de manifiesto las influencias de las modalidades de retribución sobre el conjunto del sistema.Mercado sanitario y rendimiento
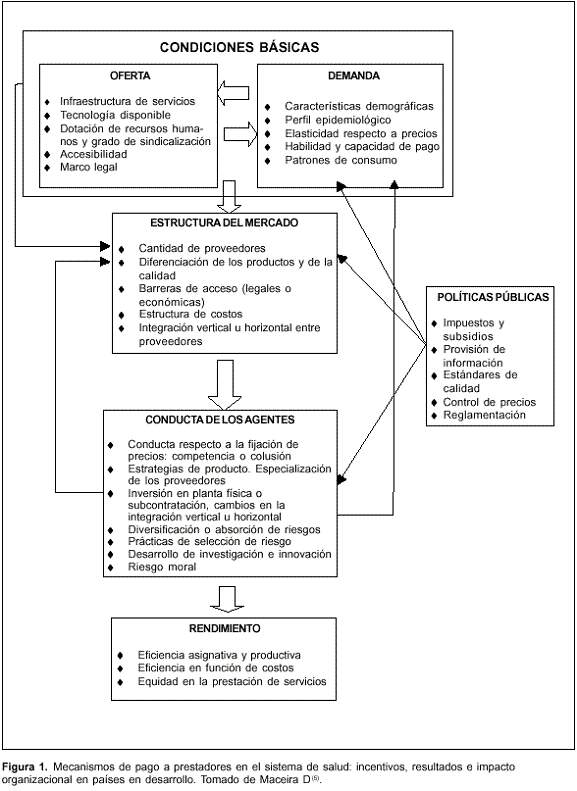
La estructura del mercado de la salud está en gran medida condicionada por la oferta de servicios y la demanda de atención de los usuarios. Dicha estructura a su vez promueve determinado comportamiento o conducta de los agentes económicos que consecuentemente dan lugar a un determinado nivel de rendimiento del sistema y sus efectores.
Este esquema de análisis, que constituye el denominado paradigma estructura - conducta - rendimiento(5) implica la existencia de una retroalimentación entre cada uno de estos componentes: la conducta de los agentes influye tanto sobre las condicionantes básicas de la oferta y la demanda como en la estructura del mercado dando lugar a modificaciones en ambos casos. En lo que refiere al mercado de la salud, a su vez, intervienen elementos externos que lo modulan y regulan y que están dados por las políticas públicas llevadas adelante desde el Estado. En la figura 1 pueden observarse los elementos principales que determinan cada uno de los componentes del mercado de la salud. Los mecanismos de pago a los médicos, en definitiva, están sujetos tanto a las variables determinantes de la oferta como de la demanda. En tanto generan un determinado incentivo para los médicos, inciden en el comportamiento de los agentes. Si se aplican estos mismos conceptos al mercado de trabajo médico, puede verse con mayor claridad la forma en que inciden la oferta y la demanda en la determinación de los mecanismos de pago a aplicar.
A todo lo señalado debe agregarse un hecho clave: dadas las imperfecciones del mercado de la salud el libre juego de la oferta y la demanda no asegura niveles de eficiencia. Un ejemplo muy relacionado con el tema de esta revisión es la existencia de asimetría de información entre el proveedor de servicios médicos y el usuario de los mismos, y también entre el proveedor con relación al financiador (esta última se profundiza en un contexto de separación de las funciones de financiación, compra y provisión). La decisión del usuario respecto al consumo de servicios sanitarios está en gran medida determinada por el médico o por la organización ya que los elementos de juicio para la toma de decisiones quedan en la órbita del conocimiento técnico-profesional. De esta forma, se establece una relación de agencia, en la que el agente principal -usuario-, transfiere al proveedor la decisión por la adquisición de un servicio, en el entendido de que basándose en sus conocimientos éste realizará la opción más beneficiosa para aquél. Este hecho desde el punto de vista económico resulta una contradicción por cuanto no es posible que en una relación de carácter económico uno de los agentes involucrados represente a la vez los intereses de ambas partes.
Mecanismos de pago
Modos de financiamiento y mecanismos de pago
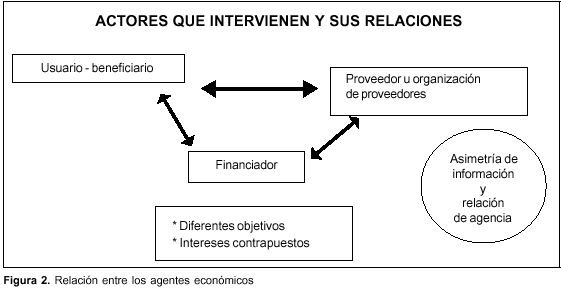
El análisis de los sistemas de remuneración médica no puede realizarse aisladamente sin considerar los mecanismos de financiamiento del sistema y de las organizaciones que lo componen. Como ejemplo claro de esto puede mencionarse que en ocasiones el médico actúa como proveedor individual del sistema y en estos casos la financiación de la prestación que brinda constituye su propia remuneración.
La transferencia de fondos implica el concurso de diferentes entidades o agentes que se representan en la figura 2. Los individuos o beneficiarios son los últimos financiadores del sistema de salud: a través del pago de las cotizaciones sociales, impuestos generales, primas de seguro o pagos directos a proveedores. El intermediador financiero (aseguradora) actúa como agente de retención de los aportes del usuario y paga a los proveedores. Los proveedores de servicios pueden identificarse como proveedores individuales (médicos) o institucionales (un hospital, un sanatorio). El sistema de reembolso se refiere a la relación monetaria entre el asegurador -se trate del Estado o del sector privado- y el proveedor de servicios, y es en este capítulo donde se enmarca el mecanismo de pago a los médicos. Se puede definir el mecanismo de pago a los médicos como la forma en que se retribuye al profesional por la prestación de un servicio.
]]>
Modos de pago en dos dimensiones: amplitud de incentivos y riesgos financieros
Los mecanismos de pago que se establecen entre dos agentes implican en todos los casos una definición acerca del objeto de remuneración. De esta forma, importa qué se remunera, quién efectivamente realiza el pago, y cómo se remunera, es decir quién determina el nivel de remuneración y bajo qué forma, lo cual constituye la modalidad organizativa del pago(6). Primero nos centraremos en la respuesta a la primera pregunta.
Cualquier sistema de reembolso o pago a los proveedores puede en forma sintética caracterizarse en función de dos dimensiones: por un lado la unidad de pago (cuáles son los servicios que se incluyen en el sistema de pago), y, por otro, cómo se distribuyen los riesgos financieros entre el comprador y el proveedor(7).
En cuanto a la unidad u objeto de pago, se tendrá un mayor incentivo a la eficiencia(*) en la medida en que el nivel de agregación de los servicios asistenciales incluidos en la contratación sea mayor. En la tabla 1 puede verse ejemplificado para el caso de las instituciones proveedoras, se trate de un hospital o un centro de atención primaria (AP).
En el caso de los médicos individuales se puede hacer un análisis similar (tabla 2)(6). Si se consideran las tres formas básicas (o puras) de remuneración puede evidenciarse un menor incentivo a la eficiencia en aquella modalidad que menos servicios agrega -pago por acto o servicio-, un incentivo que podría considerarse intermedio en el caso del salario, y uno mayor en un pago capitativo. En este último caso la posibilidad de adquirir ingresos adicionales estará determinada por la posibilidad de aumentar el número de individuos adscritos, pero no en incrementar la intensidad de recursos utilizados en cada individuo como sucede en la modalidad por acto. Existe abundante evidencia empírica sobre el tema(8,9).
El pago por los servicios comprende el pago por el acto (actos bien identificados y separados) y el pago según el problema de salud (actos agregados en procesos). Esta modalidad se adapta mal a un financiamiento por asignación presupuestal determinada a priori, siendo sensible a las fuertes tendencias inflacionarias que aumentan el número de actos y son difíciles de controlar a largo plazo. En suma, se entiende por pago por acto aquella fórmula de pago en la que la unidad de pago es la prestación asistencial individual.
En el caso del salario la unidad de pago es el recurso profesional en sí mismo. El pago del recurso depende de sus capacidades propias: características de los profesionales, formación, competencia, experiencia y especialización. Existe una libertad de ejercicio en los tiempos consagrados a desarrollar el trabajo, pero con un control administrativo de sus actividades por parte del organismo encargado del pago. Esta modalidad de pago es fácilmente compatible con un financiamiento prospectivo por asignación presupuestal porque permite prever con buen nivel de certeza cuál será el monto para el pago de las remuneraciones necesarias por un período de tiempo. Esto permite racionalizar los recursos en función de las disponibilidades. El pago por salario implica entonces el pago por el desempeño de una determinada función que a su vez se relaciona con determinada carga horaria. Se trata, pues, de una modalidad de pago cuya unidad de pago es la hora contratada del recurso.
]]> El pago por la responsabilidad sobre una población se denomina capitación y constituye el modo de remuneración más acorde con los roles originales de la práctica profesional. Otorga libertad en el desempeño profesional, no se relaciona con la producción de servicios pero establece parámetros de evaluación y de rendimiento en función de los resultados obtenidos sobre una población cubierta y ello permite adicionar al sistema mecanismos de estímulo que no necesariamente se relacionan con las remuneraciones. Es un sistema que se adapta bien a las asignaciones presupuestales a priori. El pago por capitación es entonces aquel que tiene por unidad de pago la persona inscrita bajo la responsabilidad sanitaria de un proveedor. El per cápita es el monto que se asigna a una persona con determinadas características por concepto de servicios sanitarios, con conocimiento a priori de cuáles servicios incluye y el tiempo considerado.El tema de los riesgos financieros se relaciona con la fijación de las tarifas para cada unidad de pago: cuanto mayor es la variabilidad de costos para una tarifa dada, mayor riesgo financiero se trasladará del financiador al proveedor. Por ejemplo, en el caso de un pago capitativo, el mayor riesgo se daría en una situación de tarifa única, donde el precio fuera igual al costo medio. Esta última situación se denomina pago prospectivo puro o sin ajustes. El menor riesgo para el proveedor se daría en una situación donde hubiere tantas tarifas como situaciones planteadas, lo que se produce con mayor frecuencia en los casos en que la unidad de pago es por servicio o acto.
Puede afirmarse que cada unidad de pago representa un determinado concepto de eficiencia, la elección de cualquiera de ellas constituye una señal para el proveedor en cuanto a cuál es el concepto de eficiencia que se desea estimular. Desde el punto de vista del proveedor cada una de las unidades de pago así como la heterogeneidad de costos por tarifa representan diferentes incentivos económicos.
Formas de pago mixtas
Sin duda, a lo largo de los años los tres mecanismos de pago descritos han sido objeto de muy diversas críticas y defensas. Esto es así por cuanto en relación a cada uno de ellos existen diferentes niveles de satisfacción de parte de los actores involucrados (usuarios, proveedores/médicos y financiadores). Estas diferencias en gran medida explican que en los hechos no exista prácticamente ningún sistema en el que haya un único mecanismo de remuneración, sino que, por el contrario, puede advertirse la coexistencia de más de uno. Otra de las consecuencias de los problemas que se desprenden de la utilización de cada una de las formas puras de remuneración fue el surgimiento de las llamadas formas mixtas: salario fijo más un componente variable por "buena práctica"(10) o, en otros casos, por productividad; y los sistemas capitativos ajustados por riesgo.
Las dos primeras modalidades implican el pago del salario más un componente variable relacionado con la adecuada práctica o la cantidad de "productos" obtenidos en relación a lo esperado, o ambos. Se intenta mejorar el estímulo económico al médico mediante la introducción de elementos de incentivo al maximizar beneficios mediante la mejora de la calidad y el incremento de las cantidades. Si bien esto mejora la eficiencia y en general la respuesta de los profesionales es buena, para el financiador implica introducir un concepto de gasto variable no predecible. Existen, además, dificultades en cuanto a la definición del concepto que se retribuye, ya que cualquiera sea el "producto" que se define, siempre se corre el riesgo de retribuir sólo un aspecto parcial de la actividad médica.
Las ventajas de un modelo capitativo pueden resumirse en la posibilidad de una mayor coordinación de las distintas instancias necesarias para proveer atención a los pacientes, debido a que se identifica un responsable (al que se le reembolsa el valor de la prima por adscrito) de brindar (directamente o a través de terceros) todos los servicios definidos en el contrato. También pueden reducirse las prestaciones innecesarias y promover una utilización adecuada de recursos. Pero puede tener como consecuencia que un excesivo recelo por controlar costos lleve a que en los casos más complejos no se presten todos los servicios necesarios para garantizar un nivel adecuado de asistencia, o que se seleccionen como adscritos las personas con menores riesgos de enfermedad, dependiendo del entorno de competencia, del marco regulatorio, así como de la facilidad con que los usuarios pueden pasar de un proveedor a otro(11).
Una capitación pura (sistema prospectivo) maximiza los dos tipos de incentivos: eficiencia y selección; y un reembolso que cubra en forma retrospectiva todo gasto incurrido (pago por acto o por servicio) minimiza ambos(12). Que una consecuencia directa de una tarifa única -no ajustada- sea la selección de riesgos(*) puede entenderse en la figura 3(13).
Ajuste por riesgo es el término que se emplea para caracterizar el ajuste de las primas según las características del afiliado(12). El objetivo perseguido consiste en hacer coincidir las primas con el coste esperado de los afiliados, reduciendo como consecuencia los incentivos a seleccionar riesgos(14-17).
(*) La selección se entiende como las acciones de los agentes económicos que actúan en ambas partes del mercado, destinadas a explotar la heterogeneidad de riesgos carentes de precio y a incumplir acuerdos de agrupación, con el resultado de que ciertos consumidores pueden no obtener la cobertura de aseguramiento sanitario que desean (Newhouse, 1999).
]]> Para poder potenciar los efectos positivos de ambos modelos -prospectivos y retrospectivos- se están promoviendo sistemas de pago mixtos o denominados de capitación parcial. Se intenta controlar el problema de la selección de pacientes y, además, incentivar la práctica adicional de ciertos servicios, aunque una consecuencia directa sea la existencia de cierta ineficiencia. La cuestión fundamental es cómo de parcial ha de ser el per cápita(18,19).Desde el punto de vista normativo, no existe una regla universal sobre la definición de la unidad de pago óptima: depende principalmente de los objetivos definidos por los compradores de servicios (Estado, etcétera). En el marco de un sistema nacional de salud se promueven cada vez más los modelos capitativos asociados a la atención integral de la población.
Sobre la distribución de los riesgos sería deseable que el proveedor asuma las consecuencias de la mayor o menor eficiencia alcanzada en la provisión de la unidad de pago. Pero se ha descrito anteriormente la existencia de un trade off entre eficiencia y selección.
Ventajas y desventajas de los distintos mecanismos de pago
El análisis de las variables consideradas hasta este punto permite visualizar con mayor claridad cuáles son las ventajas y desventajas que presentan cada una de las modalidades de pago, así como su efecto sobre la eficiencia (tabla 3).
El pago por acto es señalado por la mayoría de los autores como un sistema poco eficiente que estimula la sobreutilización de servicios y el gasto excesivo de recursos. Dado que la unidad de pago es el servicio o acto, existe un incentivo para el médico a maximizar sus beneficios mediante el incremento de los actos. Esto implica riesgos de inducción de demanda, de sobreindicación de prestaciones y consecuentemente de gastos crecientes. Como contrapartida, el importante estímulo económico que representa para el médico, da lugar a un alto rendimiento del profesional que además tiene una mayor libertad en el ejercicio de su profesión.
El pago por salario implica para los médicos un incentivo a minimizar "costos" (esfuerzos o dedicación horaria, o ambos) a partir de ingresos fijos y conocidos. Por otra parte, el salario fijo puede dar lugar a cierta indiferencia por el trabajo ya que presenta escasos estímulos para el profesional en la medida que no permite "premiar" la eficiencia. Desde otro punto de vista, el pago por salario puede estimular el desarrollo de estructuras organizativas rígidas y sobredimensionadas, a veces como consecuencia de presiones corporativas o gremiales que en definitiva afectan la eficiencia. Como ventajas, el salario constituye un mecanismo de pago que genera una menor utilización de recursos que el pago por acto y que posibilita la instrumentación de equipos de trabajo.
El pago por capitación aparece como un mecanismo de mayor eficiencia que los anteriores. Existe un traslado al médico de la responsabilidad por la eficiencia de la atención, lo cual se une a un mayor estímulo al desarrollo de actividades de carácter preventivo, una mayor continuidad en la atención y consecuentemente un menor uso de recursos. En contrapartida, el pago capitativo puede incentivar la selección de pacientes en base al riesgo. Esto significa que el proveedor selecciona y mantiene dentro de su cobertura sólo aquellos usuarios que tienen una baja probabilidad de utilización y consumo de recursos, dejando fuera de la misma a los pacientes de mayor riesgo. A esto se agregan como desventajas adicionales, la posibilidad de una infraprovisión de servicios y cierta indiferencia motivacional por parte del médico.
Las formas mixtas aparecen como alternativas que buscan por un lado potenciar las ventajas de cada modalidad "pura" y, por otro, minimizar sus consecuencias negativas sobre la eficiencia y la calidad(20,21).
]]> Otras dimensiones: forma organizacional del pagoA la hora de analizar el sistema de remuneraciones vigente en un sistema u organización es necesario tener en cuenta otros aspectos que trascienden el análisis exclusivo de la forma de pago. Es así que debe tenerse en cuenta cuál es la modalidad organizativa que adquiere la remuneración, o sea, cómo se remunera (quién determina el nivel de remuneración y bajo qué forma) y quién efectivamente realiza el pago (tabla 4). Teniendo en cuenta estos aspectos es posible alcanzar una tipología de los distintos sistemas de remuneración.
Esto supone tener en cuenta tres aspectos de análisis de los sistemas de remuneraciones, que conceptualmente están constituidos por:
- el proceso de determinar los precios o los valores de pago,
- quién asume la responsabilidad del mismo,
- qué método es el que se adopta para establecerlo.
El nivel de remuneraciones puede estar determinado por tres mecanismos: por el mismo profesional; por negociación entre los profesionales -de forma individual o colectiva- y el organismo pagador; o por decisión administrativa del órgano que asume el pago.
La organización del pago puede desarrollarse de las siguientes formas: es asumido por el usuario, pero pueden existir mecanismos de reembolso totales o parciales otorgados por un tercer pagador; el pago es asumido por un intermediador financiero (tercer pagador), por ejemplo un fondo público o empresas privadas aseguradoras; el pago es asumido por la organización que emplea el recurso, que es la forma más común de remuneración en el caso de recursos humanos empleados en un hospital o en instituciones privadas sin fines de lucro que asumen sistemas de prepago.
Las modalidades organizacionales que resultan de la combinación de las formas de determinar el nivel de remuneraciones y la organización del pago constituyen 15 arquetipos diferentes que se observan en la tabla 5.
]]>
Se puede observar que se establece una escala entre el tipo 1 y 15, desde el pago totalmente determinado por el profesional y asumido en forma completa por el usuario coincidente con el desarrollo de una práctica profesional esencialmente liberal, al pago totalmente definido por decisión administrativa y asumido por la organización empleadora que se ve en los sistemas fuertemente centralizados de organización.
Un elemento adicional de análisis, complementario del modelo anterior descrito, es la consideración sobre la finalidad lucrativa o no lucrativa que tengan las instituciones y las organizaciones de salud, lo cual puede influir en la modalidad organizativa del pago asumida(22,23).
Contexto nacional y conclusiones
Se han presentado someramente las relaciones existentes entre los diferentes agentes de un sistema en términos de la relación económica que se establece entre los mismos, y se han descrito sucintamente los mecanismos de pago más frecuentes y los efectos que pueden tener sobre la eficiencia institucional y del sistema en su conjunto.
Cabe ahora realizar algunas consideraciones acerca de cómo operan los mismos en el contexto de la realidad del sistema sanitario nacional, sin pretender abarcar la totalidad de las situaciones observables en nuestro medio.
Primeramente debe tenerse en cuenta cuáles son los mecanismos de pago predominantes en el país. En ese sentido, dentro de los mecanismos de pago a proveedores, resulta claro que el pago por acto y el pago por salario resultan las formas más frecuentes y predominantes, en tanto el pago por capitación se observa, aunque sólo de manera formal, a nivel de la Unidad de Medicina Familiar de la Administración de Servicios de Salud del Estado (ASSE) y en algunos modelos de pago asumidos por algunas instituciones privadas en donde existen ajustes en base a una población afiliada captada y se modifica en la medida que se modifica la misma.
El otro elemento claramente observable es la coexistencia de distintos mecanismos de pago al interior de un mismo tipo de organización aun tratándose de un mismo prestador.
Para entender la implicancia de los distintos mecanismos de pago en el contexto nacional se considerarán las situaciones de las instituciones de asistencia médica colectiva (IAMC), de ASSE y del Fondo Nacional de Recursos (FNR), en tanto representan los efectores de mayor importancia en términos de cobertura y nivel de gasto.
Situación de las IAMC
]]> Para entender cómo operan estos elementos al interior de las IAMC debe realizarse necesariamente un ejercicio que contemple la doble dimensión que estas instituciones tienen en tanto aseguradoras y prestadoras de servicios.Las IAMC como seguros de salud
Las IAMC funcionan como aseguradoras en un contexto fuertemente regulado en el que los usuarios individuales contratan un seguro que incluye un único plan de carácter integral que abarca un paquete de prestaciones de complejidad diversa.
La regulación del mercado de seguros de las IAMC implica la determinación a cargo del Estado del valor máximo de la prima. De esta manera se trata de evitar la discriminación de precios al alza según riesgo. Si bien las IAMC pueden discriminar precios hacia abajo, esta posibilidad se ve reducida en razón del mecanismo de pago vigente para los usuarios que contratan el seguro a través de los mecanismos de seguridad social. El valor de la prima, en estos casos, varía en relación directa al valor promedio de las primas contratadas por los usuarios individuales, con lo cual la reducción del precio del seguro de los usuarios individuales supone a su vez una reducción del valor de la prima de los usuarios a través del Banco de Previsión Social (BPS).
En este contexto, la asimetría de información que opera a favor del usuario en su relación con la aseguradora, es asumida por la IAMC como un riesgo que le viene dado.
Cuando el contratante es el BPS la situación es básicamente la misma que la descrita anteriormente ya que la única diferencia estriba en que existe un tercer actor, el BPS, que "contrata" en representación de sus beneficiarios.
Por otra parte, para cumplir con las prestaciones que integran el paquete contratado por los afiliados, la IAMC "seguro" contrata los servicios de diferentes proveedores tanto sean estos individuales (médicos), grupales (equipos médicos) o institucionales (empresas proveedoras de técnicas de diagnóstico y tratamiento)(*).
La forma de contratación de los proveedores resulta de extrema importancia para el seguro ya que de la modalidad de pago predominante dependerá el mayor o menor riesgo financiero que asuma la IAMC.
En los hechos es posible observar al interior de las IAMC la coexistencia de dos modalidades de pago que suponen diferente riesgo para las instituciones: por salario y por acto. El incremento del peso relativo del gasto derivado del pago por acto a partir de la modificación de sus valores en 1993 ha puesto de manifiesto el efecto que este mecanismo de retribución tiene en la gestión de las empresas(**).
Al pago por acto de la actividad quirúrgica se agrega generalmente esta misma modalidad en los actos contratados a terceros sobre todo por técnicas de diagnóstico y tratamiento.
]]> En suma, las IAMC se financian como seguros en un contexto fuertemente regulado y contratan proveedores mediante diversas modalidades de pago, pero con un fuerte componente de pago por acto. Esto hace que el seguro asuma por un lado el riesgo derivado de la asimetría de información con el usuario, y, por otro, un riesgo financiero elevado por el pago por acto de un componente importante de las actividades asistenciales que financia (figura 4).Las IAMC como prestadoras de servicios
Cuando se analiza esta situación desde la óptica de la IAMC como prestador de servicios se observa que el modo de financiamiento de las instituciones es en base a una cápita que o bien abona el afiliado individual o bien lo hace el BPS para sus beneficiarios.
Debe tenerse presente que el paquete de prestaciones contratado es de carácter integral pero su composición no es taxativa y de hecho el devenir de la práctica médica es el que determina la incorporación de técnicas al paquete. Esto agrega un elemento más de incertidumbre para la IAMC como proveedor por cuanto la incorporación de nuevas técnicas al paquete -que no significa en general la salida de otras-, da lugar a un incremento paulatino y sostenido de prestaciones, generalmente de alta complejidad, que se deben brindar sin que se modifique o adecue el precio de la cápita.
El riesgo financiero de la capitación se transfiere entonces a la IAMC (figura 3).
Situación en la Administración de Servicios de Salud del Estado
La modalidad tradicional del pago a proveedores en el contexto de los servicios de ASSE es el salario. Se ha mencionado dentro de las desventajas observables en esta modalidad la existencia de un incentivo a minimizar "costos" por parte del proveedor (esfuerzos o dedicación horaria, o ambos) a partir de ingresos fijos y conocidos. Este incentivo negativo se ve potenciado si el nivel de remuneración es bajo, lo cual se verifica a nivel de los servicios de ASSE.
Estos elementos deben, además, contextualizarse en relación a las formas de financiamiento de los servicios de ASSE, que de forma habitual se ha verificado en base a presupuestos históricos de carácter retrospectivo.
]]> Ambos aspectos, por un lado un sistema de financiamiento retrospectivo y, por otro, una modalidad de pago predominante por salario con nivel de pago muy bajo, operan como incentivos negativos a la eficiencia.Como alternativa a estos efectos, se han implementado cambios en la modalidad de pago en algunos servicios mediante la transferencia de recursos a organizaciones de carácter privado, comisiones de apoyo, que posibilita la implementación de sistemas de contratación diferentes a los que por la normativa vigente se encuentra obligado ASSE. Esto permitió introducir una forma de pago mixta que si bien mantiene el carácter de pago por salario se encuentra ajustada por presentismo e incluye mejores niveles de remuneración.
Situación del Fondo Nacional de Recursos
El Fondo Nacional de Recursos se financia mediante dos mecanismos diferentes. La cobertura de los usuarios del sector privado se realiza en base a una prima o cápita que aporta: el afiliado a las IAMC, el afiliado a determinados seguros parciales integrales o el BPS para los afiliados a través de la seguridad social. En tanto, la cobertura de los usuarios del sector público, Ministerio de Salud Pública - ASSE, se realiza mediante un pago contra acto en donde el Ministerio de Economía aporta por los actos correspondientes realizados a esta categoría de usuarios.
La modalidad de pago del FNR a los prestadores, institutos de medicina altamente especializada (IMAE) es fundamentalmente por acto realizado en base a aranceles fijos, existiendo algunas escasas situaciones en donde se mantiene un pago en base a gastos generados.
Las dos modalidades de financiamiento tienen distinta significación sobre todo si se las analiza en relación a la modalidad de pago mediante la cual el FNR paga a los IMAE.
El financiamiento en base a una cápita de valor único da lugar a un aumento del riesgo financiero en que incurre el seguro. A esto se agregan las desventajas propias de la modalidad de pago por acto en términos de eficiencia.
Sin duda, la modalidad de financiamiento por acto aplicada para los beneficiarios del sector público no genera los mismos problemas para el FNR, ya que incurrirá en un gasto equivalente a la financiación. Sin embargo, desde el punto de vista general del sistema, esta modalidad da lugar a la inexistencia de incentivos a la eficiencia al interior del FNR, ya que el riesgo financiero se transfiere del proveedor al FNR y de éste al financiador, el Ministerio de Economía y, en última instancia, a la población (figura 5).
]]> SummaryThe ways that medical fee-paying take place, play an important role in any reform process of the health sector and are closely related to the main characteristics of the organization and its objectives. Relations between users, financiers, providers are determined by the existing differences or agreements with the objectives they aim at, they are reflected in a predominant way of stating medical-fees. The model chosen is both an effect of the health sector organization and a determinant factor of some of its predominant characteristics. The design of medical fee-paying models that include cost-effectiveness relations depends on a balanced distribution of financial risks considering advantages and disadvantages for each way.
Résumé
L'analyse des moyens de paiement de l'assistance médicale a une place considérable dans toute réforme du domaine de la santé. Les modalités de paiement adopté dans un système déterminé est en étroite relation avec les caractéristiques organisationnelles de celui-ci et avec les buts visés. Les relations qui existent parmi les différents protagonistes sont déterminées par la différence ou la concordance des objectifs visés et cela se fait évident dans la modalité de paiement établie. Le modèle adopté est soit un effet de l'organisation du système sanitaire où il agit, soit un élément déterminant de certaines de ses caractéristiques essentielles. Le modèle des formes de paiement efficaces et qui sont convenables pour tous les acteurs du système, se base sur la distribution équilibrée des risques économiques tout en considérant les avantages et les désavantages de chaque modalité.
Bibliografía
1. Canitrot C. Sistemas de retribución al médico. In: Medicina Administrativa. Buenos Aires: Centro de Investigación y Adiestramiento en Salud Pública, 1968: 96-100.
2. Sonis A, Neri A, Feld S. Medicina Sanitaria y Administración de Salud. 2ª ed. Buenos Aires: El Ateneo, 1985: 418p, v.2.
3. Ferrara F, Acebal E, Paganini J. Medicina de la Comunidad. 2ª ed. Buenos Aires: Intermédica, 1976: 362p.
4. Mintzberg H. Diseño de Organizaciones Eficientes. Buenos Aires: El Ateneo, 1994: 160-2.
5. Maceira D. Mecanismos de pago a prestadores en el sistema de salud: incentivos, resultados e impacto organizacional en países en desarrollo. Bethesda: Partnerships for Health Reform, 1998: 12-13. (Mimeo).
6. Contandriopoulos AP, Champagne F, Baris E. Le rémunération des prossionnels de santé. J Economie Médicale 1993; 11(7/8): 405-42.
7. Pellisé L. Sistema de pago óptimo en el sector sanitario. In: Del Llano J, Ortún V, Martín JM, ed. Gestión Sanitaria: innovaciones y desafíos. Barcelona: Masson, 1998: 49-64.
8. Chalkley M, Malcomson JM. Contratos en el National Health Service. In: Ibern P, ed. Incentivos y contratos en los servicios de salud. Barcelona: Springer, 1999: 49-62.
9. Peiró S, Meneu R, Roselló M. Pago prospectivo por caso y duración de la estancia en hospitales privados concertados. Med Clín (Barc) 1993; 100: 372-4.
10. Donaldson C, Gerard K. Countering doctor moral hazard. In: Economics of health care financing: the visible hand. London: Mac Millan, 1993: 101-15.
11. Barnum H, Kutzin J, Saxenian H. Incentives and provider payment methods. Int J Health Plann Manage 1995; 10(1): 23-45.
12. Newhouse J. Sistema de pago a planes de salud y proveedores: eficiencia en la producción versus selección. In: Ibern P, ed. Incentivos y contratos en los servicios de salud. Barcelona: Springer, 1999: 87-125.
13. Kronick R, Dreyfus T, Lee L, Zhou Z. Diagnostic risk adjustment for Medicaid: the disability payment system. Health Care Financ Rev 1996; 17(3): 7-33.
14. Hornbrook MC, Goodman MJ. Chronic disease, functional health status, and demographics: a multi-dimensional approach to risk adjustment. Health Serv Res 1996; 31(3): 283-307.
15. Newhouse JP, Sloss EM, Manning WG (Jr), Keeler EB. Risk adjustment for a children´s capitation rate. Health Care Financ Rev 1993; 15(1): 39-54.
16. Rice N, Dixon P, Lloyd DC, Roberts D. Derivation of a needs based capitation formula for allocating prescribing budgets to health authorities and primary care groups in England: regression analysis. BMJ 2000; 320(7230): 284-8.
17. Buglioli M, Ortún V. Sistemas de ajuste por riesgo. Rev Med Uruguay 2000; 16: 123-32.
18. Newhouse JP. Risk adjustment: where are we now? Inquiry 1998; 35(2): 122-31.
19. Robinson JC. Blended payment methods in physician organizations under managed care. JAMA, 1999; 282(13): 1258-63.
20. Gosden T, Forland F, Kristiansen IS, Sutton M, Leese B, Giuffrida A, et al. Capitation, salary, fee-for-service and mixed systems of payment: effects on the behaviour of primary care physicians. Cochrane Effective Practice and Organization of Care Group. Oxford: Cochrane Database of Systematic Reviews. Essue 4, 2002.
21. Gray B. Do Medicaid physician fees for prenatal services affect birth outcomes? J Health Econ 2001; 20(4): 571-90.
22. Silverman EM, Skinner JS, Fisher ES. The association between for-profit hospital ownership and increased Medicare spending. N Engl J Med 1999; 341(6): 420-6.
23. Sloan FA, Picone GA, Taylor DH, Chou SY. Hospital ownership and cost and quality of care: is there a dime's worth of difference? J Health Econ 2001; 20(1): 1-21.
]]>