ARTíCULO ORIGINAL
Anestesia subaracnoidea con ropivacaína hiperbárica versus bupivacaína hiperbárica asociadas a fentanilo para operación cesárea de urgencia.
Ensayo clínico controlado con asignación aleatoria
Mariana González Vásquez, Nicolás Calderon, Guillermo Metz, Mariano Szwarc
RESUMEN
Introducción: se comparó la anestesia subaracnoidea con ropivacaína hiperbárica y bupivacaína hiperbárica ambas asociadas a fentanilo en pacientes sometidas a operación cesárea de urgencia. Se utilizaron dosis menores a las estudiadas hasta el momento, pero más adecuadas a las recomendadas en la actualidad.
Objetivos: se buscó comparar los dos tipos de anestésico local analizando su incidencia en el bloqueo motor, como en el comportamiento hemodinámico intraoperatorio posterior a la administración subaracnoidea de las soluciones en estudio, y describir la frecuencia de efectos adversos asociados al procedimiento.
Método: el estudio realizado es un ensayo clínico controlado con asignación aleatoria, multicéntrico, en pacientes embarazadas de término (37 a 41 semanas de embarazo), ASA I o II, entre 18 y 40 años que recibieron bupivacaína hiperbárica 10 mg más fentanilo 20 mg (grupo 1) o ropivacaína hiperbárica 15 mg más fentanilo 20 mg (grupo 2), por vía intratecal. Todas las drogas utilizadas en el presente protocolo se encuentran aprobadas por la ANMAT. Evaluando bloqueo motor, hemodinamia y efectos adversos. ]]>
Resultados: no hubo diferencias significativas en cuanto a edad, talla, peso, edad gestacional y tiempo quirúrgico. La ropivacaína –suministrada en dosis equipotentes en relación con la bupivacaína– mostró un menor potencial en la prolongación del bloqueo motor. El grupo bupivacaína enseñó una mayor incidencia de hipotensión –con una significación de p= 0,02– en relación con la ropivacaína. Estos hallazgos se confirman a través de las diferencias en cuanto a la administración de efedrina requerida para cada uno de los grupos: más de 25% mayor para el grupo bupivacaína. Otros efectos adversos no presentaron significancia estadística.
Conclusión: tanto la ropivacaína como la bupivacaína proporcionan seguridad y calidad en pacientes sometidas a operación cesárea de urgencia. Sin embargo, la ropivacaína presenta mayor eficiencia debido a la menor incidencia de complicaciones hemodinámicas y a una recuperación más rápida del bloqueo motor.
Palabras clave:
ROPIVACAíNA
BUPIVACAíNA
ANESTESIA SUBARACNOIDEA
ANESTESIA PARA CESáREA
SUMMARY
Introduction: we compared hyperbaric ropivacaine with hyperbaric bupivacaine in subarachnoid anesthesia, both associated to fentanyl, in patients subject to urgent cesarean section. The doses used were lower than those studied so far but more adequate than those currently recommended. ]]>
Objectives: we compared the two types of local anesthesia and analyzed their effect on motor block and on hemodynamic performance during the surgery after the subarachnoid administration of the solutions under study; at the same time we described the frequency of adverse effects associated to this procedure.
Method: the study performed consisted of a multicenter randomized controlled clinical trial, in term pregnant patients (37 to 41 weeks pregnant), ASA I or II, between 18 and 40 years of age, who received intrathecal hyperbaric bupivacaine 10 mg plus 20 mcg fentanyl (Group 1) or intrathecal hyperbaric ropivacaine 15 mg plus 20 mcg fentanyl (Group 2). All drugs used in this protocol are approved by the A.N.M.A.T (National Administration of Drugs, Foods and Technology). Motor block, hemodynamics and adverse effects were evaluated.
Results: there were no significant differences in terms of age, size, weight gestational age and surgical time. Ropivacaine -administered in equipotent doses in relation with bupivacaine- showed a lower potential in the prolongation of motor block. The bupivacaine group evidenced a higher incidence of hypotension - with a significant p= 0,02- compared to ropivacaine. These findings are confirmed by the differences in the administration of ephedrine required for each group: more than 25% higher for the bupivacaine group. Other adverse effects were not statistically significant.
Conclusion: both ropivacaine and bupivacaine provide safety and quality in patients undergoing urgent cesarean section. However, ropivacaine proves to be more efficient due to lower incidence of hemodynamic complications and a rapid recovery from motor block.
Key words:
ROPIVACAINE
BUPIVACAINE
SUBARACHNOID ANESTHESIA ]]>
ANESTHESIA FOR CESAREAN SECTION
RESUMO
Introdução: comparou-se a anestesia subaracnóidea com ropivacaína hiperbárica e bupivacaína hiperbárica ambas associadas à fentanil em pacientes que foram à cesariana de urgência. Utilizaram-se doses menores as estudadas até o momento, porêm mais adequadas às recomendadas na atualidade.
Objetivos: procurou-se comparar os dois tipos de anestésicos locais analisando o bloqueio motor, comportamento hemodinâmico intra-operatório posterior a administração subaracnóidea das soluções em estudo e descrever a frequência de efeitos adversos associados ao procedimento.
Método: O estudo realizado é um ensaio clinico controlado e aleatório, multicêntrico, em pacientes grávidas a termo (37 a 41 semanas de gravidez), ASA I ou II, dentre 18 e 40 anos que receberam bupivacaina hiperbarica 10 mg + fentanil 20 µg (Grupo 1) ou ropivacaina hiperbarica 15 mg + fentanil 20 µg (Grupo 2), por via intratecal. Todas as drogas usadas no presente protocolo se encontram aprovadas pela A.N.M.A.T. avaliando o bloqueio motor, hemodinâmica e efeitos adversos.
Resultados: não houve diferenças significativas quanto à idade, estatura, peso, idade gestacional e tempo cirúrgico. A ropivacaina (administrada em dose equipotente em relação a bupivacaina), mostrou um menor potencial no tempo de bloqueio motor. O grupo bupivacaina apresentou maior hipotensão (p =0.02) em relação a ropivacaina. Estes resultados se confirmam através da diferença de administração de efedrina requerida para cada um dos grupos: mais de 25 % a mais para o grupo bupivacaina. Outros efeitos adversos não aprestaram significância estatística.
Conclusão: as duas soluções, ropivacaina e bupivacaina, proporcionaram segurança e qualidade em pacientes em que se realizou cesarianas de urgência. Entretanto, a ropivacaina apresentou maior eficiência devido à menor incidência de complicações hemodinâmicas e uma recuperação mais rápida do bloqueio motor.
Palavras chave: ]]>
ROPIVACAINA
BUPIVACAINA
ANESTESIA SUBARACNóIDEA
ANESTESIA PARA CESARIANAS
INTRODUCCIóN
La historia de la anestesia subaracnoidea comienza en el año 1898, cuando Bier describe la primera administración de un anestésico local en el neuroeje. Durante esos primeros años se produjeron más avances en la anestesia subaracnoidea que en la epidural, por varias razones. En primer lugar, el único anestésico local disponible hasta 1904, cuando se sintetizó la procaína, era la cocaína, que se ajustaba mejor a la anestesia subaracnoidea que a la epidural, debido a los efectos secundarios sistémicos que se producían a las dosis requeridas para cada uno. Segundo, el equipo disponible para los bloqueos neuroaxiales estaba a favor de la anestesia raquídea, pues el criterio de valoración principal, que era y continúa siéndolo hasta hoy, la salida de líquido cefalorraquídeo (LCR), se hallaba mejor definido y no requería las jeringas de cristal y las agujas sofisticadas necesarias para la anestesia epidural. Desde entonces se han desarrollado muchos anestésicos locales y se han usado con éxito y seguridad razonable.
La anestesia subaracnoidea tiene por objetivo la aplicación de drogas en dicho espacio, capaces de bloquear la conducción de los impulsos nerviosos en las raíces nerviosas, de manera homogénea, temporal y reversible, eliminando así la sensibilidad y motilidad de un área determinada, generalmente medida por dermatomas, que se definen como segmentos de piel que están en relación con un territorio pertinente de una raíz nerviosa raquídea. Entre los fármacos principalmente empleados para alcanzar este objetivo se encuentran los anestésicos locales (1).
]]> La mayor parte de los anestésicos locales se unen a la subunidad alfa de los canales de sodio de la membrana de las fibras nerviosas y bloquean el canal dependiente de voltaje desde el interior de la célula, previniendo la activación posterior del canal e interfiriendo con el gran influjo transitorio de sodio relacionado con la despolarización de la membrana. No todas las fibras nerviosas se afectan igual con los anestésicos locales. La sensibilidad del bloqueo está determinada por el diámetro axonal, grado de desmielinización, y otros factores anatómicos y fisiológicos. El menor diámetro de la fibra y la falta de mielina aumentan la sensibilidad a los anestésicos locales, por tanto la sensibilidad nerviosa es autonómica > sensitiva > motora (2).La molécula típica de un anestésico local contiene una amina terciaria unida por medio de una cadena intermedia a un anillo aromático sustituido. La amina terciaria es una base. La cadena contiene una unión éster o amida, y en virtud de esta unión es que se clasifican en aminoésteres o aminoamidas. En los últimos años los anestésicos locales tipo aminoamidas representan el grupo más importante debido a sus características físico-químicas tales como una alta liposolubilidad, que le confiere mayor potencia, alto porcentaje de unión a proteínas, proporcionándole mayor duración del bloqueo, y su alto pKa le confiere un período de latencia prolongado. Las aminoamidas de última generación (bupivacaína, ropivacaína y levobupivacaína) producen un bloqueo de tipo diferencial, es decir, un predominio del bloqueo sensitivo sobre el motor, aproximándose a lo que sería un anestésico local ideal (3).
La bupivacaína, que hace su aparición en el mercado como una mezcla racémica en 1963, es una base débil con un pH de 5,5 - 6,0 y un pKa de 8,1, lo que le confiere un período de latencia prolongado de hasta 20 minutos y posee una alta liposolubilidad, lo que la coloca como uno de los anestésicos locales más potentes. Posee una duración del bloqueo de hasta tres horas por su alto índice de unión a proteínas, básicamente a la alfa-glicoproteína ácida, como todas las aminoamidas. El bloqueo conseguido con bupivacaína es un bloqueo de tipo diferencial (4).
La ropivacaína fue aprobada por la FDA en 1996 y recientemente fue aprobada para su uso en el espacio subaracnoideo. Su estructura química la describe como una aminoamida con características fisicoquímicas, como el pKa y la unión a proteínas, similares a la de la bupivacaína. Su liposolubilidad, en cambio, es de dos o tres veces menor, por lo que se acumula menos en el tejido graso; estas características le permiten tener una mayor fracción de fármaco libre para su efecto clínico y posee una vida media de eliminación más corta y un volumen de distribución menor que la bupivacaína (5).
Para incrementar la efectividad de la anestesia subaracnoidea se han utilizado diferentes aditivos con poder analgésico para disminuir las dosis de anestésicos locales, sin modificar la calidad anestésica. Dentro del grupo de fármacos aditivos encontramos, entre otros, a los opioides, los cuales fueron usados en la anestesia subaracnoidea después del descubrimiento de receptores para estas sustancias en la médula espinal. Tienen la propiedad de disminuir los impulsos nociceptivos aferentes de las fibras Ad y C (6).
Entre los opioides de uso terapéutico, los lipofílicos tienen un perfil clínico más favorable por su rápido inicio de acción (minutos); duración intermedia (de 1 a 4 horas) y bajo riesgo de depresión respiratoria secundaria a su dispersión rostral. El fentanilo y sufentanilo son los más comúnmente usados en anestesia intratecal. El fentanilo es el menos liposoluble de los dos y por eso mantiene una modesta selectividad cuando se aplica en este espacio. Se ha demostrado que la adición de 10 a 25 mg de fentanilo aumenta el éxito de la anestesia espinal y permite el uso de hasta 20% menos de la masa del anestésico local, produciendo un efecto analgésico sinérgico para dolor somático y visceral, sin incrementar el bloqueo simpático ni prolongar la duración del bloqueo motor. Estudios clínicos dosis-respuesta indican que el fentanilo por encima de 25 mg aumenta los efectos colaterales, tales como prurito, retención urinaria y depresión respiratoria sin mejorar su efecto analgésico (7).
Desde hace muchos años se vienen estudiando otros elementos que influyen en la calidad del bloqueo subaracnoideo, como, por ejemplo, la baricidad. La baricidad de una solución anestésica, definida como la relación entre la densidad (masa/volumen) de dicha solución y la densidad del LCR, la cual tiene un valor promedio de 1,0003 +/- 0,0003 g.ml–1 a 37°C. Esta relación es la que define a una solución como hipobara, si su densidad es menor que la del LCR; isobara, si es igual, e hiperbara, si su densidad es mayor (7).
Las soluciones hiperbáricas se preparan con la mezcla del anestésico local en dextrosa al 5%-10%. La cantidad de dextrosa dará la baricidad de la solución. La densidad es importante para determinar la diseminación del anestésico local y como consecuencia la altura o nivel sensitivo del bloqueo (7).
La adición de dextrosa a la ropivacaína mejora la calidad del bloqueo sin aumentar la dosis requerida, así como acorta el tiempo de acción, de recuperación del bloqueo motor y una alta diseminación cefálica (8).
]]> Chung y colaboradores, comparando ropivacaína hiperbárica (18 mg) y bupivacaína hiperbárica (12 mg) sin la utilización de opioides, demostraron que la ropivacaína hiperbara produce una anestesia de características similares a la de la bupivacaína con una menor duración del bloqueo sensitivo y motor (9).En un estudio posterior de los mismos autores, el fentanilo intratecal añadido a ropivacaína hiperbárica para cesárea electiva demuestra que la adición de opioides a los anestésicos locales mejora la calidad de la anestesia subaracnoidea (10).
Otro estudio, utilizando fentanilo asociado a ropivacaína, llega a la conclusión de que la adición de fentanilo prolonga la duración de la analgesia en el posoperatorio inmediato (11).
Wildsmith y colaboradores realizaron un estudio comparando soluciones isobáricas e hiperbáricas de ropivacaína 0,5%, demostrando que la adición de glucosa disminuye la latencia, aumenta la fiabilidad del bloqueo y la velocidad de recuperación del mismo (12).
Carvalho y colaboradores realizaron un estudio comparativo entre ropivacaína 0,5% y bupivacaína 0,5%, ambas hiperbáricas, en anestesia subaracnoidea en dosis equipotentes, comparando las características clínicas en cirugías electivas de miembros inferiores, perineales y herniorrafias. Llegaron a la conclusión de que la potencia de la ropivacaína hiperbárica es aproximadamente la mitad de la potencia de la bupivacaína hiperbárica (13).
Las mezclas hiperbáricas aportan una mejor predicción del nivel de bloqueo sensitivo y más rápida recuperación del bloqueo motor, lo que le permite a la paciente una deambulación precoz. Además, la adición de dextrosa, al mejorar la calidad del bloqueo, permite disminuir la masa del anestésico local empleado.
JUSTIFICACIóN
Si bien otros estudios compararon el comportamiento de la anestesia subaracnoidea con ropivacaína hiperbárica más fentanilo versus bupivacaína hiperbárica más fentanilo en pacientes sometidas a operación cesárea, utilizaron dosis más elevadas a las recomendadas actualmente. El presente estudio comparó ambos fármacos en dosis menores a las estudiadas hasta el momento pero más adecuadas a las recomendadas en la actualidad. Además, los estudios previos se realizaron sobre cesáreas programadas y el presente trabajo se realizó en cesáreas de urgencia (14).
]]>OBJETIVOS
El objetivo general de este ensayo clínico fue comparar los resultados de la anestesia subaracnoidea con bupivacaína hiperbárica y ropivacaína hiperbárica asociadas a fentanilo en pacientes sometidas a operación cesárea de urgencia. Analizaron la duración del bloqueo motor, comparando el bloqueo motor a los 6 minutos y a la hora de haber realizado la técnica anestésica, como así también el comportamiento hemodinámico intraoperatorio posterior a la administración subaracnoidea de las soluciones en estudio. Describir la frecuencia de efectos adversos asociados al procedimiento.
Los objetivos de la investigación se definieron de la siguiente manera.
GENERAL
Comparar la anestesia subaracnoidea con bupivacaína hiperbárica y ropivacaína hiperbárica asociadas a fentanilo en pacientes sometidas a operación cesárea de urgencia.
ESPECíFICOS
Principal
1. Analizar la duración del bloqueo motor en ambos grupos.
Secundarios
]]> 1. Comparar el bloqueo motor a los 6 minutos y a la hora de administrada la solución anestésica.2. Comparar el comportamiento hemodinámico luego de la administración subaracnoidea de las soluciones anestésicas durante el intraoperatorio.
3. Describir la frecuencia de efectos adversos asociados a los anestésicos locales empleados.
SUJETOS Y MéTODOS
Una vez aprobado por los comités de ética de los hospitales Ramón Sardá y Juan Fernández del Gobierno de la Ciudad Autónoma de Buenos Aires, se realizó un ensayo clínico controlado con asignación aleatoria, multicéntrico, en mujeres embarazadas de término, ASA I y II, de entre 18 y 40 años, sin contraindicaciones de anestesia subaracnoidea, sometidas a operación cesárea de urgencia que no recibieron previamente analgesia para parto. Los criterios de exclusión fueron: negativa de la paciente al estudio o al bloqueo; contraindicación de bloqueo subaracnoideo; embarazo múltiple, preeclampsia o eclampsia, acretismo placentario, desprendimiento de placenta, rotura uterina, procidencia de cordón, sufrimiento fetal agudo y obesidad mórbida (BMI> 30 al inicio del embarazo).
El estudio se llevó a cabo entre los meses de julio de 2011 y abril de 2012. Las pacientes se asignaron a dos grupos, cada uno de 30 pacientes:
Grupo 1: bupivacaína isobárica 0,5% 10 mg (2 ml) más solución dextrosada al 25% 250 mg (1 ml). Fentanilo 20 mg.
Grupo 2: ropivacaína isobárica 0,75% 15 mg (2 ml) más solución dextrosada al 25% 250 mg (1 ml). Fentanilo 20 mg.
La asignación aleatoria se realizó en forma computarizada en bloques de a cuatro y estratificada por centro. Se prepararon sobres oscuros cerrados con el número de asignación aleatoria en el exterior y una tarjeta con la intervención que corresponde en el interior. Dicha preparación fue realizada por personas ajenas al estudio, por lo tanto los investigadores no conocían el contenido de los sobres.
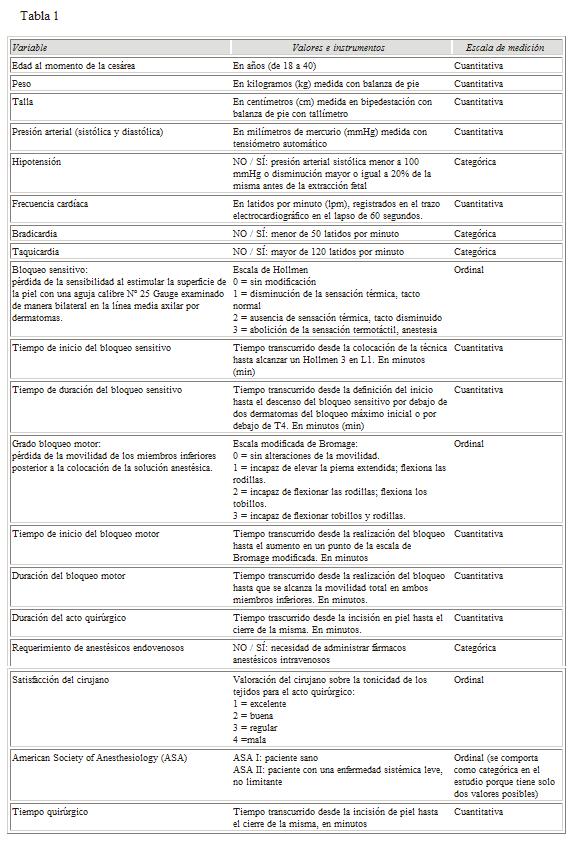
]]> VARIABLES En la tabla 1 se presentan las variables y la información que se recolectó.
Las pacientes ingresaron al estudio luego que el obstetra decidió la operación cesárea y el investigador a cargo realizó la toma del consentimiento informado y aplicó los criterios de inclusión/exclusión. Cuando la paciente aceptó participar en el estudio se le asignó un número aleatorio. Un colaborador encargado de preparar la mesa de bloqueo con la solución anestésica que se utilizó, procedió a abrir el sobre opaco en el cual se encontraba una tarjeta con el tipo de intervención asignada y las instrucciones para la preparación de la solución. De esta manera el investigador desconocía cuál era la solución inyectada.
Una vez en el área de quirófano se monitorizó a la paciente con tensión arterial no invasiva en el brazo derecho o izquierdo, pulsioximetría, cardioscopio con tres derivaciones (DI-DII-DIII); utilizando en el Hospital Ramón Sarda un monitor multiparamétrico Advisor 1886rs y en el Hospital Juan Fernández un monitor multiparamétrico Dyne MCD-300/39TFT. Se colocó una vía intravenosa periférica con catéter Nº 18 Gauge en miembro superior derecho o izquierdo (contralateral al brazalete del esfigmomanómetro) y se administraron 10 ml/kg de solución fisiológica en los 15 minutos previos a la realización del bloqueo.
El investigador encargado de realizar la técnica anestésica utilizó la mesa de bloqueo, preparada previamente por un colaborador con la solución anestésica según el grupo que le fue asignado por la tarjeta contenida en el sobre.
Se colocó a la paciente en posición de sedestación para realizar el bloqueo subaracnoideo, el cual se realizó al igual que la preparación de la mesa de bloqueo bajo estrictas normas de asepsia (uso de cofia, barbijo, botas, camisolín y guantes estériles y antisepsia de la piel dorsolumbar con iodo povidona), en el espacio L3-L4 con técnica medial. Se infiltró la piel con lidocaína 2%. La punción lumbar fue realizada con aguja 27 Gauge punta de lápiz con introductor. Luego de obtener flujo de LCR, se inyectó fentanilo 20 mg cargado en una jeringa de 1 ml (0,4 ml), luego se procedió a inyectar la solución de anestésico local sin aspiración y sin barbotage a una velocidad promedio de 0,1 ml por segundo, con el bisel en dirección cefálica. Se retiró la aguja con mandril y se realizó una cura plana. Luego de finalizar el procedimiento se posicionó a la paciente en decúbito dorsal, y se colocó una baxter de suero en la porción lumbar baja derecha para evitar la compresión aorto-cava. Se colocó sonda vesical.
]]> El nivel sensitivo se midió con la prueba del pinchazo (pin prick) con una aguja 25 Gauge en línea media axilar bilateral, inmediatamente luego de la colocación del anestésico y de ahí en adelante cada 3 minutos durante los primeros 30 minutos , cada 5 minutos por los próximos 30 minutos y cada 10 minutos hasta la regresión del bloqueo sensitivo al menos dos dermatomas por debajo del máximo alcanzado. Se dio inicio a la cirugía cuando el nivel sensitivo de Hollmen fue de 3 en el dermatoma T6.Siguiendo los mismos intervalos de tiempo se midió el grado de bloqueo motor utilizando la escala de Bromage modificada hasta el comienzo de la cirugía, luego se retomaron las mediciones al finalizar la misma, con un intervalo de 10 minutos hasta la recuperación total de la función motora.
Los parámetros monitorizados fueron medidos cada 3 minutos durante los primeros 30 minutos y anotados con igual frecuencia que las mediciones de sensibilidad y bloqueo motor. En caso de hipotensión (presión arterial sistólica menor a 100 mmHg o disminución mayor o igual a 20% de la misma antes de la extracción fetal) se administró efedrina 5 mg por minutos hasta alcanzar una recuperación de la presión sistólica. Igualmente en los casos en que se presentó bradicardia, definida como una frecuencia cardíaca menor de 50 lpm, se trató con atropina endovenosa 0,5 mg.
En caso de deficiencia de la técnica se administró analgesia complementaria con fentanilo endovenoso en dosis de 1 mg/kg hasta un máximo de dos dosis, y en caso de falla de la técnica se procedió a realizar anestesia general (propofol 1 mg/kg, ketamina 0,5 mg/kg y succinilcolina 1 mg/kg) e intubación endotraqueal de secuencia rápida con compresión bimanual del cartílago cricoides (Sellick).
Se esperó el máximo bloqueo sensitivo durante un mínimo de 10 minutos luego de la colocación de la mezcla anestésica antes de definir como bloqueo fallido.
Luego de la cirugía se movilizó a las pacientes a una sala de cuidados posanestésico hasta la recuperación total del bloqueo, seguido de lo cual fueron llevadas a sus salas de internación correspondientes.
Se utilizó como instrumento de recolección de datos una planilla tabulada cronometrada para la colocación de los resultados obtenidos durante la medición de las pruebas de sensibilidad, bloqueo motor, tiempos de incisión piel-útero-nacimiento, tiempo quirúrgico, así como para la medición de las variables numéricas, que se anexó a la historia anestésica.
PLAN DE ANáLISIS
]]> Se informaron porcentajes en variables categóricas y medidas de tendencia central y de dispersión en variables numéricas. Para comparar el tiempo de duración del bloqueo en ambos grupos se utilizó prueba t de Student. Para comparar proporciones se utilizó prueba de chi cuadrado o prueba exacta de Fisher.Para calcular el tamaño de la muestra se utilizaron los siguientes supuestos (11):
Se requiere un mínimo de 10 pacientes por grupo para tener una potencia de 90% y un nivel de significación de 0,05. Se tomaron 30 pacientes por centro para poder analizar los resultados en forma global y estratificada por centro.
RESULTADOS
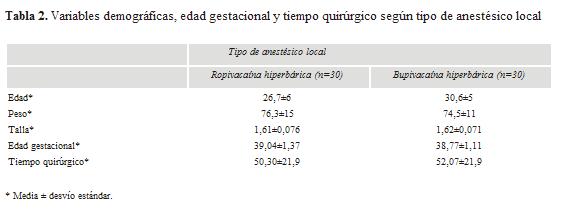
Se estudiaron 60 pacientes, 30 en cada grupo. En la tabla 2 se presenta la descripción de las muestras. Las diferencias al interior de los grupos no son estadísticamente significativas en relación con los parámetros edad, talla, peso, edad gestacional y tiempo quirúrgico (tabla 2). ]]>

Para el análisis del bloqueo motor se utilizó la escala de Bromage modificada. La duración tiende a ser menor en las pacientes a las que se ha administrado ropivacaína, aunque no presenta una diferencia estadísticamente significativa al comparar ambos grupos (tabla 3). Solo en cuatro casos hubo necesidad de suplementos anestésicos que se debieron a factores ajenos a la administración anestésica inicial (histerectomía y colestasis).

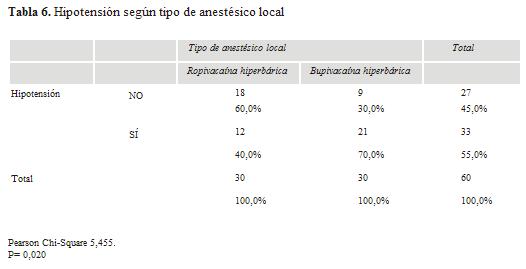
Los registros tomados a los 6 minutos de aplicada la técnica anestésica muestran que 90% del total presentan algún tipo de alteración de la movilidad (categorías 1, 2 y 3 de la escala de Bromage modificada). Para las pacientes tratadas con ropivacaína, ese porcentaje asciende a 95%. El 82% de este grupo no era capaz de flexionar tobillos y rodillas (categoría 3), en tanto solo 30% del grupo bupivacaína había alcanzado ese nivel de bloqueo motor (tabla 4). La mayor concentración de casos de las pacientes que recibieron bupivacaína (56%) se da en el nivel 2: incapacidad de flexionar las rodillas con flexión de tobillos.
]]> A los 60 minutos de aplicado el anestésico se aprecia una reducción del bloqueo motor para ambos grupos. El grupo ropivacaína muestra una mayor recuperación: más de 18% no presenta alteraciones de la movilidad en contraste con la ausencia de casos en esta categoría para las pacientes a las que se ha administrado bupivacaína. El 80% de los casos de este grupo se encuentra en los niveles más altos de bloqueo motor (categorías 2 y 3). Si bien la misma tendencia se refleja para quienes recibieron ropivacaína, los porcentajes son menores. Esta diferencia, si bien no presenta significancia estadística, asocia un menor nivel de bloqueo motor a la ropivacaína.
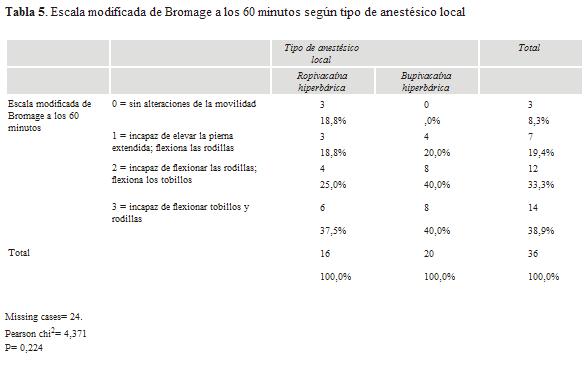
En relación al comportamiento hemodinámico se ha presentado una diferencia significativa (p= 0,02) entre los dos grupos (tabla 6). Las pacientes tratadas con ropivacaína han mostrado mayor estabilidad (60% se mantuvo por encima de 100 mmHg de presión arterial sistólica), en tanto 70% del grupo al que se administró bupivacaína desarrolló hipotensión.
En la figura 1 se comparan los promedios de tensión arterial sistólica (TAS). En ambos casos se produce un descenso inicial que tiene su punto de inflexión entre el minuto 6 y el 12. El promedio general muestra mayor estabilidad para el grupo ropivacaína (entre 126,2 y 112,3 mmHg), siendo mayores las oscilaciones de TAS para las pacientes tratadas con bupivacaína (entre 126,06 y 83 mmHg). Desde la administración del anestésico hasta el minuto 50 el promedio del grupo ropivacaína se encuentra 3 y 7 mmHg por encima del grupo bupivacaína.
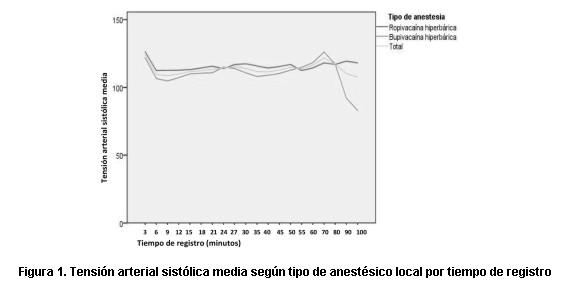 ]]>
]]>
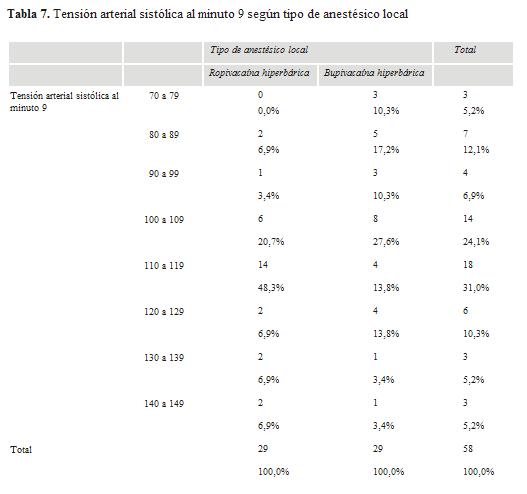
En el minuto 9 la TAS (tabla 7) tuvo un promedio de 112,45 para el grupo ropivacaína y de 104,73 para las pacientes tratadas con bupivacaína. En la tabla 7 se expresan las diferencias de TAS para cada grupo: más de 37% del grupo bupivacaína desarrolló hipotensión (menos de 99 mmHg), contrastando con el 10% de las pacientes tratadas con ropivacaína.
Entre los efectos adversos intraoperatorios las náuseas tuvieron mayor frecuencia en ambos grupos en menos de 10% de los casos. Existieron casos de bradicardia, disnea y vómitos en frecuencias muy bajas y sin significancia estadística con relación al tipo de anestésico local administrado.
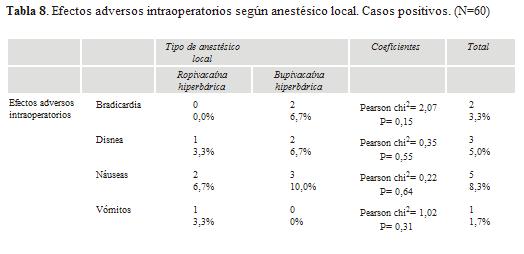
No se registraron casos de temblor, cefalea, lumbalgia o efectos neurológicos.
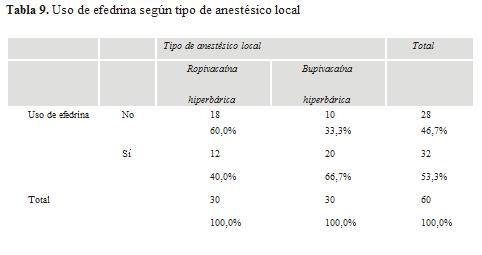
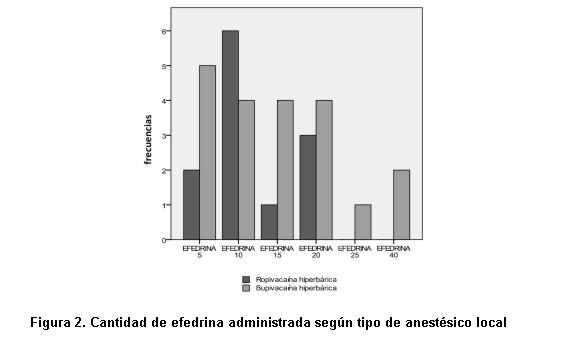
En cuanto al uso de efedrina como método de control de la hipotensión, se presentan diferencias con una significancia estadística de p= 0,037 en relación al tipo de anestésico administrado (tabla 9). Para 60% de las pacientes tratadas con ropivacaína no fue requerido el empleo de efedrina, en tanto a más de 66% del grupo bupivacaína le fue administrada. Asimismo en este grupo se aplicaron dosis más altas de efedrina (figura 2): más de 67% de los casos del grupo ropivacaína recibieron hasta 10mg mientras que 65% de los casos del grupo bupivacaína recibieron entre 10 y 25 mg. ]]>
DISCUSIóN
Este estudio clínico fue enfocado primariamente para evaluar los efectos de las anestesias subaracnoidea con bupivacaína hiperbárica y ropivacaína hiperbárica asociadas a fentanilo en pacientes sometidas a operación cesárea de urgencia. Asimismo se procuró analizar la calidad anestésica, los parámetros hemodinámicos y las reacciones adversas.
Los estudios sobre evaluación de la ropivacaína intratecal resultan más escasos en comparación con aquellos relativos a la bupivacaína intratecal en cesáreas. Sin embargo, un número significativo de investigaciones confirman su seguridad y tolerabilidad a nivel subaracnoideo. El objetivo de nuestro trabajo fue dar cuenta de la seguridad y eficacia de ropivacaína hiperbárica en anestesia intratecal en cesáreas de urgencia, debido a su aparición reciente en relación con la presencia de bupivacaína hiperbárica.
]]> En la tabla 2 se puede comprobar la homogeneidad de las distribuciones en cuanto a edad, talla, peso, edad gestacional y tiempo quirúrgico, garantizando su independencia de las variables a analizar.En ambos grupos se aprecian diferencias en relación al bloqueo motor que, si bien no son significativas en términos estadísticos, muestran una tendencia menor para el grupo ropivacaína. Asimismo, este grupo presenta una menor duración del bloqueo motor. Estos datos han sido expuestos en las tablas 3 y 5. Estos resultados son compatibles con los estudios realizados por Chung y colaboradores (9) en los que comprobaron que la ropivacaína hiperbárica producía una menor duración del bloqueo motor con una alta significación estadística. Del mismo modo, los hallazgos de Carvalho y colaboradores (13) coinciden con los de este estudio. En su investigación muestran el menor potencial de la ropivacaína en la prolongación del bloqueo motor suministrada en dosis equipotentes en relación con la bupivacaína.
En nuestra investigación se pudo constatar mediante una diferencia estadísticamente significativa una mayor incidencia de hipotensión en el grupo al que se administró bupivacaína en relación con la ropivacaína, como se enseña en las tablas 6 y 7, y en la figura 1. Estos datos contrastan con el estudio de Chung y colaboradores (9) en el que no hallaron una diferencia significativa en el comportamiento hemodinámico de los dos grupos. Los hallazgos de nuestro estudio se confirman a través de las diferencias en cuanto a la administración de efedrina requerida para cada uno de los grupos: más de 25% mayor para el grupo bupivacaína (estos datos se expresan en la tabla 9 y en la figura 2).
La incidencia de efectos adversos como náuseas, bradicardia, disnea y vómitos es poco frecuente en ambos grupos. No se han presentado casos de temblor, cefalea, lumbalgia o efectos neurológicos como consecuencia de la administración de bupivacaína hiperbárica o ropivacaína hiperbárica.
CONCLUSIONES Y RECOMENDACIONES
Los resultados del ensayo clínico realizado han mostrado una diferencia estadísticamente significativa en el comportamiento hemodinámico y en la administración de efedrina a dosis respuesta para controlar la hipotensión posterior a la técnica anestésica. La hipotensión y el uso de efedrina como método de control tuvieron mayor frecuencia en el grupo al que se administró bupivacaína hiperbárica.
Por lo tanto, considerando los hallazgos del presente estudio, recomendamos la utilización de ropivacaína hiperbárica para su uso en cesáreas de urgencia.
]]>
BIBLIOGRAFíA
1. Miller, Ronald D. Miller Anestesia. Sexta Edición. Madrid: Elsevier, 2005. Vol. 1. Cap. 1 y 14. Vol 2. Cap. 43. Pág 1643.
2. Chestnut DH. Chestnut´s Obstetric Anesthesia: Principles and Practice. Fourth Edition. Philadelphia: Mosby Elsevier, 2009. Cap. 12 y 13.
3. Morgan Jr. EG. Anestesiología Clínica. Cuarta Ed. México D.F. El Manual Moderno. 2007. Cap. 14, 15 y 16.
4. Tetzlaff JE. Clinical Pharmacology of Local Anesthetics. Butterworth-Heinemann 2000.
5. Whiteside JB, Wildsmith JA. Developments in local anaesthetics drugs. British Journal of Anaethesia. 2001; 87: 27-35.
6. Hamber EA, Biscomi CM. Intratecal lipophilic opioids as adjunt to surgical spinal anesthesia. Reg Anesth Pain Med 1999; 24: 255-63.
7. Tetzlaff JE. Clinical Pharmacology of Local Anesthetics. Butterworth-Heinemann 2000.
8. Khaw KS, Ngan Kee WD, Wong M. Spinal Ropivacaine for cesarean delivery: a comparison of hyperbaric and plain solutions. Anaesthesia & Analgesia 2002; 94(3):680-5.
9. Chung CJ, Choi SR, Yeo KH, Park H S. Hyperbaric Spinal Ropivacaine for Cesarean Delivery: a Comparison with Bupivacaine. Anesth Analg 2001; 93: 157-61.
10. Chung C, Yun S, Hwang G, Park J, Ching Y. Intrathecal Fentanyl Added to Hyperbaric Ropivacaine for Cesarean Delivery. Reg Anesth Pain Med 2002; 27:600-3.
11. Sanli S, Yegin A, Kayacan N, Yilmaz M, Coskunfirat N, Karsli B. Effects of hyperbaric spinal ropivacaine for caesarean section: with or without fentanyl. European Journal of Anaesthesiology 2005; 22: 457-61.
12. Fettes PDW, Hocking G, Peterson MK, Luck JF, Wildsmith JAW. Comparison of plain and hyperbaric solutions of ropivacaine for spinal anaesthesia. Br. J. Anaesth. (2005) 94 (1): 107-11.
13. Carvalho, Machado JA, Nociti JR. Estudio comparativo entre ropivacaína a 0,5% y bupivacaína a 0,5% ambas hiperbáricas, en la raquianestesia. Rev Bras Anestesiol 2002; 52(6): 659-65.
14. Chung CJ, Choi SR, Yeo KH, Park HS. Hyperbaric Spinal Ropivacaine for Cesarean Delivery: a Comparison with Bupivacaine. Anesth Analg 2001; 93: 157-61.
]]>