EXPERIENCIA CLÍNICA
Arch Pediatr Urug 2010; 81(4)
Abordaje del niño con una enfermedad pasible de cuidados paliativos
Visión desde la Unidad de Cuidados Paliativos del Centro Hospitalario Pereira Rossell
Mercedes Bernadá 1, Patricia Dall’Orso 2, Gabriela Fernández 3, Valeria Le Pera 4,
Edgardo González 5, Raquel Bellora 6, María de los Ángeles Dallo 7, Fabiana Caperchione 8,
Alicia Giordano 9, Silvia Guillén 9, Gonzalo Fierro 9, Rosario Lores 10, Estela Ferreira 11, Roxana Carrerou 12
1. Pediatra. Profesora Agregada de Pediatría – Coordinadora de la Unidad de Cuidados Paliativos del CHPR. ]]>
2. Pediatra. Profesora Adjunta de Pediatría.
3. Licenciada en Psicología. Profesora Adjunta del Depto. de Psicología Médica.
4. Médico. Residente de Pediatría.
5. Médico oncólogo. Hospi Saunders de Asociación Española
6. Licenciada en Trabajo Social.
7. Licenciada en Psicología. Asistente del Depto. de Psicología Médica.
8. Licenciada en Enfermería. Nurse supervisora de UCIN del CHPR.
9. Licenciado en Fisioterapia. Profesor Adjunto de la EUTM, Lic. en Fisoterapia.
10. Licenciada en Psicología. Profesora Adjunta Unidad de Bioética.
11. Licenciada en Enfermería. Nurse supervisora del CHPR. ]]>
12. Médica. Posgrado de Pediatría.
Fecha recibido: 22 de julio de 2010.
Fecha aprobado: 21 de diciembre de 2010.
* En el contexto del presente artículo, todas las veces que se refiere niño, significa: niño, niña o adolescente.
Resumen
En todos los escenarios de atención pediátrica es creciente el número de niños* asistidos con enfermedades o condiciones de salud que amenazan y/o limitan su vida y la de sus familias. De acuerdo a las definiciones internacionales actuales todos estos niños son pasibles de Cuidados paliativos (CP) y deberían beneficiarse de esta estrategia integral de atención.
La presente revisión, es la visión de la Unidad de Cuidados Paliativos Pediátricos del C.H.P.R., basada en la literatura, la experiencia recogida y la reflexión sobre las prácticas. El objetivo es que sea de utilidad para aquellos profesionales que en forma personal o en equipos tengan también interés en mejorar la calidad de asistencia y de vida de estos niños y sus familias.
En la misma se presentan herramientas para el razonamiento y abordaje clínico según los siguientes capítulos: I) Identificación de niños pasibles de CP; ]]>
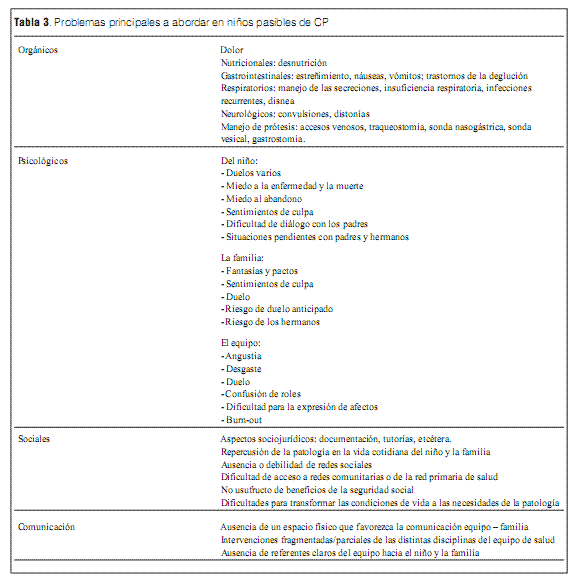
II) Identificación de problemas biológicos, psicológicos, sociales y de comunicación;
III) Identificación y respeto de las necesidades, preferencias y valores del niño y la familia; IV) Equipo de trabajo; V) Comunicación; VI) Toma de decisiones.
Garantizar el derecho a los CP, implica desafíos personales en capacitación y desafíos organizativos para el sistema de salud que debemos asumir.
Palabras clave:
ATENCIÓN PALIATIVA
ATENCIÓN INTEGRAL DE SALUD
RELACIONES PROFESIONAL-FAMILIA
TOMA DE DECISIONES
Summary
]]> In all pediatric settings the number of children seen that live with life threatening or limiting conditions has increased. According with current international definitions, all these children should benefit from the comprehensive care strategy of Palliative Care (PC). The present review is the P.R.H.C. Pediatric Palliative Care Unit vision, based on literature, experience collected and reflection on practice. Its goal is to be useful for professionals who individually or in work teams have interest in improving care and life quality of these children and their families. It presents tools for reasoning and clinical approach related to the following chapters: I) identification of children that need PC, II) identification of biological, psychological, social and communication problems, III) identification of and respect for children and family's needs, preferences and values, IV) work team, V) communication, VI) decision making. Key words:
PALLIATIVE CARE
COMPREHENSIVE HEALTH CARE
PROFESSIONAL-FAMILY RELATIONS
DECISION MAKING
Introducción
En todos los escenarios de atención pediátrica (consultorio, domicilio, emergencia, internación en sala, cuidados intensivos) es creciente el número de niños asistidos con diversas enfermedades o condiciones de salud que amenazan y/o limitan su vida y la de sus familias. De acuerdo a las definiciones actuales de la Organización Mundial de la Salud (OMS) (1), la Academia Americana de Pediatría (AAP) (2) y la Asociación Europea de Cuidados Paliativos (3) todos estos niños son pasibles de Cuidados paliativos (CP) y deberían beneficiarse de esta estrategia integral de atención.
]]> Desde 1948 con el surgimiento en Inglaterra del movimiento de los “hospices” a la actualidad se han producido una serie de cambios importantes en el concepto de los CP. Inicialmente, el modelo predominante era que los CP comenzaban cuando el típico cuidado médico, etiquetado como “cuidados curativos”, no tenía más que hacer. Ambos eran mutuamente excluyentes. Había que tomar uno u otro. En la década del 90 aparece un nuevo modelo conceptual, en el que ambos cuidados se podían llevar a cabo simultáneamente, con un incremento gradual de los CP en proporción a la disminución de los cuidados curativos (4).Finalmente, un modelo alternativo, al que adherimos, cataloga todas las intervenciones y actos de los cuidados del equipo de salud, según los propósitos y objetivos, desde esa perspectiva ¿qué se pretende conseguir con determinada intervención?, ¿para qué? Una misma medida puede tener en determinado momento una finalidad curativa y en otro, ser una forma de evitar sufrimiento, mejorar la calidad de vida, ser “paliativo”. Es así, que desde esta nueva perspectiva, las medidas curativas, las medidas para prolongar la vida, y los cuidados para mejorar el confort y la calidad de vida, pueden ser ofrecidas en forma simultánea, y aparecer o desaparecer de acuerdo a la situación clínica del paciente y los deseos y/o expectativas del paciente y la familia (4).
En la práctica pediátrica, los cuidados no se limitan al paciente sino que se extienden a los padres y otros miembros de la familia. El apoyo a la familia se inicia con el diagnóstico y se prolonga aun después de la muerte atendiendo el dolor de los padres y otros familiares. Paralelamente, este modelo incluye (o debe incluir) estrategias similares de cuidados para los integrantes del equipo que luchan con multitud de emociones por los cuidados a niños en el límite de su vida (4).
La Organización Mundial de la Salud, la AAP y la Sociedad Europea de CP, definen los cuidados paliativos como el cuidado activo del cuerpo, la mente y el espíritu del niño y su familia (1-3). Refieren que estos cuidados deben comenzar cuando la enfermedad es diagnosticada. Es decir, desde el momento mismo del diagnóstico, se deben iniciar junto con el tratamiento curativo, si éste existe, los cuidados de confort hacia el paciente: tratamiento escalonado del dolor y otros síntomas molestos. También se debe establecer tempranamente el contacto con el niño y la familia para, en forma progresiva, conocer la dinámica personal y familiar, los recursos internos y espirituales, establecer una relación de verdad y confianza.
La OMS establece también que los CP se deben impartir independientemente del pronóstico a corto plazo y que requieren por parte del equipo de salud un abordaje interdisciplinario, que incluya a la familia. El niño y la familia son parte importante en la toma de decisiones. Proclama también que se deben usar los recursos disponibles en la comunidad y que esta estrategia de atención debe ser garantizada en todos los niveles de atención, ya sea a nivel hospitalario, comunitario y en domicilio (1-3).
Desde el año 2002, en el ámbito de la Unidad de Cuidados Intensivos de Niños (UCIN) del CHPR se conformó la primer Unidad de Cuidados Paliativos Pediátricos (UCPP) (5).
En el año 2007, en el marco de la departamentalización de las áreas de internación del Hospital Pediátrico del CHPR, se define la creación de una Unidad de Cuidados Paliativos del Departamento de Pediatría. En julio de 2008, se concreta la constitución de dicha unidad con la conformación de un equipo interdisciplinario con objetivos asistenciales y educacionales específicos (6) que brinda asistencia a niños pasibles de CP, hospitalizados en sala de cuidados moderados. En enero de 2009 se inician actividades conjuntas entre ambas unidades, que culminan con la unificación de las mismas en una única UCPP del CHPR.
A lo largo de este período esta unidad ha actuado como grupo de referencia apoyando a los equipos tratantes de los niños pasibles de cuidados paliativos hospitalizados en el CHPR, a excepción de los ingresados en el ámbito de la Fundación Peluffo Giguens. Esto se realiza mediante la formación permanente e intercambio entre los integrantes de la unidad, reuniones periódicas con el equipo asistencial, encuentros con la familia del niño, y la articulación y apoyo a los médicos tratantes de estos pacientes en el primer nivel de atención.
El objetivo de la presente publicación es compartir con la comunidad pediátrica nacional la visión que sobre el abordaje de niños pasibles de CP tiene la UCPP-CHPR, basada en la bibliografía, la experiencia recogida de las actividades asistenciales y docentes realizadas y la reflexión sobre dichas prácticas. Lo anterior, con la expectativa de que puedan ser de utilidad para aquellos profesionales que en forma personal o en equipos tengan también el desafío e interés en mejorar la calidad de asistencia de estos niños y sus familias.
Para esto, se abordarán los siguientes aspectos: 1) Identificación de niños pasibles de CP, 2) Identificación de problemas, 3) Identificación y respeto de las necesidades, preferencias y valores del niño y la familia, 4) Equipo de trabajo, 5) Comunicación, 6) Toma de decisiones.
]]> 1) Identificación de niños pasibles de CPEl primer reto para el equipo de salud, en relación con la asistencia, es reconocer que un niño es pasible de cuidados paliativos.
De acuerdo al estado del arte actual, se entiende como niños pasibles de cuidados paliativos a todos aquellos portadores de enfermedades o condiciones de salud que amenazan y/o limitan su vida y la de sus familias (2).
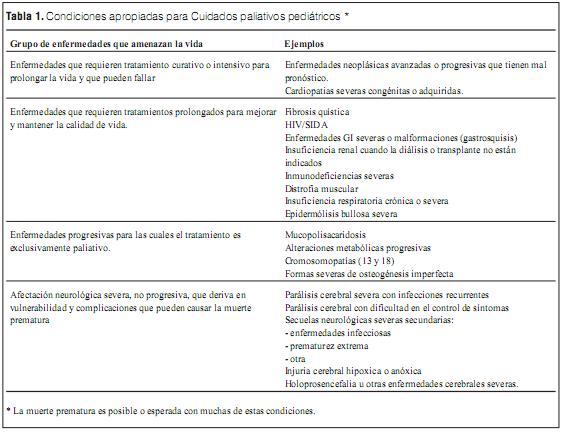
Desde el punto de vista clínico es muy útil la clasificación de Himelstein para identificar niños con enfermedades potencialmente pasibles de cuidados paliativos (tabla 1) (7).
En una segunda instancia del razonamiento clínico es importante establecer ¿en qué etapa vital está este niño con esta enfermedad que amenaza su vida? Definir este punto es crítico por múltiples razones. De esto depende la información que se brindará al paciente y/o la familia, la organización de las acciones a tomar, así como la prioridad que se le dará a determinados aspectos sobre otros.
No es lo mismo hablar con los padres de un niño sobre la posibilidad de una muerte prematura en algún momento, que informar sobre la posibilidad de muerte en los próximos días u horas. El responsable de comunicar la noticia deberá optar por un abordaje diferente en cada caso, contemplando que la familia asumirá, preparará o planificará de acuerdo a la información aportada.
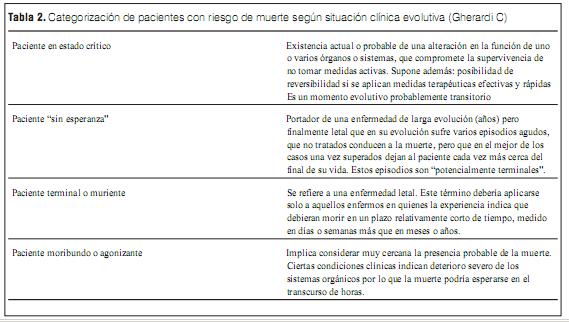
]]> Para responder a esa pregunta es útil la taxonomía propuesta por Carlos Gherardi para pacientes con riesgo de muerte (tabla 2) (8).
Definir que un niño es pasible de cuidados paliativos no es un diagnóstico. Los niños no son paliativos. Cuidados paliativos es una estrategia de atención, e implica desde el equipo de salud el compromiso de ofrecer un abordaje integral centrado en el niño y la familia, con el objetivo fundamental de sostener y mejorar la calidad de vida de ambos en la medida de lo posible.
“Calidad de vida”, basada en el reconocimiento y respeto de lo que el niño y su familia entienden como tal y no necesariamente el equipo. Es decir, reconocer y respetar en primer lugar y siempre, las necesidades, preferencias, creencias y valores del niño y la familia. En este entendido, instaurar cuidados paliativos implica realizar acciones dirigidas a calmar el dolor, tratar otros síntomas y abordar los problemas psicológicos, sociales y espirituales de los niños (y sus familias) que conviven con un proceso que amenaza la vida (2,9). En este sentido los CP podrían tener un significado distinto para cada niño, cada padre y cada familiar.
En la última década, la literatura en general, y la AAP en particular, se han alineado con una postura abarcativa respecto a qué niños y en qué momento es pertinente considerarlos pasibles de cuidados paliativos. La AAP apoya un modelo integrado de tratamiento, “en el cual se ofrecen los componentes del tratamiento paliativo en el momento del diagnóstico y se continúan durante todo el curso de la enfermedad, con independencia de que la evolución termine en la curación o en la muerte”. Es decir, es posible aplicar tratamiento curativo y paliativo en forma concomitante (2).
En la práctica diaria, en los diversos escenarios de actuación pediátrica existen dificultades para reconocer y aceptar que un niño es pasible de CP. Algunas de éstas son:
1. Es común que se considere pasible de CP solamente a pacientes portadores de enfermedades en etapa terminal. Este concepto aún está en la cultura imperante y genera rechazo. Pero también deja por fuera a niños que pueden ser beneficiados de un cuidado compasivo en etapas tempranas de la enfermedad independientemente del resultado de la misma.
2. Otra idea que subyace en la cultura es que si se instauran CP se bajan los brazos, se abandonan otros tratamientos, se da por perdido el paciente. Es exactamente lo contrario. Pensar en clave de CP es pensar “qué más” se puede hacer por el niño y la familia en la condición real por la que están pasando.
3. Otra asociación frecuente es confundir CP con eutanasia. La palabra eutanasia es de origen griego, y etimológicamente significa “buena muerte”. Sin embargo, la concepción actual y más aceptada de eutanasia es que “sería la acción realizada con el propósito de poner término o de acelerar la muerte de un enfermo próximo al fallecimiento, un paciente terminal” (10). La eutanasia no está contemplada en ninguna definición ni programa de CP (1-3). Está explícitamente excluida en los artículos de la legislación nacional referidos a los CP (11).
]]> 4. También es habitual que se relaciona CP con “Orden de no reanimar”. En la bibliografía relativa a los CP, existen abundantes referencias acerca de la “supresión de los tratamientos de mantenimiento o prolongación de la vida” (12-18). De acuerdo con Martino, preferimos llamar a ese conjunto de decisiones “adecuación del esfuerzo terapéutico” a la situación del niño (15). En ese marco, la “Orden de no intento de reanimar”, como ahora propone la literatura es una, y solo una de las toma de decisiones que a veces, pero no siempre, hay que resolver con el niño y/o la familia, pero no es el objetivo de este capitulo.Es posible plantear que la progresiva inclusión de los cuidados paliativos en pediatría responde a un cambio de paradigma en la concepción de asistencia y tratamiento al niño enfermo. El mismo se relaciona muy estrechamente con los postulados que desde la Bioética priorizan la calidad y dignidad de vida y de muerte en contrapartida al imperativo tecnológico.
2) Identificación de problemas
Una vez definido que un niño tiene una enfermedad que limita su vida, es decir pasible de CP, la siguiente etapa es identificar los principales problemas (2,3,7).
Es claro que estas enfermedades que amenazan la vida, invaden todos los terrenos del niño y la familia. La Unidad de CP del CHPR utiliza una ficha especialmente diseñada para realizar la identificación de problemas. Hacer este proceso con el equipo interdisciplinario en pleno es de gran utilidad porque potencia visiones, alinea objetivos y evita superposición de esfuerzos.
A modo de sistematización, se ofrece un listado de los problemas más frecuentemente encontrados en los pacientes asistidos por la unidad. Se los clasifica como: orgánicos, psicológicos, sociales y de comunicación con motivo de identificar en cada niño quiénes serán los integrantes del equipo más necesarios en cada oportunidad (tabla 3).
3) Identificación y respeto de las necesidades, preferencias y valores del niño y la familia
Este es un principio básico de los CP. Las necesidades del niño y la familia pueden coincidir o no con los principales problemas identificados por el equipo. Existen muchos aspectos en los que los problemas identificados por el equipo pueden no ser las principales necesidades sentidas por el paciente o su familia. Para esto, en momentos de cuestionamiento es útil preguntarse ¿cuál es el objetivo de determinada acción en este paciente en concreto?, ¿en qué medida mejora la calidad de vida según la comprensión del niño y/o la familia? (2,4,7,19).
]]> Es importante tener en cuenta e incluir también las necesidades espirituales y religiosas del niño o la familia. Se debe preguntar acerca de ellas, y facilitar su satisfacción (4). Muchas unidades de CP cuentan con un sacerdote o guía espiritual en el equipo. La Unidad de CP del CHPR aún no lo tiene, pero en casos concretos en que la familia lo solicita es importante buscarlo y facilitar su comunicación con la familia.4) Equipo de trabajo
Es muy difícil que una sola persona sea capaz de abordar el acompañamiento de estos niños en forma integral (20). Por eso, la bibliografía insiste (1-3,20,21), y la experiencia del equipo confirma, sobre la necesidad e importancia de contar con unidades interdisciplinarias que apoyen, acompañen y guíen las decisiones de los integrantes del equipo tratante en el seguimiento y la toma de decisiones.
Existen diversas modalidades de funcionamiento de estas unidades (3,21). Algunas son las responsables directas de la totalidad de la asistencia de los pacientes, otras funcionan como apoyo a los equipos tratantes en lo relativo a la identificación y manejo de los problemas y necesidades así como en la toma de decisiones.
Desde nuestra experiencia, una función trascendente de estas unidades es actuar como articulador y nexo de la visión de los distintos especialistas que participan en la atención de estos niños. La contribución principal de un equipo de CP es volver siempre a la pregunta central ¿Para qué esta intervención?, ¿en qué medida contribuye a la calidad de vida de acuerdo a las preferencias y valores del niño y la familia? Considerar este aspecto siempre implica tomar la “mejor decisión”, la más adecuada, la proporcionada a cada caso.
La unidad de CP del CHPR está conformada por: pediatras, auxiliar de enfermería, licenciados en: enfermería, psicología, trabajo social y fisioterapia. Desde el punto de vista asistencial tiene como objetivo apoyar la acción de los equipos tratantes de los niños asistidos en el hospital y contribuir a la mejor articulación de estos equipos con los que continúan la asistencia en el primer nivel de atención.
Además del trabajo de sostén con los grupos de trabajo del hospital, la dinámica de trabajo en equipo, es utilizada también a la interna de la Unidad de CP para apoyarnos, contenernos, y progresar en este camino. Porque, esta nueva concepción de asistencia, es una construcción que se va dando día a día, caso a caso. Además de colaborar en la asistencia de los pacientes, la dinámica de trabajo en equipo es un factor protector del burn-out para los profesionales de la salud.
5) Comunicación
La comunicación es el pilar principal para el cuidado de los niños pasibles de CP (9). En nuestra experiencia, las dificultades en la comunicación son la causa de los mayores problemas en todos los niveles del proceso de atención, y los momentos de buena comunicación, la fuente de las mayores gratificaciones.
La comunicación es un componente frecuentemente desatendido en la formación de los profesionales de la salud, pero es una habilidad que puede y debe ser enseñada y aprendida. Es esencial que los integrantes del equipo de salud sean capaces de comunicarse en forma abierta y compasiva entre ellos, así como con el niño y su familia (4,9,22).
]]> Tanto la comunicación que se da entre el equipo de salud con el niño y su familia, como la que ocurre entre los diversos integrantes del mismo tienen su importancia y complejidades específicas. La comunicación es mencionada en toda la bibliografía como uno de los factores determinantes para alcanzar los objetivos trazados.Comunicación equipo–familia (20-24)
Un momento importante es el de brindar o recabar información. Los padres valoran especialmente que una persona concentre esa tarea, y que sea quien tiene un mayor vínculo con ellos y no uno distinto cada día. Pero, en caso de ser necesario que varíe el interlocutor, es muy importante lograr coherencia en los mensajes que se transmiten.
Basado en la bibliografía y en la experiencia de la unidad, se considera que los siguientes son aspectos básicos que se deben considerar a la hora de dar información:
Comunicación inter equipo de salud
Desde la experiencia de la UCPP-CHPR y otras unidades consultadas, se considera que éste es un aspecto trascendente y complejo de la asistencia de estos niños e influye en gran medida en el resultado sobre el bienestar del paciente. La complejidad viene dada por diversas vías: diversos especialistas, diferentes niveles de atención, diferentes zonas geográficas. Pero también, diferentes concepciones ideológicas, filosóficas y espirituales, así como distintos grados de comprensión y aceptación de los CP en las diversas especialidades y personas.
Un hecho común es que estas familias concurran múltiples veces a un hospital por consultas con diversos especialistas, multiplicando esfuerzos, a veces con objetivos contradictorios entre ellos.
En la opinión de los autores, si en la institución se cuenta con una unidad de CP, es función de la misma realizar instancias conjuntas de discusión del paciente, análisis de los distintos puntos de vista, así como reuniones con los padres para acordar objetivos comunes de cuidado. En muchas instituciones no existen estos equipos. Hay que constituirlos según necesidad. En esos casos, consideramos que el pediatra del niño, capacitado en este abordaje, debería ejercer el rol de coordinación y articulación con los diversos especialistas entre si, y con las necesidades y deseos del niño y la familia.
6) Toma de decisiones
En la atención sanitaria, todo el tiempo se toman decisiones. Los pacientes pasibles de CP, son por lo general complejos, presentan múltiples problemas y necesidades y todo el tiempo es necesario tomar decisiones. Algunas son relativamente sencillas, otras de mediana complejidad y otras muy complejas.
En la experiencia de la UCPP-CHPR, los documentos nacionales e internacionales que se listan a continuación se han ido incorporando a la práctica clínica del equipo como herramientas útiles para la toma de decisiones en el cuidado de los pacientes. Muchas de ellas, son importantes de tener en cuenta en la atención sanitaria de todos los niños, no solo aquellos pasibles de CP. Es necesario que todo el equipo de salud, esté en conocimiento de las mismas, ya que constituyen el marco legal y de derechos del ejercicio profesional.
1. Declaración Universal de los derechos humanos: desde sus primeros estamentos pone énfasis en el Derecho de todas las persona a una vida digna (25).
]]> 2. Legislación nacional: Ley 18.335 (Agosto 2008), acerca de los derechos y obligaciones de los usuarios de los servicios de salud. En el Capítulo III, Artículo 6º establece el derecho de toda persona a acceder a servicios relacionados con todas las etapas de los cuidados de salud, incluidos los CP (11).3. En el Capítulo IV, Artículo 17º de la misma ley, se consigna el derecho a morir con dignidad, y aclara: en forma natural, en paz y sin dolor. Aclara también que esto no debe significar eutanasia, entendida como acciones realizadas con el objetivo de acelerar la muerte. Pero tampoco prolongar artificialmente la vida del paciente cuando no existan razonables expectativas de mejoría (11).
4. En el Capítulo V, Artículo 18° de la misma ley, se consigna que todo paciente tiene derecho a conocer todo lo relativo a su enfermedad, y explicita claramente que en caso que se hayan agotado las posibilidades terapéuticas de curación o mejoría, puede valorarse como una posibilidad la decisión de no reanimar (11) .
5. Legislación nacional: Ley 18.473 (Abril 2009), Artículo 1°, está referida a la expresión de voluntad anticipada respecto a la eventual aplicación de tratamientos y/o procedimientos en caso de enfermedad irreversible. En el Artículo 7° de la misma, deja en claro que en caso de niños y adolescentes, sus padres son los representantes legales para dicha decisión (26). Aunque esto tampoco es así siempre, como se verá a continuación.
6. Convención sobre los Derechos de los niños (Noviembre 1989), Artículo 12, expresa el derecho de los niños que están en condiciones de hacerlo, a expresar su opinión en todos los asuntos que afectan al mismo (27).
7. Legislación nacional: Ley 17.823 (setiembre de 2004) Código de la niñez y adolescencia. Reafirma el derecho de los niños, de acuerdo a la evolución de sus facultades, a ser oído y obtener respuestas cuando se tomen decisiones que afecten su vida (28).
8. Principios de la bioética (8,10,15,29):
a) Principio de no maleficencia: recuerda a los profesionales de la salud a tener en cuenta los daños potenciales de las conductas al paciente. Como daño se entiende el daño físico como por ejemplo dolor o molestias, pero también consecuencias síquicas, sociales o económicas.
b) Principio de beneficencia: sugiere que los profesionales deben justificar los tratamientos basados en los beneficios que ellos dan y no simplemente en la disponibilidad de su uso.
c) Principio de autonomía, está basado en la probabilidad de que diferentes personas pueden juzgar beneficios potenciales de diferente manera, por lo que la decisión sobre asuntos relativos a su vida son de resolución del paciente o su familia, debidamente informados
]]> 9. Guía de la AAP para la toma decisiones en clave de CP (12):a) Informar adecuadamente.
b) Brindar opinión.
c) Recordar el derecho a aceptar o rechazar.
d) Estar abierto a preguntas.
e) Responder completamente y con la verdad.
f) Recordar que las respuestas del niño/familia son parte de un proceso: pueden cambiar.
g) Estimular/aceptar consultas con familiares u otros (consejeros espirituales, religiosos, etcétera).
h) Registrar claramente en la historia la decisión y los involucrados
Conclusiones
]]> La legislación nacional ha definido los CP como un derecho de todos los habitantes del territorio nacional (17). Garantizar tal derecho a la población implica un esfuerzo de capacitación de todos los profesionales de la salud y un desafío organizativo para el sistema de salud que debemos abordar colectivamente escuelas de medicina, sociedades científicas y prestadores de salud.Finalmente, queremos compartir lo que para nosotros resume de la mejor y más simple manera la visión de la estrategia de atención en Cuidados Paliativos. Dice la AAP (2):
“Cuidados paliativos es agregar vida a los años del niño, y no solo años a su vida"
Policy statement – American Academy of Pediatrics
Palliative Care for Children (RE0007)
Referencias bibliográficas
1. WHO. WHO definition of Palliative Care [on line]. Obtenido de: htpp://www.who.int/cancer/palliative/en/print.htlm [consulta: 18 jun 2008].
2. Committee on Bioethics and Committee on Hospital Care. Palliative Care for Children (RE 0007) Policy Statement [on line] Pediatrics 106(2). Obtenido de: http://www.aap.org [consulta: 18 jun 2008].
]]>3. European Association for Palliative Care. IMPaCCT: standards for paediatric palliative care in Europe. Eur Jour Pall Car 2007; 14(3): 109-14.
4. Feudtner C. Comunicación para la colaboración en los cuidados paliativos pediátricos: una fundación para resolver los problemas y toma de decisiones. Pediatr Clin Norteam; 54(5): 853-77.
5. Alberti M, Lores R, Menchaca A. Cuidados paliativos en la unidad de cuidados intensivos pediátricos. Rev Med Uruguay 2008; 24: 50-5.
6. Uruguay. Universidad de la República. Facultad de Medicina. CHPR ASSE. Departamento de Pediatría y Especialidades. Programas y Normativa. Montevideo: Zonalibro, 2009.
7. Himelstein B, Hilden J, Morstad A, Weissman D. Pediatric Palliative Care N Engl J Med 2004; 350: 1752-62.
]]>8. Gherardi C. Ética en el final de la vida. Módulo III Programa de educación permanente en bioética [curso en línea]. Redbioética UNESCO, 2007. Obtenido de: http://www.redbioetica-edu.com.ar [consulta: 20 may. 2007]
9. Liben S. Cuidados Paliativos Pediátricos. Asistencia a niños con enfermedades incurables. En: Kliegman RM, Behrman RE, Jenson HB, Stanton BF. Nelson Tratado de Pediatría. 18 ed. Barcelona: Elsevier, 2009: 200-6.
10. Gafo J. La eutanasia y la ética del bienmorir. Rev Med Uruguay 1990; 6: 95-102.
11. Uruguay. Poder Legislativo. Cámara de representantes. Pacientes y usuarios de los servicios de salud Ley Nº 18335. Montevideo: Cámara de representantes 2008 [Publicada en: Diario Oficial 26/ago Nº 27554].
12. American Academy of Pediatrics. Committee on Bioethics. Guidelines on forgoing life-sustaining medical treatment. Pediatrics 1994; 93(3); 532-6.
13. Althabe M, Cardigni G, Vasallo J, Codermatz M, Orsi C, Saporiti A. Comité nacional de terapia intensiva pediátrica. Consenso sobre recomendaciones acerca de la limitación del soporte vital en terapia intensiva. Arch Argent Pediatr 1999; 97(6): 411-5.
14. Trenchs V, Cambra F, Palomeque A, Balcells J, Seriñá C, Hermana M, et al. Limitación terapéutica en cuidados intensivos. An Esp Pediatr 2002; 57(6): 511-7.
15. Martino R. La muerte en la Unidad de cuidados intensivos pediátricos. Actitudes y necesidades de los profesionales médicos ante la muerte de los pacientes [tesis doctoral]. Madrid: Universidad autónoma de Madrid. Facultad de Medicina. Departamento de Pediatría, 2004. [no publicado].
16. Morrison W, Berkowitz I. No intentar la reanimación en pediatría. Pediatr Clin N Am 2007; 54(5): 1027-41.
17. Michelson K, Koogler T, Sullivan C, Ortega M, Hall J, Frader J. Parental views on withdrawing life-sustaining therapies in critically ill children. Arch Pediatr Adolesc Med 2009; 163(11): 986-92.
18. Feudtner C, Carroll K, Hexene K, Silberman J, Kang T, Kazak A. Parental hopeful patterns of thinking, emotions, and pediatric palliative care decision making. Arch Pediatr Adolesc Med 2010; 164(9): 831-9.
19. Mc Sherry M, Kehoe K, Carroll JM, Kang TI, Rourke MT. Necesidades psicológicas y espirituales de los niños que padecen una enfermedad que limita su vida. Pediatr Clin N Am 2007; 54(5): 879-99.
20. Levin R. Aspectos generales. En: Levin R, Sabini G, eds. Manual de cuidados paliativos en oncología para el primer nivel de atención. Montevideo: MSP; CHLCC; UDELAR, 2008: 23-7.
21. Grupo de trabajo de Cuidados Paliativos de la European Association for Paliative Care. Cuidados paliativos para lactantes, niños y jóvenes. Roma: Fondazione Maruzza Lefebvre, 2009.
22. Levetown M; The Committee on Bioethics. Communicating with children and families from everyday interactions to skill in conveying distressing information [on line]. Pediatrics 2008; 121 (5): e1441. Obtenido de: www.pediatrics.org [consulta 3 ene. 2009].
23. Levi S. La comunicación en la relación de ayuda. En: Levin R, Sabini G, eds. Manual de cuidados paliativos en oncología para el primer nivel de atención. Montevideo: MSP; CHLCC; UDELAR, 2008: 85-90.
24. Quian J. El pediatra frente a la muerte de un niño. Introducción a los cuidados paliativos pediátricos. Clin Pediatr Sur 2007; 1(1): 77-88.
25. Declaración Universal de los Derechos Humanos [en línea]. Obtenido de: http://www.un.org/es/documents/udhr/ [consulta: 21 jun. 2010].
26. Uruguay. Poder Legislativo. Senado y Cámara de representantes. Ley de voluntad anticipada. Ley 18.473. Montevideo: Diario Oficial nº 27714, 21 abr. 2009
27. Convención sobre los derechos de los niños [en línea]. Obtenido de:www2.ohchr.org [consulta 21 jun 2010].
28. Presidencia de la República. Código de la niñez y la adolescencia. Ley 17.823 7/9/2004 [en línea]. Obtenido de: http://www.presidencia.gub.uy/ley/2004090801.htm. [consulta 21 jun 2010].
]]>29. Gianantonio C. Ética clínica en pediatría. Rev Med Uruguay 1990; 6: 3-5.
Correspondencia: Dra. Mercedes Bernadá.
Correo electrónico: merce1@internet.com.uy