 ]]>
]]>
CASOS CLÍNICOS
Arch Pediatr Urug 2007; 78(3)
Hemoptisis en la infancia. Un desafío diagnóstico-terapéutico para el pediatra.
A propósito de dos casos clínicos
Dres. María Eugenia Russi 1, Antonia Vero 1, María Catalina Pinchak 2, Catalina Pirez 3
1. Residente de tercer año de pediatría.Resumen
Se presentan los casos clínicos de dos niños previamente sanos con hemoptisis sin repercusión hemodinámica, en quienes se arribó al diagnóstico de malformación arteriovenosa mediante arteriografía.
Se realizó tratamiento médico mediante embolización del lecho vascular patológico, siendo favorable la evolución clínica, con resolución de la enfermedad subyacente y alta temprana a domicilio, sin complicaciones. La arteriografía permitió realizar un diagnóstico temprano, así como la prevención de nuevas complicaciones.
Palabras clave:
HEMOPTISIS
MALFORMACIONES ARTERIOVENOSAS
ANGIOGRAFÍA
EMBOLIZACIÓN TERAPÉUTICA
Summary
Two cases of previously healthy children who suffered hemoptysis without hemodynamic compromise are presented. An underlying arteriovenous malformation by arteriography was identified in both cases. Endovascular treatment was performed using selective bronchial artery embolectomy of the anomalous vessels with an excellent recovery of both patients with no further complications. Arteriography played a vital role in early diagnosis and treatment avoiding new complications.
Key words:
HEMOPTYSIS
ARTERIOVENOUS MALFORMATIONS
ANGIOGRAPHY
EMBOLIZATION, THERAPEUTIC
Introducción
]]> La hemoptisis, clásicamente definida como la expectoración de sangre proveniente de las vías aéreas inferiores (por debajo de la glotis), constituye un síntoma amenazante y muy angustiante tanto para quienes lo presencian como para quienes lo asisten, y en ocasiones un reto diagnóstico-terapéutico para el clínico que se ve enfrentado a ella.Es por ello que su manejo debe ser individualizado, dinámico y en constante colaboración interdisciplinaria, permitiendo optimizar los recursos en salud de los cuales disponemos y así mejorar la calidad asistencial.
La historia clínica, el examen físico y la radiografía de tórax, junto con el conocimiento de ciertas enfermedades comórbidas, factores demográficos y ambientales, guían la evaluación inicial del paciente con hemoptisis menor y permiten al clínico elaborar un diagnóstico primario (1,2).
La disponibilidad en las últimas décadas de nuevas técnicas endobronquiales e imagenológicas, así como de la embolización arterial bronquial; han permitido mejorar el manejo de estos pacientes, disminuyendo así la necesidad de tratamiento quirúrgico de urgencia (1,3-5).
El objetivo de esta comunicación es presentar dos casos clínicos de hemoptisis, una enfermedad poco frecuente en la edad pediátrica, y evaluar la utilidad de las diferentes herramientas de diagnóstico y eventual tratamiento con las que contamos en nuestro medio.
Caso clínico I
WM, 9 años, sexo masculino, buen crecimiento y desarrollo, bien inmunizado. Sin antecedentes de contacto con tuberculosis.
Ingresa por dos episodios de expulsión de sangre roja mediante esfuerzo de tos, de leve entidad, precedido de cosquilleo retroesternal, sin repercusión hemodinámica, en apirexia.
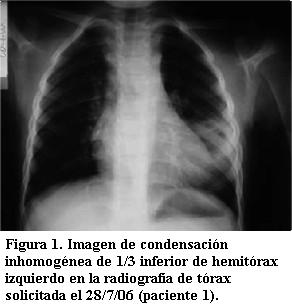
Hace un año presenta un episodio de iguales características, interpretado como secundario a neumonía bacteriana y tratado como tal, con radiografía de tórax que se muestra en la figura 1.
Examen físico: buen estado general, frecuencia respiratoria (FR) 21 respiraciones por minuto (rpm), sin tirajes, saturación de O2 ventilando al aire 98%, palidez cutáneo mucosa, sin lesiones hemorragíparas, bien hidratado y perfundido. Examen pleuropulmonar y cardiovascular normales, presión arterial 100/60 mmHg.
Resto del examen físico normal.
Hemograma: glóbulos blancos (GB) 6.700 elementos/mm3; hemoglobina (Hg) 8,9 g/dl; volumen corpuscular medio (VCM) 72,2; hemoglobina corpuscular media (HCM) 24,1, plaquetas 344.000 elementos/mm3. Crasis normal.
Radiografía de tórax (RxTx) al ingreso que evidencia persistencia de imagen de igual topografía y características radiológicas que la hallada un año atrás (figura 2).
Con diagnóstico clínico de probable malformación vascular pulmonar se solicita, el día del ingreso, una arteriografía que muestra lecho vascular patológico de la arteria brónquica izquierda con fístulas de bajo gasto hacia la vena pulmonar en tiempos tardíos (figura 3), y se emboliza con partículas de polivinilalcohol de 355 a 500 micrones, hasta la desaparición del lecho vascular anormal y de las fístulas acompañantes, con inclusión de las arterias intercostales homolaterales 5, 6 y 7, las cuales también intervienen en la irrigación del proceso patológico en menor medida.
]]> El paciente evoluciona bien, sin nuevos sangrados, por lo que se le otorga el alta a domicilio a las 48 horas del ingreso, sin complicaciones inmediatas ni en el seguimiento posterior durante 6 meses.Caso clínico II
KG, 8 años, sexo femenino, buen crecimiento y desarrollo, bien inmunizada. Sin antecedentes de contacto con tuberculosis.
El día del ingreso presenta episodio de tos en accesos con expulsión de sangre roja, de leve entidad, sin cosquilleo retroesternal, en apirexia, sin repercusión hemodinámica. En el hospital de Rivera reitera dos episodios de similares características, por lo que se la traslada al Centro Hospitalario Pereira Rossell.
Hace un año presentó episodio único de similares características, permaneciendo en observación por 24 horas, no reiterando el mismo se otorga alta a domicilio, con RxTx normal (figura 4).
Examen físico: buen estado general, FR: 20 rpm, sin tirajes, saturación de O2 VEA 98%, piel y mucosas normocoloreadas, sin lesiones hemorragíparas, bien hidratada y perfundida. Examen pleuropulmonar y cardiovascular normales. PA 107/60 mmHg. Resto del examen físico normal.
Hemograma: GB 6.900 elementos/mm3; Hb 11,2 g/dl, plaquetas: 356. Crasis normal. RxTx normal.
]]> El día del ingreso se realiza fibrobroncoscopía que evidencia a nivel de bronquio fuente lobar inferior derecho, segmento paracardíaco; coágulo muy adherente a la mucosa con fibrina y mucosa sangrante. Pared antero-medial con latido. Bronquio izquierdo sin alteraciones.Luego del procedimiento presenta dos nuevos episodios de leve entidad, por lo que pasa a Unidad de Cuidados Intensivos donde se solicita arteriografía pulmonar que evidencia lecho vascular patológico basal paracardíaco derecho alimentado por dos arterias brónquicas derechas y una arteria frénica derecha, observándose una fístula hacia la arteria pulmonar. Se procede a la embolización con partículas de polivinilalcohol de 350-500 micrones hasta la oclusión troncular de la arteria brónquica derecha superior y del pedículo frénico homolateral (figura 5). Se realizan múltiples intentos de cateterizar el pedículo brónquico derecho inferior, no lográndose dicho objetivo.
La paciente evoluciona bien, no reiterando nuevos sangrados, por lo que se otorga el alta a domicilio sin complicaciones posteriores inmediatas ni en el seguimiento posterior por 6 meses.
Discusión
La hemoptisis puede constituir la primera manifestación de un amplio espectro de enfermedades potencialmente graves, cuya prioridad en su manejo radica en conocer la etiología, localizar el sitio del sangrado e iniciar un tratamiento en el menor tiempo posible (1,2,6).
Se presentan dos casos clínicos de pacientes previamente sanos, con episodios de hemoptisis moderada, en quienes se arribó al diagnóstico etiológico en forma rápida mediante arteriografía pulmonar, instaurándose en forma concomitante con el diagnóstico las medidas terapéuticas correspondientes a la enfermedad subyacente.
La baja frecuencia de esta enfermedad en la edad pediátrica puede llevar a retrasos iniciales, o incluso a obviar el diagnóstico como sucedió con ambos pacientes, los cuales presentaron un episodio previo de similares características al actual, no arribándose al diagnóstico y, por ende, al correcto tratamiento; con el subsiguiente riesgo vital inmediato que ello significa.
Es por ello de fundamental importancia ante un episodio rojo de dichas características confirmar en primera instancia la hemoptisis y diferenciarla de los sangrados procedentes del tubo digestivo (hematemesis), así como de aquellos que provienen de otros lugares (como las epistaxis); por medio de la clínica y la exploración física (tabla 1).
]]> Una vez planteado el diagnóstico de hemoptisis, se valorará la gravedad de la misma (la cual condiciona la oportunidad de la paraclínica a solicitar), con un examen físico minucioso y rápido del estado hemodinámico así como del compromiso respiratorio. Tan importante como la caracterización lo más completa posible del evento es el reconocimiento de enfermedades respiratorias previas, traumatismos torácicos, la posibilidad de aspiración de cuerpos extraños y de episodios anteriores de hemoptisis, ya que nos permite realizar un diagnóstico provisional.Es así como inicialmente los datos clínicos permiten sospechar diferentes diagnósticos etiológicos, constituyendo la patología infecciosa la principal determinante de hemoptisis en la infancia, seguido de la aspiración de cuerpo extraño, sobre todo en niños menores de 4 años (1,2,7). No obstante, otras causas deben ser tenidas en cuenta como las bronquiectasias (en general secundarias a fibrosis quística), la tuberculosis pulmonar (rara en nuestro medio), las malformaciones arteriovenosas y los traumatismos torácicos, entre otros (1,2,6,8).
Ahora bien, una vez sorteada la etapa clínica de diagnóstico, existen una gama de exámenes paraclínicos imprescindibles en el estudio inicial de toda hemoptisis, que constituyen un pilar diagnóstico y eventualmente terapéutico de fundamental importancia. Es por ello que existe consenso actual en solicitar en una primera instancia radiografía de tórax, procedimiento particularmente útil en el hallazgo de lesiones parenquimatosas focales o difusas (tabla 2) y orientador etiológico que guía en ocasiones las sucesivas actuaciones terapéuticas a seguir (1,6). No obstante es sabido que en un porcentaje de los casos la radiografía puede ser normal o no localizadora de lesión, no siendo infrecuente que las lesiones observadas no se correspondan con la localización del sangrado (por ejemplo en pacientes con lesiones cicatrizales no visibles radiológicamente y que pueden sangrar). Es en esos casos en los cuales la fibrobroncoscopía cobra un importante rol en el diagnóstico (especialmente dentro de las primeras 48 horas del sangrado), momento en que adquiere su máximo rendimiento diagnóstico. Su utilidad radica en que no sólo permite localizar el sitio del sangrado visualizando en forma directa el árbol tráqueo-bronquial, sino que también hace posible la toma de biopsias para estudios anatomopatológicos, bacteriológicos y citológicos y la eventual puesta en marcha de determinados procedimientos terapéuticos (1,2,6,7). El uso de fibrobroncoscopios rígidos o flexibles dependerá del tipo de hemoptisis que presente el paciente, siendo indicación formal del uso del primero los casos de aspiración de cuerpos extraños y las hemoptisis masivas, dada su facilidad para succionar y mantener la vía aérea permeable en estas últimas (2,7).
El rol y la importancia de la arteriografía en la detección de sangrados provenientes de la circulación bronquial ha sido plenamente establecida (incluso en pacientes con fibrosis quística), ya que no sólo permite la localización del sangrado como parte del estudio electivo del paciente estable, sino también su embolización; siendo en esos casos un arma terapéutica de excelencia (3,9). Por medio de la inyección de un medio de contraste, y mediante un seriador angiográfico, es posible obtener una serie de imágenes de la distribución arterial, y en consecuencia, visualizar la estructura de la red arterial pulmonar así como de cualquier defecto de repleción de la misma. Usualmente bien tolerada, la arteriografía con embolización proporciona un control inmediato del sangrado en más del 90% de los casos, constituyendo una técnica de validez demostrada en la casuística internacional (10-12). Sin embargo, se ha reportado un porcentaje no desdeñable de resangrados a pesar de una embolización exitosa, con un riesgo de recurrencia estimado en 9 a 29% (5,13-15). De presentación bimodal, el riesgo de nuevos sangrados se hace mayor durante los primeros 1-2 meses posteriores a la embolización, con un segundo pico de incidencia a los dos años de la misma. No obstante, el uso en la actualidad de partículas de polivinilalcohol y de coils ha demostrado proveer una oclusión arterial efectiva, completa y segura, a diferencia de ciertas partículas utilizadas en el pasado (gelatine sponge particles) que tan sólo permiten una oclusión temporaria (12). En ninguno de los dos casos presentados se detectaron sangrados posteriores a la embolización en los 6 meses de seguimiento posterior.
Ahora bien, en pacientes con fibrosis quística se ha establecido un riesgo incrementado de hemoptisis masiva en especial en aquellos infectados por Staphylococcus aureus (siendo de menor entidad en aquellos portadores de Pseudomona aeruginosa y Burkholderia cepacia), con una clara disminución en la función pulmonar posterior al evento rojo y un uso aumentado de los servicios de salud posterior al mismo (16). Por dicho motivo resulta de fundamental importancia en estos pacientes el control infectológico seriado y el inicio temprano de antibióticos endovenosos ante un episodio de hemoptisis (16).
Muchas son las herramientas de las que disponemos en nuestro medio para el diagnóstico y eventual tratamiento de los pacientes con hemoptisis. Por dicho motivo el manejo interdisciplinario de esta patología cobra una mayor relevancia a la hora de brindar a estos pacientes una visión integral y consensuada de la misma, que permita redundar en una mejor atención y utilización de los recursos en salud.
Referencias bibliográficas
]]>1. Bidwell JL, Pachner RW. Hemoptysis: Diagnosis and Management. Am Fam Physician J 2005; 72: 1253-60.
2. Batra PS, Holinger LD. Etiology and management of pediatric hemoptysis. Arch Otolaryngol Head Neck Surg 2001; 127(4): 377-82.
3. De Gregorio MA, Medrano J, Mainar A, Alfonso ER, Rengel M. Endovascular treatment of massive hemoptysis by bronchial artery Embolization: short term and long term follow up over a 15 year period. Arch Bronconeumol 2006; 42(2): 49-56.
4. Khalil A, Soussan M, Mangiapan G, Fartoukh M, Parrot A, Carette MF. Utility of high-resolution chest CT scan in the emergency management of haemoptysis in the intensive care unit: severity, localization and aetiology. Br J Radiol 2007; 80 (949): 21-25.
5. Uflacker R, Kaemmerer A, Neves C, Picon PD. Management of massive hemoptysis by bronchial artery embolization. Radiol 1983; 146: 627-34.
]]>6. Boat TF. Pulmonary hemorrhage and hemoptysis. En: Chernick V, Boat TF, Wilmott RW, Busch A. Kendig's disorders of the tract in children. 7 ed. Philadelphia: Saunders, 2006: 676-85.
7. Dikensoy O, Usalan C, Filiz A. Foreign body aspiration: clinical utility of flexible bronchoscopy. Postgrad Med J 2002; 78(921): 399-403.
8. Kin-sun W, Reyin L, Shao-Hsuan H. Major hemoptysis in adolescents. Indian J Pediatr 2005; 72: 537-8.
9. Barben J, Robertson D, Olinsky A, Ditchfield M. Bronchial Artery Embolization for Hemoptysis in Young Patients with Cystic Fibrosis. Radiology 2002; 224: 124-130.
10. Cremaschi P, Nascimbene C, Vitulo P, Catanese C, Rota L, Barazzoni GC, et al. Therapeutic embolization of bronquial artery: a successful treatment in 209 cases of relapse hemoptysis. Angiology 1993; 44: 295-9.
]]>11. Rabkin JE, Astafjev VI, Gothman LN, Grogorjev YG. Transcatheter embolization in the management of pulmonary hemorrhage. Radiology 1987; 163: 361-5.
12. Swanson KL, Jhonson M, Prakash U, Mckusick MA, Andrews J, Stanson A. Bronchial Artery Embolization. Chest 2002; 121: 789-95.
13. Mal H, Rullon I, Mellot F, Brugière O, Sleiman C, Menu Y, et al. Immediate and long-term results of bronchial artery embolization for life threatening hemoptysis. Chest 1999; 115: 996-1001.
14. Hayakawa K, Tanaka F, Torizuka T, Mitsumori M, Okuno Y, Matsui A, et al. Bronchial artery embolization for hemoptysis: immediate and long term results. Cardiovasc Intervent Radiol 1992; 15: 154-9.
15. Ramakantan R, Bandekar VG, Gandhi MS, Aulakh BG, Desmukh HL. Massive hemoptysis due to pulmonary tuberculosis: control with bronchial artery embolization. Radiology 1996; 200: 691-4.
]]>16. Flume PA, Yankaskas JR, Ebeling M, Hulsey T, Clark LL. Massive hemoptysis in cystic fibrosis. Chest 2005; 128: 729-38.
Correspondencia: Dra. María Eugenia Russi, Departamento de Pediatría General, Centro Hospitalario Pereira Rossell. Montevideo, Uruguay.
Correo electrónico: russidel@chasque.apc.org