
ARTÍCULO ORIGINAL
Arch Pediatr Urug 2005; 76(3)
Atención neonatal del recién nacido deprimido severo de término
DRES. MARIO MORAES 1, FERNANDO SILVERA JEFFREY 1, DANIEL BORBONET 2, ALEJANDRA TOURRELLES 3, ADRIANA VERGARA 3, RAúL BUSTOS 4
1. Ex Asistentes de Cátedra de Neonatología.Resumen
Introducción: la asfixia perinatal es un trastorno que traduce el deterioro del intercambio de gases, caracterizado por hipoxemia, hipercapnia y acidosis metabólica. Puede iniciarse previo al trabajo de parto, perpetuarse durante éste y continuar aun luego de una reanimación exitosa. El conocimiento de que los fenómenos lesivos pueden ser más agresivos luego de la reanimación es importante para el manejo del recién nacido en estas condiciones.
Objetivo: conocer los resultados de la atención de los recién nacidos deprimidos severos de término valorando especialmente la terapéutica instituida en la unidad de terapia intensiva, con el fin de elaborar recomendaciones para el manejo neonatal.
Material y métodos: análisis descriptivo retrospectivo de historias clínicas de recién nacidos de término con depresión neonatal severa ingresados a terapia intensiva en el período de un año.
Resultados: se analizaron un total de 26 historias clínicas. La mortalidad durante la internación fue 7,6% (2/26). La duración promedio de estadía en la unidad de terapia intensiva fue de 12 días (DS 9 días). No se realizó gasometría de arteria umbilical en 15% y gasometría de control a la hora de vida en 27%.
No se utilizó bicarbonato de sodio durante la reanimación en 25/26.
Todos los pacientes recibieron oxígeno al 100% durante las maniobras de reanimación. Permanecieron en asistencia ventilatoria mecánica durante un promedio de 66 horas (6–144). Se observó que 6/18 pacientes (33%) presentaron PCO2 menor de 35 mmHg y en 2/18 (11%) la PCO2 fue mayor de 60 mmHg en la primera hora de vida. En 8/18 la PaO2 fue mayor de 100 mmHg. En 4/26 (15%) se constató glicemia menor de 0,50 mg/dl, en las primeras 24 horas de vida. En 9/26 recién nacidos (34%) se constataron convulsiones clínicas, de éstas 4/9 (44%) se presentaron en las primeras seis horas de vida. En 12/26 pacientes no se realizó EEG en las primeras 72 horas de vida, en 8/14 el EEG en este mismo período de tiempo fue patológico. Se realizó estudio ecográfico transfontanelar en 23/26 recién nacidos. En seis de ellos se constata edema cerebral siendo el resto normales. En un paciente se observó sangrado intracraneano.
Conclusiones: en esta serie se confirma la elevada mortalidad y morbilidad de los recién nacidos de término deprimidos severos. Se observa elevada incidencia de alteraciones de gases en sangre durante la asistencia ventilatoria y alteraciones en el metabolismo de la glucosa. Se destaca el alto porcentaje de convulsiones y ausencia de realización de estudio electroencefalográfico en un número importante de recién nacidos. La elaboración de un protocolo de asistencia adecuado a la realidad asistencial local, y teniendo en cuenta los resultados de la auditoria de historias clínicas, podría mejorar la calidad de atención, disminuir la morbimortalidad y los costos de la asistencia.
Summary
Introduction: perinatal asphyxia translates gas exchange decrease characterized by hypoxia, respiratory alkalosis and metabolic acidosis. It can start during labor and continue afterwards. Knowing that these factors may be more aggressive after resuscitation, is an important aspect for the neonates´management.
Objective: knowing the results from the treatment given to severely deprived term neonates in the ICU in order to create.
Materials and methods: a retrospective study from neonates who were at the ICU in a one-year period was done. Creating guidelines according to the neonatologists convoked by the Uruguayan Perinatology Association.
Results: a total of 26 medical records were analyzed. The mortality rate was 7,6% (2/26). The hospital stay at the ICU was 12 days (SD 9 days). Umbilical arterial blood gas analysis was not realized in 15% at birth and in 27% one hour later. All patients received oxygen during the procedures. Respiratory assistance was realized during 66 hours (6-144). 6 out of 18 patients (33%) had the level of PCO2 below 35 mmHg, 2 out of 18 (11%) were over 60 mmHg one hour after birth. 8 of 18 had over 100 mmHg. 4 out of 26 (15%) had blood sugar levels below 0,50 mg/dl during the first day. 9 of 26 neonates (34%) had seizures, only 4 were during the first 6 hours. EEG was not realized during the first 72 hours in 12 of 26 patients. The EEG was abnormal in 8 patients. Head ultrasound was done in 23 of 26 patients. 6 had brain swelling, 1 patient had intracranial bleeding.
Conclusions: this study shows a high mortality rate in this group of patients. There is a high incidence of blood gas and glucose abnormalities during ventilatory assistance. Seizures without EEG done were detected. The creation of these guidelines may improve assistance and decrease mortality rate and costs.
Key words: ASPHYXIA NEONATORUM
INFANT, NEWBORN
En Uruguay la primera causa de mortalidad neonatal precoz es la hipoxia intrauterina, traumatismo del parto e isquemia cerebral. En los años 1993 a 2001 su frecuencia relativa varía entre 30,6% y 34,7% (1). La prevalencia de asfixia perinatal en una muestra del Centro Hospitalario Pereira Rossell es de 2,12% (2).
En el año 2004 es la segunda causa de mortalidad infantil y neonatal, luego de las malformaciones congénitas. Su incidencia en la tasa de mortalidad neonatal es de 1.6 por mil nacidos vivos y constituye el 20,4% (Ministerio de Salud Pública, Dirección General de Salud, Departamento de Información Poblacional, Estadísticas Vitales).
La asfixia perinatal traduce el deterioro del intercambio de gases, caracterizado por hipoxemia, hipercapnia y acidosis metabólica. Este proceso puede iniciarse previo al trabajo de parto, perpetuarse en esta etapa y continuar aun luego de una reanimación exitosa. El conocimiento de que los fenómenos lesivos pueden ser aun más agresivos luego de la reanimación es muy importante para el manejo del recién nacido con asfixia perinatal.
El compromiso multiorgánico de esta patología marca la gravedad del proceso subyacente y aproximadamente el 12% de esos pacientes fallecen en el período neonatal (3). En un seguimiento a 8 años se informa una mortalidad de 13% y déficit neuropsíquicos permanentes tales como parálisis cerebral, epilepsia, alteraciones sensoriales o retardo mental en 16% de los sobrevivientes (4). El conocimiento actual centra la atención en el daño que se produce en las horas siguientes al nacimiento, por lo cual es importante considerar la atención realizada por el neonatólogo en las unidades de terapia intensiva. La puesta en práctica de estrategias terapéuticas que tengan en cuenta los procesos fisiopatológicos involucrados en la asfixia perinatal y el seguimiento de la evolución de estos pacientes es un desafío que la neonatología debe abordar a corto plazo en nuestro medio.
Dentro de las estrategias de neuroprotección activa, la hipotermia controlada es la única que se evalúa actualmente en estudios multicéntricos ramdomizados. Sus conclusiones, a pesar de no ser definitivas, sugieren menor porcentaje de mortalidad y discapacidad grave a los 18 meses (5,6).
Objetivo
Conocer los resultados de la atención de los recién nacidos deprimidos severos de término, valorando especialmente la terapéutica instituida en la unidad de terapia intensiva, con el fin de elaborar recomendaciones para el manejo neonatal.
Material y métodos
Análisis retrospectivo de historias clínicas de recién nacidos de una institución privada y una institución pública de nivel terciario de atención, en el período entre el 1 de enero y el 31 de diciembre de 2003.
El test de Apgar es realizado por los pediatras que conducen la atención en sala de partos de los recién nacidos. La reanimación es conducida por el pediatra actuante tomando en cuenta la condición del paciente. Todos cuentan con formación según los criterios de la Academia Norteamericana de Pediatría.
Se realiza gasometría de arteria umbilical utilizando doble clampeado del cordón. La gasometría a la hora de vida se realiza por extracción de sangre de catéter umbilical o en su ausencia por punción de arteria radial. Las gasometrías posteriores se realizan por el mismo método.
Acidosis: el pH de 7,10 y el déficit de base II en la arteria umbilical corresponde al percentil 2,5.
]]> Se considera hipoglicemia un nivel de glucosa sérica menor de 40 mg/dl.Población y resultados
Se analizaron un total de 26 historias clínicas. Catorce corresponden a pacientes ingresados a la unidad de cuidado intensivo de un servicio de atención pública y doce de una institución de asistencia médica colectiva.
Las características de la población estudiada se detallan en la tabla 1.
Un paciente era pequeño para la edad gestacional (3,8%).La mortalidad de los recién nacidos incluidos, durante su internación, alcanzó el 7,6% (2/26). La duración promedio de estadía en la unidad de terapia intensiva es de 12 días (DS 9 días) (tabla 2).

Con respecto a la evaluación del estado ácido base destacamos: no se realiza gasometría de arteria umbilical en el 15% de los recién nacidos. No se cuenta con gasometría de control a la hora de vida en 27% de los recién nacidos (tabla 3).

]]> En 25/26 durante la reanimación no se utiliza bicarbonato de sodio por vía intravenosa.
En 8/18 recién nacidos (37%) el pH aún se mantuvo por debajo de 7,10 en la primera hora de vida. En dos de éstos la acidemia estaba originada o perpetuada por causas respiratorias (figura 1).
Reanimación inicial y soporte ventilatorio
En la reanimación inicial, en 10/26 se realizó ventilación con máscara y bolsa autoinflable, 16/26 pacientes requirieron intubación orotraqueal. Todos los pacientes recibieron oxígeno al 100% durante las maniobras de reanimación. En 2/26 se realizó reanimación farmacológica con adrenalina por vena umbilical (tabla 4).

Permanecieron en asistencia ventilatoria mecánica durante un promedio de 66 horas (6-144).
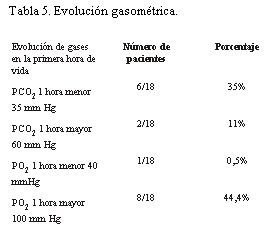
Se observa que 6/18 (33%) pacientes presentaron PCO2 menor de 35 mmHg en la primera hora de vida. En 2/18 (11%) la PCO2 fue mayor de 60 mmHg (figura 2).
En 13/18 pacientes (72%), la PaO2 a la hora de vida fue mayor de 60 mmHg y de éstos, en ocho la PaO2 fue mayor de 100 mmHg. Sólo 1/18 recién nacidos presentó PaO2 menor de 40 mmHg (figura 3, tabla 5).
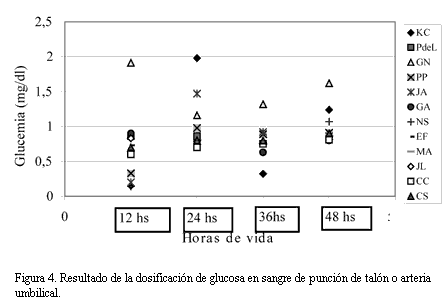
En 4/26 (15%) se constató glicemia menor de 0,50 mg/dl, en todos los casos en las primeras 24 horas de vida. Todos los recién nacidos que presentaron hipoglicemia eran de peso adecuado para la edad gestacional. En un recién nacido la glicemia fue mayor de 1,5 mg/dl.
En 9/26 (34%) recién nacidos se constataron convulsiones clínicas, de éstas 4/9 (44%) se presentaron en las primeras 6 horas de vida.
En este grupo, el 71% eran deprimidos neonatales moderados y el 14% deprimidos severos al quinto minuto. A su vez se correspondió con un pH menor de 7,20 en el 85% de los casos.
En 12/26 pacientes no se realizó EEG en las primeras 72 horas de vida, en 4/14 el EEG en este mismo período de tiempo fue patológico (actividad focal o bajo voltaje mantenido) (tabla 6).
 ]]>
]]>
Ecografía transfontanelar
Se realizó estudio ecográfico transfontanelar en 23/26 recién nacidos. En seis de ellos se constató edema cerebral, siendo el resto normales. En un paciente se observó sangrado intracraneano.
Discusión
De acuerdo a los objetivos establecidos en este análisis retrospectivo de historias clínicas el criterio de inclusión de test de Apgar igual o menor de 3 al minuto en recién nacidos de término no es coincidente con los criterios de la Academia Americana de Pediatría para definir asfixia perinatal (tabla 7). El promedio de pH de 7,01 nos aproxima a los pacientes que padecen asfixia. Un objetivo muy importante para el grupo de trabajo es que las recomendaciones se adapten a la realidad nacional. En nuestro país no se puede acceder a la realización de gases de sangre en varias localidades donde de forma imprevista se atiende un recién nacido con riesgo de asfixia, por lo cual un parámetro clínico como el test de Apgar es adecuado a dicha realidad asistencial.
La depresión neonatal severa se asocia en esta serie con alta mortalidad y un tiempo prolongado de internación en terapia intensiva.No se realizaron estudios del estado ácido base del cordón umbilical en el 15% de los recién nacidos, en el 27% no se conoció el estado ácido base en la primera hora de vida. El conocimiento del estado ácido básico al nacimiento y a la hora de vida es de fundamental importancia para conocer la gravedad de la injuria, realizar el pronóstico y guiar el tratamiento. El pH de 7,10 y el déficit de base de 11 en la arteria umbilical corresponden al percentil 2,5 (7). El déficit de base de menos de 12 mmol/L muy rara vez produce alteraciones neurológicas moderadas a severas, las que se producen en el 41% de lo neonatos con déficit de base igual o mayor a 16 mmol/L (8). El pH en arteria umbilical menor de 7,00 se relaciona con manifestaciones neurológicas y compromiso sistémico, aunque en estudios de seguimiento el 62% de lactantes a término con pH menor de 7 en arteria umbilical no presenta alteraciones clínicas (9-11).
En el 15% de los recién nacidos se constatan valores de glucosa menores a 0,50 mg/dl en las primeras 24 horas de vida. Tanto la hipoglicemia como la hiperglicemia se asocian con aumento de la lesión neuronal.
]]> En esta serie el 70% de los recién nacidos presenta mejoría del estado ácido base sin requerir utilización de bicarbonato de sodio. En dos recién nacidos la acidemia está originada o perpetuada por causas respiratorias (figura 1). Asegurar una adecuada ventilación es un requisito previo a la utilización de cualquier medida farmacológica durante la reanimación, debido a que el bicarbonato puede producir acidosis respiratoria paradojal (10). La infusión de soluciones hiperosmolares se asocia con el aumento de la incidencia de hemorragia intraventricular y descenso del flujo sanguíneo cerebral (12-13), por lo cual su uso se limita a la presencia de acidosis metabólica comprobada prolongada. No se cuenta con estudios aleatorizados y controlados que comprueben la eficacia del uso de bicarbonato en la reanimación neonatal, mejoría de sobrevida y evolución neurológica inmediata (14,15). La aparición de convulsiones en las primeras 24 horas de vida es más probable en los recién nacidos con acidosis mantenida, su corrección antes de las primeras dos horas de vida disminuye el riesgo de padecerlas (16).En los pacientes con gasometría arterial en la primera hora de vida se observa una incidencia de alteraciones de la presión parcial de dióxido de carbono (44%), que comprobadamente se asocia con alteración de la circulación encefálica y peor pronóstico neurológico. La hipercapnia notoria produce circulación cerebral pasiva, vasodilatación cerebral, complicaciones hemorrágicas y fenómeno de robo que aumenta el daño en áreas que se preservaron en la injuria inicial. La hipocapnia produce disminución del flujo sanguíneo cerebral y lesión isquémica (17).
Existe evidencia de que el oxígeno al 100 % durante la reanimación puede ser lesivo. Los radicales libres de oxígeno conducen a lesión neuronal luego de la reanimación (18). Estudios actuales bien diseñados demuestran que es igual de efectiva la reanimación con aire que con oxígeno al 100% (19). Aunque esto último sigue siendo la conducta recomendada (20), algunos consideran apropiado el uso de concentraciones de oxígeno inspirado de 40% inicialmente, que se aumenta según necesidad (21).
Se constata presencia de hiperoxia en el 44% de los recién nacidos e hipoxemia en menos del 1%.
Durante y luego de la reanimación es difícil establecer aporte de oxígeno y ventilación adecuada a cada paciente. En estudios retrospectivos la presencia de hiperoxia severa (PaO2 mayor de 200 mm Hg) se asocia a evolución neurológica adversa que se acentúa en presencia de PaCO2 menor de 20 mm Hg (22). Si bien se puede establecer asociación y no relación de causa entre estas variables su implicancia clínica es importante. Lograr normoxia y normocapnia con monitorización exhaustiva de estos parámetros es una actitud terapéutica responsable.
El 15% de los recién nacidos presenta hipoglicemia en las primeras 24 horas de vida. Tanto la hipoglicemia como la hiperglicemia se asocian con aumento de la lesión neuronal (17). Un nivel de glucosa sérica menor de 40 mg/dl en los primeros treinta minutos de vida se asocia con un incremento de 18,5 veces del riesgo de daño neurológico en los recién nacidos de término con pH en arteria umbilical menor de 7,00. No queda claro si su detección y tratamiento precoz alteran la evolución (23).
En esta serie las convulsiones se presentan en el 34%, en un alto porcentaje (44%), en las primeras seis horas de vida. La afección neurológica es la más frecuente dentro del compromiso multiorgánico desencadenado por la asfixia. Martin-Ancel informa 72% de compromiso neurológico en recién nacidos con pH en arteria umbilical menor de 7 o Apgar menor de 4 al minuto (24). Al igual que en esta serie las convulsiones se asociaron a la severidad de la depresión al quinto minuto y el valor de pH en arteria umbilical. Las convulsiones son una de las manifestaciones de dicho compromiso, cuya presencia agrava la lesión neurológica (4,17,25).
No se realiza EEG en las primeras 72 horas de vida en el 46%. En los recién nacidos que cuentan con este estudio es patológico en el 57%.
Es conocido que la presencia de convulsiones subclínicas es más frecuente que las convulsiones clínicas. Este hecho se asocia a lesión neurológica y peoría del pronóstico. La realización de EEG precoz es muy importante para tratar las convulsiones subclínicas, mejorar la evolución, realizar un pronóstico y asesoramiento adecuado a la familia.
En la actualidad es posible realizar monitoreo continuo de la actividad eléctrica cerebral mediante un monitor de función cerebral de amplitud integrada. Permite detectar convulsiones subclínicas, evaluar los efectos de las drogas anticomiciales utilizadas, seleccionar pacientes que requieran intervenciones de neuroprotección como la hipotermia controlada y predecir la evolución a largo plazo (26).
]]> Se observa edema cerebral mediante ecografía transfontanelar en el 23% de los recién nacidos y hemorragia en menos del 1%. Este método diagnóstico permite el control evolutivo de esta complicación. El edema cerebral en la asfixia neonatal aparece habitualmente después del primer día en el recién nacido de término. La presión de riego cerebral no está alterada si no existe hipotensión arterial sistémica (17). Su tratamiento se limita a la prevención de la sobrecarga de líquido y a mantener la presión arterial en límites normales mediante la utilización de inotrópicos (17,27).La utilización de manitol, hiperventilación, furosemide o suero salino hipertónico en el recién nacido no se ha ensayado y puede producir mayor daño neurológico (28).
Conclusiones
En esta serie se confirma la elevada mortalidad y morbilidad de los recién nacidos de término deprimidos severos. Se observa elevada incidencia de alteraciones de gases en sangre durante la asistencia ventilatoria y alteraciones en el metabolismo de la glucosa. Se destaca el alto porcentaje de convulsiones y ausencia de realización de estudio electroencefalográfico en un número importante de recién nacidos. La elaboración de un protocolo de asistencia adecuado a la realidad asistencial local y teniendo en cuenta los resultados de la auditoría de historias clínicas podría mejorar la calidad de atención, disminuir la morbimortalidad y los costos de la asistencia.
Bibliografía
1. Briozzo L, Sosa C, Martínez A, Rodríguez F, Ferreiro G, Panizza R, et al. Análisis de la prevalencia de sufrimiento fetal agudo, asfixia perinatal y síndrome hipóxico isquémico en la maternidad de Centro Hospitalario Pereira Rossell. Arch Gin Obstet 2003; 41(3): 84-91.
2. Nozar F, Fiol V, Briozzo L. Análisis de la prevalencia de sufrimiento fetal agudo y síndrome hipóxico isquémico en la maternidad de Centro Hospitalario Pereira Rossell. Arch Gin Obstet 2005; 43(1): 45-9.
3. Dixon G, Badawi N, Kurinczuk JJ, Keogh JM, Silburn SR, Zubrik SR, et al. Early developmental outcomes after newborn encephalopathy. Pediatrics 2002 Jan; 109 (1): 26-33.
4. Robertson CM, Finer NN, Grace MG. School performance of survivors of neonatal encephalopathy associated with birth asphyxia at term. J Pediatr 1989 May; 114 (5): 753-60.
5. Gluckman P, Wyatt S, Azzopardi D, Ballard MD, Edwards D, Ferriero D, et al. Selective head cooling with mild systemic hypothermia after neonatal encephalopatic: multicentre ramdomised trial. Lancet 2005, 365: 663-70.
6. Shankaran S, Laptok AR, Ehnrekranz RA, Tyson JE, McDonald SA, Donovan EF, et al Whole body hypothermia for neonates with hypoxic ischemic encephalopathy. N Engl J Med 2005; 353: 1574-84.
7. Parer JT, Kilpatrick SJ, Laros RK. Umbilical cord blood acid base state: what is normal? Am J Obstet Gynecol 1996; 174: 1807-14.
8. Low JA, Lindsay BC, Derrick EJ. Threshold of metabolic acidosis associated with newborn complications. Am J Obstet Gynecol 1997; 177: 1391-4.
9. Goodwin TM, Belai I, Hernandez P, Durand M, Paul RH. Asphyxial complications in the term newborn with severe umbilical acidemia. Am J Obstet Gynecol 1992; 167(6): 1506-12.
10. King TA, Jackson GL, Joseph AS. The effect of profound umbilical artery academia in term neonates admitted to a newborn nursery. J Pediatr 1998; 132: 624-9.
11. Williams KP, Sing A. The correlation of seizures in newborn infants with significant acidosis at birth with umbilical artery cord gas values. Obstet Gynecol 2002; 100(3): 557-60.
12. Kette F, Weil MH, Gazmuri RJ. Buffer solutions may compromise cardiac resuscitation by reducing coronary perfusion presure. JAMA 1991; 266: 2121-6.
13. Lou HC, Lassen NA, Friss-Hansen B. Decresead cerebral blood flow alter administration of sodium bicarbonate in the distressed newborn infant. Acta Neurol Scand 1978; 57: 239-47.
14. Papile LA, Burstein J, Burstein R, Koffler H, Koops B. Relationship of intravenous sodium bicarbonate infusions and cerebral intraventricular hemorrhage. J Pediatr 1978, 93; 5: 834-6.
15. Lokesh L, Kumar P, Murski S, Narang A. A randomized controlled trial of sodium bicarbonate in neonatal resuscitation-effect on inmediate outcome. Resuscitation 2004; 60(2): 219-23.
16. Casey BM, Goldaber KG, McIntire DD, Leveno KJ. Outcomes among term infants when two hour postnatal pH is compared with pH at delivery. Am J Gynecol 2001; 184(3): 447-50.
17. Volpe JJ. Encefalopatía hipóxico isquémica. En: Neurología del Recién Nacido. 4 ed. México: Mc Graw Hill, 2002: 354-424.
18. Vento M, Asensi M, Sastre J, Pallardó F, García Sala F, Viña J. Resuscitation with room air instead of 100% oxygen prevents oxidative stress in moderately asphyxiated term neonates. Pediatrics 2001;107: 642-7.
19. Saugstad OD, Rootwelt T, Aalen O. Resuscitation of asphyxiated newborn infants with room air or oxygen: an international controlled trial: The Resair 2 Study. Pediatrics 1998; 102(1):e1.
20. International Guidelines for neonatal resuscitation. An excerpt from the Guidelines 2000 for Cardiopulmonary and Emergency Cardiovascular Care: International Consensus on Science. Pediatrics 2000; 106: e29.
21. Royal Collage of Paediatrics and child health and Royal Collage of Obstetrician and Gynaecologists. Resuscitation of babies at birth. London: BMJ Publishing Group, 1977.
22. Klinger G, Beyene J, Shah P, Perlman M. Do Hyperoxaemia and Hipercapnia add to the risk of brain injury after intrapartum asphyxia? Arch Dis Child Fetalneonatal Ed 2005; 90: F49-F52.
23. Cornette L, Levene MI. Post-resuscitative management of the asphixiated term and preterm infant. Semin Neonatol 2001; 7:56-64.
24. Salhab W, Wyckoff M, Laptook A, Perlman J. Initial hipoglicemia and neonatal brain injury in term infants with severe fetal acidemia. Pediatrics 2004; 114: 361-6.
25. Martin-Ancel A, García-Alix A, Cabanas FGF, Burgueros M, Quero J. Multiple organ involvement in perinatal asphyxia. J Pediatr 1995; 127: 786-93.
26. Hellstrom-Westas L, de Vries L, Rosén I. Atlas of amplitude-integrated EEGs in the newborn. The Partenon Publishing Group, New York; 2003.
27. Robertson C, Finer N. Term infants with hypoxic-ischemic encephalopathy: outcome at 3.5 years. Dev Med Child Neurol 27:473-484, 1985.
28. Shankaran S. Tratamiento postnatal de la asfixia del recién nacido a término. Clin Perinatol 2002; 4: 661-678.
Correspondencia: Dr. Mario Moraes.
Francisco Canaro 2222 Apto 202. Montevideo, Uruguay.
E-mail: marmoraes@adinet.com.uy.
]]>