Caso clínico
Tromboendarterectomía en hipertensión pulmonar tromboembólica crónica
Reporte del primer caso clínico en Uruguay
Dres. Pablo Curbelo 1, Jorge Caneva 2, Ana Musetti 3,
Verónica Torres 4, Horacio Vázquez 5, Roberto Favaloro 6
1. Prof. Agdo. de cátedra de neumología. Universidad de la República. Uruguay.
2. Jefe de neumología. Hospital Universitario Fundación Favaloro. Argentina. ]]>
3. Prof. Adj. de Cátedra de neumología. Universidad de la República. Uruguay.
4. Prof. Agdo. de Clínica Médica. Universidad de la República. Uruguay.
5. Jefe médico del Servicio de Cardiología. Asociación Española. Uruguay
6. Director de Trasplante de órganos intratorácicos. Hospital Universitario Fundación Favaloro. Argentina.
Correspondencia: Pablo Curbelo. Dublin 2149. Montevideo. Correo electrónico: curbelop@gmail.com
Recibido mayo 21, 2012; aceptado julio 2, 2012.
Resumen
La hipertensión pulmonar tromboembólica crónica (HPTEC) es una entidad subdiagnosticada y de alta morbimortalidad si no se accede a un tratamiento adecuado.
El centellograma V/Q confirma la naturaleza tromboembólica de la hipertensión pulmonar (HP), pero es la arteriografía convencional el estudio que valora la topografía de los trombos y su accesibilidad a cirugía. El cateterismo cardíaco derecho confirma la HP, su severidad, y brinda parámetros de gran valor pronóstico.
La HPTEC es la única etiología de hipertensión pulmonar con posibilidad de un tratamiento quirúrgico potencialmente curativo a través de la tromboendarterectomía pulmonar (TEE). ]]>
Se reporta el primer caso de nuestro país de HPTEC tratada con TEE y evolución exitosa.
Palabras clave:
HIPERTENSIÓN PULMONAR
TROMBOEMBOLISMO PULMONAR
TROMBOENDARTERECTOMíA
Summary
Chronic thromboembolic pulmonary hypertension ( CTEPH) is a delayed diagnosed disease with high morbidity and mortality, especially when untreated. Ventilation/perfusion lung scan confirms the thromboembolic etiology, but pulmonary angiography is still the gold standard diagnostic procedure for defining the extension and location of the disease and surgical indication. Right heart catheterization provides accurate prognostic and disease severity information. Pulmonary endarterectomy represents a potentially curative option in eligible patients.
Key words: ]]>
HYPERTENSION, PULMONARY
PULMONARY EMBOLISM
ENDARTERECTOMY
Introducción
La hipertensión pulmonar tromboembólica crónica (HPTEC) es una de las formas más severas de hipertensión pulmonar (HP) producida por la oclusión de las arterias pulmonares luego de embolia pulmonar y trombosis no resuelta (1). Su consecuencia es el aumento de la resistencia vascular pulmonar (RVP) determinando HP que evoluciona a la claudicación del ventrículo derecho y a la muerte de no tener un diagnóstico precoz y tratamiento adecuado (2,3).
Si bien la aproximación al diagnóstico de HP es a través del ecocardiograma Doppler cardíaco y el centellograma pulmonar de ventilación y perfusión (V/Q) orienta a la naturaleza tromboembólica, la angiografía pulmonar convencional continúa siendo el gold standard (estándar oro) para el diagnóstico definitivo y la valoración de accesibilidad a la cirugía. La HPTEC es la única etiología de HP con tratamiento quirúrgico potencialmente curativo a través de la tromboendarterectomía pulmonar (TEE) (4,5). Este tratamiento debe realizarse en centros de referencia con entrenamiento en la técnica. Desde hace un año, nuestro país cuenta con acceso a este tratamiento en un centro regional de referencia (Hospital Universitario de la Fundación Favaloro de Argentina), financiado por el Fondo Nacional de Recursos. Se reporta el primer caso clínico en nuestro país de una paciente portadora de HPTEC, con evolución exitosa luego de tratamiento quirúrgico con TEE.
Caso clínico
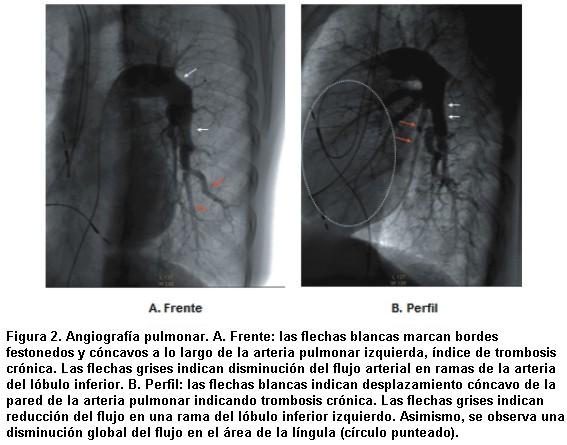
]]> Mujer de 54 años, ex tabaquista (diez paquetes/año), con antecedente de fibrilación auricular, que en la evolución alternaba con bloqueo auriculoventricular de alto grado, por lo que requirió tratamiento farmacológico y marcapaso definitivo. Desde hace diez años relata episodios considerados como “neumonía recurrente” en cuatro oportunidades, el último de ellos con imagenología que planteó el diagnóstico retrospectivo de infarto pulmonar múltiple cavitado. No cursó episodios de trombosis venosa profunda. No se realizó estudios diagnósticos de tromboembolismo pulmonar agudo en ninguno de los eventos mencionados. En los últimos dos años refiere disnea de esfuerzo progresiva que se hace clase funcional (CF) III de la New York Heart Association (NYHA) en los meses previos a la consulta. Niega episodios de hemoptisis, puntada de lado o edema de miembros inferiores. No refiere mareos, síncope ni dolor torácico. Al examen físico: cianosis de labios, frecuencia respiratoria 24 ciclos/min. Piel sin lesiones, sin linfadenopatías, sin alteraciones osteorticulares. Cardiovascular: se palpa latido intenso en foco pulmonar, ritmo regular 96 latidos/min, componente pulmonar del segundo ruido aumentado en foco pulmonar, no se auscultan soplos ni frémitos. Ingurgitación yugular 1/3 sin colapso inspiratorio, hepatalgia, reflujo hepatoyugular presente, sin edemas de miembros inferiores. Pleuropulmonar: murmullo alveolovesicular conservado, sin estertores secos ni húmedos. Resto sin alteraciones. Los exámenes paraclínicos mostraron: ECG: ritmo con 100% censado de marcapaso de 70 latidos/min. Radiografía de tórax con aumento del tronco de arteria pulmonar y ramas principales. Ecocardiograma Doppler: cavidades izquierdas de tamaño normal, aurícula derecha levemente dilatada (área de 20 cm2), función sistólica del ventrículo izquierdo conservada por fracción de eyección de 55%; ventrículo derecho levemente dilatado; insuficiencia tricuspídea leve a moderada; presión sistólica de arteria pulmonar estimada (PSAPe) de 60 mmHg. Sin derrame pericárdico. Inyección de suero salino batido confirma foramen oval permeable con cortocircuito de derecha a izquierda. Centellograma pulmonar por perfusión: alteraciones múltiples y bilaterales de la perfusión a nivel segmentario y subsegmentario (figura 1). La angiografía pulmonar multicorte por tomografía computada (TC) no mostró signos de HPTEC. La ecografía Doppler de miembros inferiores no evidenció trombos. El estudio de factores protrombóticos fue negativo, incluyendo: antitrombina III, factor VIII, anticoagulante lúpico y anticardiolipinas. El cateterismo cardíaco derecho (CCD) confirmó: presión media arterial pulmonar (PmAP) 29 mmHg, presión capilar de enclavamiento pulmonar (PCWP) 9 mmHg, resistencia vascular pulmonar (RVP) 422 dinas.s.cm-5, volumen minuto (VM) 3,6 L/min, índice cardíaco (IC) 2,3 l/m2. La angiografía pulmonar mostró la arteria pulmonar derecha con oclusión de rama posterior del lóbulo superior, oclusión de rama apical del lóbulo inferior, oclusión de ramas basales del lóbulo inferior; la arteria pulmonar izquierda con oclusión de rama apical del lóbulo inferior, oclusión de rama basal anterior del lóbulo inferior (figura 2). Los estudios de función pulmonar mostraron: espirometría y volúmenes pulmonares normales. La determinación de la capacidad de difusión de monóxido de carbono (DLCO) fue de 42% del valor de referencia. La prueba de marcha de los 6 minutos (PM6M), realizada en aire ambiente, mostró una distancia total recorrida de 290 m, SpaO2 basal de 96% y SpaO2 final de 84%. Se realizó cirugía de TEE bilateral complementado con cierre del foramen oval. En el postoperatorio y pese al apoyo inotrópico, cursó con deterioro severo de la función biventricular que requirió reentrada en circulación extracorpórea. Además desarrolló injuria de reperfusión con deterioro severo del intercambio gaseoso con PA FiO2 de 90 que requirió asistencia respiratoria mecánica (ARM) por 63 horas. Evolucionó con recuperación progresiva bajo oxigenoterapia suplementaria y ventilación no invasiva por un plazo de 14 días. En el control a los 30 días la paciente se encontraba en CF I de la NYHA y una SpaO2 de 98% respirando aire ambiente. La nueva PM6M mostró una distancia total recorrida de 365 m y una SpaO2 basal de 98% con SpaO2 final de 95%. El ecocardiograma Doppler mostraba una PSAPe de 40 mmHg; el ventrículo derecho no se evidenciaba dilatado y solo con hipertrofia leve. Un nuevo control a los 90 días mostró que la paciente se hallaba en CF I, la distancia total recorrida en la PM6M era de 450 m y sin desaturación al esfuerzo. El ecocardiograma Doppler mostraba hipertrofia leve del ventrículo derecho, no identificándose signos asociados a hipertensión pulmonar.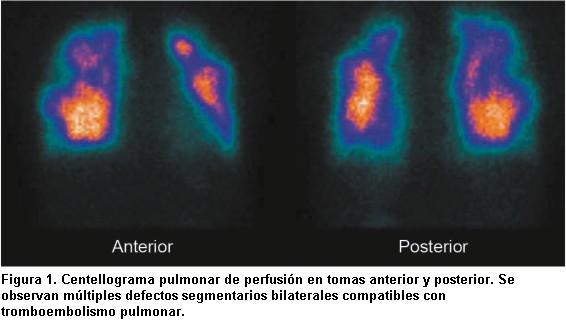
Discusión
El tromboembolismo pulmonar crónico recurrente es una causa relativamente frecuente y habitualmente subdiagnosticada de HP. Su incidencia es difícil de precisar, pero un estudio prospectivo mostró una frecuencia de HPTEC ]]> (6). La presentación clínica es poco específica con disnea y signos de falla cardíaca derecha. El antecedente clínico de embolia pulmonar aguda puede estar ausente en un número significativo de pacientes. Publicaciones actuales indican el antecedente de embolia pulmonar en 74% y de trombosis venosa profunda en 53% de los casos (7). En nuestra paciente aparece el antecedente de “neumonías recurrentes”, cuadro interpretado en forma restrospectiva como infarto pulmonar múltiple cavitado, si bien ]]> (7). Los factores de riesgo para el desarrollo de HPTEC incluyen la esplenectomía, el implante de catéter de marcapaso o cardiodesfibrilador automático, el tratamiento sustitutivo ]]> (8). Si bien nuestra paciente es portadora de un marcapaso definitivo, su implante fue posterior al desarrollo de la HPTEC. Los estudios de factores protrombóticos son patológicos en solo 20% de los casos, siendo el hallazgo más frecuente la presencia de anticuerpos anticardiolipinas y anticoagulante lúpico (9). En nuestro caso no se constataron factores de riesgo protrombótico, al menos a la sensibilidad de los métodos de laboratorio de que se dispone actualmente. Si bien la radiología de tórax, el electrocardiograma y el ]]> (10). Un centellograma pulmonar V/Q normal descarta la naturaleza tromboembólica. Los registros actuales muestran que 98,7% de los pacientes con HPTEC tienen centellograma pulmonar ]]> (8). En nuestro caso, las alteraciones de la perfusión con múltiples imágenes en cuña fueron diagnósticas. La angiografía pulmonar multicorte por TC puede mostrar hallazgos característicos de HPTEC como ser trombos organizados en vasos proximales, amputación arterial, sutiles redes fibrosas intraluminales, patrón de perfusión en mosaico o agrandamiento de arterias pulmonares. Sin embargo, si la misma no es realizada en centros de referencia con experiencia en la técnica, dicho método puede presentar dificultades en el diagnóstico y la evaluación de la topografía de los trombos. Por otro lado, la angiografía pulmonar multicorte por TC ha demostrado ]]> (11). Este aspecto ubica al centellograma pulmonar V/Q como primer estudio imagenológico no invasivo en el algoritmo de estudio de la HPTEC. En concordancia con esto, en el caso presentado, la angiografía pulmonar multicorte por TC no mostró signos de HPTEC, siendo el centellograma pulmonar V/Q el método que permitió sostener la sospecha diagnóstica y permitir avanzar hacia la confirmación diagnóstica por angiografía pulmonar convencional. El CCD confirma el diagnóstico y severidad de la HP y en el caso de la HPTEC aporta elementos pronósticos de gran relevancia. Un elemento pronóstico ]]> (5). Se ha constatado que los pacientes con RVP prequirúrgica > 1.200 dinas.s.cm-5, tienen mortalidad perioperatoria de 11% y mortalidad al año de 13%. Por otro lado, pacientes con RVP residual postcirugía > 500 dinas.s.cm-5 tienen mortalidad de 31% comparada con 1% en pacientes con RVP postcirugía < 500 dinas.s.cm-5. Nuestra paciente contaba con un buen predictor pronóstico como la RVP precirugía de 422 dinas.s.cm-5.
La angiografía pulmonar convencional es el gold standard para definir la extensión y valorar la operabilidad, y realizada en centros de experiencia tiene baja morbilidad. Además permite visualizar lesiones proximales en el 63% de los casos (7). Se recomienda que el CCD y la angiografía convencional se realicen simultáneamente y en un centro de referencia con experiencia en la TEE (12), como se realizó en nuestro caso.
]]> Con respecto al tratamiento, la TEE es la única opción terapéutica aprobada y potencialmente curativa en la HPTEC y debe definirse y realizarse en centros con experiencia. Sin embargo, la cirugía es ofrecida a menos del 40% de los pacientes debido a la presencia de lesiones periféricas inoperables o comorbilidades (12). Otro aspecto fundamental a la hora de definir la cirugía es la correlación entre la severidad de la HP y el grado de obstrucción tromboembólica. Los pacientes con compromiso hemodinámico severo y lesiones oclusivas poco significativas son malos candidatos a la TEE.El procedimiento quirúrgico consiste en la realización de una endarterectomía pulmonar bilateral mediante esternotomía media con soporte de circulación extracorpórea y períodos de paro circulatorio intermitente en hipotermia profunda. Comienza con la apertura de la arteria pulmonar en su sector intrapericárdico y desde allí se sigue circularmente hasta las ramas arteriales lobares, segmentarias y subsegmentarias de cada lóbulo. Las complicaciones de la cirugía incluyen la HP residual, reportada en 5%-35% y definida como RVP > 500 dinas.s.cm-5 luego de la TEE (5,13,14).
Otra complicación específica es la injuria de reperfusión, reportada en 10%-25% de los casos.
El tratamiento médico debe incluir la anticoagulación pre y postcirugía en todos los casos. Hasta el momento no hay un suficiente nivel de evidencia que avale el uso de medicación específica en la HPTEC, y por otro lado se ha visto que su uso puede retardar la derivación a un centro con experiencia y el posible tratamiento quirúrgico. Nuestra paciente recibió tratamiento específico con sildenafil y anticoagulación, mientras completó su evaluación preoperatoria. En el postoperatorio cursó con injuria de reperfusión que determinó ARM prolongada. Luego de la cirugía continuó con tratamiento anticoagulante, constantándose marcada mejoría de su CF, de los hallazgos ecocardiográficos y de la tolerancia al ejercicio en la PM6M.
Conclusiones
Se presenta el primer caso nacional de HPTEC tratada con TEE en un centro regional de referencia. El diagnóstico fue tardío, con síntomas de presentación poco específicos, cuadros considerados como neumonía recurrente, que reinterpretados constituyeron eventos de embolia pulmonar con infarto de pulmón. El diagnóstico de la etiología tromboembólica se apoyó en el centellograma pulmonar V/Q, pero fue la angiografía pulmonar convencional, gold standard diagnóstico de la enfermedad, la que permitió confirmar el diagnóstico de la entidad, topografía de los trombos y operabilidad de la paciente. El CCD confirmó la HP su severidad y aportó parámetros de gran valor pronóstico como la RVP. La paciente fue evaluada en un centro de referencia con experiencia en la interpretación de los estudios diagnósticos mencionados y en la cirugía de TEE. La cirugía constituyó en este caso una opción curativa con notable mejoría de los parámetros clínicos, ecocardiográficos y la tolerancia al ejercicio.
Bibliografía
1. Lang IM. Chronic thromboembolic pulmonary hypertension not so rare after all. N Engl J Med 2004; 350: 2236-8.
2. Galiè N, Hoeper MM, Humbert M, Torbicki A, Vachiery JL, Barbera JA, et al; ESC Committee for Practice Guidelines. Guidelines for the diagnosis and treatment of pulmonary hypertension: The Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) andthe European Respiratory Society (ERS), endorsed by the International Society of Heart and Lung Transplantation. (ISHLT). EurHeart J 2009; 30: 2493-537.
3. Sociedad Argentina de Cardiología, Asociación Argentina de Medicina Respiratoria, Sociedad Argentina de Reumatología. Consenso para el diagnóstico y tratamiento de la hipertensión arterial pulmonar. Rev Argent Cardiol 2011;79 Supl2:S1-24.
4. Jamieson SW. Pulmonary thromboendarterectomy. Heart 1998;79:118-20.
5. Jamieson SW, Kapelanski DP, Sakakibara N, Manecke GR, Thistlethwaite PA, Kerr KM, et al. Pulmonary endarterectomy: experience and lessons learned in 1,500 cases. Ann Thorac Surg 2003;76:1457-62.
6. Pengo V, Lensing AW, Prins MH, Marchiori A, Davidson BL, Tiozzo F, et al. Incidence of chronic thromboembolic pulmonary hypertension after pulmonary embolism. N Engl JMed 2004;350:2257-64.
7. Pepke-Zaba J, Delcroix M, Lang I, Jansa P, Ambroz D, Tracy C, et al.Chronic thromboembolic pulmonary hypertension (CTEPH): results from an international prospective registry. Circulation 2011;124:1973-81.
8. Bonderman D, Wilkens H, Wakounig S, Schäfers HJ, Jansa P, Lindner J, et al. Risk factors for chronic thromboembolic pulmonary hypertension. Eur Respir J 2009;33:325-31.
9. Wolf M, Boyer-Neumann C, Parent F, Eschwege V, Jaillet H, Meyer D, et al.Thrombotic risk factors in pulmonary hypertension. Eur Respir J 2000;15: 395-9.
10. Coulden R. State-of-the-art imaging techniques in chronic thromboembolic pulmonary hypertension. Proc Am Thorac Soc 2006;3:577-83.
11. Tunariu N, Gibbs SJ, Win Z, Gin-Sing W, Graham A, Gishen P, et al.Ventilation-perfusion scintigraphy is more sensitive than multidetector CTPA in detectingchronic thromboembolic pulmonary disease as a treatable cause ofpulmonary hypertension. J Nucl Med 2007;48:680-4.
12. Hoeper MM, Mayer E, Simonneau G, Rubin LJ.Chronic thromboembolic pulmonaryhypertension. Circulation 2006;113:2011-20.
13. Mayer E, Jenkins D, Lindner J, D’Armini A, Kloek J, Meyns B, et al.Surgical management and outcome of patients with chronic thromboembolic pulmonary hypertension: results from an international prospective registry. J Thorac Cardiovasc Surg 2011;141:702-10.
14. Ishida K, Masuda M, Tanaka H, Imamaki M, Katsumata M, Maruyama T, et al. Mid-term result of surgery for chronic thomboembolic pulmonary hypertension. Interact Cardiovasc Thorac Surg 2009; 9: 626-9.
]]>