 ]]>
]]>
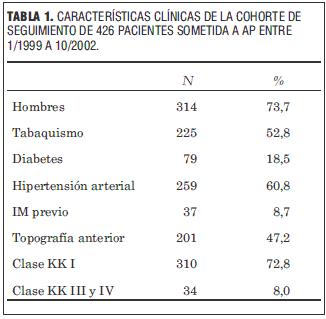
£ 2 horas, 2 a 6 horas, >6 horas y sin tiempo de reperfusión definido. Se analizaron los datos mediante el método de Kaplan-Meier y el log-rank test para curvas de sobrevida. Resultados: se trató con angioplastia primaria a 493 pacientes, con una mortalidad hospitalaria de 7,1%. Hubo 137 pacientes (32%) en el primer grupo, 161 (38%) en el segundo, 58 (13,6%) en el tercero y 70 (16,4%) en el cuarto. La mediana de tiempo del seguimiento fue de 32 meses. Los pacientes que se trataron después de las dos horas fueron más añosos, existiendo entre ellos mayor porcentaje de mujeres, mayor prevalencia de Killip III– IV y mayor porcentaje de lesiones coronarias tipo C. El porcentaje de flujo TIMI 3 fue 94,2%, 90,1%, 87,9% y 84,1% respectivamente. Los pacientes tratados dentro de las 2 horas tuvieron mayor sobrevida (90,5%), que el resto de los grupos (80,7%, 79,3% y 85,7% respectivamente). Conclusiones: parecería existir relación entre menor tiempo de evolución del infarto en el momento de la angioplastia primaria y mayor sobrevida alejada, aunque no puede descartarse la posibilidad de que ese hecho se deba a las características de la población estudiada]]>
TRABAJO ORIGINAL
Tiempo de reperfusión y mortalidad a cinco años en angioplastia primaria
DRES. DANIELA KORYTNICKI 1, CAROLINA ARTUCIO 2, DANIEL MALLO 2, JORGE POUSO 3,
ENRIQUE BESADA 4, NATALIA LLUBERAS 5, RICARDO LLUBERAS 6
1. Cardiólogo clínico.
2. Cardiólogo intervencionista ]]>
3. Médico intensivista, Departamento de Estadística.
4. Cardiólogo clínico, Ex Profesor Adjunto de Cardiología, Facultad de Medicina, UDELAR.
5. Residente de Cardiología
6. Cardiólogo intervencionista, Profesor de Cardiología, Facultad de Medicina, UDELAR.
Instituto de Cardiología Intervencionista (INCI). Centro Cardiovascular de Casa de Galicia. Montevideo, Uruguay.
Correspondencia: Dra. Daniela Korytnicki. Coimbra 5776. Montevideo, Uruguay.
E-mail: danielakory@adinet.com.uy
RESUMEN
Antecedentes: el beneficio de la reperfusión farmacológica en el infarto agudo de miocardio tiene una fuerte dependencia del tiempo entre el inicio de los síntomas y el tratamiento. En la angioplastia primaria dicha relación no es tan clara.
Objetivo: describir la sobrevida alejada de los pacientes tratados con angioplastia primaria según el tiempo de reperfusión de la arteria culpable. ]]>
Métodos: se consideraron todos los pacientes a los que se realizó angioplastia primaria entre enero de 1999 y octubre de 2002. Se dividió a los mismos en cuatro grupos de acuerdo al tiempo de evolución al momento de la angioplastia: £ 2 horas, 2 a 6 horas, >6 horas y sin tiempo de reperfusión definido. Se analizaron los datos mediante el método de Kaplan-Meier y el log-rank test para curvas de sobrevida.
Resultados: se trató con angioplastia primaria a 493 pacientes, con una mortalidad hospitalaria de 7,1%. Hubo 137 pacientes (32%) en el primer grupo, 161 (38%) en el segundo, 58 (13,6%) en el tercero y 70 (16,4%) en el cuarto. La mediana de tiempo del seguimiento fue de 32 meses. Los pacientes que se trataron después de las dos horas fueron más añosos, existiendo entre ellos mayor porcentaje de mujeres, mayor prevalencia de Killip III– IV y mayor porcentaje de lesiones coronarias tipo C. El porcentaje de flujo TIMI 3 fue 94,2%, 90,1%, 87,9% y 84,1% respectivamente. Los pacientes tratados dentro de las 2 horas tuvieron mayor sobrevida (90,5%), que el resto de los grupos (80,7%, 79,3% y 85,7% respectivamente).
Conclusiones: parecería existir relación entre menor tiempo de evolución del infarto en el momento de la angioplastia primaria y mayor sobrevida alejada, aunque no puede descartarse la posibilidad de que ese hecho se deba a las características de la población estudiada.
PALABRAS CLAVE:
COHORTE
ANGIOPLASTIA PRIMARIA
TIEMPO DE REPERFUSIÓN
SOBREVIDA A LARGO PLAZO
SUMMARY
Background: the benefit of pharmacological reperfusion in acute myocardial infarction has a strong dependence on time between beginning of symptoms and treatment. In primary angioplasty this relationship is not clear. ]]>
Objective: to describe long term survival of patients treated with primary angioplasty depending on time to reperfusion of culprit vessel.KEY WORDS:
COHORT
PRIMARY ANGIOPLASTY
TIME TO REPERFUSION
LONG TERM SURVIVAL
]]>
INTRODUCCIóN
El beneficio de la reperfusión farmacológica tiene una fuerte dependencia con el tiempo entre el inicio de los síntomas y el tratamiento (1,3), pero en la AP dicha relación no es tan clara (10,11).
El presente estudio describe la sobrevida alejada de los pacientes tratados con angioplastia primaria según el tiempo de reperfusión de la arteria culpable.
MéTODOS
Se incluyó a todos los pacientes con IAM (angor > 30 minutos de duración; ECG con elevación de segmento ST >1 mm en ≥ 2 derivaciones contiguas o BCRI de instalación aguda y <12 horas desde el inicio de los síntomas) enviados al laboratorio de hemodinamia para AP entre enero de 1999 y octubre de 2002 (provenientes de Casa de Galicia y de otras instituciones). También se incluyó pacientes que tenían entre 12 y 24 horas de evolución cuando presentaban insuficiencia cardíaca severa, inestabilidad hemodinámica, inestabilidad eléctrica o angina persistente (12).
Ningún paciente recibió trombolíticos ni inhibidores de la glucoproteína IIb-IIIa antes del procedimiento. Se consideró shock cardiogénico (Killip y Kimball IV) a los pacientes con presión arterial sistólica <90 mmHg, signos clínicos de hipoperfusión periférica que no respondieron a volumen y/o fármacos inotrópicos intravenosos.
Se definió como tiempo de reperfusión al lapso transcurrido desde el inicio de los síntomas hasta la primera insuflación del balón de angioplastia.
Se dividió a los pacientes en cuatro grupos de acuerdo al tiempo de evolución al momento de la angioplastia: ≤
La información de los procedimientos se ingresó en una base de datos que incluyó características demográficas, técnicas, complicaciones intrahospitalarias y seguimiento alejado. El seguimiento incluyó entrevistas en consultorio, encuestas telefónicas estructuradas, actualización de historias clínicas y consultas a las bases de datos del servicio, a las de Cirugía Cardíaca e Institucional.
La mortalidad se verificó en la base de datos de certificados de defunción de la Comisón Honoraria para la Salud Cardiovascular. Toda muerte que no estuviera presente en dicha base de datos se consideró como no cardiovascular. En los pacientes no incluidos en dicho registro se revisaron las historias clínicas institucionales y se realizó entrevista telefónica a familiares. El tiempo de seguimiento se definió como estableció entre la fecha de realización de la AP y la fecha del último contacto del paciente o la de su fallecimiento.
ANáLISIS ESTADíSTICO
En la determinación de la sobrevida de los pacientes se consideraron las frecuencias acumuladas y su probabilidad en el período mediante de curvas de Kaplan-Meier con su correspondiente IC 95%. La sobrevida de los pacientes fue analizada para los cuatro grupos definidos. Las comparaciones se efectuaron a través del log-rank test (Mantel-Cox), con alfa <0,05.
RESULTADOS
Entre enero de 1999 y octubre de 2002 se realizó AP a 493 pacientes, con una mortalidad hospitalaria de 7,1%. Hubo 137 pacientes (32%) en el primer grupo, 161 (38%) en el segundo, 58 (13,6%) en el tercero y 70 (16,4%) en el cuarto.
De los 458 que sobrevivieron se conoce la evolución de 426, desconociéndose la misma en 32 casos (7,0%). Las características clínicas de esos 426 pacientes se describen en la tabla 1.
El tiempo promedio de reperfusión del vaso culpable fue 4 ± 3 horas, la mediana fue 3 horas, los percentiles 25 y 75 fueron 2 y 5 horas, y el rango se situó entre 10 minutos y 30 horas.
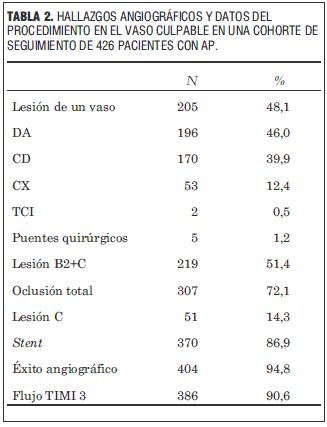
En 48,1% de los pacientes el vaso culpable fue el único lesionado. La descendente anterior fue responsable del IAM en 196 pacientes (46,0%), la coronaria derecha en 170 (39,9%), la circunfleja en 53 (12,4%), el tronco de la coronaria izquierda en dos (0,5%) y puentes quirúrgicos en cinco (1,2%). Se observó lesión tipo B2 o C en 219 pacientes (51,4%) y oclusión total en 307 (72,1%). Se colocó stent en 370 pacientes (86,9%); se logró éxito angiográfico en 404 pacientes (94,8%) y flujo TIMI 3 en 386 (90,6%).
Las medianas de seguimiento en meses para cada rango fueron: 58,1, 55,0, 54,7 y 30,0 respectivamente.
VARIABLES BASALES SEGúN TIEMPO DE REPERFUSIóN
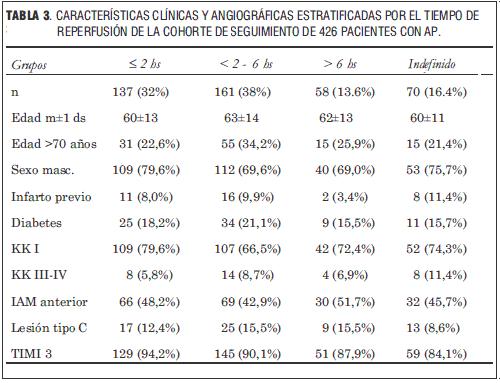
Las variables clínicas y angiográficas de los cuatro grupos se presentan en la tabla 3. Los pacientes de los grupos con tiempo de reperfusión >2 horas, fueron más añosos, con más mujeres, mayor clase Killip y Kimball III-IV y tuvieron mayor porcentaje de lesión tipo C. En estos grupos se obtuvieron menores porcentajes de flujo TIMI 3. El grupo de tiempo de reperfusión indefinido presentó un perfil intermedio entre el grupo de reperfusión ≤ 2 horas precoz y los grupos tardíos, en cuanto a la edad y sexo masculino, pero mostró mayores porcentajes de pacientes con infartos previos y en clase Killip y Kimball III-IV. En dicho grupo se logró obtener menor porcentaje de flujo TIMI 3.
]]>
SOBREVIDA SEGúN TIEMPO DE REPERFUSIóN
Al finalizar el seguimiento la tasa de sobrevida acumulada del grupo ≤ 2 horas fue 90,5% (124/137), la del grupo intermedio 80,7% (130/161) y del grupo mayor de 6 horas fue 79,3% (46/58) (figura 1). Considerando los grupos > 2 horas combinados la sobrevida fue 80,4% y el grupo de tiempo indefinido 85,7% (60/70).

Figura 1. Tasa de sobrevida acumulada (%) a 5 años según tiempo de reperfusión (horas), n=426 pacientes.
La figura 2 muestra la curva de Kaplan-Meier de probabilidad de sobrevida global a 53 meses estratificada según grupos de tiempo de reperfusión. Los pacientes con tiempo menor o igual a 2 horas tienen una sobrevida significativamente mayor (p = 0.002) que aquellos con tiempo superior a 2 horas.

Figura 2. Curvas de sobrevida de Kaplan-Meier. Cohorte de 356 pacientes con AP estratificada según tiempo de reperfusión.
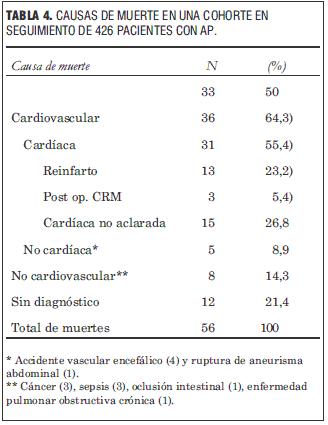
Las causas de muerte en el seguimiento se muestran en la tabla 4. La causa cardiovascular fue responsable de la muerte de 36 pacientes (64,3%).
DISCUSIóN
El presente estudio muestra es que en pacientes tratados con AP en el curso de IAM hay menor sobrevida alejada a mayor tiempo de reperfusión. Las características del estudio no nos permiten establecer si la diferencia de mortalidad obedece a ese hecho o a otras características de la población, dado que los pacientes con mayor retardo al tratamiento fueron de mayor riesgo, mas añosos, mujeres, con falla cardíaca y con lesiones tipo C, y en ellos se obtuvo menor porcentaje de flujo distal TIMI 3, los que en un estudio previo en nuestro servicio hemos identificando como predictores independientes de mortalidad a largo plazo (5).
El grupo de pacientes con tiempo de reperfusión indefinido presentó una sobrevida intermedia entre el grupo £2 horas y los más tardíos, siendo razonable que este grupo esté formado por pacientes con repercusión precoz y tardía. Este grupo presentó un mayor porcentaje de pacientes en shock, lo que en parte explica la ausencia del dato del tiempo de reperfusión. Otros pacientes de este grupo podrían corresponder a aquellos que tienen un fenómeno de oclusión-reperfusión intermitente espontáneo, lo que explicaría la imposibilidad de definir con precisión el inicio del cuadro clínico de IAM.
]]>Brodie y colaboradores (10), estudiaron una población de 1.352 pacientes consecutivos tratados con AP. Los subdividieron en cuatro grupos según el retardo al tratamiento, <2 horas, 2-4 horas, 4-6 horas y ≥ 6 horas, con seguimiento a largo plazo (5 ± 3,4 años). Encontraron, al igual que en nuestro estudio, que la sobrevida a largo plazo fue significativamente mayor en el grupo de reperfusión temprana (91,9% en el grupo <2 horas versus 84,7% en los grupos tardíos combinados, p = 0,03). La sobrevida de los tres grupos tardíos fue similar, sin diferencias significativas. También evaluaron la función ventricular izquierda (FEVI). Se calculó la FEVI en el período agudo, en el seguimiento y su porcentaje de recuperación. En el grupo de reperfusión precoz la FEVI fue significativamente mayor que en el grupo de reperfusión tardía en ambos períodos y su recuperación (p=0,02, p=0,02 y p=0,007 respectivamente).
En el trabajo realizado por De Luca y colaboradores (16), que incluyó 1.791 pacientes con AP, consideraron el tiempo isquémico como el período entre el inicio de los síntomas hasta la primer insuflación del balón, las variables que se asociaron con significación estadística a la demora al tratamiento fueron: edad mayor de 70 años (p<0,0001), sexo femenino (p=0,004), diabetes (p=0,002) y revascularización previa (p=0,035). Luego del ajuste por edad como variable continua, sexo, diabetes y revascularización previa, se observó un aumento del 7,5% en la mortalidad por cada 30 minutos de retardo (RR: 1,075; IC 95%: 1,008–1,15; p=0,041). A diferencia de este estudio nuestros hallazgos no mostraron diferencia en la mortalidad entre los grupos con tiempo de reperfusión superior a las dos horas.
Asimismo Antoniucci y colaboradores (17) demostraron asociación entre el tiempo de reperfusión y la mortalidad a 6 meses en los pacientes de alto riesgo.
En el trabajo de Parodi y colaboradores (18) en 1.009 pacientes con infarto y elevación del ST tratados con AP y seguimiento a 5 años, se evidenció una tendencia a mayor mortalidad en el grupo de reperfusión tardía (tiempo síntomas-balón superior a 3 horas) con respecto al precoz, siendo estas 22% versus 19%, p=0,136.
El beneficio encontrado en este trabajo con respecto a la sobrevida en el grupo de reperfusión temprana es razonable asociarlo al tradicional concepto de rescate de miocardio en riesgo, con la consiguiente mejoría de la función ventricular y mayor sobrevida. Con respecto a los grupos de reperfusión tardía, en los cuales el rescate de miocardio no es tan efectivo, la presencia de la arteria culpable permeable aún tardíamente, resultaría en un beneficio adicional previniendo la remodelación ventricular, promoviendo estabilidad eléctrica con reducción de arritmias ventriculares malignas, y aportando una fuente de flujo colateral a porciones de músculo viable en caso de que se ocluya otra arteria (hipótesis de arteria abierta) (19,20). Se han publicado trabajos que cuestionan dicha hipótesis a través del análisis de la eficacia de abrir la arteria culpable del infarto que persiste ocluida luego del tercer día postinfarto. El OAT (21) incluye 2.166 pacientes en la etapa subaguda del infarto que fueron randomizados a angioplastia coronaria (realizada entre el día 3 y 28 postinfarto) más tratamiento médico versus tratamiento médico exclusivo. Los resultados mostraron que la angioplastia no redujo la ocurrencia de muerte, reinfarto o insuficiencia cardíaca en el seguimiento a 4 años. El TOSCA-2 (22) incluye 381 pacientes que randomiza en forma similar y los puntos finales fueron la permanencia de la arteria permeable y la FEVI para lo cual se realizó control angiográfico al año. Los resultados mostraron que a pesar de mantener la permeabilidad de la arteria culpable en el seguimiento, no hubo beneficio en cuanto a la mejoría de la FEVI. Ambos concluyen que al no encontrar beneficio clínico de la angioplastia en pacientes con oclusión persistente de la arteria culpable, no se recomienda realizar dicho procedimiento en forma rutinaria.
En el estudio publicado por Brodie y colaboradores (23) en el año 2003 sobre la importancia del tiempo de reperfusión en los pacientes en shock cardiogénico que cursan IAM, dicha variable fue predictor independiente de mortalidad intrahospitalaria, con mayor mortalidad a medida que se prolonga el tiempo hasta la AP. Asimismo en los pacientes sin shock no se encontró significación estadística en cuanto al tiempo de reperfusión y mortalidad tanto intrahospitalaria como a largo plazo (seguimiento a 6 años). Los autores plantean que el beneficio en la sobrevida de la AP en los pacientes sin shock se debería a la teoría de la arteria abierta y no tanto al rescate de miocardio que es tiempo dependiente.
En el análisis de Zijlstra y colaboradores (24), sobre 2.635 pacientes incluidos en 10 trabajos randomizados sobre AP versus trombolíticos en el IAM, según el tiempo de reperfusión, se encontró que los pacientes que recibieron ambos tratamientos dentro de las 2 primeras horas, presentaron menor mortalidad a 30 días, menor tamaño del infarto con mejor función ventricular y mayor sobrevida a seis meses. Los eventos cardíacos mayores fueron mas frecuentes en el grupo de trombolíticos independientemente del tiempo de reperfusión, con más eventos a medida que dicho tiempo es mayor, a diferencia de los pacientes que recibieron angioplastia en los cuales los eventos permanecen sin aumento luego de las 2 horas. Este último hallazgo concuerda con nuestros resultados en cuanto a que la sobrevida en los dos grupos tardíos es similar.
Con respecto a la mortalidad intrahospitalaria y los tiempos al tratamiento, Cannon y colaboradores (25) publicaron en el año 2000 un estudio prospectivo observacional de 27.080 pacientes con infarto agudo y elevación del ST tratados con angioplastia primaria. El análisis multivariado de regresión logística mostró que la mortalidad hospitalaria no aumenta significativamente con el retraso del tiempo síntomas-balón, teniendo sí valor predictivo de mortalidad el tiempo puerta-balón más allá de las dos horas. Este hallazgo inesperado fue interpretado con bases metodológicas, dado que el tiempo síntomas-balón es menos preciso en su medición e intervienen factores determinantes no cuantificables. Por el contrario, el trabajo de De Luca (26) y colaboradores publicado en el año 2003, identificó el tiempo síntomas-balón mayor de 4 horas como predictor independiente de mortalidad a un año, en pacientes con infarto y elevación del ST tratados con angioplastia primaria, particularmente en pacientes de bajo riesgo y con TIMI 0-1 preprocedimiento. No se encontró relación estadística entre el tiempo puerta-balón y mortalidad.
]]>En el año 2006 se publicó un trabajo de Brodie y colaboradores (27) en el cual evaluaron el impacto del tiempo puerta-balón sobre la mortalidad a largo plazo en 2.300 pacientes tratados con angioplastia primaria, encontrando que el retraso de dicho tiempo aumenta la mortalidad en pacientes de alto riesgo (edad mayor a 70 años, KK III-IV o infarto de topografía anterior) y en pacientes con presentación temprana <3 horas, desde el inicio de los síntomas. No encontraron correlación entre el tiempo puerta-balón y mortalidad en los pacientes de bajo riesgo ni en los que consultaron luego de las 3 horas de iniciados los síntomas. Similares resultados se obtuvieron con el análisis de estudio CADILLAC (28) en el cual los incrementos del tiempo puerta-balón tuvieron impacto sobre la mortalidad en los pacientes con consultas tempranas, menores de 2 horas desde el inicio de los síntomas y en los pacientes de alto riesgo.
Con respecto a las causas de muerte en el seguimiento, algo más de la mitad de ellas fueron de causa cardíaca, siendo el reinfarto el mayor responsable identificado de dichas muertes. Resultados similares han sido reportados en otros estudios de sobrevida a largo plazo, ya sea en un registro de cohorte (29) donde la muerte cardíaca fue responsable del 51% de los casos, como en un estudio randomizado (30) donde la causa cardíaca fue responsable del 50% de las mismas.
En definitiva, este estudio confirma el concepto de que es necesario promover la disminución del tiempo isquémico, no sólo en la reperfusión farmacológica sino también en la AP.
CONCLUSIONES
Parecería existir relación entre menor tiempo de evolución del infarto en el momento de la angioplastia primaria y mayor sobrevida alejada, aunque no puede descartarse la posibilidad de que ese hecho se deba a las características de la población estudiada.
BIBLIOGRAFÍA
1. GISSI Gruppo Italiano per lo Studio della Streptochinasi nell’Infarto Miocardio. Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet 1986; I: 397-401.
2. ISIS-2 Collaborative Group. Randomized trial of intravenous streptokinase, oral aspirin, both or neither among 17187 cases of suspected acute myocardial infarction: ISIS-2. Lancet 1988; 2: 349-60.
]]>3. Fibrinolytic Therapy Trialists (FTT) Collaborative Group. Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomized trials of more than 1000 patients. Lancet 1994; 343: 311-22.
4. Franzosi MG, Santoro E, DeVita C, Geraci E, Lotto A, et al. Ten-year follow up of the first megatrial testing thrombolytic therapy in patients with acute myocardial infarction. Results of GISSI–1 study. Circulation 1998; 98: 2659–26.
5. TIMI Study Group. The Thrombolysis in Myocardial Infarction (TIMI) Trial. Phase I findings. N Engl J Med 1985; 312: 932.
6. Zijlstra F, De Boer MJ, Hoorntje JC, Reiffers S, Reiber JH, Suryapranata H. A comparison of immediate coronary angioplasty with intravenous streptokinase in acute myocardial infarction. N Engl J Med 1993; 328: 680-4.
7. Grines CL, Cox DA, Stone GW, Garcia E, Mattos LA, et al; for the Stent Primary Angioplasty in Myocardial Infarction Study Group. Coronary Angioplasty with or without stent implantation for acute myocardial infarction. N Engl J Med 1999; 341: 1949-56.
8. Maillard L, Hamon M, Khalife K, Steg PG, Beygui F, et al; for the STENTIM –2 Investigators. A comparison of systematic stenting and conventional balloon angioplasty during primary percutaneous transluminal coronary angioplasty for Acute Myocardial Infarction. J Am Coll Cardiol 2000; 35: 1729-36.
]]>9. The GUSTO Angiographic Investigators. The effect of tissue plasminogen activator, streptokinase, or both on coronary-artery patency, ventricular function, and survival after acute myocardial infarction. N Engl J Med 1993; 329: 1615-22.
10. Brodie BR, Stuckey TD, Wall TC, Kissling G, Hansen CJ, et al. Importance of time to reperfusion for 30-day and late survival and recovery of left ventricular function after primary angioplasty for acute myocardial infarction. J Am Coll Cardiol 1998; 32: 1312-9.
11. Brodie BR, Stone GW, Morice MC, Cox DA, Garcia E, et al. Importance of time to reperfusion on outcomes with primary coronary angioplasty for acute myocardial infarction (results from the stent primary angioplasty in myocardial infarction trial). Am J Cardiol 2001; 88: 1085-90.
12. Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA, et al. ACC/AHA Guidelines for the management of patients with ST-elevation myocardial infarction. A report of the American College of Cardiology / American Heart Association Task force on practice guidelines. (Committee to revise the 1999 guidelines for the management of patients with acute myocardial infarction. JACC 2004; 44: 671-719.
13. Lluberas R, Mallo D, Dieste T, Pouso J, Artucio C, Korytnicki D, et al. Angioplastia primaria en el infarto agudo del miocardio. Predictores de mal pronóstico. (abstract) Rev Urug Cardiol 2001;Vol 16-Nº 3: 216.
14. Korytnicki D, Mallo D, Lluberas R, Artucio C, Pouso J, et al. Predictores de mortalidad en angioplastia primaria (abstract). Rev Urug Cardiol 2003, 18: 109-10.
15. Artucio C, Korytnicki D, Mallo D, Lluberas R, Pouso J, et al. Seguimiento a largo plazo de una cohorte de pacientes con infarto agudo de miocardio tratados con Angioplastia Primaria. (abstract) Rev Urug Cardiol 2005; 20: 226.
16. De Luca G, Suryapranata H, Ottervanger JP, Antman EM. Time Delay to Treatment and Mortality in Primary Angioplasty for Acute Myocardial Infarction, Every Minute of Delay Counts. Circulation 2004; 109: 1223-5.
17. Antoniucci D, Valenti R, Migliorini A, Moschi G, Trapani M, et al. Relation of Time to Treatment and Mortality in Patients With Acute Myocardial Infarction Undergoing Primary Coronary Angioplasty. Am J Cardiol 2002; 89: 1248-52.
18. Parodi G, Memisha G, Valenti R, Trapani M, Migliorini A, Santoro G M, et al. Five years outcome after primary coronary intervention for acute ST elevation myocardial infarction: results from a single centre experience. Heart 2005; 91: 1541-4.
19. Braunwald E. Myocardial Reperfusion, Limitation of Infarct Size, Reduction of Left Ventricular Dysfuction and Improved Survival: Should the Paradigm be Expanded? Circulation 1989; 79: 441-4.
20. Califf RM, Topol EJ, Gersh BJ. From myocardial salvage to patient salvage in acute myocardial infarction: the role of reperfusion therapy. J Am Coll Cardiol 1989; 14: 1382-8.
21. Hochman JS, Lamas GA, Buller ChE, Dzavik V, Reynolds HR, Abramsky SJ, et al. for the Occluded Artery Trial (OAT) Investigators. Coronary Intervention for Persistent Occlusion after Myocardial Infarction. N Engl J Med 2006; 355: 2395-407.
22. Dzavik V, Buller ChE, Lamas GA, Rankin JM, Mancini GBJ, Cantor WJ, et al. Randomized Trial of Percutaneous Coronary Intervention for Subacute Infarct-Related Coronary Artery Occlusion to achieve Long-Term Patency and Improve Ventricular Function. The Total Occlusion Study of Canada (TOSCA)-2 Trial. Circulation 2006; 114: 2449-57.
23. Brodie BR, Stuckey TD, Muncy DB, Hansen CJ, Wall TC, Pulsipher M, et al. Importance of time-to-reperfusion in patients with acute myocardial infarction with and without cardiogenic shock treated with primary percutaneous coronary intervention. Am Heart J 2003; 145: 708-15.
24. Zijlistra F, Patel A, Jones M, Grines CL, Ellis S, García E, et al. Clinical characteristics and outcome of patients with early (<2 h), intermediate (2-4 h) and late (>4 h) presentation treated by primary coronary angioplasty or thrombolytic therapy for acute myocardial infarction. European Heart Journal 2002; 23: 550-7.
25. Cannon ChP, Gibson CM, Lambrew CT, Shoultz DA, Levy D, French WJ, et al. Relationship of symptom-onset-to-balloon time and door-to-balloon time with mortality in patients undergoing angioplasty for acute myocardial infarction. JAMA 2000; 283: 2941-7.
26. De Luca G, Suryapranata H, Zijlistra F, van’t Hof AWJ, Hoorntje JCA, Gosselink AT, et al. Symptom-onset-to-balloon time and mortality in patients with acute myocardial infarction treated by primary angioplasty. J Am Coll Cardiol 2003; 42: 991-7.
27. Brodie BR, Hansen C, Stuckey TD, Richter S, VerSteeg DS, Gupta N, et al. Door-to-baloon time with primary percutaneous coronary intervention for acute myocardial infarction impacts late cardiac mortality in high-risk patients and patients presenting early after the onset of symptoms. J Am Coll Cardiol 2006; 47: 289-95.
28. Brodie BR, Stone GW, Cox DA, Stuckey TD, Turco M, Tcheng JE, et al. Impact of treatment delays on outcomes of primary percutaneous coronary intervention for acute myocardial infarction: Analysis from the CADILLAC trial. Am Heart J 2006; 151: 1231-8.
29. Waldecker B, Waas W, Haberbosch W, Voss R, Heizmann H, et al. Long-term follow up after direct percutaneous transluminal coronary angioplasty for acute myocardial infarction. J Am Coll Cardiol 1998; 32: 1320-5.
]]>30. Zijlstra F, Hoorntje JC, De Boer MJ, Reiffeers S, Miedema K, et al. Long-term benefit of primary angioplasty as compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med 1999; 341: 1413-9.
]]>