- Electroencefalograma
- Electromiograma mentoniano ]]>
- Cardiorrespiratorias, para cuantificar las alteraciones respiratorias y sus repercusiones:
- Flujo aéreo naso-bucal (termistor y presión nasal)
- Esfuerzo respiratorio (movimiento torácico y abdominal) usualmente con transductores piezoeléctricos
- Saturación de oxígeno (oximetría de pulso)
- Electrocardiograma
- Ronquido (micrófono)
La posición corporal puede ser registrada o consignada por el técnico que supervisa. El registro de movimientos de miembros inferiores mediante electromiograma o acelerómetros es incluido habitualmente. La revisión del registro (estadificación de sueño, cuantificación y catalogación de eventos respiratorios) debe hacerse por inspección individual de las épocas del registro, realizada por médicos y técnicos entrenados. No se aconseja la revisión automática por un software.
]]> DefinicionesApnea obstructiva: clásicamente se ha definido a la apnea del sueño como el cese del flujo inspiratorio. Las apneas obstructivas se producen por el colapso de las estructuras blandas de la orofaringe. El impulso neuromuscular está conservado y se pueden observar las contracciones musculares inspiratorias que mantienen la misma frecuencia respiratoria que precedía a la apnea.
Desde el punto de vista operativo se define como ausencia o reducción >90% en la amplitud de la señal de flujo aéreo de >10 segundos de duración en presencia de esfuerzo respiratorio.
Apnea central: las apneas centrales responden a la abolición del impulso neuromuscular inspiratorio. La vía aérea orofaríngea puede permanecer abierta durante toda la apnea o colapsarse pasivamente mientras dura la apnea, por lo que la recuperación de impulso neuromuscular puede encontrar la vía aérea cerrada (apneas centrales con oclusión de vía aérea). Se definen por ausencia o reducción >90% en la amplitud de la señal de flujo aéreo de >10 segundos de duración en ausencia de esfuerzo respiratorio.
Apnea mixta: evento respiratorio que comienza con un componente central y termina con un componente obstructivo.
Hipopnea: el término hipopnea se reserva para la reducción del flujo a un valor intermedio entre el de una apnea y la respiración normal. Es de resaltar que las hipopneas obstructivas se acompañan frecuentemente de ronquido intenso. En un registro, la hipopnea se define por la reducción del flujo discernible (>30% y <90%) de la amplitud de la señal de >10 segundos de duración que se acompaña de una desaturación ?3% y/o un microdespertar.
Esfuerzo respiratorio asociado a microdespertar (ERAM): período de >10 segundos de duración con aumento progresivo del esfuerzo respiratorio que termina con un microdespertar, con desaturación <3%.
IAH (índice de apneas+hiponeas): número de apneas e hipopneas por hora de sueño.
IDRH: índice de perturbación respiratoria (apneas+hipopneas+ERAM por hora de sueño).
IDO (índice de desaturaciones de oxígeno): número de desaturaciones de oxígeno breves mayores de 3%.
]]> TA90: tiempo acumulado durante el sueño con oximetría de pulso (SpO2) menor a 90%.TA?10: tiempo acumulado durante el sueño con presión transcutánea o espirada de CO2 mayor a 10 mmHg con respecto al valor de vigilia.
IDH: índice de microdespertares por hora de sueño.
Datos mínimos de resumen a consignar en informes de estudios:
- TTR: tiempo total de registro.
- TTS: tiempo total de sueño.
- Eficiencia del sueño: TTS/TTR (%).
- Latencia al sueño: minutos.
- Latencia al primer estadio de sueño REM: minutos.
- Vigilia después de iniciado el sueño: minutos. ]]> Distribución porcentual de los estadios de sueño.
- IAH.
- IDH.
- IDRH.
- IDO.
- TA90
- TA?10.
Indicaciones
Estudios de Nivel 1. Polisomnografía
]]> Es el método de elección para el diagnóstico de trastornos respiratorios durante el sueño. Está indicado en:- síndrome de apneas/hipopneas obstructivas de sueño (SAHOS).
- síndrome de aumento de resistencia de vía aérea superior.
- síndrome de hipoventilación-obesidad.
- comorbilidad SAHOS-EPOC (enfermedad pulmonar obstructiva crónica).
- respiración periódica de Cheyne Stokes - Apneas centrales.
- en la titulación de la presión positiva continua en la vía aérea (CPAP) y ventilación no invasiva (VNI).
La PSG no está indicada inicialmente en afecciones respiratorias crónicas (EPOC) o afecciones que repercuten sobre la función respiratoria (enfermedades neuromusculares o malformaciones torácicas). Sin embargo, la PSG está indicada en casos en los que existe sospecha clínica de la asociación de estas con SAHOS.
La PSG puede estar indicada en caso de enfermedades cardiovasculares (hipertensión arterial, trastornos del ritmo, enfermedad coronaria, insuficiencia cardíaca) o neurológicas (accidente cerebrovascular) cuando exista sospecha clínica de la asociación de SAHOS.
]]> Polisomnografía para titulación de tratamientoLa CPAP y la VNI pueden ser evaluadas en su eficacia mediante un registro polisomnográfico en el que un técnico titula la presión necesaria para corregir los trastornos. Una alternativa abreviada a este método es la PSG de noche dividida. Consiste en una PSG que se divide en dos partes: la primera con fines diagnósticos y la segunda parte a efectos de la titulación.
Se deben cumplir los siguientes requisitos:
- el registro diagnóstico debe durar un mínimo de dos horas;
- el índice de apneas/hipopneas durante la etapa diagnóstica debe ser ?40 eventos/h;
- el registro de titulación debe durar ?3 horas y comprender sueño no REM y REM (este último en decúbito dorsal);
- los objetivos de la titulación son eliminar los eventos respiratorios, desaturaciones, el ronquido y los microdespertares en todas las etapas de sueño.
Estudios de Nivel 3. Poligrafía cardiorrespiratoria
Este tipo de estudios debe ser precedido por una evaluación clínica exhaustiva por parte de profesionales especializados. Cumplido este requisito la poligrafía cardiorrespiratoria está indicada en:
- ]]>
pacientes con alta probabilidad pretest de SAHOS moderado a severo;
- pacientes con imposibilidad práctica de realizar PSG (prolongada lista de espera, inmovilidad del paciente, enfermedad crítica).
- No están indicadas cuando:
- existe comorbilidad (otras patologías respiratorias, enfermedad neuromuscular, cardiopatía);
- se sospecha la asociación de otros trastornos de sueño (movimientos periódicos de piernas, trastorno de la conducta del sueño REM);
- no son apropiados para el tamizaje de individuos normales.
Estudios de Nivel 4. Oximetría y flujo respiratorio
Indicados en:
- Hipoxemia del sueño en la EPOC. ]]> Hipoventilación alveolar progresiva de los trastornos neuromusculares.
No están indicados:
- En el diagnóstico de SAHOS.
El desarrollo tecnológico de estos sistemas hace prever avances acelerados que pondrán a disposición sistemas simplificados en un corto plazo.
4. Síndrome de apneas-hipopneas obstructivas del sueño
4.1 Concepto
El SAHOS es la presentación clínica de la limitación episódica del flujo respiratorio en la vía aérea superior durante el sueño, que se acompaña de desaturación arterial de oxígeno intermitente y de esfuerzos respiratorios asociados a microdespertares.
La conciliación del sueño se acompaña de reducción de los estímulos corticales que modulan el sistema de control de la respiración. La ventilación minuto y el volumen corriente disminuyen especialmente durante los períodos de sueño con movimientos oculares rápidos. Las respuestas ventilatorias a la hipoxia y a la hipercapnia también son menos intensas. Durante la vigilia, la orofaringe, que es un sector colapsable de la vía aérea, se mantiene permeable gracias a un complejo control neuromuscular, que coordina las múltiples funciones de esta región.
]]> Durante el sueño, especialmente cuando se reduce el tono muscular, la vía aérea orofaríngea puede ocluirse, parcial o totalmente, especialmente en pacientes con alteraciones anatómicas o de la función de control de la respiración. El conocimiento de estos hechos ha permitido describir síndromes clínicos que se asocian con estos episodios repetitivos de obstrucción parcial o completa de la vía aérea superior (figuras 1 y 2).Definiciones
Síndrome de apneas-hipopneas de tipo obstructivo durante el sueño
En la práctica clínica se acepta la siguiente definición que incluye hechos clínicos y de laboratorio:
- Índice de apneas + hipopneas por hora de sueño (IAH) > 5.
- Somnolencia excesiva diurna persistente.
- Síntomas neuropsicológicos, cardiovasculares y metabólicos.
Todos los individuos normales pueden presentar un número escaso de apneas e hipopneas durante el sueño. Existe consenso en un límite de separación entre normal y patológico de cinco eventos respiratorios por hora de sueño.
El índice de apneas e hipopneas por hora de sueño se utiliza como guía para clasificar la severidad del trastorno:
- ]]>
Leve: IAH = 5-15
- Moderado: IAH = 16-30
- Severo: IAH ? 30
Síndrome de resistencia aumentada de la vía aérea superior
Es una forma clínica menos elocuente que el SAHOS, ya que la obstrucción de la vía aérea es parcial, con aumento de resistencia pero sin apneas en número significativo. Se caracteriza por la fragmentación del sueño sin apneas, pero con ERAM, dependientes de la resistencia aumentada de la vía aérea superior durante el sueño.
Se define por:
- IAH < 5
- IDH > 10
- Somnolencia excesiva diurna persistente o fatiga diurna.
4.2 Epidemiología
Los TRS están incluidos entre las enfermedades respiratorias crónicas más frecuentes. Según datos de la Organización Mundial de la Salud (OMS), más de 100 millones de personas en el mundo padecen de estos trastornos, siguiendo en prevalencia al asma bronquial y a la EPOC.
En particular, el SAHOS tiene una elevada prevalencia y constituye un problema de salud pública de primera magnitud. Los pacientes no diagnosticados duplican el consumo de recursos sanitarios con respecto a los diagnosticados y tratados. Sin embargo, los datos sobre el SAHOS son aún fragmentarios y su prevalencia varía de una región a otra y según el criterio diagnóstico.
La prevalencia global estimada para la población adulta es de 2% a 6%. El estudio de la cohorte de Wisconsin, sobre 1.069 hombres y mujeres de entre 30 y 60 años con diagnóstico por PSG, muestra una prevalencia de IAH mayor a 5, sumado a somnolencia excesiva diurna de 4% en hombres y 2% en mujeres. Si se utiliza solamente el criterio del IAH, el valor es de 16% en hombres y de 9% en mujeres. Datos provenientes de Hong Kong muestran valores similares: SAHOS sintomático en individuos de 30 a 60 años, de 2% en mujeres a 4% en hombres. El estudio de Durán y colaboradores muestra, en la población española, una prevalencia en hombres de 6,5% utilizando el criterio de IAH mayor a 5 y somnolencia. La prevalencia de SAHOS es mayor en hombres (en relación 2-1 antes de la menopausia), y aumenta con la edad (se triplica en ancianos) y con el índice de masa corporal (IMC). El Sleep Heart Health Study, sobre una población en Estados Unidos de 5.237 individuos mayores de 40 años, estudiados con PSG domiciliaria, mostró en hispanos de Estados Unidos una prevalencia de ronquido de 39% y de SAHOS de 17% (según IAH ? 15). Sin embargo, la población latina incluida en este estudio fue apenas el 5% de la muestra.
El estudio PLATINO, sobre prevalencia de EPOC en América Latina, aportó datos sobre obesidad, hábitos de sueño, insomnio, consumo de sedantes y síntomas respiratorios relacionados con el sueño en individuos de 40 años y más, en cuatro ciudades de América Latina (Ciudad de México, Montevideo, Santiago de Chile, Caracas). La prevalencia asociada de ronquido, somnolencia excesiva diurna (SDE) y apneas observadas para mujeres y hombres, respectivamente, fue: 2,4% y 1,5% en Caracas; 0,5% y 3,7% en Montevideo; 2,4% y 4,4% en México, y 5,0% y 8,8% en Santiago.
Recientemente se ha informado una prevalencia de SAHOS de 16,9% (según IAH = 15 por PSG completa en el laboratorio) en una muestra de 1.042 voluntarios representativos de la población de 20 a 80 años, de la ciudad de San Pablo, Brasil.
Puntos clave
]]> El SAHOS es un trastorno respiratorio crónico de elevada prevalencia:- es mayor en varones y aumenta con la edad.
- prevalencia estimada en Wisconsin (EEUU) para hombres y mujeres: 2% y 4%.
- prevalencia estimada de síntomas de SAHOS en Montevideo: 0,5% y 3,7%.
- varía entre regiones y según el criterio diagnóstico utilizado.
4.3 Repercusiones fisiopatológicas de las apneas obstructivas del sueño
Trastornos psicomotores y cognitivos
El sueño de los pacientes con SAHOS se fragmenta repetidamente por microdespertares que acompañan a la apertura de la vía aérea orofaríngea. Eso lleva a la fatiga y somnolencia diurnas que pueden resultar en disminución de la atención, en reducción del estado de alerta de la vigilia y en mal funcionamiento cognitivo y perceptual.
Las mediciones neuroconductuales y psicomotoras han mostrado un deterioro vinculado a la severidad del SAHOS y su recuperación luego del tratamiento eficaz. Las medidas subjetivas y objetivas de somnolencia muestran sistemáticamente un aumento de la somnolencia en SAHOS no tratado y su mejoría con el tratamiento.
]]> Una de las consecuencias del SAHOS más relevante, vinculada a estas disfunciones, es la de poner en riesgo de accidentes a los conductores de vehículos. Este riesgo ha sido extensamente estudiado, y se ha demostrado que los conductores de vehículos con SAHOS no tratado están en riesgo de sufrir más accidentes que la población normal. El tratamiento eficaz de las apneas del sueño mejora la capacidad de conducir y reduce los accidentes.Accidentalidad
La OMS estima que en el año 2020 los accidentes de tránsito serán la tercera causa de demandas en salud, luego de la enfermedad coronaria y la depresión. Los accidentes de tránsito son una causa importante de mortalidad en edades tempranas de los habitantes de nuestro país. Según el informe de siniestralidad vial realizado por la Unidad Nacional de Seguridad Vial, en 2011 fallecieron 572 personas en accidentes de tránsito y 27.500 resultaron lesionadas. Esto equivale a un promedio de 78 lesionados y 1,58 muertos por día a causa de siniestros en el tránsito.
En conductores de larga distancia la somnolencia es un factor de riesgo de accidentes debido a las largas jornadas de trabajo, condiciones inadecuadas de sueño y la tarea monótona a desarrollar. Las enfermedades que alteran la calidad del sueño producen somnolencia diurna excesiva y aumentan el riesgo de accidentes. La privación de sueño, tanto por causas profesionales, sociales, hábitos culturales o enfermedades que alteran la calidad del sueño, como el SAHOS, favorecen la pérdida de atención y la somnolencia diurna. El SAHOS genera un sueño fragmentado cuya consecuencia inmediata es la somnolencia diurna, con una marcada disminución del tiempo de reacción así como dificultades para mantener la atención. Estas alteraciones cognitivas pueden disminuir de forma significativa la capacidad para conducir con seguridad, así como la capacidad para percibir personalmente el problema.
La trascendencia del SAHOS como factor de riesgo de accidentes ha sido objeto de numerosos estudios. El riesgo relativo de los pacientes con SAHOS con respecto a la población en general varía entre 2 a 1 y 7 a 1. El número de accidentes automovilísticos en pacientes con SAHOS es entre dos y siete veces mayor que en sujetos de igual sexo y edad. El tipo de accidentes asociados a somnolencia es más grave ya que ocurren a mayor velocidad y hay mayor proporción de choques frontales; se producen mayoritariamente en la madrugada y a las primeras horas de la tarde. Se observan más frecuentemente salidas inadvertidas de la carretera y accidentes sin la correspondiente frenada correctiva.
Los conductores con SAHOS tienen con frecuencia episodios de conciliación inadvertida del sueño al volante, y más de 30% reconoce haberse quedado dormido en alguna ocasión; sin embargo, muchos de estos pacientes son incapaces de reconocer los síntomas precoces del sueño.
El desempeño en profesiones y trabajos que requieren alto grado de concentración y de coordinación psicomotriz es tan afectado por el SAHOS como en la conducción de automóviles. Tal es el caso de controladores de aeropuertos y maquinistas de instrumentos que pueden poner en riesgo la integridad física.
Puntos clave
- la siniestralidad vial es un importante problema de salud pública.
- son necesarias estrategias preventivas para detectar conductores de vehículos con somnolencia. ]]>
- Hipoxia-reoxigenación.
- Hipercapnia.
- Cambios en la presión intratorácica.
- Microdespertares.
- Activación simpática. Las apneas obstructivas provocan oscilaciones tanto en la actividad cardíaca simpática como parasimpática, que afectan la frecuencia cardíaca. Modifican el equilibrio hemodinámico y autonómico iniciando o exacerbando la enfermedad cardiovascular.
- vasoconstricción y taquicardia;
- aumento de la variabilidad de la frecuencia cardíaca;
- aumento de variabilidad de la presión arterial. ]]>
- Disfunción endotelial
- Aumento de la endotelina con la consecuente atenuación de la vasodilatación dependiente del endotelio
- Estrés oxidativo vascular
- Aumento de radicales libres. La hipoxia intermitente puede inducir la producción de radicales libres de oxígeno y activar las vías inflamatorias que deterioran la función endotelial vascular e incrementan la presión sanguínea independientemente de la activación del sistema nervioso simpático. En comparación con los individuos normales, los pacientes con apneas del sueño muestran signos más significativos de aterosclerosis precoz, incluyendo mayor espesor de la carótida media íntima, disminución de la compliance arterial y una prevalencia más alta de infartos cerebrales silentes.
- Inflamación
- Aumento de interleukina 6, TNF-? y proteína C-reactiva. Se produce aumento de estos mediadores de la inflamación que se reducen con el tratamiento con CPAP.
- Agregabilidad plaquetaria, fibrinógeno, hemoglobina y viscosidad. Las apneas de sueño pueden también promover la oxidación de las lipoproteínas, la expresión incrementada de las moléculas de adhesión, la adherencia de los monocitos a las células endoteliales y la proliferación del músculo liso vascular. Estos efectos vasculares adversos, combinados con la actividad vasoconstrictora simpática aumentada y la inflamación, podrían predisponer a la hipertensión y a la aterosclerosis. La activación y agregación plaquetaria, marcadores del aumento de la susceptibilidad a la trombosis, se incrementan durante el sueño en pacientes con apneas y disminuyen luego de CPAP. La concentración de fibrinógeno aumenta y la actividad del inhibidor activador de plasminógeno tipo 1 está disminuida, indicando menos potencial fibrinolítico. El flujo sanguíneo cerebral declina significativamente durante las apneas obstructivas debido a una disminución del rendimiento cardíaco. En pacientes con lesiones limitantes del flujo de las arterias cerebrales, esto puede predisponer a eventos isquémicos.
- Desregulación metabólica
- resistencia a la leptina;
- obesidad;
- resistencia a la insulina.
- Hipertensión arterial sistémica.
- Enfermedad cardiovascular.
- apneas del sueño;
- causas relacionadas a fármacos;
- enfermedad renal crónica;
- aldosteronismo primario;
- enfermedad renovascular;
- tratamiento crónico con esteroides y síndrome de Cushing;
- feocromocitoma;
- coartación de aorta;
- enfermedad tiroidea y paratifoidea. ]]>
- Comunes
- apneas del sueño obstructivas;
- enfermedad renal parenquimatosa;
- aldosteronismo primario;
- estenosis de arteria renal;
- coartación de aorta;
- No comunes
- enfermedad de Cushing;
- hiperparatiroidismo;
- tumor intracraneano.
- hipertensión arterial sistémica;
- enfermedad coronaria; ]]> arritmias;
- accidentes vasculares encefálicos;
- síndrome metabólico;
- en pacientes no tratados aumenta el riesgo de eventos vasculares fatales y no fatales.
- sexo;
- edad; ]]> origen étnico;
- agregación familiar;
- obesidad;
- anatomía de la vía aérea superior;
- estado hormonal;
- enfermedades predisponentes.
- alcohol; ]]> tabaco;
- obstrucción nasal y congestión rino-faríngea;
- deprivación de sueño y trastornos de fase del sueño;
- anestesia, hipnóticos y sedantes;
- altitud.
- ronquido;
- apneas observadas;
- actividad motora;
- sofocación nocturna;
- fragmentación del sueño y nocturia; ]]> síntomas de reflujo gastro-esofágico;
- respiración bucal.
- confusión;
- cefaleas matinales;
- fatiga matinal.
- somnolencia; ]]> síntomas asociados a la somnolencia;
- cambios de la conducta y el humor.
- signos morfológicos de cuello y cara;
- signos nasales;
- signos orofaríngeos.
- varón mayor de 40 años;
- cuando duerme, ronca intensamente;
- han observado que para de respirar mientras duerme;
- el IMC es mayor a 30 kg/m2;
- la circunferencia del cuello es mayor a 43 cm;
- recomendar el tratamiento quirúrgico para pacientes con obesidad mórbida y SAHOS.
- revierte la oclusión episódica de la vía aérea;
- normaliza la estructura del sueño;
- disminuye la somnolencia diurna excesiva;
- reduce la hipertensión arterial sistémica;
- reduce los eventos cardiovasculares;
- reduce los accidentes de tránsito y laborales;
- mejora el humor y la calidad de vida relacionada a la salud;
- reduce la mortalidad.
- confirmación del diagnóstico por un método aceptado;
- severidad del diagnóstico;
- presencia de síntomas;
- presencia de comorbilidad.
- a) Titulación durante la PSG. Es el método de elección, ya que un técnico aplica presión progresivamente en todos los estadios del sueño y posiciones corporales.
- b) Titulación con equipo autoajustable, tanto en un laboratorio de sueño como en domicilio. No es recomendable la titulación con este método en pacientes que asocian desaturación de oxígeno nocturna por otra causa, o patología respiratoria severa asociada, o insuficiencia cardíaca.
- cambios en el peso corporal de más de 10%;
- en caso de persistencia de síntomas (somnolencia residual) debe aplicarse un protocolo de estudio dirigido a encontrar los mecanismos responsables o el diagnóstico de patología del sueño asociada.
- IAH aumentado;
- SDE severa;
- percepción del beneficio de la CPAP.
- evolución de los síntomas diurnos y nocturnos;
- somnolencia (escala de somnolencia de Epworth);
- evaluación objetiva de la adherencia.
- obstrucción e irritación nasal;
- irritación ocular; ]]> epistaxis;
- lesiones cutáneas;
- claustrofobia;
- dificultad en conciliar el sueño;
- aerofagia.
- ronquido aislado;
- IAH menor a 15;
- paciente no obeso (IMC normal);
- apneas posicionales (IAH bajo en decúbito lateral).
- PCO2 arterial aumentada en vigilia;
- espirometría normal;
- desaturación de oxígeno durante el sueño (TA90 > 30% del TTS);
- hipercapnia durante el sueño (TA?10 > 20% del TTS).
- Diagnóstico clínico-espirométrico de EPOC;
- Diagnóstico clínico de SAHOS;
- IAH > 5.
- La hipoxemia e hipercapnia del sueño deben sospecharse en pacientes con EPOC:
- con hipoxemia moderada en vigilia;
- con enfermedad avanzada;
- con hipertensión arterial pulmonar.
- La comorbilidad con SAHOS es un hecho clínico frecuente.
- grado de hiperinsuflación;
- estado nutricional;
- acidosis respiratoria crónica.
- Trastorno neuro-músculo-esquelético en etapa estable;
- Alteración restrictiva en pruebas de función pulmonar;
- Desaturación de oxígeno durante el sueño (TA90 > 30% del TTS);
- Hipercapnia durante el sueño (TA?10 > 20% del TTS); ]]>
- TA90 > 30% del TTS;
- TA?10 > 20% del TTS;
- Hipercapnia en vigilia.
- registro en una PSG de ciclos de volumen corriente creciente-decreciente con duplicación del volumen basal, de aproximadamente 60 segundos de duración;
- apneas centrales con un IAH centrales/hora mayor a 10 ]]> predominio de apneas centrales sobre obstructivas.
- la RPCS-AC debe ser sospechada en pacientes con insuficiencia cardíaca avanzada;
- la fragmentación del sueño clínicamente evidente orienta a su diagnóstico;
- es necesario realizar una PSG en pacientes seleccionados para su diagnóstico;
- el tratamiento con servo-ventilación asistida es eficaz y bien tolerado.
Repercusiones cardiovasculares
Las modificaciones fisiológicas durante el sueño incluyen disminución del índice metabólico, de la actividad nerviosa simpática, de la presión arterial y de la frecuencia cardíaca, mientras que el tono vagal cardíaco se incrementa, especialmente en el sueño de movimientos oculares rápidos.
Las apneas del sueño de tipo obstructivo interrumpen este estado fisiológico del sueño, poniendo en marcha las siguientes alteraciones fisiopatológicas:
Las apneas seguidas de recuperación de la ventilación provocan ciclos de hipoxia intermitente-reoxigenación con retención de dióxido de carbono variable de acuerdo a la duración de las apneas. También aumenta la presión arterial pulmonar, siguiendo a la reacción de vasoconstricción hipóxica y a la acidosis.
]]> Es raro, en cambio, que la hipertensión pulmonar sea crónica y que persista durante la vigilia. Si este es el caso, generalmente se asocia a hipoxemia diurna, que puede deberse a una enfermedad pulmonar asociada o a obesidad mórbida con síndrome de hipoventilación-obesidad. La hipoxemia diurna parece ser también un requisito para el desarrollo de policitemia en el SAHOS. Sin embargo, existen evidencias clínicas y experimentos con animales que pueden explicar que ocasionalmente ocurra policitemia únicamente debida a episodios de desaturación durante el sueño.Los períodos de asfixia intermitente causan esfuerzos inspiratorios ineficaces y el aumento de la presión intratorácica contra la faringe ocluida, que aumenta la presión transmural del ventrículo izquierdo. La presión intratorácica negativa desplaza sangre dentro del tórax, aumentando la precarga del ventrículo derecho, mientras que la hipoxia inducida por apnea causa vasoconstricción pulmonar, incrementando la poscarga. Estas fuerzas distienden el ventrículo derecho, causando un cambio hacia la izquierda del tabique interventricular durante la diástole, lo que impide el llenado del ventrículo izquierdo. La hipoxia durante las apneas puede también deteriorar directamente la contractilidad cardíaca y la relajación diastólica.
En el final de cada apnea se produce un despertar con actividad cortical cerebral, que se acompaña de un despertar "autonómico" con descarga simpático adrenal, que se produce repetitivamente, con hiperventilación posterior a la apnea e hipertensión sistólica y diastólica intermitente. La hipertensión arterial sistémica no ocurre solo durante el sueño, sino que puede perpetuarse durante el día. Estos efectos crónicos sobre la presión arterial sistémica, podrían, a través de varios mecanismos independientes de la presión arterial, promover la hipertrofia ventricular izquierda, disfunción diastólica y sistólica, y falla cardíaca manifiesta. Estos mecanismos incluyen las consecuencias mecánicas y tróficas de los incrementos repetitivos en el estrés de la pared ventricular izquierda con cada esfuerzo inspiratorio obstruido, con hipoxia, impulso simpático incrementado al corazón y aumentos en la secreción de aldosterona.
Así instaladas crónicamente estas alteraciones desencadenan mecanismos intermedios:
La exposición de individuos normales a deprivación de sueño o a hipoxia intermitente aumenta la intolerancia a la glucosa, la resistencia a la insulina y la resistencia a la leptina.
Puntos clave
]]> Los mecanismos fisiopatológicos desencadenados por las apneas del sueño aumentan el riesgo de:Asociación entre SAHOS y enfermedades cardiovasculares
Hipertensión arterial
La prevalencia de SAHOS es más alta en poblaciones con trastornos cardiovasculares, tales como hipertensión, falla cardíaca, enfermedad cardíaca isquémica, y accidentes cerebrovasculares. Esto no significa que exista una relación causa-efecto, ya que hay variables, como la obesidad, que pueden jugar en la patogenia. Teniendo esto en consideración, los datos epidemiológicos apoyan el concepto de que el SAHOS puede participar en la iniciación o progresión de varias enfermedades cardiovasculares.
Los estudios de corte transversal de poblaciones han demostrado riesgo incrementado de hipertensión en asociación con SAHOS, independiente de la obesidad. Los estudios prospectivos muestran que los pacientes con SAHOS tienen un riesgo de desarrollar hipertensión a los cuatro años del diagnóstico, tres veces mayor que los normales, independientemente de otros factores. El SAHOS es también común en pacientes con hipertensión resistente a fármacos, en quienes con frecuencia se observan características bioquímicas de hiperaldosteronismo primario.
El SAHOS podría también promover el desarrollo de aneurismas aórticos intratorácicos, presumiblemente al inducir incrementos repetitivos de la presión transmural aórtica durante los esfuerzos inspiratorios obstruidos.
Esta asociación ha sido destacada en numerosos estudios y su relevancia es de tal magnitud que desde el año 2003, el programa de prevención de la hipertensión arterial de los institutos de salud de Estados Unidos ha considerado a las apneas del sueño como la primera causa identificable de hipertensión arterial. Desde 2008, la American Heart Association considera a las apneas del sueño como una causa secundaria común de hipertensión arterial refractaria.
]]> Causas identificables de hipertensión arterial*Causas secundarias de hipertensión resistente**
- ]]>
feocromocitoma;
* Reproducido de: NHLBI-National High Blood Pressure Education Program The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC 7), May 2003. http:// www. nhlbi.nih.gov/ guidelines/hypertension/ jnc7full.pdf
** Reproducido de: Calhoun DA, Jones D, Textor S, Goff DC, et al. Resistant Hypertension: Diagnosis, Evaluation, and Treatment.
Scientific Statement From the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation. 2008;117(25):e510-e526
Enfermedad coronaria
]]> En un análisis de corte transversal del Sleep Heart Health Study, el IAH se asoció con riesgo aumentado de enfermedad arterial coronaria. Los estudios caso-control han demostrado una prevalencia más alta de SAHOS en hombres y mujeres con enfermedad coronaria que en aquellos sin enfermedad coronaria. En pacientes con enfermedad coronaria, la presencia de SAHOS está asociada con mortalidad más alta y más restenosis luego de intervenciones coronarias percutáneas que en pacientes sin SAHOS.En el estudio observacional más grande, con una media de seguimiento de diez años, Marin y colaboradores observaron que, en comparación con controles sanos apareados por edad, sexo y peso, aquellos con SAHOS severo no tratado, tenían más eventos cardiovasculares fatales y no fatales.
Insuficiencia cardíaca
En el corte transversal del Sleep Heart Health Study de 6.424 hombres y mujeres, se observó un riesgo 2,38 mayor de tener falla cardíaca en asociación con SAHOS, independiente de factores de confusión, y los datos prospectivos mostraron que 21 días luego de infarto agudo de miocardio, la presencia de SAHOS fue asociada con deterioro de la recuperación de la función sistólica ventricular izquierda. Sin embargo, no hay datos prospectivos concernientes a SAHOS y el riesgo de desarrollar tanto hipertrofia como falla ventricular izquierda.
Los pacientes con SAHOS, pero sin falla cardíaca manifiesta, tienen una más alta prevalencia de relajación diastólica deteriorada, reversible con tres meses de CPAP. Varios estudios informaron incremento del espesor del ventrículo izquierdo o la masa en asociación con SAHOS, pero estas relaciones no fueron significativas luego del ajuste por peso corporal.
Arritmias
Las bradiarritmias son frecuentes en pacientes con SAHOS. El aumento del tono parasimpático al corazón, más que las anormalidades del sistema de conducción cardíaca, parece ser el principal mecanismo bradiarrítmico nocturno. Aunque algunos estudios han informado una más alta prevalencia de fibrilación auricular, este hallazgo no ha sido replicado. Los pacientes con SAHOS no tratado tuvieron dos veces más riesgo de recurrencia de fibrilación atrial dentro de un año de cardioversión eléctrica a ritmo sinusal que aquellos cuyo SAHOS era tratado con CPAP. Sin embargo, en un análisis retrospectivo, se notó que más que el SAHOS, la obesidad previa era un predictor independiente de fibrilación atrial incidental.
La prevalencia de extrasístoles ventriculares y ectópicas complejas es más alta en pacientes con SAHOS en algunos estudios, pero no hay certeza de que las apneas induzcan arritmias ventriculares.
En pacientes con SAHOS, el riesgo relativo de muerte súbita cardíaca entre la medianoche y las 6:00 horas fue 2,57 mayor que la población general, cuyo riesgo pico de muerte súbita cardíaca fue entre las 6:00 horas y el mediodía. Sin embargo, no se conoce si estos individuos murieron durante el sueño. De este modo, aunque sugerentes, estos datos no establecen una relación causal directa entre SAHOS y un riesgo incrementado de muerte súbita durante el sueño.
Ataque cerebrovascular
]]> Según estadísticas del Instituto de Neurología del Hospital de Clínicas de Montevideo, el ataque cerebrovascular (ACV) es la tercera causa de muerte en nuestro país, siendo la primera causa de discapacidad y la segunda causa de demencia. En la Guía Clínica de Prevención Primaria y Secundaria del Ataque Cerebrovascular (2008) de la Sociedad de Neurología del Uruguay, se hace referencia al SAHOS como factor de riesgo para ACV y en prevención secundaria se recomienda el tratamiento con CPAP de los pacientes con trastornos respiratorios del sueño. La tasa de mortalidad es de 43/100.000 habitantes.Los mecanismos fisiopatológicos por los que el SAHOS puede incrementar el riesgo de sufrir un ACV son múltiples, algunos aún no bien conocidos. Entre los más estudiados se destaca el aumento de la presión arterial, las arritmias cardíacas, el efecto directo de la hipoxemia, los estados de hipercoagulabilidad y la disfunción del endotelio vascular. En los últimos años, varios estudios prospectivos han demostrado una asociación entre el SAHOS y la ACV. La presencia de SAHOS, independientemente del índice de severidad, aumenta el riesgo de presentar ACV frente a población control sin SAHOS, y existe una relación cantidad/efecto, es decir, a mayor IAH mayor riesgo de ACV. Hay argumentos a favor de que el SAHOS pueda ser un factor independiente para ACV.
En un estudio prospectivo con 1.500 sujetos seleccionados en forma aleatorizada en la población general, seguidos durante una media de 4,5 años, se demostró que un IAH entre moderado y severo, no tratado, incrementa el riesgo de sufrir un ACV en 2,5 veces, reafirmando además que este riesgo aumenta con la severidad. Es bien conocido que los pacientes con ACV, independientemente del tipo, tienen mayor predisposición a presentar SAHOS que la población general. Existe evidencia de que el adecuado tratamiento con CPAP disminuye el riesgo de muerte y de nuevos eventos cerebrovasculares en pacientes con ACV.
Síndrome metabólico
La asociación de SAHOS con síndrome metabólico ha sido comprobada en estudios epidemiológicos, y se han postulado hipótesis que vinculan la hipoxia episódica con diabetes y disfunción endotelial. La exposición de individuos sanos a la deprivación del sueño o a la hipoxia intermitente incrementa la intolerancia a la glucosa, la resistencia a la insulina y la actividad del sistema nervioso simpático.
En estudios transversales, aquellos individuos con SAHOS tuvieron mayor resistencia a la insulina y prevalencia más alta de hiperglicemia y diabetes tipo 2 que aquellos sin SAHOS, luego del ajuste por factores de confusión incluyendo el peso.
Puntos clave
Las apneas obstructivas del sueño se asocian a:
4.4 Reconocimiento por el médico de atención primaria
Factores de riesgo
Los siguientes son los factores que se han encontrado epidemiológicamente asociados con SAHO
Sexo
Los hombres consultan más frecuentemente que las mujeres por síntomas vinculados a apneas del sueño. Sin embargo, esta proporción de 8:1, no refleja la realidad de la prevalencia de la enfermedad en relación con el sexo. Los estudios que han buscado la prevalencia del SAHOS no diagnosticado muestran una relación de 2:1 a favor de los hombres. Si bien las hipótesis que intentan explicar esta diferencia hacen referencia a las diferencias anatómicas y a las influencias hormonales sobre el control de la ventilación, hasta el momento no hay demostración clara de su causa.
Edad
]]> La relación entre la edad y la ocurrencia de SAHOS es una función compleja. Los síntomas motivan la consulta en el adulto de mediana edad. Los estudios realizados muestran una prevalencia creciente desde los 30 a los 65 años, con una estabilización de ahí en adelante, cuya causa no se conoce y se presume multifactorial.Origen étnico
La prevalencia en individuos de origen asiático parece ser mayor que en la de otras poblaciones. Algunos estudios han encontrado una prevalencia mayor en pacientes jóvenes de origen africano. No hay estudios concluyentes que permitan generalizar estos hallazgos.
Agregación familiar
Varios estudios han encontrado un riesgo aumentado de SAHOS en familiares de pacientes con apneas del sueño. Hay evidencia de una predisposición genética que actuaría más allá de similitudes sociales o de estilo de vida.
Obesidad
La obesidad es el factor anatómico predictor más importante de SAHOS. Aproximadamente 60% de los pacientes con SAHOS son obesos, mientras que la prevalencia del trastorno en obesos mórbidos (IMC mayor de 40) llega a 70%. Además de la prevalencia, la severidad del trastorno respiratorio tiene una relación directa con la severidad de la obesidad; los individuos con mayor IMC a menudo tienen una enfermedad más grave que se manifiesta por un mayor IAH. Es un factor de riesgo y un signo predictivo de SAHOS, si bien su ausencia no excluye el trastorno.
La hipótesis fisiopatológica que vincula ambas condiciones mórbidas se basa en que particularmente los pacientes con obesidad central tienen acumulación de tejido graso en la lengua, cara posterior y lateral de la faringe y paladar blando. Ello predispone a la pérdida del tono muscular, a un aumento de la presión extraluminal y disminución del diámetro de la faringe y, finalmente, colapso de la vía aérea superior. Por otra parte, la disminución del volumen pulmonar y la alteración de las propiedades elásticas del pulmón en obesos puede agravar la predisposición al colapso de la vía aérea.
La distribución de la grasa corporal resulta tan importante como el peso. El exceso de los depósitos de grasa anatómicamente específicos, que aumentan la colapsabilidad de la vía aérea orofaríngea, parece ser de mayor relevancia que el hábito general de obesidad. La acumulación de grasa en las regiones parafaríngeas disminuye el calibre de la vía aérea superior, hecho comprobado en estudios tomográficos y de resonancia nuclear de la vía aérea superior. Los hallazgos más frecuentes son: el cuello grueso y la obesidad del tronco y el abdomen superior (andrógina, de la mitad superior del cuerpo).
El IMC y las medidas de obesidad central (cintura y cadera) se han encontrado relacionados a apneas del sueño. La circunferencia del cuello, como índice de obesidad localizada, es un factor predictivo de apneas del sueño. Los signos de obesidad localizada son especialmente frecuentes. En general, se considera que los hombres con una circunferencia de cuello mayor a 43 cm, y las mujeres mayor a 40 cm, poseen mayor riesgo de presentar apneas del sueño. De hecho, todos los índices antropométricos que sugieren distribución de grasa corporal central (circunferencia de cintura, índice cintura/cadera, circunferencia de cuello) son factores de riesgo para SAHOS.
]]> Anatomía de la vía aérea superiorLa relación entre las estructuras cráneo-faciales y la vía aérea puede predisponer a las apneas del sueño. Especialmente en pacientes de origen asiático, los dismorfismos son de particular importancia (tamaño y posición de los maxilares, volumen de la lengua en relación con la cavidad bucal, estrechamiento nasal, hipertrofia amigdalina).
Estado hormonal
El SAHOS es extremadamente infrecuente en mujeres premenopáusicas, y su prevalencia aumenta durante la perimenopausia, por lo que se postula que pueda haber un factor de riesgo en la cesación de la función ovárica. La relación entre los cambios hormonales y el SAHOS es compleja, ya que se acompaña de cambios en la composición corporal, en el peso corporal y en el envejecimiento.
Enfermedades predisponentes
El hipotiroidismo y la acromegalia son las enfermedades endócrinas que reconocidamente se asocian al SAHOS. Las modificaciones de las estructuras óseas y de las partes blandas que circundan a la vía aérea superior serían las responsables de su colapsabilidad aumentada. Si bien en muchos casos el tratamiento logra revertir el trastorno, tanto el mixedema, que persiste luego del tratamiento, como los cambios permanentes de la acromegalia, pueden perpetuar el SAHOS.
Existen diversos trastornos morfológicos que por la modificación anatómica que acarrean se asocian con SAHOS (síndrome de Down, malformación de Pierre-Robin, micrognatia, cifoescoliosis severa).
Factores agravantes
En los pacientes portadores de SAHOS no tratados se han reconocido períodos de agravación del trastorno vinculados a los siguientes factores y mecanismos:
El efecto agudo de la ingesta de alcohol induce un aumento del número de apneas y una prolongación de los episodios. Se lo vincula a su efecto depresor del sistema nervioso central y a la relajación muscular que induce. No se conoce su efecto a largo plazo en pacientes con SAHOS.
La inflamación de la vía aérea provocada por el humo de tabaco puede agravar la obstrucción de la vía aérea superior. En estudios epidemiológicos, la prevalencia de SAHOS en fumadores ha sido hasta tres veces superior a la de los no fumadores.
De la misma manera que ocurre con el tabaco, todos los procesos inflamatorios que obstruyen el flujo aéreo a través de la nariz inducen ronquido y obligan a la respiración bucal durante el sueño.
La deprivación del sueño aguda es seguida, al recuperar un período de dormir normal, de fenómenos de "rebote" que alteran su estructura fisiológica normal. El aumento de la proporción de sueño REM en estos períodos puede acompañarse de mayor número de apneas del sueño. Los trabajadores que alternan sus tareas entre horarios nocturnos y diurnos se ven afectados cíclicamente por este fenómeno.
]]> Luego de una anestesia general pueden observarse, especialmente en el posoperatorio inmediato, agravación de las apneas del sueño. Los efectos residuales de los anestésicos y de los relajantes musculares pueden deprimir la ventilación y aumentar la complacencia de la vía aérea orofaríngea.Es bien conocido el fenómeno fisiológico de la respiración periódica que puede ocurrir en individuos normales que duermen en lugares con una altitud mayor a 3.000 metros. Es posible que constituya un factor de agravación del SAHOS.
Síntomas y signos del SAHOS
Los síntomas y signos del SAHOS pueden agruparse, con un fin práctico, a los efectos de la realización de una historia clínica, en síntomas: durante el sueño, del despertar y durante la vigilia.
Síntomas durante el sueño
El ronquido es el síntoma relevante durante el sueño. Es un sonido predominantemente inspiratorio producido por las vibraciones de las partes blandas de la orofaringe. Puede ser de leve intensidad, continuo o intermitente, interrumpido por apneas. Su observación no permite distinguir entre el síndrome de apneas obstructivas y otros trastornos, como el aumento de resistencia de la vía aérea superior durante el sueño. La ausencia de ronquido tampoco descarta el trastorno, ya que la percepción de los acompañantes es muy variable y depende de los estadios del sueño observados. El tono muscular muestra variaciones fisiológicas que hacen que la vibración del paladar blando pueda cambiar a lo largo de una noche de sueño. El registro del ronquido con un micrófono miniaturizado adherido al cuello ha sido muy útil en la PSG para catalogar la repercusión del trastorno sobre el desarrollo del sueño. Es conveniente una actitud clínica cautelosa frente al ronquido. Su presencia aislada no debería indicar ninguna terapéutica, ni su ausencia descartar el trastorno.
El acompañante del paciente observa muchas veces la ausencia episódica de respiración. Este el síntoma con mejor valor predictivo del trastorno. La mayoría de las apneas obstructivas se resuelven cuando, luego de esfuerzos inspiratorios reiterados, la combinación de los estímulos respiratorios alcanza el umbral de despertar y la actividad de los músculos dilatadores de la vía aérea orofaríngea logra su reapertura con una posterior hiperventilación ("reprise", "snort", bufido, resoplido) que se acompaña de ruidos estentóreos.
La hiperventilación posterior a la apnea puede acompañarse de movimientos corporales y somniloquia, que son percibidos por el acompañante del paciente como sueño intranquilo, agitado, o con movimientos inhabituales. Muchas veces estos períodos se acompañan de sudoración excesiva, especialmente del tórax y el cuello. Es común que la ropa de cama aparezca desarreglada en la mañana por la cantidad de cambios de posición durante el sueño.
Las apneas de larga duración provocan un despertar con sensación de ahogo o estrangulamiento. Son episodios con severas consecuencias psíquicas para el paciente, ya que provocan temor y sensación de muerte. No implican necesariamente severidad del trastorno cuando son aislados. La repercusión fisiopatológica crónica relevante no aparece por algunos de estos episodios, sino por la reiteración de muchas noches con un número elevado de apneas por hora de sueño, con hipoxia severa repetitiva. Deben diferenciarse de episodios de la disnea paroxística nocturna de la insuficiencia cardíaca. En general, los episodios de sofocación por apneas se resuelven rápidamente, mientras que la disnea paroxística por falla ventricular requiere más tiempo para corregirse.
Si bien los microdespertares inducidos por las apneas no son clínicamente conscientes, los pacientes con SAHOS pueden despertarse de dos a cinco veces en la noche, con nocturia ostensible. Este hecho se vincula a la secreción de péptidos natriuréticos inducida por la presión negativa pleural incrementada, que dilata las cavidades auriculares cardíacas. En general revierte con el tratamiento y es percibido como uno de sus beneficios.
Los esfuerzos inspiratorios con presión pleural negativa incrementada pueden también inducir disfunción del esfínter esofágico inferior o agravar un reflujo gastroesofágico pre existente.
Si existe obstrucción o congestión nasal durante el sueño, la respiración pasa a ser predominantemente bucal. Pueden agravarse las apneas al favorecer la retropulsión lingual. Se manifiesta clínicamente por babeo durante el sueño y sequedad bucal al despertar.
]]> Síntomas del despertarLa tendencia al sueño severa puede mostrarse como episodios de confusión mental o cuadros breves de desorientación témporo-espacial que ocurren al despertar, especialmente en la noche. Se han confundido con síndrome cerebeloso ("borrachera del sueño") y con pérdidas de conocimiento por la conciliación del sueño durante la estación de pie.
Son frecuentes las cefaleas en los casos severos, probablemente vinculadas a hipercapnia y vasodilatación cerebral. Característicamente alivian a las pocas horas del despertar.
Aunque la mayoría de los pacientes no son conscientes del trastorno del sueño, muchos se quejan de sueño no reparador y sensación de cansancio en el momento de despertar en la mañana. Los bostezos son un síntoma común cuando no existió un sueño reparador y se reducen con el tratamiento.
Síntomas durante la vigilia
Las apneas del sueño ocurren durante la noche, pero sus síntomas predominantes son diurnos. La fragmentación del sueño inducida por las apneas tiene como resultado que la estructura del sueño no permita completar las funciones fisiológicas. Como consecuencia de este sueño no reparador, la somnolencia diurna excesiva puede ser uno de los síntomas predominantes. Se caracteriza por la tendencia permanente a la conciliación inadvertida del sueño. En el SAHOS la somnolencia no depende de situaciones circunstanciales (como sucede en la deprivación aguda de sueño) sino que persiste por meses, y se denomina somnolencia diurna excesiva persistente (SDEP). Su identificación requiere un interrogatorio dirigido especialmente a su búsqueda. Cuando el paciente lo reconoce y lo relata espontáneamente, es en general severa e interfiere con el funcionamiento laboral y social. Sin embargo, no siempre se cumple esta regla. Por razones sociales o laborales muchas veces el paciente prefiere no reconocer su somnolencia por temor a que se confunda con holgazanería. A veces no se percibe la tendencia al sueño y el paciente relata una astenia o fatigabilidad permanente. El hábito de la siesta, así como la cantidad de cafeína ingerida, se han visto relacionados al SAHOS en algunos estudios. Otras veces la somnolencia excesiva se sospecha porque el paciente, durante el fin de semana, liberado de sus obligaciones, duerme una cantidad excesiva de horas ("deuda de sueño"). La percepción de la somnolencia condiciona su evaluación clínica. Algunos pacientes con somnolencia de grado leve ven dificultadas sus actividades porque se realizan en actitud sedentaria (lectura, conducción de automóviles). Otros enfermos, a pesar de sufrir una tendencia al sueño de grado severo, no la perciben porque tienen tareas con gran ejercicio físico o son niños, que permanecen en constante actividad corporal.
Es importante distinguir la SDEP típica del SAHOS de los "ataques de sueño" y episodios de cataplexia de la narcolepsia. La SDEP del SAHOS se presenta como tendencia permanente al sueño que se concilia sin aparatosidad ni crisis de hipotonía muscular. Para su evaluación cuantitativa se utilizan cuestionarios como la escala de Epworth o el cuestionario de Berlín. La medida objetiva de la somnolencia por el test de latencias múltiples del sueño no está indicada rutinariamente y se reserva para el diagnóstico de narcolepsia.
Hay casos de SDEP de severidad extrema en los que la fragmentación del sueño nocturno es tan pronunciada, y los períodos de vigilia se acortan de tal manera, que el funcionamiento del paciente pierde el ciclo normal de sueño-nocturno y vigilia-diurna. Como resultado, las 24 horas del día transcurren con permanente tendencia al sueño. En cualquier posición corporal aparecen episodios de conciliación del sueño, seguidos de apneas y despertares. En estos casos se puede observar la presencia de alucinaciones hipnagógicas (sensaciones fisiológicas durante la conciliación del sueño), que simplemente reflejan la conciliación muy frecuente de episodios de microsueños.
La somnolencia diurna excesiva se acompaña, y probablemente genera, trastornos psicointelectuales que interfieren con la actividad normal del paciente. Para el correcto funcionamiento de los instrumentos de la inteligencia, la vigilia es una condición previa, por lo que la presencia permanente de interrupciones de este estado interfiere con los procesos de atención y memoria. La sensación de fatiga permanente, sobre todo matinal, y la disminución del rendimiento de actividades que requieren concentración, o frente a pruebas que miden la capacidad intelectual, son equivalentes de la somnolencia que responde a la ausencia de sueño reparador. La disminución de la destreza en actividades que la requieren es un fenómeno equivalente. Es muy útil, por lo tanto, interrogar sobre el rendimiento laboral, social y buscar antecedentes de accidentes de tránsito.
Se presentan también con mucha frecuencia trastornos del humor que pueden ir desde irritabilidad excesiva hasta francas reacciones depresivas. La disminución de la libido es un hecho frecuente, que revierte con el tratamiento. Estos trastornos se asocian a la desestructuración del sueño y su prevalencia es variable.
Signos del SAHOS
Los signos físicos son frecuentes y han demostrado ser factores de estratificación válidos para predecir el riesgo de padecer apneas del sueño.
- ]]>
obesidad;
El examen de la estructura óseo-facial y sus relaciones puede demostrar factores anatómicos que predisponen a las apneas del sueño. Deberán buscarse los signos que orienten al estrechamiento de la vía aérea orofaríngea. La retro y micrognatia, que reducen el espacio para la lengua, pueden evaluarse con la observación de perfil buscando la alineación del nasion (punto en la base del caballete nasal) y el gnation (punto en la base del maxilar inferior). El desplazamiento posterior del gnation indica retrognatia. Los maxilares angostos, el paladar óseo alto y angosto, tienen la misma repercusión sobre la posición de la lengua, así como los defectos de la oclusión dental. Existe "overjet" cuando la mordida indica posición avanzada del maxilar superior con respecto al inferior. Existe "overbite" cuando la mordida indica posición superior del maxilar inferior con respecto al superior.
La posición descendida del hioides puede evaluarse cualitativamente con la observación del perfil. Su hallazgo se asocia con un cuello corto y grueso. Las regiones parotídeas se encuentran frecuentemente ocupadas por exceso de tejido adiposo. La elevación del lóbulo de la oreja no indica verdadera hipertrofia parotídea, sino acumulación de grasa en la región.
Es importante la búsqueda de hipertrofia de cornetes nasales y tabique nasal desviado que indiquen obstrucción orgánica al flujo de aire. La rinitis crónica puede ocasionar obstrucción funcional que se pone de manifiesto durante la maniobra de inspiración nasal forzada.
Son frecuentes los hallazgos de aumento de las partes blandas de la orofaringe, tales como la úvula elongada y descendida (muchas veces es consecuencia del traumatismo vibratorio reiterado). Los pilares amigdalinos pueden ser prominentes, con hipertrofia de amígdalas y adenoides. Cuando las amígdalas palatinas tienen una gran hipertrofia, especialmente a expensas de sus polos inferiores, caen durante el sueño y obstruyen parcialmente la vía respiratoria.
La macroglosia puede estar presente, así como la desproporción entre el volumen de la lengua y el espacio intrabucal. Se manifiesta por indentaciones en la lengua que le dan un aspecto festoneado ("scalloping"). La clasificación de Mallampati para la intubación orotraqueal dificultosa es útil para catalogar globalmente a la morfología orofaríngea. El grado de estrechamiento faríngeo puede también cuantificarse observando el istmo de las fauces y su relación con la base de la lengua (figuras 3 y 4).
]]> Puntos clavePaciente con SDEP con alguna de estas características:
tiene una alta probabilidad de sufrir apneas-hipopneas obstructivas del sueño.
Considere referirlo a una Unidad de Sueño para su estudio y tratamiento.
]]> 4.5 Tratamiento del SAHOSEl tratamiento del SAHOS comienza luego de un exhaustivo diagnóstico clínico del trastorno y sus comorbilidades. Cumplida la etapa clínica deberá confirmarse el trastorno en un estudio del sueño, según se detalló en el punto 3.
No es recomendable comenzar el tratamiento sin la confirmación paraclínica.
La única situación clínica en la que puede ensayarse el tratamiento con CPAP sin estudio previo, es en casos descompensados de extrema severidad, que en general ingresan a terapia intensiva. La observación clínica durante el sueño de las apneas y la desaturación de oxígeno puede ser uno de los elementos a tener en cuenta para indicar CPAP.
Esto no significa que se instale un tratamiento permanente, a largo plazo, sino que el estudio puede diferirse hasta la compensación y estabilización del paciente.
Los estudios durante la descompensación de condiciones comórbidas o enfermedades intercurrentes pueden arrojar resultados que no se mantienen en el tiempo. En estas circunstancias se requerirá la concurrencia de un especialista para determinar la oportunidad del estudio.
Corrección de factores de riesgo del SAHOS
Las primeras medidas a instituir para el tratamiento del SAHOS son la corrección de los factores de riesgo y la reducción de los factores agravantes.
Dentro de los factores de riesgo corregibles se destacan la obesidad y los trastornos endócrinos.
Tratamiento de la obesidad
]]> El tratamiento del SAHOS debe incluir medidas para lograr una disminución sustancial del peso corporal. Es unánime la conclusión de numerosos estudios en los que la pérdida de peso se asocia con la mejoría y, en casos seleccionados, la resolución casi completa de las apneas del sueño. Los moderados descensos de peso logran una mejora significativa del SAHOS. Se ha demostrado que 10% de disminución en el peso corporal está asociada con 26% de reducción en el índice de apnea-hipopnea.Lamentablemente solo unos pocos pacientes obesos severos con trastornos respiratorios del sueño tienen éxito en mantener a largo plazo el descenso de peso logrado con tratamientos antiobesidad convencionales. Solo 3% a 5% de los pacientes que obtienen una mejoría significativa en su apnea del sueño como resultado de la pérdida de peso con modificación de estilo de vida (plan alimentario, ejercicio), logran mantener el descenso de peso después de cinco años. La mayoría de los pacientes recuperan o incluso superan su peso de base transcurrido ese lapso. Aun asociando tratamiento farmacológico para la obesidad, la tasa de recuperación de peso corporal es extremadamente alta.
Hay resultados mucho más alentadores informados en pacientes con obesidad mórbida que han sido sometidos a cirugía bariátrica laparoscópica. La cirugía para obesidad puede producir una pérdida de peso sostenida con la correspondiente mejoría en las secuelas de la obesidad mórbida. Distintos estudios han reportado mejoras sustanciales e incluso la curación del SAHOS. En 2004, un metaanálisis destaca una dramática reducción en el índice apnea hipopnea en todos los casos, y una tasa de curación cercana a 80% luego de cirugía bariátrica. Estudios similares más recientes reafirman los resultados positivos después de la cirugía para obesidad, con reducción significativa del índice apnea hipopnea y mejoría de la oxigenación en relación directa con el descenso de peso logrado.
Punto clave
En base a la evidencia acumulada acerca de la interrelación entre obesidad y SAHOS, es posible:
Corrección de factores agravantes del SAHOS
Es conveniente actuar sobre los factores agravantes corregibles, como el alcohol y el tabaco. Las medidas terapéuticas dirigidas a reducir la obstrucción nasal y congestión rino-faríngea son útiles por sí mismas y coadyuvan el tratamiento con CPAP nasal. No son efectivas como única medida en el tratamiento del SAHOS, pero debe realizarse para disminuir ronquido y en pacientes que utilizan CPAP nasal para mejorar la tolerancia y la adherencia a la misma. Dado que la máscara es nasal, debe asegurarse la permeabilidad de las fosas nasales para favorecer la tolerancia y adherencia al tratamiento.
La corrección de los hábitos o circunstancias que llevan a la deprivación de sueño y trastornos de fase del sueño contribuyen a mejorar la estructura del sueño.
]]> La reducción de hipnóticos y sedantes, cuando es posible, muchas veces es la única medida terapéutica necesaria en casos de SAHOS leve.La experiencia clínica y estudios observacionales muestran que la posición supina durante el sueño se asocia a mayor número de apneas. El cambio de la posición corporal puede ayudar en casos en que predominan las apneas en el decúbito dorsal. Ofrece mayores beneficios a los que asocian IAH bajo, ausencia de obesidad y menor edad. Se han ensayado distintos métodos mecánicos para mantener el decúbito lateral durante el sueño, pero con eficacia no demostrada en el largo plazo. La elevación de la cabecera de la cama (30°) contribuye a disminuir el desplazamiento cefálico de fluidos y puede ser una medida útil en pacientes con edemas.
Los pacientes con SAHOS son particularmente vulnerables a desarrollar complicaciones luego de la anestesia general, como la necesidad de reintubación, eventos cardíacos e insuficiencia respiratoria. Si bien no está indicado un tamizaje preoperatorio sistemático, la evaluación clínica del riesgo puede llevar a considerar la indicación de tratamiento con CPAP nasal en el posoperatorio inmediato.
Tratamiento con CPAP nasal
La aplicación de presión positiva a través de la nariz fue el primer tratamiento no invasivo del SAHOS y su aplicación ha cambiado la historia natural del trastorno. La presión positiva así aplicada, CPAP (del inglés: Continuouos Positive Airway Pressure), actúa como soporte neumático de la vía aérea orofaríngea, evitando su colapso; aumenta la capacidad residual funcional pulmonar y evita el desplazamiento cefálico del contenido abdominal. Su amplia difusión ha revelado la verdadera prevalencia de la enfermedad debido a que, como en otros casos en la medicina, la aparición del primer tratamiento estimula al estudio y diagnóstico de pacientes que hasta el momento no tenían opciones terapéuticas. La tecnología aplicada ha permitido la fabricación de compresores de aire de alta eficiencia y de máscaras nasales de materiales sintéticos que sellan la interfase entre tubos y la nariz, permitiendo su uso confortable durante el sueño. Para el tratamiento, el paciente debe contar con un equipo de uso domiciliario, a largo plazo, para utilizar durante el sueño nocturno (figura 5).
El tratamiento con CPAP nasal tiene indicaciones precisas, sobre las que hay acuerdo internacional. Se trata de una decisión clínica, tomada luego de la demostración objetiva del trastorno en el laboratorio del sueño.
Como en toda patología de reciente conocimiento, cabe preguntarse acerca de la oportunidad e indicación de las medidas terapéuticas. ¿Se trata de una condición benigna sin consecuencias mayores? ¿Alcanza con las medidas higiénico-dietéticas o es necesario que el tratamiento sea intenso en todos los pacientes? ¿Se cometen excesos o iatrogenia con los métodos terapéuticos actualmente disponibles?
El conocimiento actual indica que no alcanza con las recomendaciones generales referidas a la higiene del sueño, ni con modificar los factores agravantes del SAHOS. Tampoco es posible, en la mayoría de los casos, esperar a que el tratamiento de la obesidad logre sus objetivos, ya que en general, en caso de ser exitoso, su aplicación es lenta y con múltiples remisiones y recaídas.
Beneficios del tratamiento con CPAP nasal
El SAHOS no es una afección banal cuya única consecuencia es el ronquido. Su tratamiento no es solamente una medida destinada a mejorar la calidad de vida relacionada a la salud. Por el contrario, la evidencia demuestra que el SAHOS es un trastorno potencialmente fatal y su tratamiento no solo mejora la somnolencia diurna y otros síntomas asociados, sino que es una verdadera terapéutica del sueño, de la hipoxia intermitente y de sus graves consecuencias. Su aplicación reduce la mortalidad y los eventos cardiovasculares asociados.
]]> Los beneficios más importantes del tratamiento del SAHOS demostrados en estudios clínicos son:Indicaciones de tratamiento
El objetivo del tratamiento de los pacientes con apneas obstructivas durante el sueño es normalizar la estructura del sueño mediante la corrección de las apneas, las hipopneas, la desaturación de oxígeno, el ronquido y los microdespertares vinculados a eventos respiratorios. El SAHOS es un trastorno que se presenta con una extensa gama de severidad: desde el ronquido simple hasta el síndrome de hipoventilación-obesidad. En un extremo del espectro se encuentran los pacientes con riesgo vital inmediato, que sufren una descompensación aguda de su SAHOS. En el otro extremo se observan roncadores con escasa repercusión funcional, que probablemente nunca sufran trastornos vinculados al ronquido, aunque el límite que separa las categorías no está completamente definido.
La indicación de tratamiento con CPAP nasal estará supeditada a:
Estas indicaciones pueden ser esquematizadas en el algoritmo que se presenta en la figura 6 y la tabla 1 (modificado de Lloberes P, et al. Normativa SEPAR. Arch Bronconeumol 2011; 47[3]:143-56).
]]>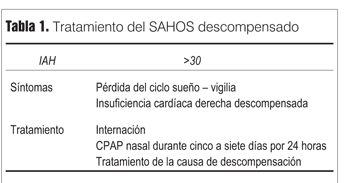
Estas opciones terapéuticas constituyen un esquema simplificado y deben ser modificadas por el médico responsable de la Unidad de Sueño de acuerdo a criterios clínicos y paraclínicos. Por ejemplo, el IAH es un índice que varía con la duración de las apneas, por lo que debe ser analizado con precaución. Las apneas muy prolongadas, que pueden acompañarse de hipoxia muy severa, disminuyen el IAH, ya que el número de eventos por unidad de tiempo es menor. De la misma manera, el IAH debe ponderarse por el porcentaje de estadios de sueño REM y no REM.
Modalidades de aplicación de presión positiva
CPAP
El equipo de CPAP es un sistema con una turbina que envía un flujo de aire continuo a través de un tubo y una máscara nasal, generando una presión supraatmosférica constante en la vía aérea durante todo el ciclo respiratorio. Restablece la permeabilidad de la vía aérea orofaríngea al contrarrestar el colapso de los tejidos blandos inducido por presión negativa inspiratoria. Actúa como un verdadero soporte neumático de la vía aérea orofaríngea.
Existen diferentes modalidades para administrar presión durante el sueño.
CPAP de presión fija
Es el dispositivo más comúnmente utilizado y mantiene una presión constante y continua durante todo el ciclo respiratorio, durante todos los estadios del sueño.
CPAP autoajustable
La presión crítica de la vía aérea superior varía durante los distintos estadios del sueño y en las diferentes posiciones corporales. En general, durante el sueño REM, en decúbito dorsal, se requiere la mayor presión para mantener la vía aérea superior abierta. Se han diseñado equipos de CPAP que son capaces de sensar la disminución o el cese del flujo aéreo y el aumento de la resistencia de la vía aérea superior. Un mecanismo de regulación permite variar la presión en respuesta a estos cambios durante el sueño. No está demostrado que sean más efectivos que los dispositivos de presión fija. Solo una pequeña minoría de pacientes refieren que estos aparatos son más confortables.
]]> Alivio de presión espiratoriaLos equipos de CPAP de presión fija y los autoajustables pueden contar con un sistema de alivio de la presión espiratoria. Se disminuye la presión al inicio de la espiración, ofreciendo mayor comodidad al reducir el trabajo espiratorio que provoca sensación de incomodidad generada por la resistencia espiratoria. Esta función no es imprescindible, no aumenta la efectividad del tratamiento, ni implica un nuevo modo ventilatorio.
Doble nivel de presión en la vía aérea
Este modo ventilatorio aporta un valor de presión durante la espiración y un valor superior durante la inspiración. Esta modalidad aumenta el volumen corriente y tiene un rol preponderante en aquellos pacientes que asocian hipoventilación a las apneas del sueño. Está indicada en pacientes en los que la CPAP no corrige la hipoxemia vinculada a la disminución de volúmenes pulmonares e hipoventilación durante el sueño. Puede ser útil en los que requieren CPAP muy elevada, permitiendo mejorar la tolerancia.
Determinación de la presión óptima de CPAP
Al indicar el tratamiento con CPAP, debe determinarse la presión óptima que corrija los eventos obstructivos. Su indicación es responsabilidad del médico de la Unidad de Sueño. La presión es eficaz si corrige las apneas, las hipopneas, el ronquido, la desaturación de oxígeno y los microdespertares asociados a eventos respiratorios.
La presión óptima puede ser determinada por los siguientes métodos:
La efectividad del tratamiento se manifiesta en la clínica por la corrección de los síntomas diurnos, con desaparición de la SDEP y sus síntomas relacionados. Los síntomas nocturnos más ostensibles de la efectividad del tratamiento son la desaparición del ronquido y de la nocturia.
La evaluación de la eficacia es clínica en la mayoría de los casos. Es necesario realizar una nueva evaluación con un estudio durante el sueño en los siguientes casos:
Es necesario un cumplimiento mínimo para lograr la efectividad del tratamiento. Los estudios publicados informan que la corrección de la somnolencia diurna se alcanza con cuatro a seis horas de uso por noche, y la mejoría del funcionamiento diurno relacionado a la calidad del sueño con siete horas de uso por noche.
Máscaras para la aplicación de CPAP
La máscara es la interfase entre el equipo de CPAP y el paciente, por lo que constituye una pieza fundamental para lograr una buena aceptación y adherencia al tratamiento. Debe contar con características que permitan un ajuste anatómico al rostro, evitando fugas de aire. La elección de la máscara debe ser guiada por el médico o el técnico de la Unidad de Sueño, y elegida por el paciente de acuerdo a la comodidad de su aplicación.
Las máscaras nasales son las más utilizadas y las mayormente aceptadas por los pacientes. Existe una amplia variedad de modelos y de tamaños que se adaptan a las características anatómicas del paciente. Su estructura de silicona hace que tengan una vida media de uno a dos años, luego de lo cual deben ser cambiadas, dado que pierden elasticidad y aumenta la posibilidad de fugas aéreas.
]]> Las máscaras oronasales y las exclusivamente bucales están recomendadas en un pequeño porcentaje de pacientes en los que persisten fugas importantes a nivel de boca o que presentan rinitis refractaria al tratamiento. Su evaluación objetiva es imprescindible, ya que a veces inducen la retropulsión mandibular agravando las apneas. Las máscaras faciales no tienen indicación en el tratamiento con CPAP domiciliaria y son utilizadas fundamentalmente cuando existen lesiones en cara, a nivel de las zonas de apoyo de las máscaras.Sistemas de calentamiento y humidificación del aire
Entre los efectos adversos más frecuentemente referidos por los pacientes que utilizan CPAP nasal se mencionan la obstrucción nasal, la sequedad bucal, el frío a nivel nasofaríngeo y la condensación de agua en la tubuladura y la máscara. La persistencia de estos síntomas puede disminuir la adherencia al tratamiento. El uso de sistemas de termo-humidificación puede atenuar los síntomas y mejorar la adherencia al tratamiento.
Contraindicaciones de CPAP
Las únicas contraindicaciones absolutas para su uso son el traumatismo facial y la fístula de líquido cefalorraquídeo.
Se debe considerar su suspensión transitoria durante procesos infecciosos rino-sinusales, especialmente cuando hay obstrucción nasal completa no reversible con tratamiento.
Control y seguimiento del tratamiento con CPAP
La CPAP no es un tratamiento curativo y debido a que solo es efectiva mientras se emplea, su aplicación debe ser continuada. Para lograr una buena adherencia al tratamiento es imprescindible la educación, el control y el seguimiento del paciente.
Educación
Es necesario brindar una adecuada información y preparar al paciente y a su pareja antes de comenzar el tratamiento con CPAP. Se deberá informar al paciente las nociones básicas del equipo, el principio de la presión que se aplica para mantener abierta la vía aérea superior, y poner especial énfasis en que no se trata de terapia con oxígeno.
]]> Se deberá explicar claramente la diferencia entre equipos de presión fija, los autoajustables y los equipos con alivio de presión espiratoria. La elección de máscaras es un punto crucial y deberá ser guiada para aumentar la comodidad de su uso, evitando que presione excesivamente las áreas sensibles del rostro, el puente nasal y el labio superior. Se debe instruir acerca de las salidas para eliminación del CO2 espirado. La humidificación y el calentamiento del aire reducen los síntomas de sequedad y congestión nasal, mejorando la comodidad del paciente y la adherencia al tratamiento. La temperatura del termohumidificador podrá ser ajustada por el paciente. Deberá regularse de acuerdo a la condensación del agua y la temperatura ambiente. El uso de agua destilada aumenta la vida útil del contenedor de agua y reducirá los residuos minerales.Seguimiento del tratamiento con CPAP
Luego de haber iniciado el tratamiento con CPAP, es necesario hacer un seguimiento que evalúe y contribuya a la adherencia al tratamiento. Aunque el uso de CPAP es relativamente sencillo, hay que tener en cuenta que en la vida diaria del paciente surgen múltiples eventos que pueden interferir en el correcto uso del mismo, por lo que el paciente necesita apoyo de personal experimentado que lo solucione. Es conveniente, asimismo, brindar material escrito en forma didáctica explicando el funcionamiento, cuidado e higiene del equipo y los pasos a dar en cuanto al tratamiento y seguimiento en policlínica de control de CPAP.
Existe un considerable rechazo inicial a la adopción de la CPAP, explicable en términos de las creencias individuales en el modelo de salud, el constructo sociocultural y la percepción del riesgo del trastorno.
Los principales predictores de buena adherencia a CPAP son:
En el primer año de seguimiento se debe permitir una mayor frecuencia de visitas, ya que es el período donde se presentan las mayores complicaciones. Luego puede continuarse con controles anuales.
]]> En cada entrevista se evaluará:Se puede utilizar el contador de horas del equipo o las tarjetas de memoria, que se descargarán en la Unidad de Sueño, donde se podrá analizar el registro de uso del equipo. Es recomendable que el paciente concurra al control acompañado de su compañero de dormitorio, pues es de gran relevancia la información que puede brindar acerca de la calidad del sueño. En cada consulta se debe colocar el equipo al paciente con todo el circuito armado y encendido, para evaluar en la práctica su correcta utilización. Se deberá controlar la presión de la CPAP para asegurarse que el equipo esté brindando la presión correcta, para lo que se deberá usar un manómetro calibrado. Se controlará la higiene del equipo y se harán las recomendaciones específicas.
Eventos adversos
Los eventos adversos con el uso de CPAP no son severos y en su mayoría corregibles. Los más frecuentes son:
En las primeras semanas de uso de CPAP es común que aparezcan efectos secundarios, como, por ejemplo, rinitis o rinorrea provocada por el aire frío. El tratamiento médico en general para esta complicación son los corticoides tópicos y el ajuste del termohumidificador.
La epistaxis debida a la presión y al frío que ocasionan sequedad nasal no es muy frecuente, aunque sí es importante. Se debe suspender el tratamiento hasta su solución y la consulta con el especialista.
Las lesiones cutáneas en la cara se observan con un ajuste excesivo de la máscara y se solucionan fácilmente al suspender el tratamiento. Se debe reanudar la CPAP con el ajuste apropiado una vez obtenida la curación. En raras ocasiones se observa alergia a la silicona. Si la máscara no se ajusta correctamente, puede haber fugas de aire que producen sequedad ocular.
La claustrofobia puede sobrevenir ocasionalmente cuando no se ha informado acerca de la posibilidad de conciliación de sueño profundo o REM de "rebote" al comienzo del tratamiento y aparecen despertares con confusión. Se corrige con una correcta información. Otras veces se emplean equipos con alivio espiratorio u ojivas nasales en lugar de máscara.
]]> Las demoras para conciliar el sueño, en general ocasionadas por la ansiedad, se corrigen con el tiempo, insistiendo en la colocación de la CPAP todos los días.Algunos pacientes pueden presentar aerofagia, especialmente si se utilizan altas presiones, lo que obliga al estudio para descartar reflujo hernia hiatal y gastroesofágico.
Acceso al tratamiento con CPAP
El acceso al tratamiento con CPAP no es uniforme para los pacientes en nuestro país. Quienes aportan a la seguridad social estatal como empleados, y los beneficiarios de algunos seguros laborales privados, obtienen el equipo de CPAP una vez documentado el trastorno y la necesidad de su tratamiento. Los pacientes hospitalarios, los afiliados al sistema mutual que no aportan a la seguridad social y los afiliados a otros servicios de salud privados, deben adquirirlo por sus propios medios. En esta desigual distribución del acceso al tratamiento juegan varios factores sociales y económicos que creemos deberán corregirse en un futuro cercano. Las soluciones a las que se ha llegado en otros medios son variadas y van desde cubrir el costo íntegro del equipo hasta otorgarlo en préstamo con control supervisado de su utilización.
El costo de los equipos no parece ser la mayor limitante, ya que si se compara, por ejemplo, con el costo anual del tratamiento de otras enfermedades crónicas, no se aleja significativamente de la media. Los estudios publicados demuestran que tanto el diagnóstico como el tratamiento están justificados desde el punto de vista del ahorro en recursos de salud a corto plazo y a lo largo de la vida. La vida útil de los aparatos supera, por lo general, los cinco años de uso continuo. Los costos de mantenimiento no son excesivos, ya que se reducen al cambio de filtros de aire y a la reposición de máscaras y tubos.
Tratamiento con dispositivos de reposicionamiento mandibular
Los dispositivos de reposicionamiento mandibular (DRM) son aparatos intrabucales removibles para uso durante el sueño. Modifican la posición de la mandíbula, la lengua y las estructuras de soporte de la vía aérea orofaríngea.
Aunque su mayor efecto aparece en la zona velofaríngea, tienen repercusión en todos los segmentos faríngeos. Se ha podido corroborar con resonancia magnética que con el avance mandibular aumenta el espacio aéreo luminal ántero-posterior. Se incrementa el espacio entre los pilares anteriores y posteriores de la faringe y producen una reducción significativa del espesor de las paredes laterales faríngeas. Los músculos palatogloso y palatofaríngeo se tensan, con lo que se reduce o incluso cesa la vibración de los tejidos blandos. El paladar blando se desplaza ventralmente y aumenta el calibre de las paredes laterales de la zona velofaríngea, lo que reduce drásticamente el ronquido.
El avance funcional mandibular induce cambios en la posición del hueso hioides hacia una posición más anterior. Aparece una nueva situación de equilibrio en la musculatura suprahioidea, que favorecería el aumento de volumen y la permeabilidad de la vía aérea orofaríngea.
Los dispositivos deben ser realizados por un ortodoncista que indique el avance regulable o fijo. Es necesaria una telerradiografía de cráneo de perfil y cefalometría específica para determinar el biotipo del paciente y poder pronosticar el resultado del avance mandibular. Para poder retener el aparato en la boca se requiere la presencia de por lo menos de seis a diez dientes en cada arcada, aunque nuevos desarrollos permiten su uso en pacientes edéntulos. Al examen clínico odontológico el paciente no deber tener focos infecciosos de origen dentario, enfermedad periodontal, ni trastornos de la articulación témporo-mandibular.
]]> La tolerancia y la adaptación al avance mandibular pueden llevar semanas. La adhesión a este tratamiento varía en series publicadas entre 48% y 95%. Algunos pacientes lo prefieren porque mantiene su independencia durante el sueño, y por la comodidad y practicidad en el uso. Deben controlarse periódicamente, ya que pueden generarse cambios en la oclusión, movimientos dentarios y alteraciones en la articulación témporo-mandibular. Los eventos adversos son menores: dolor en las piezas dentarias, irritación gingival y salivación excesiva.Se consideran como una alternativa válida de primera elección para roncadores simples, pacientes con SAHOS leve, pacientes con síndrome de resistencia aumentada de la vía respiratoria superior y como segunda elección en pacientes que rechazan los aparatos de presión positiva.
Pueden ser utilizados como tratamiento combinado con CPAP en pacientes que requieren presiones muy elevadas para corregir las apneas.
Los factores predictivos de éxito con el tratamiento con DRM son:
Tratamientos quirúrgicos
]]> Se han descripto más de un decena de procedimientos quirúrgicos que muestran relativa eficacia en mejorar el ronquido y las apneas.Cirugía nasal
Es adecuado considerar su aplicación en casos individuales. La obstrucción nasal es un factor agravante que puede aliviarse quirúrgicamente cuando existen factores anatómicos corregibles. La cirugía nasal no corrige las apneas obstructivas. Puede contribuir a mejorar la adherencia a la CPAP nasal.
Cirugía del paladar blando y la faringe
El entusiasmo inicial por los resultados de la úvulo-palato-faringo-plastia (UPPP), que consiste en la resección de tejidos redundantes del paladar blando y ampliación de la apertura faríngea, se ha visto reducido luego de evaluada su eficacia en estudios controlados. En los casos en que la obstrucción se produce exclusivamente en el nivel velo-faríngeo, el procedimiento alcanza una eficacia de 45% en reducir los síntomas.
La identificación del lugar de la obstrucción puede realizarse por distintos métodos (imagenológicos, endoscopía con sueño inducido), pero es variable según la posición y los estadios del sueño. Se cumple además la regla del colapso en el lugar de mayor complacencia, de manera que luego de removido ese sector por la cirugía, puede producirse la obstrucción en el lugar anatómico que le sigue en colapsabilidad. Los implantes palatinos, otra técnica que intenta modificar la presión crítica de la faringe, alcanzan una eficacia similar a la UPPP.
Existen complicaciones importantes como la incompetencia palatal, el reflujo nasal y la estenosis nasofaríngea. En los casos que ulteriormente requieren tratamiento con CPAP nasal, muchas veces se pierde la oclusión velo-lingual necesaria para evitar fugas aéreas bucales. La UPPP asistida por láser es recomendada solamente para pacientes con ronquido aislado en quienes se ha documentado la ausencia de apneas e hipopneas.
La amigdalectomía y adenoidectomía en casos de hipertrofia severa se recomienda en niños, ya que la evidencia de su eficacia en adultos es escasa.
Cirugía lingual
La glosectomía de la línea media intenta reducir la grasa lingual, especialmente la depositada en su sector posterior y basal. Existen técnicas quirúrgicas en constante desarrollo para realizar este procedimiento. Puede ser eficaz para reducir síntomas en casos leves, aunque los estudios controlados muestran una débil evidencia.
]]> Cirugía máxilo-mandibularLa osteotomía sagital mandibular inferior, el avance de la inserción del geniogloso y la osteotomía con avance del maxilar inferior es una técnica desarrollada en Stanford, que ha logrado escasa reproducibilidad en otros centros. Se trata de una intervención mayor, de alta complejidad, con resultados buenos en pacientes muy seleccionados, con claras alteraciones estructurales de la anatomía de la región, en general congénitas. No es recomendable para el tratamiento inicial del SAHOS.
5. Síndrome de hipoventilación obesidad
5.1 Concepto
El síndrome de hipoventilación asociado a la obesidad mórbida (SHO) se caracteriza por presentar hipoventilación alveolar con hipercapnia en vigilia. Para asegurarse que el mecanismo de la hipercapnia es la hipoventilación por obesidad, es necesario excluir otros mecanismos de hipercapnia, como la EPOC avanzada, la cifoescoliosis severa o las enfermedades neuromusculares.
La interacción entre la obesidad y la función respiratoria tiene diferencias interindividuales complejas y ello probablemente explica el hecho de que solo algunos pacientes obesos desarrollan SHO. Entre los diferentes mecanismos patogénicos se plantea que la sobrecarga mecánica impuesta por la pared torácica y el abdomen no sea compensada por una respuesta ventilatoria adecuada. Otro mecanismo relevante es el desequilibrio de la relación ventilación-perfusión pulmonar que se agrava cuando el paciente adopta la posición de decúbito, con severa disminución de la capacidad residual funcional.
Las apneas e hipopneas obstructivas durante el sueño aparecen en más de 90% de los pacientes con SHO. Agravan el intercambio gaseoso, contribuyendo a la acidosis respiratoria crónica, aumento del bicarbonato sérico y probablemente la disminución de la respuesta ventilatoria al CO2.
La prevalencia del SHO no es completamente conocida. Se ha estimado que puede afectar aproximadamente a 0,3%-0,4% de la población general, pero depende de la prevalencia general de la obesidad. Se ha señalado que la prevalencia del SHO se ha incrementado en las últimas décadas siguiendo la tendencia del aumento de la obesidad.
Definición
La definición del síndrome de hipoventilación-obesidad incluye:
- ]]>
obesidad mórbida (en general con un IMC > 35 kg m2);
La saturación de oxígeno del pulso durante el sueño debe mostrar un tiempo acumulado con valores menores a 90% (TA90) durante más de 30% del tiempo total de sueño (TTS). El registro de SpO2 muestra períodos de desaturación prolongados (minutos), que se diferencia de los episodios cortos (dips) de desaturación que siguen a las apneas.
La monitorización de la presión transcutánea o espirada de CO2 durante el sueño debe mostrar un tiempo acumulado con un aumento de más de 10 mmHg (TA?10) con respecto al valor de vigilia, durante el 20% del tiempo de sueño.
5.2 Reconocimiento por el médico de atención primaria
En general se presenta en pacientes de edad media, con predominio en el sexo masculino en una proporción de 2:1. Los pacientes tienden a ser extremadamente obesos y presentan clínica de SAHOS, como ronquido, apneas presenciadas y somnolencia diurna excesiva. A ello se suman los síntomas secundarios a la hipercapnia como la disnea y cefaleas matinales. En la evolución, cuando no se ha instalado tratamiento, se puede encontrar hipertensión pulmonar, remodelación ventricular derecha e insuficiencia cardíaca derecha con edemas. Mientras que en el SAHOS la hipertensión arterial pulmonar es un hecho excepcional, en el SHO es muy frecuente, debido a que la vasoconstricción pulmonar hipóxica se mantiene durante todas las horas del día.
]]> Una forma de presentación clínica es la descompensación aguda. En general desencadenada por factores agravantes de las apneas del sueño, la fragmentación del sueño es tan severa, con una tendencia al sueño de tal magnitud, que se hace difícil distinguir el ciclo sueño-vigilia. La insuficiencia respiratoria se agrava y la insuficiencia cardíaca derecha se descompensa, con edemas severos.5.3 Tratamiento
Pérdida de peso
La pérdida de peso es la primera medida terapéutica a instalar en el paciente con obesidad mórbida y constituye el tratamiento ideal para el SHO. Al volver a un peso normal generalmente se revierte la insuficiencia respiratoria, la hipertensión pulmonar y la hipoventilación durante el sueño. Una reducción de tan solo 5% a 10% del peso corporal puede mejorar el intercambio gaseoso. Como único tratamiento, sus resultados son lentos y difíciles de mantener. Cerca de 90% de los casos recupera el peso perdido. La cirugía bariátrica es una alternativa para casos seleccionados y se ha asociado con mejoría clínica y de los gases en sangre a más largo plazo.
Ventilación no invasiva y CPAP
Los pacientes con SHO deben ser estudiados en laboratorio del sueño debido a la severidad potencial del trastorno. La indicación de CPAP no debe ser realizada sin monitorización de su eficacia, ya que es posible que no mejore la hipoventilación y empeore la hipercapnia.
El restablecimiento de la ventilación con el apoyo inspiratorio de la VNI es el tratamiento más eficaz. La técnica más usada es el doble nivel de presión en la vía aérea (BiPAP). Se realiza con máscara nasal y es bien tolerada. Una minoría de pacientes requiere el agregado de oxígeno por persistencia de desaturación luego de corregida la hipoventilación. El oxígeno aislado, sin VNI, debe ser contraindicado debido al riesgo de inducir un aumento de la hipercapnia.
6. Hipoxemia e hipercapnia durante el sueño en la EPOC
6.1 Concepto
El intercambio gaseoso pulmonar puede deteriorarse con la conciliación del sueño, en pacientes portadores de EPOC. Aunque en vigilia la disminución de la PaO2 y el aumento de la PaCO2 pueden ser leves o estar ausentes, durante el sueño aparece hipoxemia e hipercapnia significativas, con repercusiones orgánicas.
]]> La conciliación del sueño se acompaña de al menos tres modificaciones fisiológicas con repercusión sobre la función respiratoria: la disminución de los estímulos de la corteza cerebral sobre el control de la ventilación, la disminución de la sensibilidad central y periférica y la reducción de la actividad muscular. Estos hechos se ven reflejados en una disminución de la PaO2 de 4 a 9 mmHg durante el sueño, una desaturación de hasta 2% y un aumento de la PaCO2 de hasta 7 mmHg. En pacientes con EPOC con compromiso del intercambio gaseoso, estos fenómenos fisiológicos por sí solos pueden explicar el desarrollo de hipoxemia y de hipercapnia durante el sueño. Otros mecanismos responsables son la disminución de la capacidad residual funcional y el aumento de la resistencia de la vía aérea.La elevada prevalencia de la EPOC y el SAHOS llevan a que la observación de ambos trastornos en un mismo paciente sea un hecho frecuente. Esta asociación comórbida no tiene vínculos fisiopatológicos demostrados. Mientras que la EPOC es una enfermedad inflamatoria de las vías aéreas que se acompaña en mayor o menor grado de compromiso parenquimatoso pulmonar, el SAHOS es un trastorno del control de la respiración que ocurre facilitado por condiciones anatómicas predisponentes, con oclusión episódica de la vía aérea orofaríngea. Se ha denominado (como otras tantas entidades clínicas) síndrome de superposición, nombre que no agrega claridad a su definición. En la literatura médica hay muchos "síndromes de superposición" que describen desde enfermedades del tejido conectivo hasta errores genéticos. No parece que uno más contribuya a facilitar la comunicación médica. Se trata de dos condiciones que, si bien pueden coexistir en un mismo paciente, tienen más diferencias que similitudes.
La respuesta molecular a la hipoxia difiere si el estímulo es una situación de hipoxia sostenida (hipoxia de la altura, EPOC avanzada) o su naturaleza es intermitente, con períodos de hipoxia seguidos de reoxigenación (apneas del sueño). Durante la hipoxia sostenida la respuesta celular es adaptativa, con activación de un sistema bien conocido (factor 1 inducible por hipoxia), que resulta en la expresión de proteínas como la eritropoyetina, el factor de crecimiento endotelial vascular y la sintetasa inducible del óxido nítrico. Su consecuencia es la mejoría de la perfusión y de la oxigenación tisular, con compensación del daño hipóxico inicial. Por el contrario, en situaciones de hipoxia-reoxigenación intermitente, la respuesta es la activación del factor de transcripción nuclear kappa B, una pieza central en la regulación de la inflamación. Su resultado es la expresión de factores como el de necrosis tumoral alfa, que contribuyen a la disfunción endotelial y al aumento de la morbilidad cardiovascular. La mortalidad es mayor y la evolución clínica tiene más exacerbaciones en pacientes con EPOC + SAHOS; esta situación puede revertirse con tratamiento.
Definiciones
Hipoxemia durante el sueño
TA90 > 30% del TTS
Para la formulación de este diagnóstico se requiere que la monitorización de la saturación de oxígeno del pulso durante el sueño muestre un tiempo acumulado con valores menores a 90% (TA90) durante más del 30% del TTS.
Hipercapnia durante el sueño
TA?10 > 20% del TTS
Se requiere que la monitorización de la presión transcutánea o espirada de CO2 durante el sueño, muestre un tiempo acumulado con un aumento de mas de 10 mmHg (TA?10) con respecto al valor de vigilia durante el 20% del tiempo de sueño.
]]> Comorbilidad de EPOC con apneas del sueño (síndrome de superposición)Se requiere la presentación clínica de SAHOS, el registro de un IAH mayor a 5/h en un portador de EPOC.
6.2 Reconocimiento por el médico de atención primaria
La prevalencia de la hipoxemia durante el sueño aislada en la EPOC no es muy elevada. Se estima en 5% de los pacientes con EPOC que concurren a la consulta. Su ocurrencia muestra cierta variabilidad intraindividual y los predictores clínicos no son totalmente confiables.
El impacto clínico de la hipoxemia del sueño aislada se ha estudiado y sus resultados aún no son definitivos. Los efectos sobre la calidad del sueño no se diferencian de los que provocan el envejecimiento, los eventos adversos de los medicamentos y la tos y disnea nocturnas. La mortalidad parece ser mayor en pacientes con hipoxemia nocturna y el desarrollo de hipertensión arterial pulmonar es más acelerado.
Los pacientes con EPOC severa están en riesgo de hipercapnia durante el sueño. Su ocurrencia transitoria puede contribuir a la patogenia de la hipercapnia crónica por el mecanismo de reducción de la respuesta de los quimiorreceptores centrales de CO2 secundario a la retención gradual de bicarbonato por el riñón. La prevalencia de hipercapnia del sueño se estima en 40% de los pacientes con EPOC avanzada (VEF1s < 50%).
]]> Puntos clave6.3 Tratamiento
El tratamiento de la hipoxemia y la hipercapnia del sueño debe considerarse en pacientes exhaustivamente evaluados y adheridos al tratamiento general de su enfermedad. Están bien demostrados los efectos de los broncodilatadores de larga actuación sobre el intercambio gaseoso durante el sueño, así como otras medidas terapéuticas de la EPOC (por ejemplo: reducción quirúrgica de volumen pulmonar).
]]> OxigenoterapiaLa oxigenoterapia durante el sueño corrige eficazmente la hipoxemia, disminuye la policitemia secundaria y reduce la hipertensión arterial pulmonar. La oxigenoterapia permanente a largo plazo en pacientes con EPOC que ha llevado a hipoxemia severa en vigilia, reduce significativamente la mortalidad cuando se usa la mayor parte del día (que incluye generalmente la noche).
Los efectos de la oxigenoterapia de pacientes que no califican para oxigenoterapia permanente (hipoxemia moderada y leve) sobre la mortalidad aún no son conocidos. Están en marcha ensayos clínicos dirigidos a resolver este problema. La dosis de oxígeno necesaria durante el sueño debe ser titulada durante un estudio con la monitorización apropiada. Los eventos adversos de la sobredosis son la cefalea y la acidosis respiratoria.
Ventilación no invasiva
La VNI a través de una máscara nasal aumenta la ventilación minuto y corrige la hipercapnia durante el sueño. Su aplicación a largo plazo es escasamente conocida. Existe consenso, basado en opiniones de expertos, pero sin evidencia demostrada, que la VNI puede aplicarse a pacientes con EPOC estable a largo plazo cuando hay persistencia de síntomas pese a tratamiento óptimo, hipercapnia durante el sueño y hospitalizaciones con hipercapnias reiteradas.
Sus efectos en reducir la mortalidad no han sido demostrados. Existen subgrupos de pacientes respondedores a la VNI que deben ser identificados en base a:
7.1 Concepto
La hipoventilación alveolar progresiva (HAP) es un trastorno caracterizado por la instalación progresiva de hipoxemia e hipercapnia en pacientes con trastornos neuro-músculo-esqueléticos (T-NME). Se denominan T-NME a aquellas enfermedades que afectan a la motoneurona, a la unión neuromuscular, a los músculos esqueléticos o a la caja torácica, con particular compromiso de los músculos respiratorios. La alteración común a todas es el fracaso funcional muscular, con hipoventilación alveolar. Se asocia, con frecuencia, el compromiso de los músculos de las vías respiratorias superiores con inervación bulbar. Se afecta así, la capacidad de toser y de eliminar secreciones, favoreciéndose la posibilidad de aspiración de saliva y de alimentos durante la deglución.
La evolución a la insuficiencia respiratoria puede ser aguda (como en la crisis miasténica o el Guillain-Barre), pero en este capítulo nos referiremos a las enfermedades que instalan la hipoventilación en forma lenta, en el curso de meses o años, dando lugar a formas crónicas de insuficiencia respiratoria. En la evolución de la enfermedad pueden ocurrir episodios agudos de claudicación respiratoria desencadenados por infecciones respiratorias o por administración de fármacos depresores de la respiración.
Dentro de las formas más comunes de T-NME se incluyen las distrofias musculares, la lesión espinal, neuropatías, las miopatías, las secuelas de poliomielitis, la esclerosis lateral amiotrófica, las deformidades de la pared torácica y la cifoescoliosis (tabla 2).

En la etiopatogenia de la insuficiencia respiratoria crónica de los pacientes con T-NME participan y se intrincan varios mecanismos.
Hipoventilación durante el sueño
Las alteraciones respiratorias de la HAP comienzan durante el sueño para extenderse luego a las horas del día, en etapas más avanzadas de la enfermedad. La hipotonía muscular del sueño es el hecho fisiológico que condiciona la hipoventilación nocturna. Los primeros episodios de hipoventilación ocurren en el estadio de sueño con movimientos oculares rápidos (REM), cuando la relajación muscular es mayor. En esta etapa el tono de los músculos accesorios de la respiración desciende marcadamente y el diafragma es el músculo que soporta todo el trabajo respiratorio. Allí pueden verse períodos cortos de hipoxemia e hipercapnia. Con la progresión, estos períodos se extienden gradualmente a otros estadios del sueño, la arquitectura normal del sueño se fragmenta por múltiples despertares que impiden la consolidación del sueño profundo. Luego, la alteración de los gases sanguíneos puede aparecer en vigilia. La retención de bicarbonato que acompaña a la hipercapnia crónica puede determinar una disminución adicional de la sensibilidad del centro respiratorio.
Los pacientes con T-NME pueden asociar apneas o hipopneas obstructivas durante el sueño por colapso inspiratorio de la vía aérea orofaríngea, lo que agrava aun más la hipercapnia. Es importante señalar que las alteraciones gasométricas son de aparición tardía en el curso de la enfermedad. En general, los cambios gasométricos aparecen cuando la capacidad vital (CV) está por debajo de 50% del valor esperado.
]]> Debilidad y fatiga de los músculos respiratoriosLa debilidad de los músculos respiratorios es la incapacidad para generar un nivel normal de presión y de flujo aéreo en un momento dado. Esto obedece a diferentes etiologías según los T-NME, pudiendo ser causado por alteración intrínseca muscular, como se ve en las distrofias musculares, o por pérdida de la inervación muscular como en las neuropatías.
La fatiga muscular es la incapacidad de los músculos respiratorios para mantener una presión o acortamiento en niveles constantes durante contracciones repetidas en el tiempo. Generalmente la fatiga se recupera después de un período de reposo muscular. Esto puede estar desencadenado por un estado de debilidad de los músculos, por un aumento severo de la carga mecánica del sistema respiratorio o frecuentemente por la asociación de ambos mecanismos. La debilidad y la fatiga muscular llevan a la insuficiencia respiratoria por hipoventilación alveolar con consecuente hipoxemia e hipercapnia.
Alteración de la mecánica respiratoria
Los cambios que se producen en la mecánica del aparato respiratorio obedecen a la disminución de la complacencia pulmonar y en algunas enfermedades a la disminución de la complacencia de la caja torácica. La disminución de la complacencia pulmonar puede aparecer en la evolución, ya que en sus inicios no hay enfermedad pulmonar propiamente dicha. Sin embargo, la ocurrencia de infecciones pulmonares reiteradas deja secuelas fibrosas cicatrizales, con formación de microatelectasias, tendencia al colapso pulmonar y cambios en los volúmenes pulmonares. También puede haber una disminución de la distensibilidad de la caja torácica por deformidades secundarias a la enfermedad muscular, como anquilosis de articulaciones costovertebrales y desarrollo de cifoescoliosis. Finalmente, el aumento de las secreciones y la tos inefectiva producen aumento de las resistencias de las vías aéreas. Todos los mecanismos analizados aumentan la carga impuesta a los músculos respiratorios y mediante incremento del trabajo respiratorio conducen finalmente a hipoventilación alveolar.
Definición
7.2 Reconocimiento por el médico de atención primaria
Los síntomas respiratorios de los T-NME son consecuencia de la afectación de los músculos respiratorios y de los músculos de las vías respiratorias superiores con inervación bulbar. Su afectación repercutirá sobre la ventilación alveolar, la capacidad de toser y la capacidad de proteger la vía aérea durante la deglución.
La insuficiencia respiratoria se desarrolla generalmente en forma insidiosa y si bien algunos pacientes pueden manifestar disnea, este no es un síntoma habitual, ya que en general no hay trabajo respiratorio aumentado. Ante la ausencia de disnea, a veces no se sospecha la existencia de insuficiencia respiratoria subyacente. La incapacidad física enmascara la disnea. Así, es poco probable que un paciente en silla de ruedas manifieste disnea de esfuerzo. La presencia de disnea de decúbito puede ser por debilidad muscular intensa o por parálisis diafragmática.
Conforme avanza la debilidad de los músculos respiratorios aparecen los síntomas derivados de la hipoventilación alveolar. Los síntomas durante el sueño son vagos y están en relación con la fragmentación del sueño, apareciendo pesadillas, sudoración nocturna, ahogo o sofocación. Los síntomas diurnos pueden ser más expresivos, como el despertar lento con confusión mental y cefaleas matinales. Hay somnolencia diurna excesiva, alteraciones del comportamiento y cambios del carácter como la irritabilidad. En la esfera cardiovascular, la progresión de la insuficiencia respiratoria crónica se asocia a hipertensión pulmonar y a cor pulmonar.
En el examen físico es importante valorar la eficacia de la tos, ya que la capacidad de expulsar secreciones tiene un rol protagónico. Se deben evaluar las tres etapas de la tos: la inspiratoria, dependiente de lograr una capacidad inspiratoria aceptable; la compresiva, con cierre de la glotis, y la expulsiva, con contracción de los músculos espiratorios y desarrollo de mayores presiones pleurales y alveolares. Se debe tener presente que los pacientes con T-NME pueden permanecer asintomáticos hasta que un proceso infeccioso de la vía aérea superior, aparentemente banal, provoca la aparición de secreciones que no pueden ser expulsadas por una tos inefectiva.
Los aspectos relacionados con las alteraciones deglutorias y sus consecuencias son de especial interés. Se debe observar e interrogar sobre la capacidad para masticar y deglutir, se deberán valorar signos sugestivos de aspiración de alimentos hacia la vía aérea. Se valorará la aparición de tos, carraspeo, disnea, regurgitación nasal de líquidos o cambios del timbre de la voz asociados a la deglución. Los fenómenos de aspiración también pueden manifestarse como disnea brusca o cuadros sincopales sin tos acompañante. También deberá valorarse si el paciente desarrolla movimientos particulares del cuello para facilitar la deglución. A veces, los pacientes dejan de comer por miedo a los episodios de aspiración, o comen muy lentamente, con lo que esta restricción de la alimentación conduce a repercusiones sobre el estado general.
La evaluación clínica debe incluir los aspectos psicológicos y el estado emocional. Se tendrá que evaluar el nivel de autonomía para deambular, para las actividades de la vida diaria y la capacidad para comunicarse. Por último, se deberán conocer las características del entorno social y la posibilidad de disponer de un asistente entrenado en discapacidad grave.
Si es posible seguir la evolución de un paciente, es conveniente investigar la función respiratoria durante el sueño, cuando la capacidad vital se acerca a 50%. Otros índices de función respiratoria son tardíos y no es conveniente esperarlos, si se desea un diagnóstico precoz de HAP y un tratamiento preventivo de complicaciones.
Durante el sueño, es útil el registro de la oximetría de pulso. Si se sospechan apneas del sueño, debe completarse con PSG, si es posible con monitoreo de CO2.
]]> 7.3 TratamientoVentilación no invasiva
La VNI durante el sueño tiene el objetivo de corregir la HAP y sus consecuencias a corto y largo plazo. Puede mejorar la calidad de vida relacionada a la salud y reducir la mortalidad. La ventilación mecánica no invasiva puede ser una herramienta útil para el tratamiento de la insuficiencia respiratoria crónica cuando el paciente requiere soporte artificial, pero está en una situación clínica estable. Su utilización ha contribuido a mejorar en forma significativa la sobrevida de estos pacientes y a disminuir los días de internación hospitalaria.
Indicaciones
La VNI está indicada en pacientes con síntomas de hipoventilación y/o síntomas de alteraciones respiratorias durante el sueño y algunas de las siguientes condiciones:
Si bien existe consenso de iniciar VNI cuando se ha constatado hipercapnia diurna, hay tendencia a iniciarla en períodos más tempranos, cuando se constata hipoventilación nocturna, previo al desarrollo de hipercapnia diurna. No se ha definido el uso profiláctico de VNI antes de que los síntomas se hagan evidentes. No se debe administrar oxigenoterapia por riesgo de hipercapnia no controlada.
]]> La VNI se inicia durante el sueño, pudiendo extender el uso durante el día con el progreso de la enfermedad, llegando a requerirse soporte durante las 24 horas del día. El uso de VNI en pacientes con ELA (esclerosis lateral amiotrófica) y disfunción bulbar severa es discutido. Se puede justificar una prueba de tratamiento, pero solo el 15% suele beneficiarse.8. Respiración periódica de Cheyne Stokes. Apneas centrales en la insuficiencia cardíaca
8.1 Concepto
En pacientes con insuficiencia cardíaca en etapa avanzada, la conciliación del sueño puede inducir apneas de mecanismo central por abolición del impulso neuromuscular inspiratorio. Se diferencian claramente de las apneas de mecanismo obstructivo por colapso de la vía aérea orofaríngea. Este trastorno, que se acompaña en general de respiración periódica de Cheyne Stokes (RPCS-AC) alcanza, en algunas series publicadas, hasta el 40% de los pacientes con insuficiencia cardíaca. El edema pulmonar crónico, con la consiguiente hiperventilación e hipocapnia, parecen estar en la base patogénica. Durante el decúbito, el desplazamiento cefálico de fluidos exagera el estímulo reflejo vagal aferente, induciendo mayor hiperventilación e hipocapnia.
Al conciliar el sueño, las oscilaciones del umbral de apnea durante el período de transición sueño-vigilia ponen al sistema de control ventilatorio en una situación vulnerable y puede suprimirse el impulso neuromuscular inspiratorio por disminución de la PaCO2. Luego de algunos segundos, debido a la retención de CO2, reaparece el estímulo y comienza un ciclo ventilatorio. Este período respiratorio carece de la amortiguación fisiológica que regula el volumen corriente. El mecanismo responsable parece ser una inestabilidad del circuito de control ventilatorio, con ganancia incrementada de los quimiorreceptores. Probablemente la velocidad circulatoria enlentecida de la insuficiencia cardíaca module también la longitud temporal del ciclo respiratorio periódico. Se instala así un período de ventilación creciente que se detiene al llegar a una hipocapnia extrema, decreciendo luego hasta una nueva apnea central. Estos ciclos se acompañan de hipoxia-reoxigenación episódica durante el sueño y desencadenan una activación simpático-adrenal. Este mecanismo determina una agravación de la disfunción ventricular, una más rápida progresión de la insuficiencia cardíaca y una mayor probabilidad de ocurrencia de arritmias malignas determinantes de muerte súbita.
Este trastorno respiratorio del sueño, que se observa en general con hipocapnia en vigilia, debe diferenciarse también de las apneas centrales de pacientes hipercápnicos, con hipoventilación central o alteraciones severas de la mecánica respiratoria.
Definición
Para el diagnóstico de respiración periódica de Cheyne Stokes con apneas centrales en la insuficiencia cardíaca es necesario el diagnóstico clínico y ecocardiográfico de insuficiencia cardíaca asociado a:
8.2 Reconocimiento por el médico de asistencia primaria
Se han descrito algunos hallazgos clínicos en vigilia con escaso valor predictivo de la ocurrencia de RPCS-AC (edad avanzada, sexo masculino, hipocapnia, fibrilación auricular).
La fragmentación del sueño tiene un mecanismo particular, ya que los despertares no se producen al terminar la apnea (como en la obstrucción de la orofaringe), sino luego de comenzada la ventilación, en general coincidiendo con el máximo de volumen corriente alcanzado. Esta reacción se acompaña de movimientos muy aparatosos y somniloquia que son confundidos con períodos de excitación psicomotriz. Cuando se busca este síntoma es muy específico en pacientes añosos con insuficiencia cardíaca.
8.3 Tratamiento
El tratamiento de la falla cardíaca parece ser el más importante en el tratamiento de RPCS-AC. Puesto que la RPCS-AC ocurre como resultado de la falla cardíaca, es esencial optimizar el tratamiento de la falla cardíaca en sí mismo antes de progresar en otras medidas. Especialmente, los betabloqueantes mejoran la RPCS-AC más que a la falla cardíaca en sí misma.
Los diuréticos podrían también mejorar la RPCS-AC al aliviar la congestión pulmonar, el evento inicial de la secuencia, a partir de la falla cardíaca. Se ha informado que la acetazolamida mejora la RPCS-AC. El mecanismo del efecto de la acetazolamida es, en primer término, su efecto estimulante respiratorio y en segundo lugar su efecto diurético. Es un inhibidor de la anhidrasa carbónica que determina una acidosis metabólica leve. Sin embargo, la acetazolamida no es un diurético de primera línea para el tratamiento de la falla cardíaca.
En los pacientes con falla cardíaca, los fluidos corporales se desplazan a la parte superior del cuerpo mientras el paciente está durmiendo en la noche. Este desplazamiento del fluido puede contribuir al desarrollo de apneas centrales al aumentar la congestión pulmonar, un disparador de la secuencia de RPCS-AC así como de SAHOS por el incremento del edema de la vía aérea (el desplazamiento nocturno del fluido rostral es un concepto unificador para la patogénesis de SAHOS y RPCS-AC). Por lo tanto, la normalización del estado de los fluidos con diuréticos en pacientes con falla cardíaca es esencial.
Servo-ventilación adaptativa
]]> Hasta la fecha, el tratamiento más efectivo para la RPCS-AC es la servo-ventilación adaptativa (ASV). Los ensayos controlados de distintas modalidades de tratamiento han mostrado que la ASV suprime la RPCS-AC y mejora la calidad del sueño mejor que cualquier otra. Su uso se acompaña de caídas significativas de los péptidos natriuréticos en plasma y excreción urinaria de noradrenalina. Se demostró que la ASV mejora los índices de capacidad al ejercicio incluyendo el umbral anaeróbico, consumo máximo de oxígeno, y la carga de trabajo máxima, así como la mejoría en la fracción de eyección del ventrículo izquierdo y en el nivel sanguíneo pro BNP terminal N en pacientes con falla cardíaca debida a disfunción sistólica.En pacientes con coexistencia de RPCS-AC y SAHOS, la supresión de los eventos respiratorios, cambios en la función cardíaca, la complacencia con los dispositivos durante los tres meses del período del estudio, la mejoría en la calidad de vida y de la fracción de eyección, fueron mayores en el grupo de ASV que con CPAP.
Si bien la ASV mejora la función cardíaca, su efecto en la supervivencia en pacientes con falla cardíaca es desconocido. El impacto agudo del beneficio de la ASV está principalmente asociado con la reducción de la poscarga, resultando en un incremento del volumen sistólico y el rendimiento cardíaco. En contraste, la terapia crónica con ASV produce una reversión de la remodelación ventricular y atrial izquierda y mejoría de la severidad de la regurgitación mitral.
CPAP
La CPAP puede reducir la RPCS-AC en pacientes con falla cardíaca a través de su efecto de reducción de la precarga del ventrículo izquierdo. Provee presión positiva a la caja torácica, disminuye la presión transmural y mejora la congestión pulmonar. Esto puede atenuar la hiperventilación mediada por receptores vagales pulmonares y disminuir la RPCS subsiguiente.
En un ensayo controlado, aunque la CPAP no mejoró la supervivencia global de pacientes con insuficiencia cardíaca, sí atenuó la RPCS-AC, mejoró la oxigenación nocturna, aumentó la fracción de eyección, disminuyó los niveles de norepinefrina, e incrementó la capacidad al ejercicio evaluado por la distancia recorrida en 6 minutos de caminata. En los pacientes que respondieron inicialmente a la CPAP, el tratamiento resultó en un mayor aumento en la fracción de eyección y en mejor supervivencia libre de trasplante que en los sujetos control. En el resto de los pacientes, cuyo IAH permaneció por encima de 15, no mejoró la fracción de eyección ni la supervivencia. Por estos resultados se cree que hay "respondedores" y "no respondedores" a la CPAP en pacientes con falla cardíaca y RPCS-AC. Los ''no-respondedores'' eran de mayor edad, presentaban trastornos respiratorios más severos durante el sueño y un predominio de apneas centrales en comparación con los "respondedores".
Otros tratamientos
La oxigenoterapia atenúa el impulso respiratorio suprimiendo la respiración periódica, particularmente en pacientes con desaturación documentada, llevando a un descenso del tono catecolaminérgico, y de esa manera a una mejor función del ventrículo izquierdo. La oxigenoterapia a largo plazo ha demostrado en algunos estudios que mejora la capacidad de ejercicio, la función cardíaca y la actividad simpática cardíaca en pacientes con falla cardíaca congestiva y RPCS-AC. No obstante, su uso no es recomendado universalmente en la práctica clínica.
La inhalación de bajas concentraciones de CO2 ha disminuido el número de apneas en este tipo de pacientes al prevenir la llegada al umbral de apnea para el CO2. La aplicación de nuevas tecnologías con administración dinámica de CO2, en un momento apropiado durante la respiración periódica, puede casi eliminar las oscilaciones espiratorias finales de CO2 y la ventilación. Este enfoque dinámico podría ser desarrollado para tratar la RPCS-AC. Sin embargo, debido a sus potenciales y serios efectos adversos, su uso no está recomendado.
Otros fármacos que pueden suprimir la respiración periódica, como teofilina, benzodiacepinas y opiáceos, no son recomendados por sus eventos adversos.
]]> Puntos clave:Agradecimientos
A Joaquín Durán Cantolla, Daniel Pérez Chada y Omar Burschtin, quienes desinteresadamente corrigieron estas Guías y han participado en numerosas instancias educativas en nuestro país.
A Elizabeth Olliver, por el cuidadoso procesamiento del manuscrito.
Referencias ordenadas por capítulos
]]> Unidades de SueñoAmerican Academy of Sleep Medicine. Cost justification for diagnosis and treatment of obstructive sleep apnea. Position statement of the American Academy of Sleep Medicine. Sleep 2000; 23(8):1017-8.
American Thoracic Society. Curriculum and competency assessment tools for sleep disorders in pulmonary fellowship training programs. Am J Respir Crit Care Med 2005; 172(3):391-7.
ATS/ACCP/AASM Taskforce Steering Committee. Executive summary on the systematic review and practice parameters for portable monitoring in the investigation of suspected sleep apnea in adults. Am J Respir Crit Care Med. 2004; 169(10):1160-3.
Collop NA, Anderson WM, Boehlecke B, Claman D, Goldberg R, Gottlieb DJ, et al. Clinical guidelines for the use of unattended portable monitors in the diagnosis of obstructive sleep apnea in adult patients. Portable Monitoring Task Force of the American Academy of Sleep Medicine. J Clin Sleep Med 2007; 3(7):737-47.
Epstein LJ, Kristo D, Strollo PJ Jr, Friedman N, Malhotra A, Patil SP, et al. Adult Obstructive Sleep Apnea Task Force of the American Academy of Sleep Medicine. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med 2009; 5(3):263-76.
Khawaja IS, Olson EJ, van der Walt C, Bukartyk J, Somers V, Dierkhising R, et al. Diagnostic accuracy of split-night polysomnograms. J Clin Sleep Med 2010; 6(4):357-62.
Kushida CA, Littner MR, Morgenthaler T, Alessi CA, Bailey D, Coleman J Jr, et al. Practice parameters for the indications for polysomnography and related procedures: an update for 2005. Sleep 2005; 28(4):499-521.
Vignolo J, Vacarezza M, Álvarez C, Sosa A. Niveles de atención, de prevención y atención primaria de la salud. Arch Med Int 2011; 33(1):11-4.
Síndrome de apneas-hipopneas obstructivas del sueño
]]> He J, Kryger MH, Zorick FJ, Conway W, Roth T. Mortality and apnea index in obstructive sleep apnea: experience in 385 male patients. Chest 1988; 94(1):9-14.Partinen M, Jamieson A, Guilleminault C. Long-term outcome for obstructive sleep apnea syndrome patients: mortality. Chest 1988; 94(6):1200-4.
Arcos JP, Giordano A, De Boni D, Lorenzo D, Márquez MN, Rodríguez A, et al. Síndrome de apnea del aueño obstructiva: primer registro de tratamiento con presión positiva contínua (CPAPn) en nuestro país. Rev Med Urug 1992; 8(2): 146-51.
Arcos JP, Muiño A. Síndrome de apneas del sueño de tipo obstructivo: hallazgos clínicos y fisiológicos. Rev Med Urug 1999; 15(3):214-20.
Arcos JP. Fisiopatología de la obstrucción de la vía aérea superior durante el sueño. En: David P, Blanco M, Pedemonte M, Velluti R, Tufik S, eds. Medicina del Sueño. Santiago: Mediterráneo, 2007. p. 173-9.
Baldwin CM, Ervin AM, Mays MZ, Robbins J, Shafazand S, Walsleben J, et al. Sleep disturbances, quality of life, and ethnicity: the Sleep Heart Health Study. J Clin Sleep Med 2010; 6(2):176-83.
World Health Organization. Global surveillance, prevention and control of chronic respiratory diseases: a comprehensive approach. Geneva: WHO, 2007. Disponible en: http://www.who.int/gard/publications/GARD%20Book%202007.pdf. [Consulta: dic. 2012]
den Herder C, Schmeck J, Appelboom DJ, de Vries N. Risks of general anaesthesia in people with obstructive sleep apnoea. BMJ 2004; 329(7472):955-9.
Durán J, Esnaola S, Rubio R, Iztueta A. Obstructive sleep apnea-hypopnea and related clinical features in a population-based sample of subjects aged 30 to 70 year. Am J Respir Crit Care Med 2001; 163(3 Pt 1):685-9.
Ip MS, Lam B, Tang LC, Lauder IJ, Ip TY, Lam WK. A community study of sleep-disordered breathing in middle-aged Chinese women in Hong Kong: prevalence and gender differences. Chest 2004; 125(1):127-34.
]]> Larsson LG, Lindberg A, Franklin KA, Lundbäck B. Gender differences in symptoms related to sleep apnea in a general population and in relation to referral to sleep clinic. Chest 2003; 124(1):204-11.Lloberes P, Durán-Cantolla J, Martínez-García MA, Marín JM, Ferrer A, Corral J, et al. Diagnóstico y tratamiento del síndrome de apneas-hipopneas del sueño: normativa SEPAR. Arch Bronconeumol 2011; 47(3):143-56.
Punjabi NM, Caffo BS, Goodwin JL, Gottlieb DJ, Newman AB, O'Connor GT, et al. Sleep-disordered breathing and mortality: a prospective cohort study. PLoS Med 2009; 6(8):e1000132. Disponible en: http://www.plosmedicine.org/article/info% 3Adoi%2F10.1371%2Fjournal.pmed.1000132. [Consulta: dic. 2012].
Bouscoulet LT, Vázquez-García JC, Muiño A, Márquez M, López MV, de Oca MM, et al. PLATINO Group. Prevalence of sleep related symptoms in four Latin American cities. J Clin Sleep Med 2008; 4(6):579-85.
Tufik S, Santos-Silva R, Taddei JA, Bittencourt LR. Obstructive sleep apnea syndrome in the Sao Paulo Epidemiologic Sleep Study. Sleep Med 2010; 11(5):441-6.
Young T, Finn L, Austin D, Peterson A. Menopausal status and sleep-disordered breathing in the Wisconsin Sleep Cohort Study. Am J Respir Crit Care Med 2003; 167(9):1181-5.
Young T, Finn L, Peppard PE, Szklo-Coxe M, Austin D, Nieto FJ, et al. Sleep disordered breathing and mortality: eighteen-year follow-up of the Wisconsin sleep cohort. Sleep 2008; 31(8):1071-8.
Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disordered breathing among middle-aged adults. N Engl J Med 1993; 328(17):1230-5.
Young T, Skatrud J, Peppard PE. Risk factors for obstructive sleep apnea in adults. JAMA 2004; 291(16):2013-6.
SAHOS y accidentalidad vial
]]> Hartenbaum N, Collop N, Rosen IM, Phillips B, George CF, Rowley JA, et al. American College of Chest Physicians; American College of Occupational and Environmental Medicine; National Sleep Foundation. Sleep apnea and commercial motor vehicle operators: Statement from the joint task force of the American College of Chest Physicians, the American College of Occupational and Environmental Medicine, and the National Sleep Foundation. Chest 2006; 130(3):902-5.Horstmann S, Hess CW, Bassetti C, Gugger M, Mathis J. Sleepiness-related accidents in sleep apnea patients. Sleep 2000; 23(3):383-9.
Ellen RL, Marshall SC, Palayew M, Molnar FJ, Wilson KG, Man-Son-Hing M. Systematic review of motor vehicle crash risk in persons with sleep apnea. J Clin Sleep Med 2006; 2(2):193-200.
Barbé, Pericás J, Muñoz A, Findley L, Antó JM, Agustí AG. Automobile accidents in patients with sleep apnea syndrome. An epidemiological and mechanistic study. Am J Respir Crit Care Med 1998; 158(1):18-22.
Findley LJ, Unverzagt ME, Suratt PM. Automobile accidents involving patients with obstructive sleep apnea. Am Rev Respir Dis 1988; 138(2):337-40.
Pérez-Chada D, Videla AJ, O'Flaherty ME, Palermo P, Meoni J, Sarchi MI, et al. Sleep habits and accident risk among truck drivers: a cross-sectional study in Argentina. Sleep 2005; 28(9):1103-8.
Uruguay. Unidad Nacional de Seguridad Vial. Departamento de Ingeniería de Tránsito. Siniestralidad Vial en Uruguay: informe 2010. Montevideo: UNASEV, 2011. Disponible en: http://archivo.presidencia.gub.uy/unasev/news/2011/siniestrabilidad2010.pdf. [Consulta dic. 2012].
SAHOS y enfermedad cardiovascular
Arzt M, Young T, Finn L, Skatrud JB, Bradley TD. Association of sleep-disordered breathing and the occurrence of stroke. Am J Respir Crit Care Med 2005; 172(11):1447-51.
Bradley TD, Floras JS. Obstructive sleep apnoea and its cardiovascular consequences. Lancet 2009; 373(9657):82-93.
]]> Calhoun DA, Jones D, Textor S, Goff DC, Murphy TP, Toto RD, et al. American Heart Association Professional Education Committee. Resistant hypertension: diagnosis, evaluation, and treatment: a scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation 2008; 117(25): e510-26.Capampangan DJ, Wellik KE, Parish JM, Aguilar MI, Snyder CR, Wingerchuk D, et al. Is obstructive sleep apnea an independent risk factor for stroke? A critically appraised topic.
Estes NA 3rd, Sacco RL, Al-Khatib SM, Ellinor PT, Bezanson J, Alonso A, et al. American Heart Association atrial fibrillation research summit: a conference report from the American Heart Association. Circulation 2011; 124(3):363-72.
Gami AS, Howard DE, Olson EJ, Somers VK. Day-night pattern of sudden death in obstructive sleep apnea. N Engl J Med 2005; 352(12):1206-14.
Johnson KG, Johnson DC. Frequency of sleep apnea in stroke and TIA patients: a meta-analysis. J Clin Sleep Med 2010; 6(2):131-7.
Marin JM, Carrizo SJ, Vicente E, Agusti AG. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet 2005; 365(9464):1046-53.
Martínez-García MA, Campos-Rodríguez F, Soler-Cataluña JJ, Catalán-Serra P, Román-Sánchez P, Montserrat JM. Increased incidence of nonfatal cardiovascular events in stroke patients with sleep apnoea: effect of CPAP treatment. Eur Respir J 2012; 39(4):906-12.
Martínez-García MA, Soler-Cataluña JJ, Ejarque-Martínez L, Soriano Y, Román-Sánchez P, Illa FB, et al. Continuous positive airway pressure treatment reduces mortality in patients with ischemic stroke and obstructive sleep apnea: a 5-year follow-up study. Am J Respir Crit Care Med 2009; 180(1):36-41.
United States. National Institute of Health. Department of Health an dHUman Services, National Heart Lung and Blood Institute, National High Blood Pressure Education Program. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Bethesda, MD: NHLBI, 2004. Disponible en: http://www.nhlbi.nih.gov/guidelines/hypertension/jnc7full.pdf. [Consulta: dic. 2012].
Nieto FJ, Young TB, Lind BK, Shahar E, Samet JM, Redline S, et al. Association of sleep-disordered breathing, sleep apnea, and hypertension in a large community-based study. Sleep Heart Health Study. JAMA 2000; 283(14):1829-36.
]]> O'Connor GT, Caffo B, Newman AB, Quan SF, Rapoport DM, Redline S, et al. Prospective study of sleep-disordered breathing and hypertension: the Sleep Heart Health Study. Am J Respir Crit Care Med 2009; 179(12):1159-64.Peker Y, Carlson J, Hedner J. Increased incidence of coronary artery disease in sleep apnoea: a long-term follow-up. Eur Respir J 2006; 28(3):596-602.
Peppard PE, Young T, Palta M, Skatrud J. Prospective study of the association between sleep-disordered breathing and hypertension. N Engl J Med 2000; 342(19):1378-84.
Redline S, Yenokyan G, Gottlieb DJ, Shahar E, O'Connor GT, Resnick HE, et al. Obstructive sleep apnea-hypopnea and incident stroke: the sleep heart health study. Am J Respir Crit Care Med 2010; 182(2):269-77.
Shahar E, Whitney CW, Redline S, Lee ET, Newman AB, Javier Nieto F, et al. Sleep-disordered breathing and cardiovascular disease: cross-sectional results of the Sleep Heart Health Study. Am J Respir Crit Care Med 2001; 163(1):19-25.
Somers VK, White DP, Amin R, Abraham WT, Costa F, Culebras A, et al. American Heart Association Council for High Blood Pressure Research Professional Education Committee, Council on Clinical Cardiology; American Heart Association Stroke Council; American Heart Association Council on Cardiovascular Nursing; American College of Cardiology Foundation. Sleep apnea and cardiovascular disease: an American Heart Association/american College Of Cardiology Foundation Scientific
Statement from the American Heart Association Council for High Blood Pressure Research Professional Education Committee, Council on Clinical Cardiology, Stroke Council, and Council On Cardiovascular Nursing. In collaboration with the National Heart, Lung, and Blood Institute National Center on Sleep Disorders Research (National Institutes of Health). Circulation 2008; 118(10):1080-111.
Yaggi HK, Concato J, Kernan WN, Lichtman JH, Brass LM, Mohsenin V. Obstructive sleep apnea as a risk factor for stroke and death. N Engl J Med 2005; 353(19):2034-41.
Tratamiento del SAHOS
Littner M, Kushida CA, Hartse K, Anderson WM, Davila D, Johnson SF, et al. Practice parameters for the use of laser-assisted uvulopalatoplasty: an update for 2000. Sleep 2001; 24(5):603-19.
]]> Aurora RN, Casey KR, Kristo D, Auerbach S, Bista SR, Chowdhuri S, et al. American Academy of Sleep Medicine. Practice parameters for the surgical modifications of the upper airway for obstructive sleep apnea in adults. Sleep 2010; 33(10):1408-13.Barbé F, Durán-Cantolla J, Capote F, de la Peña M, Chiner E, Masa JF, et al. Spanish Sleep and Breathing Group. Long-term effect of continuous positive airway pressure in hypertensive patients with sleep apnea. Am J Respir Crit Care Med 2010; 181(7):718-26.
Berry RB, Chediak A, Brown LK, Finder J, Gozal D, Iber C, et al. NPPV Titration Task Force of the American Academy of Sleep Medicine. Best clinical practices for the sleep center adjustment of noninvasive positive pressure ventilation (NPPV) in stable chronic alveolar hypoventilation syndromes. J Clin Sleep Med 2010; 6(5):491-509.
Buño AG, Arcos JP, Lorenzo A, Giordano A, De Boni D. Tratamiento del síndrome de apneas del sueño obstructivas con dispositivo ortósico dental. An Fac Odontol (Montev)1997; 28:27-41.
Caples SM, Rowley JA, Prinsell JR, Pallanch JF, Elamin MB, Katz SG, et al. Surgical modifications of the upper airway for obstructive sleep apnea in adults: a systematic review and meta-analysis. Sleep 2010; 33(10):1396-407.
Chai CL, Pathinathan A, Smith B. Continuous positive airway pressure delivery interfaces for obstructive sleep apnoea. Cochrane Database Syst Rev 2006;(4):CD005308.
Epstein LJ, Kristo D, Strollo PJ Jr, Friedman N, Malhotra A, Patil SP, et al. Adult Obstructive Sleep Apnea Task Force of the American Academy of Sleep Medicine. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med 2009; 5(3):263-76.
Ferguson KA, Cartwright R, Rogers R, Schmidt-Nowara W. Oral appliances for snoring and obstructive sleep apnea: a review. Sleep 2006; 29(2):244-62.
Giles Tammie L, Lasserson Toby J, Smith Brian, White John, Wright John J, Cates Christopher J. Continuous positive airways pressure for obstructive sleep apnoea in adults. Cochrane Database of Systematic Reviews. In: The Cochrane Library, Issue 11, Art. No. CD001106.
Greenburg DL, Lettieri CJ, Eliasson AH. Effects of surgical weight loss on measures of obstructive sleep apnea: a meta-analysis. Am J Med 2009; 122(6):535-42.
]]> Koutsourelakis I, Vagiakis E, Perraki E, Karatza M, Magkou C, Kopaka M, et al. Nasal inflammation in sleep apnoea patients using CPAP and effect of heated humidification. Eur Respir J 2011; 37(3):587-94.Kushida CA, Chediak A, Berry RB, Brown LK, Gozal D, Iber C, et al. Positive Airway Pressure Titration Task Force. American Academy of Sleep Medicine. Clinical guidelines for the manual titration of positive airway pressure in patients with obstructive sleep apnea. J Clin Sleep Med 2008; 4(2):157-71.
Kushida CA, Littner MR, Hirshkowitz M, Morgenthaler TI, Alessi CA, Bailey D, et al. American Academy of Sleep Medicine. Practice parameters for the use of continuous and bilevel positive airway pressure devices to treat adult patients with sleep-related breathing disorders. Sleep 2006; 29(3):375-80.
Kushida CA, Morgenthaler TI, Littner MR, Alessi CA, Bailey D, Coleman J Jr, et al. American Academy of Sleep. Practice parameters for the treatment of snoring and Obstructive Sleep Apnea with oral appliances: an update for 2005. Sleep 2006; 29(2):240-3.
Marrone O, Salvaggio A, Romano S, Insalaco G. Automatic titration and calculation by predictive equations for the determination of therapeutic continuous positive airway pressure for obstructive sleep apnea. Chest 2008; 133(3):670-6.
Morgenthaler TI, Aurora RN, Brown T, Zak R, Alessi C, Boehlecke B, et al. Standards of Practice Committee of the AASM; American Academy of Sleep Medicine. Practice parameters for the use of autotitrating continuous positive airway pressure devices for titrating pressures and treating adult patients with obstructive sleep apnea syndrome: an update for 2007. An American Academy of Sleep Medicine report. Sleep 2008; 31(1):141-7.
Morgenthaler TI, Kapen S, Lee-Chiong T, Alessi C, Boehlecke B, Brown T, et al. Standards of Practice Committee; American Academy of Sleep Medicine. Practice parameters for the medical therapy of obstructive sleep apnea. Sleep 2006; 29(8):1031-5.
Musetti A, Arcos JP. Tratamiento actual del síndrome de apneas- hipopneas del sueño de tipo obstructivo. Arch med interna (Montevideo) 2005; 27(Supl. 1): S36-40.
Nussbaumer Y, Bloch KE, Genser T, Thurnheer R. Equivalence of autoadjusted and constant continuous positive airway pressure in home treatment of sleep apnea. Chest 2006; 129(3):638-43.
Peppard PE, Young T, Palta M, Dempsey J, Skatrud J. Longitudinal study of moderate weight change and sleep-disordered breathing. JAMA 2000; 284(23):3015-21.
]]> Randerath WJ, Verbraecken J, Andreas S, Bettega G, Boudewyns A, Hamans E, et al. European Respiratory Society task force on non-CPAP therapies in sleep apnoea. Non-CPAP therapies in obstructive sleep apnoea. Eur Respir J 2011; 37(5):1000-28.Senn O, Brack T, Matthews F, Russi EW, Bloch KE. Randomized short-term trial of two autoCPAP devices versus fixed continuous positive airway pressure for the treatment of sleep apnea. Am J Respir Crit Care Med 2003; 168(12):1506-11.
Tuomilehto HP, Seppä JM, Partinen MM, Peltonen M, Gylling H, Tuomilehto JO, et al. Kuopio Sleep Apnea Group. Lifestyle intervention with weight reduction: first-line treatment in mild obstructive sleep apnea. Am J Respir Crit Care Med 2009; 179(4):320-7.
Síndrome de hipoventilación-obesidad
Banerjee D, Yee BJ, Piper AJ, Zwillich CW, Grunstein RR. Obesity hypoventilation syndrome: hypoxemia during continuous positive airway pressure. Chest 2007; 131(6):1678-84.
Buchwald H, Avidor Y, Braunwald E, Jensen MD, Pories W, Fahrbach K, et al. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004; 292(14):1724-37.
Crummy F, Piper AJ, Naughton MT. Obesity and the lung: 2. Obesity and sleep-disordered breathing. Thorax 2008; 63(8):738-46.
de Lucas-Ramos P, de Miguel-Díez J, Santacruz-Siminiani A, González-Moro JM, Buendía-García MJ, Izquierdo-Alonso JL. Benefits at 1 year of nocturnal intermittent positive pressure ventilation in patients with obesity-hypoventilation syndrome. Respir Med 2004; 98(10):961-7.
Dixon JB, Schachter LM, O'Brien PE. Predicting sleep apnea and excessive day sleepiness in the severely obese: indicators for polysomnography. Chest 2003; 123(4):1134-41.
Fritscher LG, Canani S, Mottin CC, Fritscher CC, Berleze D, Chapman K, et al. Bariatric surgery in the treatment of obstructive sleep apnea in morbidly obese patients. Respiration 2007; 74(6):647-52.
]]> Mokhlesi B, Kryger MH, Grunstein RR. Assessment and management of patients with obesity hypoventilation syndrome. Proc Am Thorac Soc 2008; 5(2):218-25.Pérez de Llano LA, Golpe R, Ortiz Piquer M, Veres Racamonde A, Vázquez Caruncho M, Caballero Muinelos O, et al. Short-term and long-term effects of nasal intermittent positive pressure ventilation in patients with obesity-hypoventilation syndrome. Chest 2005; 128(2):587-94.
Piper AJ, Grunstein RR. Obesity hypoventilation syndrome: mechanisms and management. Am J Respir Crit Care Med 2011; 183(3):292-8.
Piper AJ, Wang D, Yee BJ, Barnes DJ, Grunstein RR. Randomised trial of CPAP vs bilevel support in the treatment of obesity hypoventilation syndrome without severe nocturnal desaturation. Thorax 2008; 63(5):395-401.
Rabec C, de Lucas Ramos P, Veale D. Respiratory complications of obesity. Arch Bronconeumol 2011; 47(5):252-61.
Wijesinghe M, Williams M, Perrin K, Weatherall M, Beasley R. The effect of supplemental oxygen on hypercapnia in subjects with obesity-associated hypoventilation: a randomized, crossover, clinical study. Chest 2011; 139(5):1018-24.
Lee WY, Mokhlesi B. Diagnosis and management of obesity hypoventilation syndrome in the ICU. Crit Care Clin 2008; 24(3):533-49.
Hipoxemia e hipercapnia durante el sueño en EPOC
Budweiser S, Jörres RA, Riedl T, Heinemann F, Hitzl AP, Windisch W, et al. Predictors of survival in COPD patients with chronic hypercapnic respiratory failure receiving noninvasive home ventilation. Chest 2007; 131(6):1650-8.
Lacasse Y, Sériès F, Vujovic-Zotovic N, Goldstein R, Bourbeau J, Lecours R, et al. Evaluating nocturnal oxygen desaturation in COPD-revised. Respir Med 2011; 105(9):1331-7.
]]> Marin JM, Soriano JB, Carrizo SJ, Boldova A, Celli BR. Outcomes in patients with chronic obstructive pulmonary disease and obstructive sleep apnea: the overlap syndrome. Am J Respir Crit Care Med 2010; 182(3):325-31.Mokhlesi B, Tulaimat A, Faibussowitsch I, Wang Y, Evans AT. Obesity hypoventilation syndrome: prevalence and predictors in patients with obstructive sleep apnea. Sleep Breath 2007; 11(2):117-24.
Musetti A, Yoffe H, Álvarez Rocha A, Arcos JP. Hipertensión arterial pulmonar y mortalidad en pacientes con enfermedad pulmonar obstructiva crónica. Arch med interna (Montevideo) 1997; 19(4):123-6.
Neme JY, Gutiérrez AM, Santos MC, Berón M, Ekroth C, Arcos JP, et al. Efectos fisiológicos de la ventilación no invasiva en pacientes con EPOC. Arch Bronconeumol 2007; 43(3):150-5.
Owens RL, Malhotra A. Sleep-disordered breathing and COPD: the overlap syndrome. Respir Care 2010; 55(10):1333-44.
Weitzenblum E, Chaouat A, Kessler R, Canuet M. Overlap syndrome: obstructive sleep apnea in patients with chronic obstructive pulmonary disease. Proc Am Thorac Soc 2008; 5(2):237-41.
Hipoventilación alveolar progresiva en los trastornos neuro-músculo-esqueléticos
American College of Chest Physicians. Clinical indications for noninvasive positive pressure ventilation in chronic respiratory failure due to restrictive lung disease, COPD, and nocturnal hypoventilation: a consensus conference report. Chest 1999; 116(2):521-34.
Annane D, Orlikowski D, Chevret S, Chevrolet JC, Raphaël JC. Nocturnal mechanical ventilation for chronic hypoventilation in patients with neuromuscular and chest wall disorders. Cochrane Database Syst Rev 2007; (4):CD001941.
Arcos JP, Márquez M, Muiño A, Gutiérrez M, De Castellet L, Emanuelli G, et al. Hipoventilación durante el sueño en trastornos neuro-músculo-esqueléticos: criterios diagnósticos y predictivos. Rev Med Urug 1999; 15(2):126-34.
]]> Finder JD, Birnkrant D, Carl J, Farber HJ, Gozal D, Iannaccone ST, et al. American Thoracic Society. Respiratory care of the patient with Duchenne muscular dystrophy: ATS consensus statement. Am J Respir Crit Care Med 2004; 170(4):456-65.American Thoracic Society. European Respiratory Society. ATS/ERS Statement on respiratory muscle testing. Am J Respir Crit Care Med 2002; 166(4):518-624.
Bach JR, Ishikawa Y, Kim H. Prevention of pulmonary morbidity for patients with Duchenne muscular dystrophy. Chest 1997; 112(4):1024-8.
Bach JR, Martinez D. Duchenne muscular dystrophy: continuous noninvasive ventilatory support prolongs survival. Respir Care 2011; 56(6):744-50.
Bach JR, Sortor S, Saporito L. Interfaces for non-invasive intermittent positive pressure ventilatory support in North America. Eur Respir Rev 1993; 3:254-9.
Bach JR. Management of neuromuscular ventilatory failure by 24 hour non-invasive intermittent positive pressure ventilation. Eur Respir Rev 1993; 3:284-91.
Berry RB, Chediak A, Brown LK, Finder J, Gozal D, Iber C, et al. NPPV Titration Task Force of the American Academy of Sleep Medicine. Best clinical practices for the sleep center adjustment of noninvasive positive pressure ventilation (NPPV) in stable chronic alveolar hypoventilation syndromes. J Clin Sleep Med 2010; 6(5):491-509.
Bourke SC, Gibson GJ. Sleep and breathing in neuromuscular disease. Eur Respir J 2002; 19(6):1194-201.
Diez A, Abbona H, Ferrero G, Figueroa Casas J, De Vega M, Lisanti R, et al. Consenso argentino de ventilación no invasiva. Medicina 2005; 65(5):437-57.
Janssens JP, Derivaz S, Breitenstein E, De Muralt B, Fitting JW, Chevrolet JC, et al. Changing patterns in long-term noninvasive ventilation: a 7-year prospective study in the Geneva Lake area. Chest 2003; 123(1):67-79.
]]> Masa JF, Celli BR, Riesco JA, Sánchez de Cos J, Disdier C, Sojo A. Noninvasive positive pressure ventilation and not oxygen may prevent overt ventilatory failure in patients with chest wall diseases. Chest 1997; 112(1):207-13.Ozsancak A, D'Ambrosio C, Hill NS. Nocturnal noninvasive ventilation. Chest 2008; 133(5):1275-86.
Ward S, Chatwin M, Heather S, Simonds AK. Randomised controlled trial of non-invasive ventilation (NIV) for nocturnal hypoventilation in neuromuscular and chest wall disease patients with daytime normocapnia. Thorax 2005; 60(12):1019-24.
Respiración periódica de Cheyne Stokes-Apneas centrales en la insuficiencia cardíaca
Allam JS, Olson EJ, Gay PC, Morgenthaler TI. Efficacy of adaptive servoventilation in treatment of complex and central sleep apnea syndromes. Chest 2007; 132(6):1839-46.
Arcos JP, Baz M, Lorenzo D, Chiappella L, Otaño N. Respiración periódica y apneas del sueño centrales en pacientes con insuficiencia cardíaca: hallazgos clínicos y fisiológicos. Rev Urug Cardiol 2008; 23(3):249-57.
Arzt M, Floras JS, Logan AG, Kimoff RJ, Series F, Morrison D, et al. CANPAP Investigators. Suppression of central sleep apnea by continuous positive airway pressure and transplant-free survival in heart failure: a post hoc analysis of the Canadian Continuous Positive Airway Pressure for Patients with Central Sleep Apnea and Heart Failure Trial (CANPAP). Circulation 2007; 115(25):3173-80.
Aurora RN, Chowdhuri S, Ramar K, Bista SR, Casey KR, Lamm CI, et al. The treatment of central sleep apnea syndromes in adults: practice parameters with an evidence-based literature review and meta-analyses. Sleep 2012; 35(1):17-40.
Bradley TD, Logan AG, Kimoff RJ, Sériès F, Morrison D, Ferguson K, et al. CANPAP Investigators. Continuous positive airway pressure for central sleep apnea and heart failure. N Engl J Med 2005; 353(19):2025-33.
Sin DD, Fitzgerald F, Parker JD, Newton G, Floras JS, Bradley TD. Risk factors for central and obstructive sleep apnea in 450 men and women with congestive heart failure. Am J Respir Crit Care Med 1999; 160(4):1101-6.
]]> Hanly PJ, Zuberi-Khokhar NS. Increased mortality associated with Cheyne-Stokes respiration in patients with congestive heart failure. Am J Respir Crit Care Med 1996; 153(1):272-6.Hunt SA, American College of Cardiology, American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure). ACC/AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure). J Am Coll Cardiol 2005; 46(6):e1-82.
Javaheri S. A mechanism of central sleep apnea in patients with heart failure. N Engl J Med 1999; 341(13):949-54.
Javaheri S. Acetazolamide improves central sleep apnea in heart failure: a double-blind, prospective study. Am J Respir Crit Care Med 2006; 173(2):234-7.
Köhnlein T, Welte T, Tan LB, Elliott MW. Central sleep apnoea syndrome in patients with chronic heart disease: a critical review of the current literature. Thorax 2002; 57(6):547-54.
MacDonald M, Fang J, Pittman SD, White DP, Malhotra A. The current prevalence of sleep disordered breathing in congestive heart failure patients treated with beta-blockers. J Clin Sleep Med 2008; 4(1):38-42.
Naughton MT, Benard DC, Liu PP, Rutherford R, Rankin F, Bradley TD. Effects of nasal CPAP on sympathetic activity in patients with heart failure and central sleep apnea. Am J Respir Crit Care Med 1995; 152(2):473-9.
Naughton MT, Benard DC, Rutherford R, Bradley TD. Effect of continuous positive airway pressure on central sleep apnea and nocturnal PCO2 in heart failure. Am J Respir Crit Care Med 1994; 150(6 Pt 1):1598-604.
Yumino D, Bradley TD. Central sleep apnea and Cheyne-Stokes respiration. Proc Am Thorac Soc 2008; 5(2):226-36.
]]>