Importancia de la monitorización electrónica de la frecuencia cardíaca fetal intraparto como predictor de los resultados neonatales
Dres. María Fernanda Nozar*, Verónica Fiol*, Alma Martínez†,
José Enrique Pons‡, Justo Alonso§, Leonel Briozzo¶
Resumen
Introducción: el sufrimiento fetal agudo es un disturbio metabólico que lleva a la hipoxia y acidosis, pudiendo provocar graves lesiones e incluso la muerte. Constituye una de las principales causas de morbimortalidad neonatal.
]]> Objetivo: determinar la relación que existe entre los diferentes patrones de frecuencia cardíaca fetal de sospecha de hipoxia fetal (SHF) y los resultados neonatales.Material y método: estudio descriptivo prospectivo (noviembre de 2001- agosto de 2004) en la Maternidad del Centro Hospitalario Pereira Rossell.
Población: 183 pacientes cuyos criterios de inclusión fueron: embarazo único, presentación cefálica, trabajo de parto y monitoreo electrónico de la frecuencia cardíaca fetal que indique SHF.
El embarazo se interrumpió en todos los casos de emergencia una vez hecho el diagnóstico.
Resultados: el tiempo medio del diagnóstico al nacimiento fue de 16,97 minutos con un desvío estándar de 7,7 minutos.
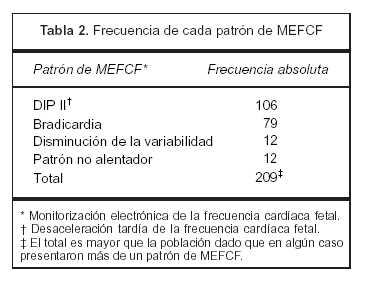
Los patrones diagnósticos fueron: DIP 2 (106 casos, 58%), bradicardia mantenida (79 casos, 43%), disminución de la variabilidad (12 casos, 6%), no alentador (desaceleraciones variables complejas, 12 casos, 6%).
Tomando como variable neonatal el estado ácido-base, el patrón que mejor predice la situación perinatal en cuanto al pH menor de 7,10 es la bradicardia fetal, con un valor predictivo de la prueba positiva (VPPP) de 31,6.
Tomando en cuenta la necesidad de ingreso del recién nacido a unidad de cuidados neonatales, el patrón que mejor predice este hecho es la disminución de la variabilidad con un VPPP de 41,7.
Conclusiones: los métodos utilizados en nuestro medio para el diagnóstico de hipoxia intraparto tiene bajos VPPP.
Palabras clave: MONITOREO FETAL - utilización.
]]> MONITOREO FETAL - métodos.TRABAJO DE PARTO.
FRECUENCIA CARDIACA - fisiología.
HIPOXIA FETAL - diagnóstico.
Keywords: FETAL MONITORING - utilization.
FETAL MONITORING - methods.
LABOR, OBSTETRIC.
HEART RATE - physiology.
FETAL HYPOXIA - diagnosis
* Asistente de Ginecotocología. Clínica Ginecotocológica ¨C¨ Prof. Dr. J. Alonso. Facultad de Medicina. Universidad de la República. Uruguay.
]]> * Asistente de Ginecotocología. Clínica Ginecotocológica ¨C¨ Prof. Dr. J. Alonso. Facultad de Medicina. Universidad de la República. Uruguay.† Ex Asistente de Ginecotocología. Clínica Ginecotocológica "C" Prof. J. Alonso. Facultad de Medicina. Universidad de la República. Uruguay.
‡ Profesor Director de la Clínica Ginecotológica "A". Facultad de Medicina. Facultad de Medicina. Universidad de la República. Uruguay.
§ Profesor Director de la Clínica Ginecotológica "C" Prof. J. Alonso. Facultad de Medicina. Universidad de la República. Uruguay.
¶ Profesor Agregado de Clínica Ginecotocológica "C" Prof. J. Alonso. Facultad de Medicina. Universidad de la República. Uruguay.
Correspondencia: Dra. Fernanda Nozar
Avda. Italia 2545/905. Montevideo. Uruguay.
Correo electrónico: fnoz1@hotmail.com
Recibido: 30/7/07.
Aceptado: 2/6/08.
]]>
Introducción
El sufrimiento fetal agudo (SFA) es una entidad que se define como un disturbio metabólico que lleva a la hipoxia y a la acidosis, pudiendo provocar graves lesiones e incluso la muerte. Constituye una de las principales causas de morbimortalidad neonatal internacional y nacional(1-4). Dadas las connotaciones del término y la baja sensibilidad diagnóstica durante el trabajo de parto preferimos el término sospecha de hipoxia fetal (SHF).
En la Maternidad del Centro Hospitalario Pereira Rossell (CHPR), la más grande del país, la asfixia perinatal es una de la principales causas de muerte perinatal(5).
]]> El diagnóstico del SFA es de presunción clínica, por eso hablamos de sospecha de hipoxia, mediante el control de la frecuencia cardíaca fetal, de probabilidad paraclínica, por alteración a nivel de la monitorización electrónica de la frecuencia cardíaca fetal (MEFCF) y de certeza neonatológica, mediante el nacimiento de un niño con elementos de asfixia perinatal.Desde hace décadas se utilizan métodos biofísicos y bioquímicos para identificar a los fetos con riesgo de daño cerebral hipóxico. Hasta ahora la correlación de estos métodos con los resultados neonatales es pobre.
La MEFCF ha sido utilizada en el manejo del trabajo de parto y parto durante las últimas cuatro décadas. En este punto, la escuela uruguaya encabezada por Caldeyro-Barcia sentó las bases de esta tecnología a nivel mundial(6-12).
La MEFCF intraparto presenta internacionalmente un valor predictivo de la prueba negativa (VPPN) de 98%, es decir que con un monitoreo normal la probabilidad de hipoxia es muy baja. Sin embargo, el valor predictivo de la prueba positiva (VPPP) es sólo de 15%. La MEFCF intraparto es, por tanto, un buen predictor de resultados perinatales favorables, no así de malos resultados perinatales(13-15).
En nuestro medio, evaluaciones realizadas en el año 2003 muestran un VPPN de 99% y un VPPP de 13%(16). A pesar de esto, la MEFCF sigue siendo el método paraclínico diagnóstico utilizado para el control de la salud fetal durante el trabajo de parto, por lo cual en el presente estudio se busca determinar cuál de las alteraciones del registro de la frecuencia cardíaca fetal (FCF) presenta mayor sensibilidad diagnóstica y mejor correlación con los resultados neonatales.
Objetivos
Determinar la relación entre los diferentes patrones de monitorización electrónica fetal intraparto y los resultados neonatales cuando se realiza diagnóstico de sospecha de hipoxia fetal intraparto.
]]> Tipo de estudioEstudio observacional prospectivo.
Materiales
Institucionales: el presente estudio fue realizado en la maternidad del CHPR. El diagnóstico de SHF intraparto fue realizado por los médicos responsables de guardia y auditado diariamente por el staff superior de las clínicas ginecotocológicas en el denominado "pase de guardia".
Materiales: cuatro monitores de frecuencia cardíaca fetal y actividad uterina (Fetal Monitor Numero 118 Corometrics Medical Sistem Inc., Wallingford, Ct. U.S.A); analizador ácido-base (Radiometer ABL 330 Copenhagen, Denmark); material de soporte informático (sistema informático perinatal –SIP– y programa de procesamiento estadístico EPI Info 6): planilla de recolección de datos.
Población
]]>La población de análisis comprendió a 183 embarazos incluidos en dicho período. Se trata de una muestra por conveniencia de los casos que cumplieron con los criterios de inclusión. Es de destacar que en el mismo período ante la SHF se realizaban dos probables conductas: interrupción inmediata de emergencia, o maniobras de reanimación intrauterina mediante tocolíticos e interrupción diferida de acuerdo con la respuesta. En este estudio, con el objetivo de disminuir las variables confundentes, solamente se consideraron los casos en los que se tomó la primera conducta.
Los criterios de inclusión debían estar presentes en su totalidad y fueron:
– Embarazos únicos, con una edad gestacional entre 37 y 41 semanas.
– Feto eutocicamente colocado.
– En trabajo de parto, considerando como tal la presencia de una dilatación cervical de 3 cm o más, o la presencia de tres a cinco contracciones uterinas regulares en 10 minutos, o ambos.
– Diagnóstico de SHF mediante MEFCF con el registro correspondiente.
Material y método
]]> El diagnóstico de SHF fue realizado mediante MEFCF. Los registros fueron interpretados para el diagnóstico por médicos-obstetras. Los patrones diagnósticos de SHF fueron(17):1. DIP II(6) (desaceleraciones tardías) en las últimas tres contracciones consecutivas (figura 1).
2. Bradicardia fetal (frecuencia cardíaca menor a 110 cpm) por 10 minutos y que no se modifica con la posición materna (figura 2).
3. Variabilidad disminuida o ausente (variabilidad latido a latido menor o igual a 5 cpm) por 10 o más minutos, sin mediar drogas maternas (figura 3).
4. No alentador, considerando como tal la presencia de desaceleraciones prolongadas mayores o iguales a 15 cpm por un período mayor o igual a dos minutos, o a la presencia de desaceleraciones variables reiteradas (figura 4).
Una vez realizado el diagnóstico en todos los casos se interrumpió el embarazo mediante cesárea de emergencia.
Posteriormente al nacimiento se evaluaron los resultados neonatales inmediatos y evolutivos por parte de un médico neonatólogo. Los mismos fueron: gases en sangre de cordón umbilical y necesidad de ingreso del recién nacido a unidad de cuidados neonatales (UCN). Esta última variable presenta una buena correlación con la afección hipóxica. La toma de sangre de la arteria umbilical se realizó en forma inmediatamente posterior al nacimiento con previo doble clipado del cordón umbilical. Este procedimiento y la toma de muestra fueron realizados por el ginecólogo actuante.
]]> En cuanto a la interpretación del equilibrio ácido-base, el rango patológico considerado para el pH fue menor de 7,10 y para el exceso de base fue menor a -12.Resultados
Las características de la población se muestran en la tabla 1.
La media de tiempo entre la realización del diagnóstico de SFA y el nacimiento en la población total fue 16,97 minutos con un desvío estándar de 7,7 minutos. Si vemos esta misma variable para cada patrón de MEFCF, no hay diferencias significativas entre los mismos, siendo: 17,26 ± 7,02; 16,59 ± 8,1; 18,08 ± 7,08 y 16,9 ± 8,03 minutos, para bradicardia, Dip II, disminución de la variabilidad y patrón no alentador, respectivamente.
La frecuencia absoluta y relativa de los diferente patrones de MEFCF diagnósticos de SFA se muestra en la tabla 2.
En cuanto a los resultados neonatales del equilibrio ácido-base del total de la población, 42 casos presentaron un pH en sangre de arteria umbilical al nacer menor a 7,1, y 50 casos presentaron un EB menor a -12. Por lo tanto si vemos el VPPP de las alteraciones de la FCF sospechosas de hipoxia para el pH<7,1 fue de 22,9 y para EB<-12 fue de 27,3.
]]> Si vemos los resultados de estos parámetros según cada patrón de MEFCF (tabla 3), vemos que la bradicardia se relacionó con los peores resultados (tabla 4).Mientras que la variabilidad disminuida se relacionó con la mayor necesidad de ingreso del recién nacido a UCN (tabla 5).
Finalmente, para cada uno de los resultados perinatales evaluados se calculó el VPPP de cada patrón de MEFCF (tabla 6).
Discusión y conclusiones
El diagnóstico del SFA es de presunción clínica, mediante el control de la frecuencia cardíaca fetal, de probabilidad paraclínica, por alteración a nivel de la MEFCF y de certeza neonatológica, mediante el nacimiento de un niño con elementos de asfixia perinatal.
En el presente estudio la bradicardia fetal aparece como el mejor predictor de compromiso metabólico ácido-base perinatal, mientras que la escasa variabilidad se mostró como el mejor predictor de necesidad de ingreso del recién nacido a UCN.
Por lo tanto, la bradicardia fetal mostró una mayor sensibilidad para el diagnóstico de asfixia perinatal.
La disminución de la variabilidad parece tener un comportamiento distinto que el resto de los patrones de monitoreo en lo referente a la adaptación a la vida extrauterina. Se mostró como el mejor predictor de alteraciones en la adaptación a la vida extrauterina al asociarse con mayor porcentaje de ingreso a UCN. La variabilidad de la frecuencia cardíaca fetal es una expresión clínica del estado neurológico y no tanto metabólico del feto(14,19).
La presencia de DIP II así como de un patrón no alentador de frecuencia cardíaca fetal, en el presente estudio, no mostraron una clara correlación con los resultados neonatales considerados.
Nuestros resultados muestran, con la limitación del tipo de estudio, al igual que estudios aleatorizados, que la MEFCF intraparto tiene un bajo valor predictivo positivo de asfixia perinatal(15).
Esto último ha determinado la permanente búsqueda de métodos diagnósticos intraparto más sensibles. En nuestro medio se han realizado y se continúa analizando la variabilidad de la frecuencia cardíaca fetal, buscando el perfeccionamiento de los métodos de análisis de la misma (análisis computarizado)(19,20). El test de Saling (medición de gases en sangre de cuero cabelludo fetal intraparto) ha resultado ser un estudio invasivo no exento de riesgos así como de dificultades técnicas(21). En otros medios, el análisis del segmento S-T del electrocardiograma fetal, fundamentado en que este último midiendo la función miocárdica mide indirectamente el estado del cerebro fetal durante el trabajo de parto, ha mejorado el valor predictivo positivo para el diagnóstico de SFA(22).
]]> Nuestras perspectivas están en mejorar el valor predictivo positivo de nuestros métodos diagnósticos con la formación profesional para la correcta utilización e interpretación de los mismos.Summary
Introduction: acute fetal distress is a metabolic disorder leading to hypoxia and acidosis that can result in serious lesions and even death. It is one of the main causes for neonatal morbimortality.
Objective: to determine the relationship between the different fetal heart rate patterns corresponding to the suspicion of fetal hypoxia and neonatal results.
Method: a prospective study (November 2001- August 2004) was conducted at the Maternity Service of the Pereira Rossell Hospital. Population: 183 patients were selected according to the following inclusion criteria: single pregnancy, cephalic presentation, labor and electronic monitoring of the fetal heart rate indicating fetal hypoxia. Pregnancy was interrupted in all emergency cases once diagnosis had been made.
Results: average time for diagnosis at birth was 16.97 minutes, with a standard deviation of 7.7 minutes.
Diagnostic patterns were: intra-partum deceleration 2 (106 cases, 58%), persistent bradychardia (79 cases, 43%), decrease in variability (12 cases, 6%), not promising (complex varied deceleration curves, 12 cases, 6%).
Taking the acid-base state as a neonatal variable, the patterns that best predict the perinatal condition for pH levels below 7.10 is fetal bradychardia, representing positive predictive value of 31.6 ( predictive value of the positive test).
Taking into account the need to refer the newborn to the neonatal care unit, the pattern that best predicts this fact is a decrease in variability of 41.7( positive predictive value).
]]> Conclusion: the methods used in the study to diagnose intra-partum hypoxia have low positive predictive values.Résumé
Introduction: la souffrance foetale aigue est un trouble métabolique lié à l’hypoxie et à l’acidose qui peuvent provoquer de graves lésions, voire la mort. Elle en est parmi les principales causes de morbidité et de mortalité néonatales.
Objectifs: déterminer le rapport entre les différents indicateurs de fréquence cardiaque foetale suspecte d’hypoxie foetale (SHF).
Matériel et méthode: étude descriptive prospective (novembre 2001-août 2004) à la Maternité du Centre Hospitalier Pereira Rossell.
Population: 183 patients dont les critères d’inclusion furent: grossesse unique, présentation céphalique, travail d’accouchement et monitorage électronique de la fréquence cardiaque foetale indiquant SHF.
La grossesse fut interrompue à tous les cas urgents après le diagnostic.
Résultats: la moyenne du temps de diagnostic à la naissance fut de 16,97 minutes avec un écart standard de 7,7 minutes.
Les marqueurs diagnostiques furent: DIP 2 (106 cas, 58%), bradycardie soutenue (79 cas, 43%), diminution de la variabilité (12 cas,6%).
]]> L’état acide basal étant la variable néonatale, le marqueur qui prédit le mieux la situation périnatale en ce qui concerne le pH < 7,10, est la bradycardie foetale, avec une valeur prédictive du test positif (VPP) de 31,6.Tenant compte du besoin d’accès du nouveau-né à l’unité de soins néonataux, le patron qui prédit le mieux ce fait est la diminution de la variabilité à valeur prédictive du test positif de 41,7.
Conclusions: les méthodes utilisées chez nous pour le diagnostic d’hypoxie intra partum ont une basse VPP.
Resumo
Introdução: o sofrimento fetal agudo é um distúrbio metabólico que causa hipóxia e acidose, podendo provocar lesões graves e inclusive a morte. É uma das principais causas de morbimortalidade neonatal.
Objetivo: determinar a relação existente entre os diferentes padrões de freqüência cardíaca fetal de suspeita de hipóxia fetal (SHF) e os resultados neonatais.
Material e método: estudo descritivo prospectivo (novembro de 2001 - agosto de 2004) na Maternidade do Centro Hospitalar Pereira Rossell.
População: 183 pacientes cujos critérios de inclusão foram: gestação única, apresentação cefálica, trabalho de parto e monetarização eletrônica da freqüência cardíaca fetal que indique SHF.
]]> Em todos os casos de emergência quando se realizou diagnóstico de SHF fez-se a interrupção da gestação.Resultados: a média de tempo do diagnóstico no momento do nascimento foi de 16,97 minutos com um desvio padrão de 7,7 minutos.
Os padrões diagnósticos foram: DIP 2 (106 casos, 58%), bradicardia sustentada (79 casos, 43%), diminuição da variabilidade (12 casos, 6%), não animador (desacelerações variáveis complexas, 12 casos, 6%).
Tomando como variável neonatal o estado ácido-base, o padrão que melhor prediz a situação perinatal com pH menor de 7,10 é a bradicardia fetal, com um valor preditivo da prova positiva (VPPP) de 31,6.
Considerando a necessidade de ingressar o recém-nascido à unidade de terapia intensiva neonatal, o padrão que faz a melhor predição para internação é a diminuição da variabilidade com um VPPP de 41.7.
Conclusões: os métodos utilizados no nosso meio para o diagnóstico de hipóxia intraparto apresentam baixos valores de VPPP.
Bibliografía
1. Moss W, Darmstadt GL, Marsh DR, Black RE, Santosham M. Research priorities for the reduction of perinatal and neonatal morbidity and mortality in developing country communities. J Perinatol 2002; 22: 484-95.
2. Gardosi J. Monitoring technology and clinical perspective. Baillieres Clin Obstet Gynaecol 1996; 10(2): 325-39.3. Alberman E, Blatchley N, Botting B, Schuman J, Dunn A. Medical causes on stillbirth certificates in England and Wales: distribution and results of hierarchical classifications tested by the Office for National Statistics. Br J Obstet Gynaecol 1997; 104(9): 1043-9.
4. American Academy of Pediatrics, American College of Obstetricians and Gynecologists. Relationship between perinatal factors and neurologic outcome. In: Poland RL, Freeman RK, eds. Guidelines for perinatal care. 3a. ed. Elk Grove Village: AAP, 1992: 221-4.
5. Briozzo L, Sosa Fuertes C, Martínez A, Rodríguez F, Ferreiro G, Panizza R, et al. Análisis de la prevalencia de sufrimiento fetal agudo, asfixia perinatal y síndrome hipóxico isquémico en la maternidad del Centro Hospitalario Pereira Rossell. Arch Gin Obstet 2003; 41(3): 84-91.
]]>6. Caldeyro Barcia R, Pose S, Poseiro J, Méndez Bauer C. Monitoreo fetal en el parto: frecuencia cardíaca y equilibrio ácido base fetal. Montevideo: CLAP,1973. (Publicación científica, 519).
7. Dillner L. Babies’ deaths linked to suboptimal care. BMJ 1995; 310: 757.
8. Caldeyro Barcia R. Estudio de la anoxia fetal intrauterina mediante el ECG fetal y el registro continuo de la frecuencia cardíaca fetal. Congreso Latinoamericano de Obstetricia y Ginecología, 3. México, 1958.
9. Caldeyro Barcia R. Fetal monitoring. In: Report Subcommitte on Health. Washington: Subcommitte on Health, 1978.
10. Caldeyro Barcia R, Beiniarz J, Poseiro J, Méndez Bauer C, Pose S, Beauquis A, et al. Significado de los cambios registrados en la frecuencia cardíaca fetal durante el parto. Congreso Mexicano de Ginecología y Obstetricia, 4. México, 1963.
11. Caldeyro Barcia R, Casacuberta C, Bustos R, Giussi G, Gulin L, Escarcena L, et al. Correlation of intrapartum changes in fetal heart rate with blood oxygen and acid-base state. In: Adamsons K, ed. Diagnosis and treatment of fetal disorders. New York: Springer Verlag, 1969: 205-25.
12. Caldeyro Barcia R, Méndez Bauer C, Poseiro J, Escarcena L, Pose S, Bierniarz J, et al. Control of human fetal heart rate during labor. In: Cassels D, ed. The heart and circulation in the newborn and infant. New York: Grune and Stratton, 1966: 7-36.
13. Caldeyro Barcia R, Méndez Bauer C, Poseiro J, Pose S. Fetal monitoring in labor, in maternal and child health practices. In: Wallace M, Gold E, Lis E, ed. Maternal and child health practices. Springfield: Charles Thomas, 1973: 332-94.
14. Briozzo L, Alonso J, Martínez A. Análisis computarizado de la variabilidad de la frecuencia cardíaca fetal como predictor de acidosis perinatal durante el trabajo de parto. Rev Med Urug 1999; 15: 110-25.
15. Thacker S, Stroup D, Chang M. Continuos electronic heart rate monitoring for fetal assessment during labor. Cochrane Database Syst Rev 2001; (2): CD000063.
16. Nozar F, Fiol V, Briozzo L. Análisis de la prevalencia de sufrimiento fetal agudo y síndrome hipóxico-isquémico en la maternidad del Centro Hospitalario Pereira Rossell. Arch Gin Obstet 2005; 43(1): 45-9.
17. Electronic fetal heart rate monitoring: research guidelines for interpretation. National Institute of Child and Human Development Research Planning Workshop. Am J Obstet Gynecol 1997; 177: 1385-90.
18. Briozzo L. Análisis computarizado de la variabilidad de la frecuencia cardiaca fetal durante el trabajo de parto [tesis doctoral]. Montevideo, ene. 2001.
19. Briozzo L, Alonso J, Martínez A. Análisis computarizado de la frecuencia cardíaca fetal como predictor de acidosis perinatal durante el trabajo de parto. Rev Méd Urug 1999; 15: 110-25.
20. Saling E, Schneider D. Biochemical supervision of the foetus during labour. J Obstet Gynaecol Br Commonw 1967; 74: 799-811.
21. Neilson JP, Mistry RT. Fetal electrocardiogram plus heart rate recording for fetal monitoring during labour. Cochrane Database Syst Rev 2000; (2): CD000116.
22. Capurro H, Konichezky S, Fonseca D, Caldeyro-Barcia R. A simplified method for diagnosis of gestational age in the newborn infant. J Pediatr 1978; 93: 120-2.