Introducción
La insuficiencia cardíaca (IC) es una enfermedad con elevada prevalencia e incidencia que afecta aproximadamente a 23 millones de personas en EE. UU y Europa. A pesar de los continuos avances terapéuticos su morbimortalidad persiste elevada y es la primera causa médica de ingresos hospitalarios en mayores de 65 años. 1,2
El enfoque integral de ésta patología, es un aspecto por jerarquizar, dado que comparte comorbilidades con otras enfermedades que interactúan en forma negativa.
La prevalencia de los trastornos respiratorios del sueño (TRS) es alta en la población general adulta, estimándose en un 34% de los hombres y en un 17% de las mujeres. El sub-diagnóstico es alto lo que genera un mayor problema de salud. (1,2).
Las apneas-hipopneas durante el sueño se pueden clasificar en apneas centrales (AC), obstructivas (AO) y mixtas (AM). El IAH (número de apneas e hipopneas dividido por las horas de sueño o de registro) se utiliza para cuantificar la gravedad del síndrome, aunque no es el único elemento que determina la severidad de esta enfermedad.
Se ha demostrado que las apneas obstructivas del sueño (AOS) constituyen un factor de riesgo cardiovascular (CV). Por esta razón, su pesquisa, detección y estudio ha cobrado jerarquía en los pacientes con enfermedades cardiovasculares. En la IC se ha encontrado una mayor prevalencia de éste trastorno si se compara con la población general.3) Ambas patologías comparten factores de riesgo comunes y su asociación constituye un factor de riesgo adicional.
El sub-diagnóstico de las AOS es frecuente en la población general. Estas se deberían sospechar ante un cuadro clínico compatible (fatiga y somnolencia diurna excesiva persistente (SDE)). Es característico que los pacientes con AOS e IC sean generalmente menos sintomáticos, lo que lleva a un mayor sub-diagnóstico de esta patología con las consecuencias que ello determina.
La importancia del tema radica en que la AOS constituye un factor de riesgo CV modificable, sobre el cual podemos actuar. A su vez, es un factor de riesgo independiente para el desarrollo de hipertensión arterial (HTA), se asocia a aumento en la incidencia de arritmias y de IC.
La patogenia de la AOS es multifactorial (químicos, neurohormonales, mecánicos e inflamatorios). 4,5,6,7,8,9 De estos se destacan los cambios de presión intratorácicos vinculados a las apneas obstructivas así como a la hipoxia intermitente y los microdespertares. El aumento de presión negativa intratorácica genera aumento del retorno venoso a cavidades derechas, disminución del llenado de cavidades izquierdas con aumento de la presión transmural del ventrículo izquierdo (VI) y de la postcarga (4).
Éstos hechos asociado a los microdespertares generan activación del sistema nervioso simpático. Todos estos factores se asocian a incremento del riesgo cardiovascular. 6,7,8
Por otra parte, la IC determina retención hidrosalina generando síntomas y signos de congestión, como el desarrollo de edemas de miembros inferiores. La redistribución de los edemas al adoptar la posición en decúbito durante la noche favorece la congestión de partes blandas de orofaringe y cuello pudiendo empeorar y aumentar el número de apneas obstructivas. 10,11
En las AC el mecanismo fisiopatológico es diferente. La respuesta ventilatoria aumentada genera hipocapnia con cambios en el pH favoreciendo el desarrollo de AC. Son más una consecuencia que causa de la misma. El patrón respiratorio de Cheyne Stokes asociado a apneas centrales tiene un valor pronóstico adverso en los pacientes con IC. Algunas series describen una prevalencia de 40%, siendo probablemente, una expresión de la gravedad de la falla cardíaca (4,6).
Diversos estudios indican que existe una asociación entre dichos trastornos y el desarrollo de IC, tanto con fracción de eyección del ventrículo izquierdo reducida (ICFEr) como preservada (ICFEp). 12,13,14,15,16,17
La presencia de AOS con un IAH > 15, se asocia con mayor riesgo de presentar IC. 15,18,19,20,21,22,23,24,25). Wang y colaboradores comprobaron que a igual severidad de la IC la presencia de IAH > 15 se asocia a mayor mortalidad. Si bien el tratamiento con presión positiva continua (CPAP) no reduce en forma significativa la mortalidad por IC, si disminuye significativamente la mortalidad de causa CV y se asocia a mejoría sintomática 16.
La Poligrafía Respiratoria (PR) es un estudio que se puede realizar en forma ambulatoria y es válido para el diagnóstico de los TRS; en él se registran variables respiratorias (cánula de presión nasal), SpO2, movimientos toraco-abdominales y variables cardíacas (registro electrocardiográfico). (26).
Existen diversos cuestionarios de screening para evaluar el riesgo de TRS, como son: Stop-Bang y Berlín (27,28,29,30,31, los cuales no han sido validados para pacientes con ICFEr. Toman en cuenta elementos clínicos (ronquido, la somnolencia diurna, la fatiga, el sexo, la circunferencia del cuello, la presencia de obesidad y de hipertensión arterial).
El cuestionario de Berlín divide a la población en 2 grupos en alto y bajo riesgo de presentar TRS, en tanto que el Stop Bang lo clasifica en alto, intermedio y bajo riesgo.
Otro score es el 2ABN3M 32,33, utilizado en un estudio europeo en pacientes con IC con FEVI reducida, cuyo objetivo fue contar con una herramienta que permitiera un cribado clínico, accesible, fácil de usar y con validez a modo de detectar en forma precoz los TRS en pacientes con IC y priorizar la realización de polisomnografía, dado que existen países donde la accesibilidad a una polisomnografía o poligrafía respiratoria es limitada.
Este último score tiene 4 variables clínicas (edad mayor de 65 años (2 puntos), IMC mayor de 25 (2 puntos), clase funcional NYHA III y IV (2 puntos) y sexo masculino (3 puntos) clasificando a la población en bajo o alto riesgo de TRS.
El objetivo de este estudio es establecer la prevalencia de TRS en pacientes con ICFEr de una unidad especializada de IC y evaluar la utilidad de los cuestionarios Stop-Bang, Berlín y 2ABN3M, para screening TRS en estos pacientes.
Metodología
Es un estudio transversal, observacional, abierto de pacientes asistidos en forma ambulatoria en la Unidad Multidisciplinaria de IC (UMIC) que sean portadores de IC con una fracción de eyección reducida del ventrículo izquierdo (FEVI) menor a 40%, de cualquier etiología (isquémica o no-isquémica).
La cohorte abierta de UMIC se compone de pacientes mayores a 18 años, de cualquier género, en tratamiento estándar para ICFEr (IECA o ARAII o ARNI, BB, ARM) que asisten a controles regulares, protocolizados, e individualizados a su situación clínica en un abordaje multidisciplinario.
El período del estudio es de junio 2016 a diciembre 2019. Se realizaron cuestionarios de Stop-Bang, Berlín y 2ABN3M, clasificando a la población en grupos de alto riesgo, riesgo intermedio y bajo riesgo de presentar AO/AC. A todos se les indico una poligrafía respiratoria (PR) de forma ambulatoria.
En cuanto a los criterios de inclusión, los pacientes debían estar clínicamente estables, sin elementos agudos de IC y tener consentimiento informado. Se excluyeron pacientes con deterioro cognitivo, neurológico o auditivo que limite realizar la entrevista, portadores de otros trastornos del sueño limitantes o no controlados (piernas inquietas, insomnio, etc.) y aquellos pacientes con uso de oxigenoterapia continua domiciliaria (Figura 1).
Dichos resultados fueron registrados y tabulados en tabla Excel. Se solicitó consentimiento informado a todos los pacientes cumpliendo con los requisitos del comité de ética del Hospital y según la declaración de Helsinki.
Análisis estadístico
Se utilizan valores absolutos y proporciones para la descripción de variables categóricas, así como medidas de resumen para las continuas. El cálculo de diferencias entre grupos para variables continuas se realizó con test t de Student para grupos no apareados previa comprobación de normalidad con test Kolmogorov-Smirnov. Las diferencias entre tres o más grupos se realizaron con test de ANOVA. El estudio de asociación entre variables cualitativas se realizó con test Chi cuadrado o exacto de Fisher en los casos de valores esperados menores a 5. Se calcularon medidas de sensibilidad, especificidad, valores predictivos positivos y negativos con sus correspondientes intervalos de confianza al 95%. Se fijó un nivel de significación en alfa 0,05. El software estadístico para el análisis correspondió a STATA v.12.0
Resultados
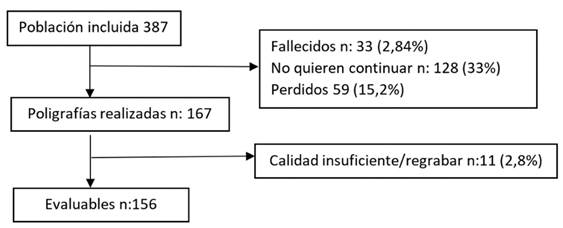
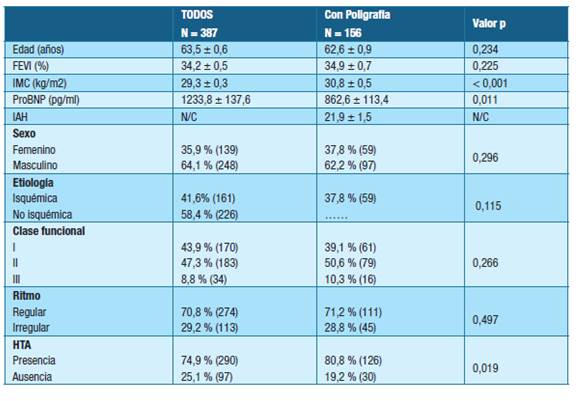
Se incluyeron 387 pacientes, se realizaron 167 poligrafías, fueron evaluables 156 pacientes (40,3%). Figura 2.
Del total de pacientes, el 64.1% fue de sexo masculino. En la tabla 1 se presentan las características generales de la población.
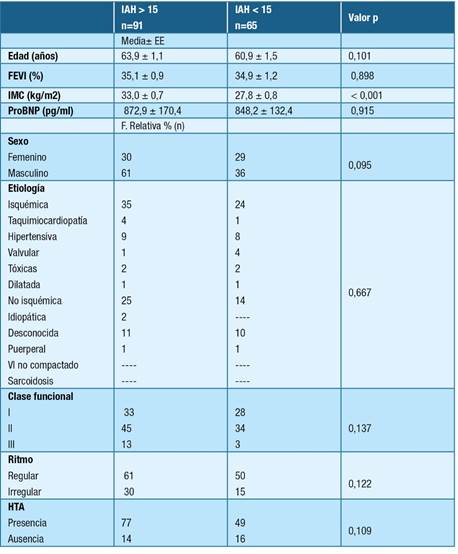
Tabla 1: Características generales de la población. Abreviaturas: IAH- índice de apneas e hipopneas del sueño, FEVI- fracción de eyección ventricular izquierda, N/C-no corresponde
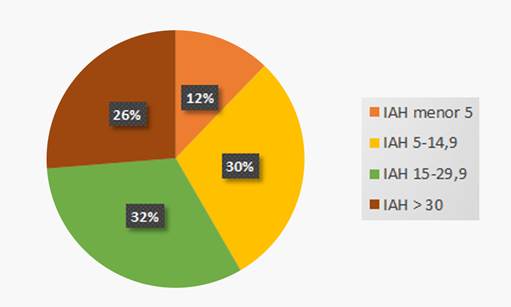
Se consideró un IAH > 15 como punto de corte para el diagnóstico de apneas del sueño encontrándose en 58,3% (91) de los pacientes estudiados. En el 12 % de los pacientes el IAH fue menor a 5 y un 30% presentaba IAH entre 5 y 14,9.
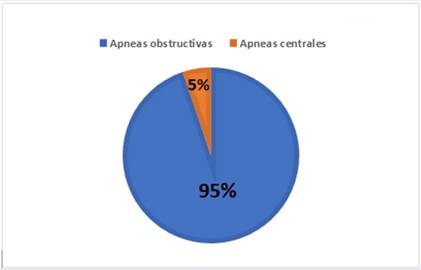
De éstos 91 pacientes, en los que el IAH fue > 15, el 95% presentó apneas obstructivas del sueño y el 5% tuvo predominio de apneas centrales asociadas a respiración periódica de Cheyne-Stokes (RPCS-AC). El 26% de los pacientes estudiados presentó un IAH mayor a 30. (Gráfico 1 y 2).
En la tabla 2, se describen las características de los pacientes con poligrafías de acuerdo con el punto de corte del IAH.
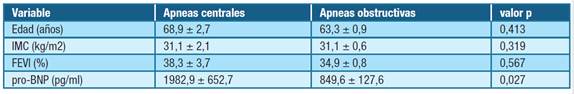
Se encontró una asociación estadísticamente significativa entre el IMC y la presencia de IAH ≥ 15 de acuerdo con lo esperado por la asociación entre apneas obstructivas y obesidad. Respecto al vínculo de algunas variables con el tipo de apneas (centrales u obstructivas), se encontró una asociación estadísticamente significativa entre la presencia apneas centrales y el proBNP elevado (p = 0,027) (Tabla 3).
De los resultados de la aplicación del cuestionario de Stop-Bang se observó que el 35,9% (139) de los pacientes clasifican como alto riesgo, 42,1% (163) riesgo intermedio y el 22,0% (85) restante como bajo riesgo.
El grupo de alto riesgo presenta un IMC estadísticamente mayor a los otros dos grupos (p < 0,001). El valor de ProBNP fue significativamente mayor en los pacientes de alto riesgo en comparación a los de bajo riesgo, (p = 0,04). El IAH fue significativamente mayor en el grupo de alto riesgo versus los otros dos, (p < 0,001). Se encontró una asociación estadísticamente significativa entre el sexo femenino y bajo riesgo (p < 0,001).
En relación con el cuestionario de Berlín, 51,2% (198) de los pacientes presentaron alto riesgo. El grupo de alto riesgo presenta una media de IMC (p < 0,001) y de IAH (p < 0,001) significativamente mayor que el de bajo riesgo. Se encontró asociación estadísticamente significativa entre la CF I y el grupo de bajo riesgo (p < 0,001) mientras que se observó asociación estadísticamente significativa entre la presencia de HTA y alto riesgo (p < 0,001) con un OR de 3,73 (IC al 95% (2,26 - 6,15)).
Aplicando el score 2ABN3M, 240 pacientes (62%) se clasifican como alto riesgo, con una asociación estadísticamente significativa de mayor edad (p = 0,004) y sexo masculino (p < 0,001). Se encontró una asociación estadísticamente significativa entre un ritmo irregular y alto riesgo, valor p = 0,043. El valor de OR para el ritmo irregular de 1,320 con un IC al 95% (1,168 - 1,799).
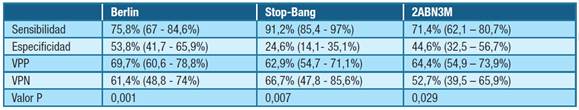
La sensibilidad obtenida para los cuestionarios Berlín y Stop-Bang fue 75,8% y 91,2% respectivamente, con una especificidad de 53,8% y 24,6%. Respecto al score 2ABN3M se observó una sensibilidad de 71,4% y una especificidad de 44,6%. (Tabla 4).
Tabla 4: Análisis estadístico de cuestionarios según resultados de las poligrafías Abreviaturas: VPP - valor predictivo positivo VPN, valor predictivo negativo
Aplicando el score 2ABN3M se observa asociación significativa entre edad mayor de 65 años (p =0,01) y sexo masculino (< 0,01) con la presencia de TRS. La misma asociación se observa con el cuestionario de Stop-Bang, tanto con edad (0,027) como con sexo (0,007). Por el contrario, con el cuestionario de Berlín no se observó asociación significativa entre edad (0,111) y sexo (0,848) con TRS.
Con respecto a un IAH > 15 y el cuestionario de Stop-Bang de alto riesgo, se evidenció una asociación estadísticamente significativa para presentar TRS (p = 0,002).
Discusión
Los TRS son una patología de alta prevalencia en la población general y el sub-diagnóstico es elevado. En la IC esto es aún más complejo debido a la superposición de los síntomas de ambas patologías y la presencia de sintomatología no clásica o típica. 1,2,3
Éste trabajo aborda la evaluación diagnóstica y prevalencia de TRS en un importante número de pacientes con ICFEr.
La PR es un método diagnóstico útil en el estudio de los TRS y ha sido utilizado ampliamente en pacientes con IC crónica de forma ambulatoria 26. En nuestro estudio se utilizó este método para evaluar la prevalencia de TRS.
Se observó una prevalencia elevada de TRS del 58,3 % de los pacientes, la misma fue de grado moderado - severo (IAH ≥ 15), similar a la prevalencia encontrada en el Sleep Heart Health Study (50-80%) 5 y la revisión de Himan K et al (47-81%) 22.
En cuanto al tipo de apneas observadas, llama la atención el bajo porcentaje de apneas centrales, en relación con la literatura internacional disponible, como el trabajo de Köhnlein et al, donde se encontró una alta prevalencia de AC en ICFEr o ICFEp. 8) En nuestro trabajo no solo se observó una baja prevalencia de AC, sino también, un bajo porcentaje de pacientes con respiración periódica de Cheyne-Stokes, lo cual se podría explicar por tratarse de una población ambulatoria en seguimiento por equipo especializado y con baja proporción de pacientes con clases funcionales avanzadas (III-IV) en la cohorte estudiada, en comparación con literatura internacional. (25,26
La prevalencia de apneas obstructivas hallada resulta elevada, si se compara con los valores registrados en el trabajo de Zhai y la revisión de Hilman (22,23 donde el registro supera apenas el 50%. De todas maneras hay escasa evidencia de estos trastornos en pacientes con ICFEr, dado que la mayoría de los estudios no diferencian el tipo de disfunción ventricular (reducida o preservada).
Por otro lado, no nos llama la atención el predominio de AO dado que ambas patologías comparten factores de riesgo comunes.
En cuanto a la asociación del sexo masculino y la mayor edad con la presencia de TRS lo observado en nuestro estudio es similar a lo encontrado en otros estudios internacionales. 6,24
Los cuestionarios de Stop-Bang y Berlín están validados para la pesquisa de TRS en la población general, pero no específicamente para pacientes con enfermedades cardiovasculares. Estos cuestionarios permiten identificar los pacientes con mayor riesgo de tener TRS 27,28,29,30,31 siendo de fácil implementación.
En nuestro trabajo se evidenció una alta sensibilidad de los cuestionarios Berlín y Stop-Bang de 75,8% y 91,2% respectivamente. Estos resultados son similares a los observados en estudios internacionales que incluyeron pacientes con enfermedades cardiovasculares, si bien los mismos no fueron desarrollados en forma específica para pacientes con IC 24. Dada la alta sensibilidad de estos scores inicialmente se planteó su utilidad como cribado de TRS, sin embargo la gran cantidad de resultados falsos positivos de ambos cuestionarios no permitió diferenciar pacientes con enfermedad cardiovascular que padecían o no TRS. Encontramos un comportamiento similar, que a pesar de la alta sensibilidad no se logra verificar valores predictivos determinantes.
En el score de 2ABN3M, presentó una sensibilidad de 71,4% y especificidad de 44,6%, con resultados similares de sensibilidad, una especificidad más baja, en comparación con un estudio donde se encontró una sensibilidad del 78.9% y especificidad de 61,5% 32,33.
Dado la alta sensibilidad del cuestionario de Stop-Bang encontrada en nuestro estudio, se podría considerar como una herramienta de screening de TRS en este tipo de pacientes. Si bien los resultados marcan cierta tendencia, no se puede concluir aún en este estudio la validez de estos cuestionarios como screening en pacientes con IC.
Consideramos que este estudio presenta como fortaleza la cantidad de pacientes incluidos con ICFEr, la participación multidisciplinaria y la importancia de contar con números nacionales. Nuestro estudio presenta algunas debilidades como no contar con poligrafías en la totalidad de los pacientes o que si bien aborda la posible utilidad de los test no se puede con este diseño evaluar la validez de estos para pacientes con IC.
Conclusiones
Se concluye del estudio la importancia de tener presente a los TRS como comorbilidad muy frecuente en la IC, la necesidad de pesquisar y diagnosticar precozmente este trastorno e intervenir oportunamente. Es importante buscar herramientas de fácil aplicación, como el cuestionario de Stop-Bag, que nos permita detectar la presencia de TRS en los pacientes con ICFEr.