Introducción
La listeriosis es una enfermedad infectocontagiosa emergente, causada por Listeria monocytogenes, bacilo gram positivo y transmitida por alimentos. En los últimos años las enfermedades transmitidas por alimentos (ETAs) han reportado mayor número de casos de forma global. Algo similar sucede en Uruguay, en el año 2006 se reportaron 22 brotes de ETAs, y en el año 2016 el reporte alcanza a 47 brotes. Se identificó a L. monocytogenes como causante de 13 casos de estos brotes, ocupando así el segundo lugar luego de la salmonelosis.1
La listeriosis es relativamente rara, según datos aportados por la Organización Mundial de la Salud (OMS) se han identificado entre 0,1-10 casos por millón de personas dependiendo el país y la región. Aunque el número de casos es pequeño, la alta tasa de mortalidad (20-30%) la convierte en un importante problema de salud pública.2
La incidencia de listeriosis en Uruguay es de 0,1-0,3% cada 100.000 de habitantes, con un promedio de 3 casos de listeriosis anuales. Puede presentarse esporádicamente, en brotes o en epidemias, por lo que hace imperioso un diagnóstico y tratamiento precoz. Es de notificación obligatoria, integrante del grupo A del Ministerio de Salud Pública (MSP), debiéndose informar de forma inmediata frente a su sospecha.1
La susceptibilidad para padecer la enfermedad es universal, pero es mayor en pacientes con factores de riesgo. La infección por L. monocytogenes puede causar desde una gastroenteritis febril hasta una enfermedad invasiva.3
Se aísla fácilmente de materiales estériles lo que facilita realizar estudios convencionales de tinción y cultivos, así como también puede aislarse a través técnicas de biología molecular como test serológicos y la reacción en cadena de la polimerasa (PCR).
El tratamiento de elección actual consiste en un antibiótico β-lactámicos, habitualmente ampicilina.3
A continuación, se analizará el caso clínico de una listeriosis diseminada en una mujer joven.
Caso clínico
Mujer de 49 años, procedente de Montevideo. Auxiliar de servicio. Mal medio socioeconómico y cultural, alfabetizada, primaria completa. Con antecedentes personales de patología psiquiátrica sin tratamiento. Consultó por cuadro de 15 días de evolución dado por astenia, adinamia, adelgazamiento, anodinia, y clinofilia. En la evolución agregó pérdida de fuerza de hemicuerpo izquierdo, sin alteración de la sensibilidad, desconocía características de instalación y evolución. No presentó cefalea, vómitos, convulsiones o fiebre. Negaba el consumo de sustancias psicoactivas.
Al examen físico se presentaba lúcida, con desnutrición proteico calórica, índice de masa corporal calculado (IMC) 18 kg/m2, apirética. Deshidratada. Anemia clínica con lengua depapilada, ragadies, sin lesiones hemorragíparas en piel y mucosas. Muguet oral, focos sépticos dentarios. No se palpaban adenomegalias en territorios superficiales. En lo neurológico se encontraba bradipsiquica con bradilalia e hipomimia. A nivel de los pares craneanos no presentaba alteraciones. A nivel espinal se destacaba la presencia de hemiparesia de hemicuerpo izquierdo proporcionado con reflejos osteotendinosos abolidos y signo de Babinski a izquierda. Sensibilidad y coordinación no presentaba alteraciones. No tenía rigidez de nuca. El examen cardiovascular tenía un ritmo regular de 72 cpm, sin soplos ni elementos de falla cardíaca. Presión arterial 140/60 mmHg. El examen pleuropulmonar mostraba el murmullo alveolo vesicular conservado. No presentaba alteraciones en el examen de abdomen.
Por presentarse con focalidad neurológica, síndrome motor deficitario en etapa flaxo-espástica y proporcionado, se planteó un Ataque Cerebrovascular (ACV), probable Infarto Lacunar (LACI). La ausencia de factores de riesgo cardiovasculares y la evolución subaguda de la sintomatología obligaron a plantear diagnósticos diferenciales.
Al tratarse de una mujer joven, con importante repercusión general y anemia clínica con elementos sugestivos de ferropenia, y la historia subaguda se planteó como diagnóstico diferencial una Lesión Ocupante de Espacio (LOE).
La presencia de bradilalia con bradipsiquia e hipomimia, como manifestaciones neuropsiquiátricas, pueden explicarse por múltiples causas: la patología psiquiátrica que se desconoce y el evento neurológico que está cursando, en una paciente desnutrida, en la que se desconoce el estado y perfil tiroideo.
La tomografía computada (TC) de cráneo mostró area hipodensa a nivel gangliobasal derecha mal definida sin efecto de masa en probable relación a área de isquemia aguda, imagen lacunar gangliobasal anterior del mismo lado secuelar sin colecciones intra ni extraxiales.
El eletrocardiograma evidenciaba un ritmo sinusal sin alteraciones.
Los estudios de laboratorio mostraban: Hemoglobina 10.7 g/dl, VCM 70 f/l, HCM 24 pg, ADE 16.5%, plaquetas 358.000uL y leucocitosis 11.000uL. Creatininemia 0.4mg/ dl, sodio 125 meq/l, potasio 3.5 mmnol /l. Fosfatasa alcalina (FA) 587 u/l, transaminasa oxalacética (TGO) 64u/l, alanina-aminotransferasa (TGP) 41 u/l, gamma-glutamil transferasa (GGT) 90 u/l, albúmina 2.94 g/dl. Hormona estimulante de la glándula tiroidea (TSH): 1,27 uUL/ml. Proteinograma electroforética: fracción alfa descendida. Sideremia 118 ug/dl, transferrina 231 ug/dl, índice de saturación de transferrina 52%, ferritina 200 ng/ml. El examen de orina presentaba leucocitos 125 ul, resto normal.
Los estudios serológicos para virus de la inmunodeficiencia humana (HIV), virus de hepatitis B (VHB), virus de hepatitis C (VHC) y prueba serológica para sífilis (VDRL) fueron negativos.
A las 24 hs. de ingreso a sala la paciente agregó fiebre, diarrea autolimitada sin elementos anormales y tos catarral. Del examen físico destacamos que se presentaba eupneica, con hipoventilación bibasal y sin taquicardia.
Se planteó un proceso infeccioso subagudo con manifestación neurológica, digestiva, respiratoria y sistémica. En forma más alejada, podría corresponder una complicación infecciosa intercurrente. Se solicitaron para completar los diagnósticos.
Radiografía de tórax que no mostró foco de consolidación, ni derrame pleural.
El relevo bacteriológico encontró: Hemocultivos x 2: Listeria Monocytogenes sensible ampicilina, trimetoprim -sulfametoxazol, e imipenem. Urocultivo sin desarrollo bacteriano.
Toxina clostridium, Coprocultivo y Coproparasitario negativos
Con el hallazgo microbiológico, se realiza diagnóstico de listeriosis invasiva, enfermedad bacteriémica por Listeria Monocytogenes, con manifestaciones multisistémicas y graves.
Se realizó búsqueda de extensión y balance lesional:
-Neurológico
Estudio del Líquido cefalorraquídeo (LCR) constatándose líquido normotenso, glucosa 0,5 g/dl, proteínas 0,38g/l, leucocitos 18,500 uL , mononucleares 85%, polimorfonucleares 15%. No se aislaron virus, hongos, bacterias específicas ni inespecíficas en cultivos bacteriológicos.
Resonancia magnética (RM) de cráneo que muestró múltiples lesiones inflamatorias infecciosas que sugerían el origen piógeno intraxiales infra y supratentoriales tanto ganglios basales como corticales con edema y leve efecto de masa. Figura 1.
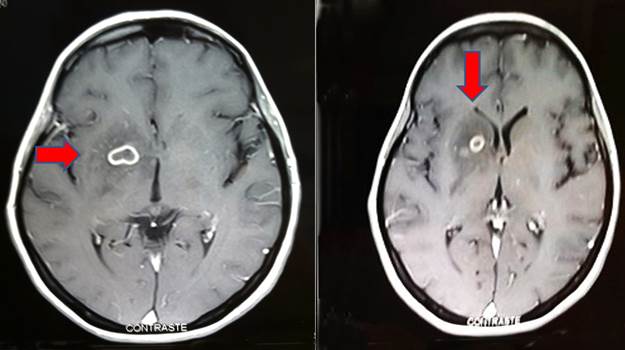
Figura 1: Resonancia magnética cráneo antes del tratamiento. La flecha muestra imagen de abscesos cerebrales con efecto de masa.
-Cardiovascular
Ecocardiograma transtorácico fue negativo para diagnóstico de endocarditis. Derrame pericárdico.
-Abscesos profundos y visceromegalias
TC de tórax abdomen y pelvis mostró a nivel del tórax múltiples nódulos pulmonares bilaterales a predominio periférico y aumento de ganglios en la ventana aortopulmonar, a nivel abdominal en el segmento VII del hígado una imagen compatible con absceso y esplenomegalia, a nivel pélvico aumento del tamaño uterino y en leve contacto con él una tumoración parauterina derecha, dilatación pielocalicial derecha moderada hasta la tumoración y ganglios retroperitoneales latero aórticos, ilíacos e inguinales.
Se realizó RM abdomino- pélvica que confirmó los hallazgos tomográficos y la imagen anexial derecha de características quísticas, por detrás una imagen miomatosa mural de 3 cm no pediculada. Figura 2.
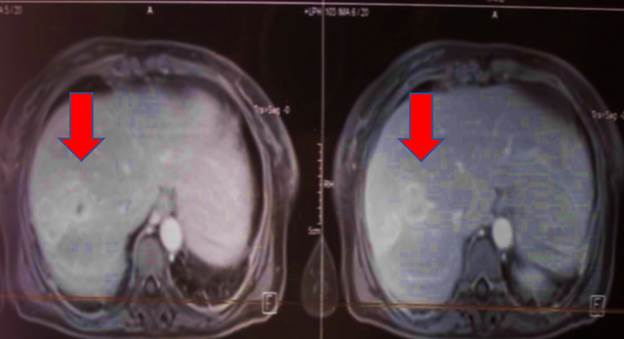
Figura 2: Resonancia magnética de abdomen antes del tratamiento. La flecha indica imagen de abscesos hepáticos.
La determinación de hormona gonadotropina coriónica humana fracción beta (BHCG) fue negativo y los marcadores tumorales CA 125: 30 u/ml, CA19-9: 25 u/ml y CEA: 0.8mg/ml estaban en rangos normales.
Para completar la valoración se realizó mamografía, fibrogastroscopía, fibrocolonoscopía y fibrobroncoscopía que no presentaban alteraciones. El lavado bronquial no mostró desarrollo de gérmenes El mielograma y biopsia de médula ósea descartó enfermedad neoplásica.
Se realizó tratamiento con Gentamicina a dosis de 240 mg /día i/v por 2 semanas asociado a Ampicilina 18 g / día i/v por 4 semanas, continuando con vía oral (v/o) hasta completar 6 semanas.
Se realizó la notificación al Ministerio de Salud Pública (MSP) ya que listeriosis integra el grupo de enfermedades del grupo A. Asimismo se dio aviso que re-interrogada la paciente sobre los factores de riesgo alimentarios para infección por listeria, se identificó que había concurrido a comedor social semanas previas a la consulta.
La paciente evolucionó favorablemente con el tratamiento instaurado, en apirexia y con franca mejoría clínica y humoral. Los hemocultivos seriados de control fueron estériles. La TC tórax de alta resolución mostró disminución de los nódulos pulmonares, la RM cráneo y abdomen disminución del tamaño de los abscesos encefálicos y hepáticos. Figura 3y4.
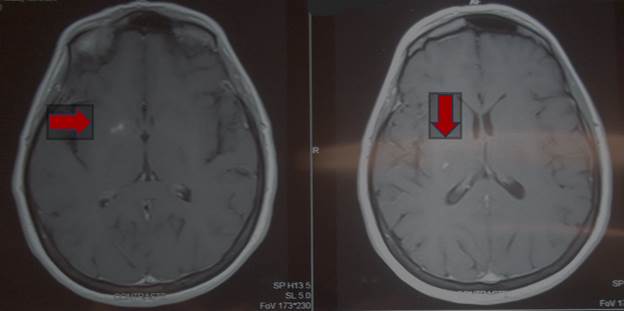
Figura 3: Resonancia magnética cráneo post-tratamiento. La flecha muestra disminución tamaño abscesos cerebral.
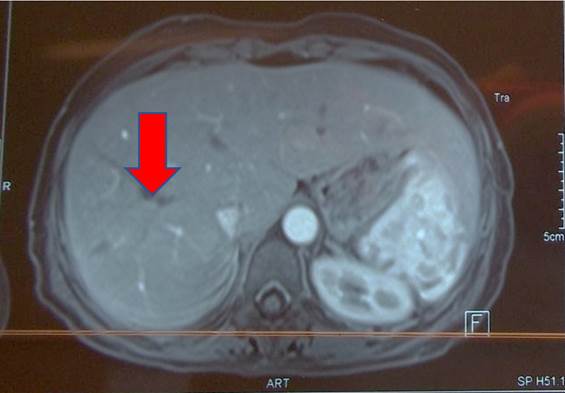
Figura 4: Resonancia magnética de abdomen post-tratamiento. La flecha indica donde estaba localizada la imagen del absceso hepático ya resuelto.
Al alta la paciente no continuó seguimiento médico ni concurrió a las consultas ginecológicas.
Discusión
La listeriosis es una enfermedad potencialmente grave causada por Listeria, bacteria intracelular gram positiva. Existen 6 especies de Listeria, siendo solo la L. monocytogenes patógeno para el ser humano.4-6
La vía de trasmisión más frecuente es la oral a través de alimentos. No se ha documentado la infección persona a persona, excepto la causada en los recién nacidos que se produce, a través de la placenta o del canal del parto infectado. 3
Se describen como factores de riesgo para contraer la infección por L. monocytogenes: pertenecer a los extremos de la vida, embarazadas, inmunodepresión celular, VIH-SIDA, enfermedades oncológicas sólidas o hematológicas, trasplantados, tratados con corticoides y/o antagonistas del factor de necrosis tumoral, hemocromatosis, insuficiencia renal avanzada, diabetes mellitus y enfermedades autoinmunes.3,4
Clínicamente se manifiesta con un cuadro de evolución subaguda, como en el caso analizado. El periodo de incubación es muy variable según la forma clínica y el estado inmunitario del huésped. Se puede presentar como listeriosis no invasiva o listeriosis invasiva.7) La primera puede cursar asintomática o como una gastroenterocolitis febril en pacientes inmunocompetentes. 7 En la segunda, las manifestaciones más frecuentes son la bacteriemia (muchas veces sin foco evidente), la infección del sistema nervioso central (SNC) o listeriosis materno fetal. La endocarditis, neumonía, osteomielitis, conjuntivitis o compromiso cutáneo son presentaciones menos frecuentes.8,9
El caso analizado se presentó como un cuadro grave evidenciado por la presencia de bacteriemia con compromiso encefálico, hepático y pulmonar, en un huésped con factores de riesgo como la desnutrición y una probable patología oncológica ginecológica.
La presentación clínica con abscesos hepáticos y pulmonares es rara, forman parte del 5 a 10 % de los casos notificados como manifestaciones invasivas no habituales.10 En el análisis realizado por Schilling y cols se destaca la afección hepática a forma de abscesos únicos o múltiples, hepatitis aguda y ganulomatosa, con gran porcentaje de concomitancia de afectación cerebral (frecuentemente meningitis o abscesos) de forma similar al caso analizado. 11,12
La sepsis por L. monocytogenes generalmente es fulminante. Los retrasos diagnósticos o los tratamientos empíricos sin acción sobre el microorganismo, explicarían la alta mortalidad de este cuadro.13 La infección del SNC, con una mortalidad de 17-51%, puede manifestarse como romboencefalitis, meningitis o meningoencefalitis. El caso discutido presentaba compromiso neurológico supra e infratentorial, con abscesos, forma poco frecuente de presentación. Beamonte y cols., realizaron un estudio retrospectivo, con la revisión sistemática de casos de en un periodo de observación de 15 años (2003-2018), identificándose 41 pacientes con listeriosis invasiva con compromiso cerebral y sólo un 4.6 % de estos se presentaron con abscesos cerebrales. Similares porcentajes se identificaron en el estudio retrospectivo de casos realizado por Sedano y cols. en un periodo de observación de dos décadas (1991 -2012).14,15. A pesar de la baja prevalencia este tipo de presentación clínica tiene una elevada mortalidad. La buena evolución del caso analizado y la sobrevida sin secuelas neurológicas, son consecuencia del elevado índice de sospecha clínica y la alta rentabilidad de los hemocultivos que permitieron iniciar el tratamiento dirigido de forma precoz.16
El diagnóstico se realiza a través del aislamiento por técnicas convencionales de tinción y cultivo de L. monocytogenes en una muestra procedente de una localización anatómica normalmente estéril (sangre, líquido cefalorraquídeo, líquido pleural, peritoneal, pericárdico, articular), reflejando una infección invasiva.3,4,17
En el estudio del LCR puede observarse aumento de polimorfonucleares o mononucleares en las formas subagudas de neurolisteriosis. La concentración de proteínas está aumentada en la mayoría de los casos y en un 50% hay hipoglucoraquia, siendo esto de peor pronóstico. La tinción de gram en el LCR tiene un bajo rendimiento (40%). El porcentaje de aislamiento microbiológico es mayor en los cultivos del LCR y hemocultivos, con tiempos de crecimiento de 3-4 días, por lo tanto, en las fases iniciales del cuadro clínico de meningitis a listeria el diagnóstico final puede ser dificultoso. La realización de PCR en tiempo real en LCR, constituye una herramienta útil de detección precoz. La RM con contraste puede ayudar a detectar lesiones cerebrales y descartar otras entidades con las que debe realizarse diagnóstico diferencial.18
El test serológico (aglutinación lenta y rápida, fijación de complemento) por detección de anticuerpos antilisterolisisna O, tienen baja sensibilidad en la enfermedad aguda no invasiva. Se utilizan durante brotes alimentarios. 4
El tratamiento, así como su duración es variable, en función de los diferentes cuadros clínicos y el estado inmunitario del paciente. No hay estudios prospectivos y controlados que establezcan el mejor tratamiento antibiótico. Los antibióticos de elección son los β lactámicos, dentro de estos la ampicilina por su acción bacteriostática, en monoterapia o en combinación con aminoglucósidos (gentamicina).19,20) En caso de alergia a betalactámicos se utilizan alternativas como trimetoprim/ sulfametoxazol, vancomicina, e incluso linezolid que son bactericidas. 19,20
En el caso de enfermedad invasiva es importante comenzar el tratamiento tan pronto como sea posible, debido a la gravedad de la enfermedad y la alta mortalidad asociada.3) En el caso analizado, se realizó tratamiento combinado con un βlactámicos y gentamicina de forma sinérgica y prolongada por 6 semanas.
La resistencia no parece ser un problema en el tratamiento de la listeriosis, aunque existen cepas resistentes a cotrimoxazol, tetraciclinas, carbapenémicos y gentamicina.
Para evitar brotes frente a casos esporádicos, y a los pacientes con factores de riesgo para sufrir infecciones por L. monocytogenes se deberán realizar recomendaciones de higiene, manipulación y elaboración de los alimentos de forma de asegurar su inocuidad. Se realizará hincapié en el lavado de manos frecuente, mantener la máxima higiene de utensilios y superficies para la preparación de alimentos. Evitar el consumo de alimentos crudos, o poco cocidos de origen animal, leche o derivados lácteos no pasteurizados, así como quesos poco fermentados, embutidos y productos cárnicos listos para comer y pescados ahumados.3
En enfermos inmunodeprimidos, el uso del antibiótico cotrimoxazol ha reducido la incidencia de listeriosis.3,4
Conclusiones
Analizamos el caso de una mujer joven que se presenta con manifestaciones neuropsiquiátricas en contexto febril en el que se llegó al diagnóstico de listeriosis diseminada a través del relevo microbiológico. Tratándose de una enfermedad grave, versátil, infrecuente y con alta morbimortalidad, cuyo balance lesional evidenciaba compromiso multisistémico con abscesos múltiples.
Se destaca la importancia de contar con una alta sospecha clínica y realizar una exhaustiva búsqueda microbiológica, para cambiar la evolución y el pronóstico de esta enfermedad. Es imperioso conceptualizar esta enfermedad como prevenible y evitable, para reforzar estrategias de prevención.















