Introducción
La insuficiencia cardíaca (IC) es una enfermedad con alta prevalencia, morbimortalidad, hospitalización y elevados costos, representando un gran problema de salud pública a nivel mundial.
Los esfuerzos por abatir estos desafíos son múltiples, con una búsqueda permanente de nuevas estrategias terapéuticas.
Es frecuente que los pacientes con IC asocien múltiples comorbilidades, las que deben ser correctamente diagnosticadas, evaluadas y tratadas como parte del abordaje holístico de esta enfermedad, dentro de las que se destaca la diabetes mellitus tipo 2 (DM2) (1. Se estima que la prevalencia de DM2 en pacientes con IC es del 10 al 47%, siendo cuatro veces mayor en comparación con pacientes sin IC, y es todavía más alta en mayores de 60 años (2,3.
La DM2 es un factor de riesgo “per se” para IC, el mal control glucémico se asocia con mayor riesgo de desarrollar IC. Por cada aumento del 1% de la hemoglobina glicosilada (HbA1c), el riesgo de IC incrementa entre 8 y 36% (2,3. Los pacientes con IC que asocian DM2, tienen 75% más riesgo de hospitalización y mortalidad 4. A la luz de estos hallazgos se ha modificado el paradigma de estas patologías considerándose a ambas como enfermedades cardio-metabólicas 5, que comparten procesos fisiopatológicos y que se comportan de manera bidireccional, es decir la mala evolución de una de ellas puede afectar a la otra.
Al ser consideradas como patologías asociadas, se deben abordar de manera conjunta, por lo que a la hora de elegir un hipoglucemiante se debe considerar que el mismo tenga un efecto beneficioso o por lo menos neutro a nivel cardiovascular.
Desde el 2008, la FDA (Food and Drug Administration) 6 ha enfatizado que todo nuevo hipoglucemiante debería tener un efecto al menos neutro o beneficioso a nivel cardiovascular. Los estudios EMPAREG 7, CANVAS 8, DAPA-HF 9 con inhibidores del cotransportador Sodio Glucosa tipo 2 (iSGLT-2) Empagliflozina, Canagliflozina, Dapagliflozina, respectivamente, demostraron beneficio a nivel cardiovascular, disminución de internaciones y mortalidad por IC en diabéticos. Es de destacar que en estudios con otros hipoglucemiantes no se ha demostrado el descenso de hospitalizaciones por IC 10,11.
No se cuenta con estudios regionales ni nacionales sobre el efecto de estos nuevos fármacos en pacientes con IC, por lo que el objetivo de este trabajo es describir la experiencia en “vida real” de la empagliflozina en cuanto tolerabilidad y efectividad en pacientes DM2 con IC con fracción de eyección reducida (ICFEr).
Metodología
Estudio descriptivo, longitudinal y prospectivo; de pacientes con DM2 e ICFEr asistidos de forma ambulatoria en una Unidad Multidisciplinaria de IC (UMIC), en el período comprendido entre julio 2019 a abril 2021.
Criterios de inclusión: menores de 81 años, DM en tratamiento con hipoglucemiantes orales, con HbA1c mayor a 7%, con índice masa corporal (IMC) mayor a 25 kg/m2
Criterios de ingreso a UMIC: mayores de 18 años, IC con disfunción sistólica con fracción de eyección del ventrículo izquierdo menor a 40% por ecocardiograma de cualquier etiología (isquémica o no isquémica)
Criterios de exclusión: DM2 insulinorequirente, Filtrado glomerular calculado por CKD-EPI menor de 30 ml/min/m2, antecedente de cetoacidosis diabética, infecciones urinarias recurrentes, arteriopatía oclusiva severa de miembros inferiores (perímetro de marcha menor a 100 metros por presencia de claudicación intermitente, antecedente de amputación de causa ateromatosa)
Se realizó una valoración inicial y solicitud de paraclínica: hemograma, glucemia de ayunas, función renal, ionograma, HbA1c y NTpro-BNP (propéptido natriurético cerebral N-terminal). Con resultados de analítica a los 15 días, si cumplían criterios de inclusión se iniciaba la empagliflozina.
Se comenzó la titulación con empagliflozina a dosis de 10 mg vía oral al día por 4 semanas. Cada entrega del fármaco se realizó bajo certificado de entrega firmado por el paciente. A los pacientes que recibían metformina como único hipoglucemiante oral se le adicionó empagliflozina sin suspender la misma. A los que tenían otro hipoglucemiante además de la metformina, se suspendió el mismo y se adicionó empagliflozina.
La información se recolectó en planillas con las siguientes variables: clínicas (peso, IMC, perímetro abdominal, presión arterial, clase funcional (CF) de la NYHA (New York Heart Association), uso de diuréticos, internaciones previas por IC y durante el estudio), así como variables paraclínicas para evaluar el polo metabólico (glucemia de ayunas y HbA1c), el medio interno (función renal y ionograma) y el cardiovascular (NTpro-BNP y ecocardiograma realizado por el equipo de ecocardiografía de UMIC).
Los seguimientos se realizaron de forma clínica y paraclínica después de iniciada la empagliflozina: a los 15 días, al mes y luego trimestral hasta completar un año.
En cada control se interrogó la presencia de efectos secundarios o eventos adversos del medicamento: hipotensión sintomática, deterioro de la función renal, reacciones de hipersensibilidad, síntomas urinarios y genitales. Con todo esto se definió la suspensión o aumento de la dosis de la empagliflozina a 25 mg vía oral/día, siendo esta la dosis óptima.
Análisis estadístico: Los datos se transcribieron a hoja de cálculo de excel para su almacenamiento y posterior procesamiento. La descripción de los datos cualitativos se presenta en tablas y gráficos de frecuencia. Las variables continuas se describen como medianas y rangos intercuartílicos (RIQ). El estudio de diferencias en el tiempo para variables continuas se realiza con test de Friedman para medidas repetidas en el mismo grupo de individuos. La diferencia entre dos tiempos para la misma población de pacientes se realizó con test de Wilcoxon. Dado el bajo número de pacientes incluido y la disminución en el tiempo del “n” a estudiar se optó por métodos no paramétricos para el análisis. El nivel de significación corresponde a alfa 0,05. Se utilizó software STATA v.12.0 para el análisis
El proyecto fue aprobado por el Comité de Ética médica del Hospital de Clínicas “Dr Manuel Quintela”. Todos los pacientes incluídos firmaron aceptación de participación a través de un consentimiento informado
Resultados
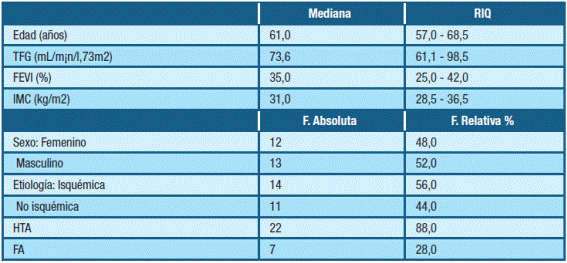
Se incluyeron 25 pacientes. En la Tabla 1, se describen las características generales de la población.
Tabla 1: Características de la población. Abreviaturas- TFG: Tasa de filtrado glomerular. FEVI: Fracción de eyección Ventrículo Izquierdo. RIQ.: Rango Intercuartílico. F.: Frecuencia. HTA: Hipertensión arterial. FA: Fibrilación auricular. IMC: índice de masa corporal
En 13/25 (FR 0.52) se logró la dosis objetivo de 25 mg de empagliflozina en el primer mes de tratamiento.
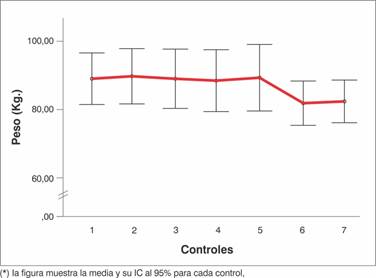
En la Gráfica 1 se presenta la evolución del peso corporal en cada control. Se estimó una mediana de disminución del peso entre el primer y último control de 3 kg (RIQ de 1,2 - 9 kg), estableciéndose una diferencia estadísticamente significativa (p=0,041).
En relación con el perímetro abdominal, se estimó una mediana de disminución entre el primer y último control de 2 cm (RIQ de -1 - 4,5 cm), estableciéndose una diferencia estadísticamente significativa (p=0,044).
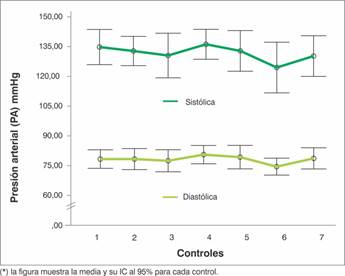
El estado hemodinámico se valoró con la presión arterial (PA). No se observó una diferencia estadísticamente significativa entre el primer y el último control tanto en las cifras de PA sistólica (p=0,609) como diastólica (p=0,745) Gráfico 2.
Durante el estudio se observó la siguiente distribución en cuanto a la clase funcional de los pacientes: CF I: 0.24; II: 0.64; y III: 0.12, se evidenció que la mayoría de los pacientes se mantuvo en clase funcional II durante el período de estudio.
Del total de pacientes, 16/25 (FR 0.64) se les suspendió el furosemide al iniciar la empagliflozina. En el gráfico 3 se observa la variación de las dosis de furosemide.
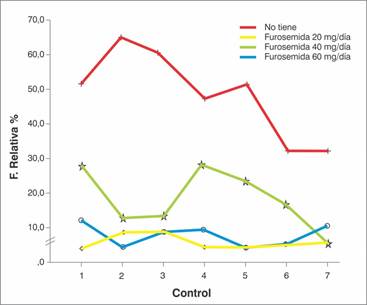
Gráfico 3: Variación de dosis de Furosemide (mg/día) recibidas por los pacientes en la evolución. Con el concepto de “No tiene” se hace referencia a que se suspendió el furosemide con el inicio de la empagliflozina
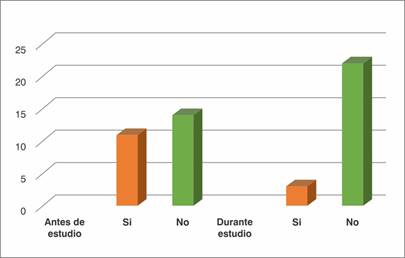
Previo al ingreso a este estudio, 11/25 (FR 0.44) de los pacientes habían requerido hospitalización por descompensación de la IC en el último año. De estos, 5/25 (FR 0,2) tenía una única hospitalización, 3/25 (FR 0.12) dos hospitalizaciones, 2/25 (FR 0,08) tres internaciones y 1/25 (FR 0,04) tenían antecedentes de cuatro hospitalizaciones.
Durante el estudio solo 3/25 (FR 0.12) pacientes requirieron hospitalización, siendo los motivos de ingreso en uno de ellos accidente cerebrovascular isquémico, en el segundo paciente glioma multiforme y en el tercer paciente insuficiencia renal crónica agudizada con IC global descompensada. Se observó una disminución de las internaciones por insuficiencia cardíaca en el 32%, siendo estadísticamente significativa en la proporción de pacientes con hospitalización (p=0,0129) Gráfica 4.
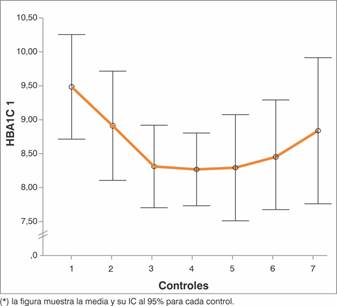
Del análisis de las variables metabólicas, con las cifras de glucemia de ayunas (mg/dl), existió una mediana de disminución de 9,5 mg/dl entre el primer y último control, (RIQ de -11,3 - 2,8), no encontrándose una diferencia estadísticamente significativa (p=0,432). En relación con la HbA1c, existió una mediana de disminución entre el primer y último control de 0,9%, (RIQ de -0,3 - 1,1) no encontrándose una diferencia significativa (p=0,123) Gráfica 5.
Se analizó el medio interno con la determinación de creatinina, sodio y potasio. Con respecto a los valores de creatinina existió una mediana de aumento entre el primer y último control de 0,09 mg/dl, (RIQ de -1,5; -0,08), no encontrándose una diferencia estadísticamente significativa entre cifras (p=0,238). En cuanto al nivel plasmático de sodio, existió una mediana de disminución de 2,0 mEq/l entre el primer y último control (RIQ de 1,0 - 2,0), sin una diferencia estadísticamente significativa (p=0,538). Respecto a la determinación del potasio en sangre se observó el mismo comportamiento que con el nivel plasmático de sodio (p=0,798).
En la valoración de los biomarcadores cardiovasculares, el NTproBNP presentó una mediana de disminución de 192pg/dl (RIQ de 1,2 - 105,5) de los valores entre el primer y último control, no encontrándose una diferencia significativa (p=0,301).
Se realizó ecocardiograma de control en 21/25 pacientes (FR 0.84) con una fracción de eyección del ventrículo izquierdo (FEVI) mediana de 0.39 (RIQ de 27,0 - 45,8). No se establecieron diferencias significativas con la FEVI de inicio del estudio (p=0,089).
En el estudio se observó la presencia de eventos adversos en 5/25 pacientes (FR 0.20). Estos eventos fueron infección urinaria baja no complicada en 3/25 (FR 0.12) pacientes y en 2/25 (FR 0.08) pacientes hipotensión asintomática; solo un paciente (FR 0.04) requirió suspensión de la empagliflozina (presentó 2 episodios de infección urinaria).
Discusión
Este ensayo de “vida real” evidenció una adecuada tolerabilidad a la empagliflozina.
Se observó un descenso de peso y del perímetro abdominal de los pacientes, con una relación estadísticamente significativa, similar al descrito en estudios internacionales (7,12.
En cuanto a los efectos cardiovasculares, no se evidenció una variación significativa de la clase funcional de la NYHA, ni de la presión arterial. Esto difiere de diversos ensayos clínicos internacionales que han mostrado una reducción de la presión arterial cercana a 3-5 mmHg de la PA sistólica y 2-3 mmHg de la PA diastólica 7,12. La poca variación de la CF de la NYHA se podría explicar en parte, porque se trata de una población con un seguimiento ambulatorio estricto que en su gran mayoría están en CFNYHA I-II y en seguimiento por un equipo de médicos expertos en IC. Sin embargo, cabe resaltar que en nuestro estudio hubo descenso y hasta suspensión de los diuréticos de asa, y considerando su gran efecto hipotensor; esto podría explicar la escasa variación de la presión arterial analizada.
Se observó una reducción de la hospitalización por descompensación de la IC en la mayoría de los pacientes, resultado que es acorde con la literatura internacional 7,12. Existen distintos ensayos clínicos que han marcado este hecho tan relevante para los pacientes con IC, el EMPAREG 7, evidenció una disminución en ingresos hospitalarios en un 33%; el EMPEROR REDUCED TRIAL 13, describió una disminución del 25% y en el caso de nuestro estudio tuvimos una reducción del 32%, lo que podría significar un impacto positivo en el uso de este fármaco para esta población.
En cuanto a las variables metabólicas, el descenso de la glucemia de ayunas y de la HbA1c fue de 9,5 mg/dl y 0.9% respectivamente. Si bien no son valores estadísticamente significativos, este hecho es esperable en este grupo de fármacos ya que tienen múltiples propiedades cardiometabólicas que van más allá del efecto exclusivamente hipoglucemiante 7,12.
Se presentaron efectos adversos leves que no motivaron una suspensión del fármaco excepto en un solo paciente, similares a los observados en EMPAREG 7.
Es de destacar que se trata de un primer estudio nacional con iSGLT2 en pacientes diabéticos con ICFEr, siendo hoy de primera línea en el tratamiento de estos pacientes según las últimas guías 2021 de IC. La principal debilidad fue el bajo número de pacientes y la ausencia de un grupo control. Por otro lado, el estudio sigue en curso y se continuará con el reclutamiento y seguimiento de pacientes. Si bien la pandemia por COVID19 fue una limitación importante, se aseguró un control y acceso a la medicación adecuado 14.