Introducción
Los schwannomas vestibulares (SV), comúnmente denominados neurinomas del acústico, surgen de las células de Schwann de la rama vestibular del octavo nervio craneal (nervio acústico), son tumores cerebrales benignos de crecimiento lento que afectan la calidad de vida del paciente 1.
La incidencia de SV ha ido en aumento en los últimos años y se aproxima a 20 casos por millón habitantes por año, debido a factores como, una mayor conciencia entre los médicos sobre el diagnóstico de SV, un mayor acceso a tomografía computada y resonancia nuclear magnética, y mayores pruebas de diagnóstico en pacientes sintomáticos. Representan el 80-90% de los tumores del ángulo pontocerebeloso. El pico de incidencia es en la quinta década de la vida, y presentan igual proporción en hombres y mujeres 2.
El SV unilateral es la forma más común de presentación, hasta un 95% de los casos. Se asocian en pacientes jóvenes a la mutación del gen neurofibromatosis 2 (NF2), presentando un alto riesgo de desarrollar afección bilateral. Además, estos pacientes tienen un mayor riesgo de desarrollar otros tumores del sistema nervioso y de transformación maligna 3.
En los SV de reciente diagnóstico, dependiendo de su tamaño, sintomatología, relación con tronco encefálico, terreno y edad del paciente, se pueden plantear varias posibles conductas que van desde el seguimiento imagenológico (en SV chicos, asintomáticos o pacientes con un muy mal terreno) hasta la cirugía, siendo la radiocirugía estereotáctica (RC) una opción de tratamiento en casos seleccionados.
La RC consiste en la administración precisa de una dosis de radiación terapéuticamente efectiva, en una sola sesión, a un objetivo definido por imágenes 4.
Las indicaciones de RC incluyen SV recientemente diagnosticados en pacientes no candidatos a resección quirúrgica o que no optan por la cirugía, SV residuales después de cirugía y SV recurrentes. Los pacientes deben presentarse sin compresión sintomática del tronco encefálico (Koos igual o menor a 3), y el tamaño del tumor debe ser inferior a 3 cm de diámetro 5.
La RC es una técnica segura y con alto control tumoral, Kondziolka et al. en un seguimiento a largo plazo de 162 pacientes tratados con SRS con una dosis marginal tumoral de 16 Gy, reporta una tasa de control tumoral del 98 %, con una función facial conservada en el 79% (House-Brackmann G1), y sin cambios en capacidad auditiva en un 51%. 6 Dado el alto control obtenido con esta técnica, en los años subsiguientes se estudiaron nuevas dosis para obtener un mejor balance entre control tumoral y efectos secundarios. Chopra et al. reportan en una serie de 216 pacientes tratados con SRS con una dosis marginal tumoral de 12 a 13 Gy el mismo control tumoral (98.3%), mejorando las cifras de preservación auditiva (78,6%), y preservación funcional del VII par (100%), estableciéndose hasta el día de hoy como las dosis estándar para RC fracción única en SV 7,8.
El objetivo de esta publicación es presentar el primer caso de SV tratado con RC en el medio público en Uruguay, y hacer una breve revisión del tema.
Caso Clínico
Paciente de sexo femenino, de 67 años de edad, con antecedentes personales de cirugía por tumor del ángulo ponto cerebeloso izquierdo hace 18 años. Se desconoce anatomía patológica. Sordera izquierda secuelar. Presenta hipoacusia en oído derecho y vértigo paroxístico postural. Se solicita resonancia nuclear magnética (RNM) de cráneo que reporta proceso expansivo del ángulo ponto cerebeloso derecho de 15 mm de eje mayor, con una porción cisternal de 8 mm y el resto intracanalicular. No ejerce efecto de masa. Figura 1. Diagnóstico imagenológico de Schwannoma vestibular derecho grado 2 por la clasificación de Koos. Tabla 1.
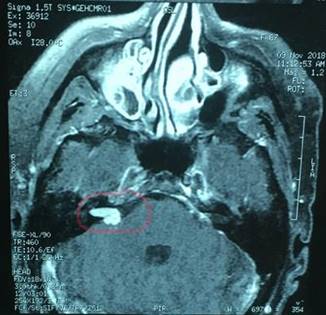
Figura 1: RNM secuencia T1 con Gadolineo. Se observa Schwannoma Vestibular Derecho con componente intra y extracanalicular (círculo rojo).
La paciente llega a nuestra consulta buscando una técnica que pueda controlar el tumor y que le permita mantener audición ya que presenta cofosis en su oído izquierdo. Dadas las características de la lesión se plantea RC fracción única.
a) Técnica - RC fracción única
La paciente fue inmovilizada con un marco estereotáctico con sistema de fiduciales radiolúcidos referenciales lo que permite localizar un objetivo en los tres planos del espacio. Se realizó tomografía computada de cortes finos con contraste para la identificación de la lesión. Figura 2

Figura 2: Realización de Tomografia de Planificacion luego de colocación de Marco Esteretactico con Fiduciales.
Las imágenes se ingresaron en formato DICOM a un sistema de planificación TPS (por sus siglas en inglés Treatment Planning System), MIRS versión 5.2, para delimitar los volúmenes objetivos y seleccionar la entrada y trayectoria de los haces de fotones de 6 MegaVoltios.
El volumen tumoral blanco GTV (de sus siglas en inglés Gross Tumor Volume) debe definirse como el realce tumoral del contraste en las imágenes de resonancia magnética ponderada en T1 o en tomografía computada. No agregamos margen al GTV para conformar el volumen blanco de planificación PTV (por sus siglas en inglés Planning Target Volumen), volumen que contempla un posible error geográfico, ya que el marco estereotáctico tiene una precisión submilimétrica. Este punto es debatible se puede agregar un margen de 1mm como PTV. 9
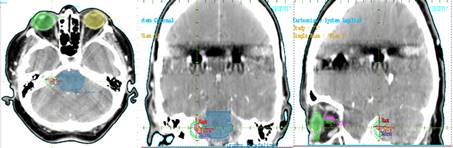
Para la delimitación del GTV puede realizarse fusión de la resonancia magnética de diagnóstico con la tomografía de planificación si el planificador cuenta con dicha herramienta. Se contornearon los órganos en riesgo OARs (por sus siglas en inglés organs at risk) que deben ser preservados de las curvas de dosis altas que puedan generar daño a su función. Para nuestro caso los OARs fueron: globos oculares, cristalinos, nervios ópticos, quiasma óptico, hipófisis, cóclea, tronco encefálico.
Se realizó una técnica con isocentro único con 6 arcos no coplanares con colimación del haz con Sistema de Conos. Se seleccionaron conos de 18 mm. El procedimiento se realizó en un Acelerador Lineal Varian Clinac 600 Figura 3
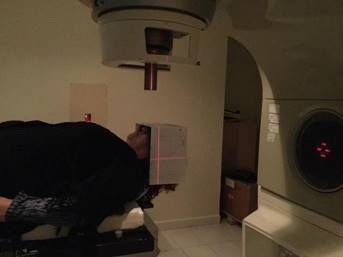
Figura 3: Posicionamiento y confirmacion de coordenadas en marco de referencia. Acelerador Lineal Clinac 600. Cabezal con Sistema de Conos para colimacion del haz.
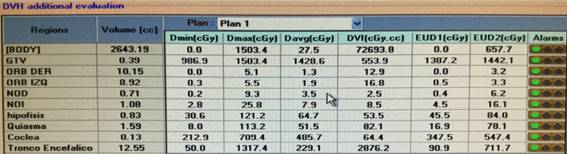
La lesión fue cubierta por la curva de isodosis de 80% normalizada en 12 Gy. Se obtuvieron puntos de máxima dosis de 15,03 Gy dentro del GTV y la lesión recibió un promedio de 14,28 Gy; la cóclea, principal OAR, recibió una dosis máxima de 7,09 GY. Figura 4.
Estos parámetros son estudiados en el histograma dosis volumen (DVH por sus siglas en inglés Dose-Volume Histogram) Figura 5.
b) Resultado
El seguimiento de la paciente fue clínico e imagenológico. Se realizaron RNM de cráneo cada 6 meses luego de RC. Figura 6. Nótese en la primera y segunda RM se observa la lesión con centro hipodenso en relación a los cambios pos RC. El tamaño tumoral se ha mantenido incambiado en los estudios realizados.
Realizamos audiograma de control a los 2 años de la radiocirugía el cual demuestra que la agudeza auditiva del oído derecho se mantiene exactamente igual (hipoacusia moderada), presentado la paciente un deterioro en los valores de la logo-audiometría (discriminación de la palabra).
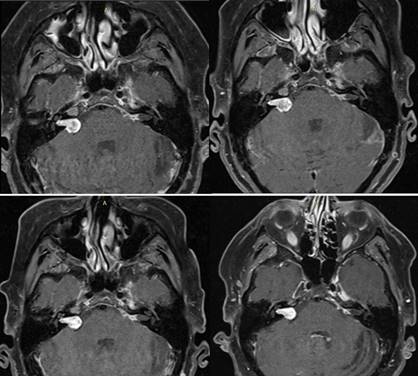
Figura 6: Secuencia cronológica de controles con RNM pos RC. Se pueden observar los cortes axiales en la secuencia T1 con contraste. De izquierda a derecha y de arriba abajo octubre 2019, marzo 2020, octubre 2020 y abril 2021.
La paciente mantiene elementos de síndrome vestibular como inestabilidad en la marcha con tendencia a la latero-pulsión a derecha, de leve intensidad, que no afecta las tareas diarias. Mantiene una función completamente conservada del nervio facial derecho.
Discusión
Los SV son tumores benignos, de lento crecimiento, que se originan en las células de Schwann de la rama vestibular del octavo par craneano. Son los tumores más frecuentes de la región anatómica denominada ángulo ponto cerebeloso (APC), tienen característicamente una porción intracanalicular, una de las principales características que los diferencian de los meningiomas, segundos tumores en frecuencia del APC.
Las opciones terapéuticas para estos tumores son, la observación y seguimiento, la microcirugía, y/o la radiación.
La observacion y seguimiento puede ser planteada en tumores pequeños, grados 1 o 2 de la clasificacion de Koos y asintomáticos. En tumores sintomaticos o en los cuales se ha documentado un crecimiento sostenido, las terapias intervencionistas pueden ser planteadas. En este escenario, en tumores que no compriman o desplacen el tronco encefálico grados 1, 2, 3 de la clasificación de Koos, se puede realizar un abordaje microquirúrgico o radiante. En los tumores grandes que desplazan o comprimen tronco encefálico y/o pares craneanos, la microcirugía es mandatoria. En tumores gigantes donde la reseccion completa puede determinar grandes riesgos de secuelas auditivas o lesion del nervio facial, se puede realizar un tratamiento combinado de microcirugía para disminuir volumen tumoral y decomprimir estructuras, y luego completar el tratamiento al tumor remanente con radioterapia.
En nuestro caso, si bien no tenemos confirmación anatomopatológica del tumor del ángulo ponto cerebeloso izquierdo tratado hace años, considerando la edad de resección y la ubicación del tumor, sospechamos pueda haberse tratado de un SV que, sumado a éste, haría a la paciente portadora de SV bilaterales, situación que debe hacer sospechar la posibilidad de una neurofibromatosis tipo 2, aunque esto no es patognomónico, y no contamos con historia familiar de la enfermedad.
Como se analizó previamente las característias del tumor hacian plausible el abordaje con radiocirugia fraccion única o microcirugía. En este caso como la paciente presenta una acusia secuelar al tratamiento quirúrgico, optó por el tratamiento radiante.
Los enfoques de radioterapia que se han utilizado en los SV incluyen radiocirugía estereotáctica fracción única (RC), más recientemente la Radiocirugia esterotáctica fraccionada (RTF), la radioterapia externa de fraccionamiento convencional (RTE) y radioterapia con haz de protones (RTP). No hay ensayos prospectivos que comparen estos diferentes esquemas de tratamiento radiante, por lo tanto, la elección se basa en las características del paciente, la disponibilidad de la técnica y la experiencia del centro.
Para la RC, una dosis de 12-13 Gy presenta una tasa de control tumoral esperada > al 90% 10. Según reporte de estudios retrospectivos entre el 50-60% de los casos tratados con RC presentan disminución del tamaño tumoral, aproximadamente el 30% estabilidad y el resto pueden presentar aumento en el tamaño. En este último caso el aumento promedio son 3 mm, asociado a una necrosis central, lo que no se considera fracaso terapéutico, pues este incremento es en la mayoría de casos transitorio con posterior estabilidad e incluso regresión en 1-2 años luego de la SRS. Por lo tanto solo después de este plazo y teniendo un crecimiento continuo o cambios sintomáticos ostensibles, podría plantearse una microcirugia. 11
Los SV dentro del contexto de una NF2 son de mayor agresividad lo que puede afectar la efectividad de la técnica con respecto a los resultados en SV esporádicos. 12 En nuestro caso la paciente presenta una estabilidad lesional a 2 años, según imágenes de RNM como se observó en la Figura 6.
Si bien la RC es un tratamiento seguro y de poca morbilidad, la función auditiva pre-tratamiento, el tamaño tumoral, la dosis a la cóclea y el contacto con el tronco encefálico, son variables asociadas a la declinación auditiva posterior a la RC. Aunque la toxicidad del nervio facial y trigémino con dosis de 12 Gy son bajas, 1.5% y 1.6%, respectivamente, la hipoacusia es un punto importante.13 Alrededor de un 40% de los pacientes presentan pérdida de la audición dentro de los 2 años posteriores a la radioterapia.14-16) Sin embargo, en pacientes bajo estrategia de “observación y espera” también se evidencia pérdida de audición, lo que hace pensar que este deterioro funcional observado después de la SRS pueda ser también resultado de los tumores que surgen del nervio vestibulococlear, y no directamente efectos adversos de la radiación. 16. En cuanto a la dosis umbral de la cóclea se requieren datos más robustos, se sugiere calcular los volúmenes de 4, 6 y 8 Gy, 9 en la mayoría de los estudios la dosis sugerida está entre 4-5.33 Gy, pero Jacob et al. en el seguimiento de 105 pacientes no encontraron una asociación estadísticamente significativa con este parámetro 17. La radiocirugía estereotáctica fraccionada presenta mayores tasas de preservación auditiva y está indicada también en SV de mayor tamaño. 18
Lo que se considera prudente es no disminuir la dosis en el objetivo lo cual podría comprometer el control tumoral. La revisión hecha por Linskey, sugiere que la toxicidad en el VCN (núcleo coclear ventral), asociado a dosis >9 Gy, conduce preferentemente a una pérdida auditiva de frecuencias bajas, mientras que la toxicidad coclear a una pérdida principalmente de frecuencias auditivas altas. 19,20
Conclusiones
La RC es una técnica eficaz y segura, en pacientes seleccionados. Obtiene tasas de control tumoral superiores al 90% con una dosis fracción de 12 Gy con toxicidades aceptables. Creemos de interés para la comunidad médica nacional, reportar el primer caso de SV tratado en el sistema público nacional, con 2 años de seguimiento, donde se obtuvo control lesional y buen resultado en cuanto a presevación de la función auditiva.