Introducción
La Insuficiencia cardiaca (IC) es un problema sanitario con alta y creciente prevalencia debido al mayor envejecimiento poblacional y a la mayor sobrevida de pacientes con patologías cardiovasculares que transitan hacia la IC como vía final común. 1,2
El pronóstico de la IC es malo con cifras de supervivencia a 4 años inferiores al 50% para la IC avanzada, siendo las principales causas de muerte la muerte súbita (MS) y la falla de bomba refractaria. 3 Distintos registros muestran que una parte importante de los pacientes con IC fallecen por procesos ajenos a la misma, en especial por neoplasias, patología respiratoria y septicemias. 4
Existen pocos datos sobre la morbimortalidad de esta enfermedad en el Uruguay. La Comisión Honoraria para la Salud Cardiovascular utiliza los egresos hospitalarios por enfermedades del sistema circulatorio como aproximación a la medida de morbilidad; la cardiopatía isquémica y la IC son las causas más frecuentes de egreso. 5
La unidad multidisciplinaria de IC del Hospital de Clínicas (UMIC) desarrolla su tarea desde el año 2003 con la concepción de programa de seguimiento de enfermedades crónicas y el método de policlínica especializada. Recibe la mayor parte de los pacientes desde los servicios de cardiología, de medicina interna, policlínicas periféricas de asistencia primaria y secundaria y un menor porcentaje proviene de emergencia.
El objetivo de este estudio es conocer las causas de muerte de la población asistida en la UMIC y analizar posibles factores asociados a dichas causas.
Material y métodos
Se trata de un estudio descriptivo, observacional, con seguimiento de cohorte retrospectivo.
Se incluyen todos los pacientes admitidos en la UMIC en el período comprendido entre octubre de 2003 y setiembre de 2016, registrando muerte como evento y la causa de la misma para el análisis. Los criterios de inclusión a la cohorte UMIC son: edad mayor a 18 años y ser portador de IC con fracción de eyección del ventrículo izquierdo (FEVI) reducida (ICFEr) (FEVI < 40%) de cualquier causa. En los casos en que exista remodelación reversa, con recuperación de la FEVI, los pacientes no se excluyen.
La situación vital se constató mediante recolección pasiva de datos de las historias clínicas y recolección activa por contacto con familiares o cuidadores de los fallecidos, así como también con los centros sanitarios donde hubieran estado internados al momento de la muerte. La certificación de la muerte fue, en todos los casos, a través del certificado de defunción obtenido de la División de Epidemiologia del Ministerio de Salud, asignando causas de muerte según el código CIE 10 de la OMS. (6
Se analizaron distintas variables en las características de los fallecidos tales como comorbilidades, antecedentes personales, marcadores funcionales y humorales, buscando posibles asociaciones con la causa de muerte. Las variables dinámicas se tipificaron de acuerdo a la constancia en el último registro antes del fallecimiento.
Se diferencian las causas de muerte en cardiacas y no cardiacas; se definieron como causas cardiacas la MS, el infarto agudo de miocardio fatal (IAM) y la IC, y como causas no cardiacas cualquier otra diferente a las definidas como cardiacas.
La UMIC cuenta con un consentimiento informado para todos los pacientes que se asisten en ella mediante el cual autorizan a la utilización de sus datos clínicos para investigación. El mismo fue aprobado por el comité de ética del Hospital de Clínicas.
Análisis estadístico
Las variables continuas se expresan como media ± desvío estándar (DE) o mediana (intervalo intercuartílico), según tengan o no distribución normal; las variables categóricas se presentan como porcentajes. Se calculó la tasa anual de mortalidad.
Se realizó un análisis univariado y multivariable mediante regresión logística con muerte cardíaca y no cardíaca como variable dependiente. Las curvas de sobrevida se analizan con gráfica de Kaplan Meier y log rank.
La significación estadística se estableció en p < 0,05.
Resultados
Se documentaron 182 muertes en un total de 1041 pacientes registrados correspondiendo a una incidencia relativa de 17,5% en 13 años y a una incidencia absoluta de 13,9 muertes por año. La tasa anual de mortalidad fue 5,6 cada 100 pacientes/año.
Hubo 98 pacientes del registro perdidos de vista. No se pudo acceder a la causa de muerte de 22 pacientes. Debido a una migración de datos realizada de la base inicial a otra se perdieron datos parciales de 54 de los pacientes fallecidos con causa de muerte conocida por lo cual el análisis descriptivo se realiza sobre un total de 128 pacientes.
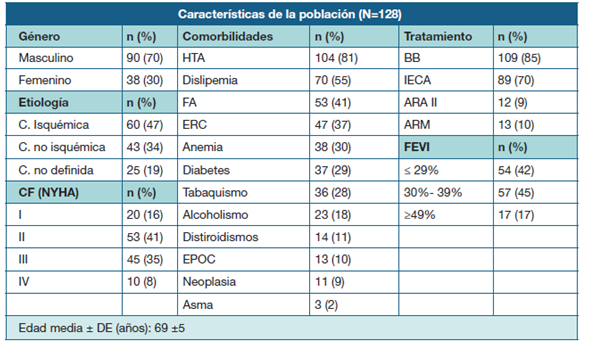
La media de edad fue 69 ± 5 años, con predominio del sexo masculino sobre el femenino (3/1). En la Tabla 1 se presentan las características de la población fallecida.
Tabla 1: Características basales de la población fallecida. CF (NYHA)= clase funcional según la New York Heart Association; HTA=hipertensión arterial; FA=fibrilación auricular; ERC= enfermedad renal crónica; EPOC= enfermedad pulmonar obstructiva crónica; BB=betabloqueantes; IECA= inhibidores de la enzima convertidora de angiotensina; ARA II= antagonistas de receptores de angiotensina II; ARM= antagonistas de receptores mineralocorticoideos; FEVI= fracción de eyección del ventrículo izquierdo
La muerte de causa cardiaca se constató en 99 pacientes (61%) correspondiendo 35% (35 pacientes) a MS, 56% (56 pacientes) a IC y 8% (8 pacientes) a IAM.
Las causas de muerte no cardiaca (61 pacientes) correspondieron a causas infecciosas en 59% (36 pacientes), neoplásicas 18% (11 pacientes) accidente cerebrovascular 14% (9 pacientes) y en 8% (5 pacientes) correspondiendo a diferentes otras causas.
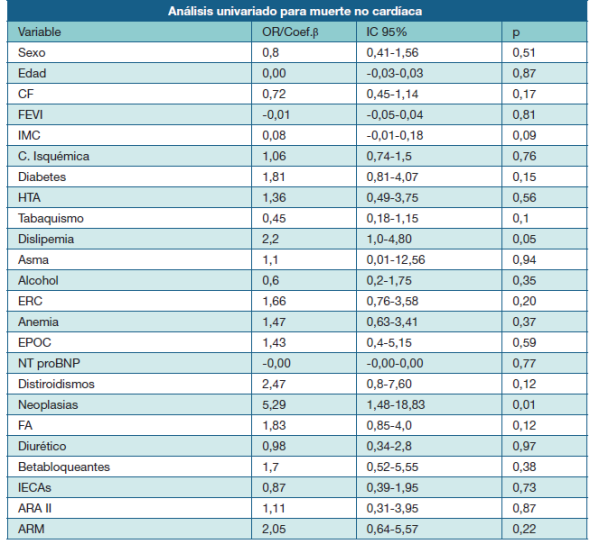
En la Tabla 2 y Tabla 3 se presentan los análisis univariados de mortalidad cardíaca y no cardíaca respectivamente.
En el análisis univariado se encontró una fuerte asociación positiva de la presencia de neoplasia con la muerte no cardíaca (OR 5,29; IC95% 1,48-18,83; p 0,01) y una asociación negativa de dicha presencia con la causa de muerte cardíaca (OR 0,24 con p<0,04).
Tabla 2: Análisis univariado para muerte de causa cardiaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA)= clase funcional según la New York Heart Association; HTA=hipertensión arterial; FA=fibrilación auricular; ERC= enfermedad renal crónica; EPOC= enfermedad pulmonar obstructiva crónica; BB=betabloqueantes; IECA= inhibidores de la enzima convertidora de angiotensina; ARA II= antagonistas de receptores de angiotensina II; ARM= antagonistas de receptores mineralocorticoideos; FEVI= fracción de eyección del ventrículo izquierdo; NTproBNP = porción aminoterminal de péptido natriurético B
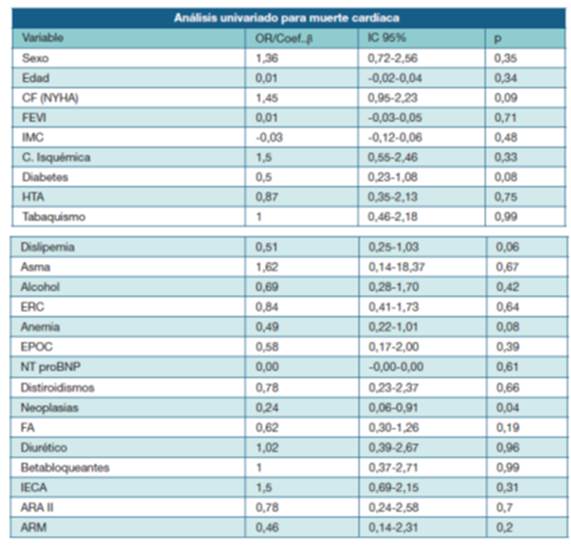
Tabla 3: Análisis univariado para muerte de causa no cardiaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA) = clase funcional según la New York Heart Association; HTA=hipertensión arterial; FA=fibrilación auricular; ERC= enfermedad renal crónica; EPOC= enfermedad pulmonar obstructiva crónica; BB=betabloqueantes; IECA= inhibidores de la enzima convertidora de angiotensina; ARA II= antagonistas de receptores de angiotensina II; ARM= antagonistas de receptores mineralocorticoideos; FEVI= fracción de eyección del ventrículo izquierdo; NTproBNP = porción aminoterminal de péptido natriurético B
En la Tabla 4 y Tabla 5 se presentan los análisis multivariados de mortalidad cardíaca y no cardíaca respectivamente.
Tabla 4: Análisis multivariado para muerte de causa cardíaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA)= clase funcional según la New York Heart Association.
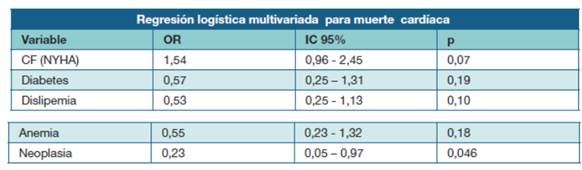
Tabla 5: Análisis multivariado para muerte de causa no cardíaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA)= clase funcional según la New York Heart Association.
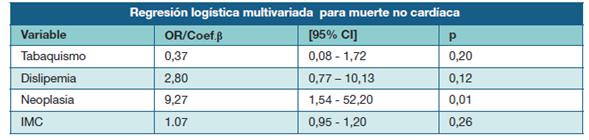
Para el análisis multivariado se tomaron todas las variables con una p ≤ 0,1 en el univariado. En dicho análisis la neoplasia vuelve a mostrar la asociación estadísticamente significativa negativa y positiva para las causas de muerte cardiaca y no cardiaca respectivamente mientras que la clase funcional mostró una tendencia a asociar su peoría con la muerte cardiaca, pero sin alcanzar valores significativos.
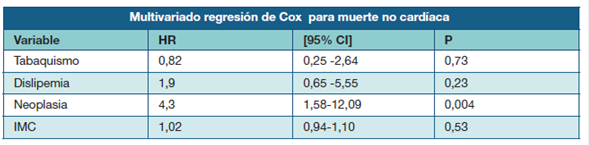
En las Tablas 6 y Tabla 7 se presentan los análisis multivariados con regresión de Cox para muerte cardíaca y no cardíaca respectivamente.
En los mismos se confirmó la asociación de neoplasia.
Tabla 6: Análisis multivariado con regresión de Cox para muerte de causa cardíaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA)= clase funcional según la New York Heart Association.
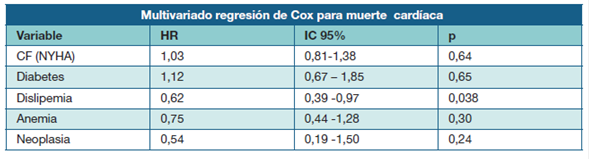
Tabla 7: Análisis multivariado con regresión de Cox para muerte de causa no cardíaca en 128 sujetos fallecidos de la cohorte UMIC. CF (NYHA)= clase funcional según la New York Heart Association.
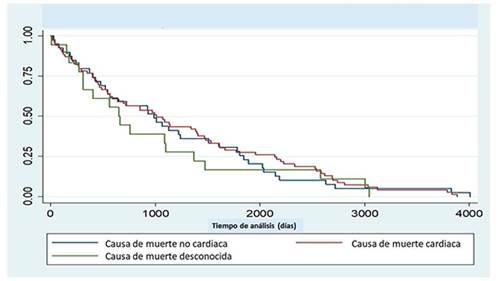
La mediana de sobrevida sobre 128 observaciones válidas fue 973 días (2,6 años) y sin diferencias significativas en las curvas de sobrevida de aquellos con muerte cardíaca vs no cardíaca (log rank p=0,81). Figura 1 y Figura 2.
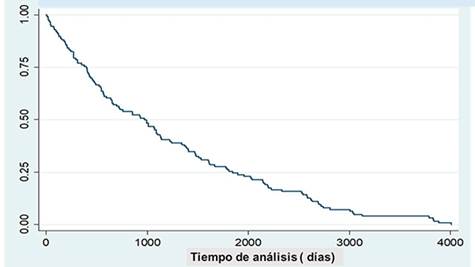
Figura 1: Gráfico de Kaplan Meier de sobrevida estimada en 128 sujetos fallecidos de la cohorte UMIC. Mediana de sobrevida 973 días.
Discusión
Esta es la primera publicación que describe las causas de muerte en una cohorte de pacientes con IC en el Uruguay. La tasa de mortalidad fue 5,6 por cien pacientes/año. En América Latina es escasa la información sobre la carga de enfermedad y la mortalidad por IC; podría realizarse una aproximación a la mortalidad en la población general a través de la revisión de Ciaponi y cols con datos poblacionales de Brasil que evidencian una mortalidad de 168/100000 personas/año.7 De todas maneras, nuestros datos se restringen a una población particular y se deben comparar con registros similares. Pons y cols, en una unidad especializada española con una población similar a la nuestra hallaron una mortalidad, en el primer año, de 10% con una acumulada a los 7 años de 50% aproximadamente; muy superior, por cierto, a la hallada en nuestro registro. 8
Sin embargo, la tasa anual de mortalidad obtenida en nuestro registro se asemeja a registros europeos. 4,9
El predominio de la causa de muerte cardiovascular debida principalmente a progresión de la IC se repite en los registros más recientes, siendo llamativa, en nuestro estudio, la alta incidencia de muertes no cardiacas. A modo de ejemplo, el registro italiano para una población de pacientes ambulatorios con IC crónica, con la misma media de edad, presenta la mitad (16%) de muertes no cardiovasculares que nuestra serie (35%). En el mismo sentido, el registro europeo, si bien mostró diferencia en la incidencia de muerte no cardiovascular según los países, en ningún caso superó el 15%. Por otra parte, nuestro trabajo, al igual que los últimos registros internacionales confirma un franco descenso de las causas de muerte cardiovascular las que abarcaban el 90% en la década de los 90 10,11
Si se toma en cuenta el concepto manejado por Orn y Dickstein de que el objetivo de la terapia en pacientes con IC debería ser la prolongación de la supervivencia y el aumento del porcentaje de pacientes que mueren de causas no cardiovasculares, y se analizan datos previos de nuestro grupo, podría interpretarse que este objetivo se habría alcanzado en nuestra población 12-14 De todas maneras, no se debe perder de vista el cambio del fenotipo de la IC en las últimas dos décadas, presentándose pacientes de mayor edad, con mayores comorbilidades y más medicados por lo que tal afirmación no se puede sustentar solamente con los datos de este estudio. 15-17
En nuestro estudio no se halló asociación de variables como la edad, la FEVI, la natremia, diabetes o fibrilación auricular con alguna causa de muerte. Estas variables son predictores de mortalidad en distintos registros y estudios 3,18-20 pero debe tenerse en cuenta que nuestro estudio no analizaba asociación con la mortalidad sino con las causas de muerte. Es probable que esta ausencia de asociación pueda estar determinada por la alta prevalencia de comorbilidades tanto en la población con muerte cardiaca como en aquella con muerte no cardiaca, sumado esto al bajo número de la población estudiada.
Respecto a la clase funcional, si bien no alcanzó niveles de significancia estadística, se muestra una tendencia en la asociación de la peoría de clase funcional con la muerte cardiaca de manera tal que por cada punto de aumento de la clase funcional podría aumentar una vez y media la posibilidad de morir de causa cardiaca. Quizá lo más relevante sea la asociación negativa de cáncer con las causas de muerte cardiacas y positiva con las no cardiacas lo cual podría interpretarse, erróneamente, como un papel protector de la neoplasia en el primer caso siendo, en realidad, expresión del peso importante que esta comorbilidad tiene para determinar la causa de muerte. Esto último toma relevancia a la luz de los datos aportados por Hasin y cols que muestran que pacientes con IC tuvieron mayor riesgo de padecer cáncer en comparación con un grupo control y que a su vez tuvieron mayor riesgo de morir en comparación a pacientes portadores de IC sin cáncer; esto podría vincularse al mayor control y solicitud de pruebas diagnósticas que tienen estos pacientes, incluyendo pruebas de tamizaje de cáncer de diferentes tipos , a lo que se suma que algunos de los factores de riesgo cardiovascular son comunes para el desarrollo del cáncer.21
Las fortalezas de este estudio están dadas por tratarse del registro de una cohorte seguida estrictamente por un equipo especializado y el hecho de requerirse el máximo grado de certificación (certificado de defunción nacional) para la causa de muerte.
Dentro de las limitaciones del estudio debe considerarse el hecho de tratarse de una cohorte abierta, dinámica y no contar con un registro nacional lo que determina que las causas de muerte de aquellos pacientes que no fallecen en el área de dominio del equipo de seguimiento deban ser rastreadas de forma activa. En el mismo sentido el número de pacientes perdidos de vista, así como la pérdida de datos parciales de algunos pacientes y el desconocimiento de la causa de muerte en 20 pacientes deben ser considerados como posibles sesgos de información y, por último, debe considerarse la posible influencia de los llamados códigos basura en los certificados de defunción que puedan determinar falsos datos.
Conclusiones
En esta primera publicación que describe las causas de muerte en una cohorte de pacientes con IC en el Uruguay la tasa de mortalidad anual fue 5,6 % asemejándose a los registros europeos. Se halló una alta incidencia de muertes no cardiacas y asociación de mayor presencia de neoplasia con estas.