Introducción
Las enfermedades pulmonares intersticiales difusas (EPI) constituyen un grupo de afecciones con manifestaciones clínicas, radiológicas y funcionales similares que afectan las estructuras alveolo intersticiales, pequeña vía aérea y la vasculatura pulmonar.1)
La disnea es frecuentemente el primer síntoma y es lentamente progresiva, lo cual retrasa el diagnóstico y el tratamiento. La mayoría de los pacientes presenta tos seca, los estertores crepitantes y la acropaquía son los signos más frecuentes, aunque no están presentes en todas las EPI. 1
El compromiso pulmonar en las enfermedades autoinmunes sistémicas (EAIS) puede ocurrir en distintos sectores: la pleura, los vasos pulmonares, el intersticio o la vía aérea.2) Las EPI son una forma frecuente de manifestación de las EAIS.2,3) La frecuencia de la afección, el patrón histológico/imagenológico y el compromiso funcional varían dentro de cada EAIS.2
La EPI es más frecuente en esclerosis sistémica (ES), artritis reumatoide (AR), enfermedad mixta de tejido conectivo (EMTC), síndrome de Sjogren (SS) y en la dermatopolimiositis (DMPM), por el contrario en él LES es infrecuente el compromiso intersticial.2
En la AR la intersticiopatía es la manifestación pulmonar más frecuente de esta enfermedad, ocurriendo en un 10-20%. La Tomografía de tórax de alta resolución (TACAR) es más sensible que la espirometría en detectar EPI.2,3)
A diferencia del resto de las EAIS en donde el patrón más frecuente es el de neumonía intersticial no especifica (NINE), en la AR el patrón más frecuentemente descrito es el de neumonía intersticial usual (NIU), teniendo este último un peor pronóstico.3)
En orden de frecuencia los patrones hallados en pacientes con AR son: NIU, NINE, neumonía organizativa crónica (NOC) y bronquiolitis.2,4
Las pruebas de función respiratoria pueden estar alteradas incluso en pacientes asintomáticos. Lo primero en afectarse es la DLCO, siendo este parámetro muy sensible. La DLCO se correlaciona con el grado de extensión de la enfermedad en la TACAR y tiene valor pronóstico.2
En la ES la afectación pulmonar es la segunda manifestación en frecuencia. Las formas de afección pulmonar más frecuentes son la EPI y la hipertensión pulmonar (HTP). La EPI ocurre con mayor frecuencia en los casos de ESD y la HTP es más frecuente en la forma limitada. La prevalencia de EPI es de hasta el 74% de los pacientes y puede ser la primera manifestación clínica de ES.2 Las manifestaciones clínicas de la enfermedad en estos pacientes frecuentemente aparecen en forma tardía. Por esta razón se recomienda realizar técnicas de screening con pruebas no invasivas.2) La TACAR es la prueba de imagen más sensible para el diagnóstico, detecta afectación hasta en el 44% de pacientes con radiografía de tórax normal.2,5 En cuanto al patrón histológico/imagenologíco, el más frecuente es el de tipo NINE (76%), la NIU es menos frecuente (11%).2 Las pruebas de función respiratoria deben realizarse como screening en estos pacientes. La diminución de la DLCO es el parámetro estático más sensible y el primero que se afecta. La mitad de los pacientes presentan alteraciones en las PFR al inicio de la enfermedad, incluso en asintomáticos, aunque solo el 16% presentan una disminución de la CVF severa.2
La EPI en LES es poco frecuente y dentro de las alteraciones parenquimatosas la más frecuente es la neumonitis intersticial aguda.2) En cuanto a los patrones radiológicos/histológicos el más frecuente es NINE, seguido del NIU, otros patrones que se han observado son NIL y NOC.
En el SS se ha descrito una prevalencia de compromiso pulmonar entre 9 y 75%. La afección de la vía aérea y pleural es más frecuente en el secundario y la EPI en el primario. En las pruebas de función respiratoria se constata un patrón restrictivo con disminución de la DLCO, sin embargo también puede existir alteraciones de la vía aérea originado un patrón obstructivo.2 La NINE es la forma que se asocia con mayor frecuencia. La NIL clásicamente se asocia con SS.2
En las miopatías inflamatorias la EPI presenta una prevalencia entre el 5 y el 65% aproximadamente.2)
En cuanto a la EMTC la EPI aparece en el 30-50% de los pacientes y suele ser subclínica.6
Por último, existe un espectro de síndromes indiferenciados que incluyen formas mono-sintomáticas o con un órgano comprometido dominante como las lung dominant y neumonitis intersticial con características autoinmunes (IPAF). Existen para cada una de estas, criterios clasificatorios propuestos que presentan una fina línea divisoria. Se define como lung dominant aquella intersticiopatia con patrón imagenológico compatible (NINE, NIU, NIL, NO, DAD) y manifestaciones extratorácicas sugestivas de EAIS, sin cumplir criterios clasificatorios para las mismas, y sin otra etiología de EPI posible. Asimismo se requiere la presencia de anticuerpos antinucleares (ANA) en título mayores 1/320 y/o anticuerpos específicos. La IPAF se clasifica como aquella neumonitis intersticial asociada a alguna manifestación clínica aislada sugestiva de autoinmunidad y ANA en título mayores 1/160 y/o anticuerpos específicos. Clasificar al paciente en una de estas dos entidades suele ser dificultosa y a efectos de la práctica clínica no cambia el manejo del paciente.7,8)
El objetivo principal del estudio es describir las características de la población de pacientes que presenten una intersticiopatía asociada a una enfermedad autoinmune de base, en distintos centros de referencia de enfermedades autoinmunes de Montevideo así como en policlínica de neumología.
Los objetivos secundarios son: describir la forma de presentación clínica de la EPI, determinar el patrón imagenológico en la TACAR y severidad en pruebas de función respiratorias al momento diagnóstico.
Materiales y Métodos
Se realizó un estudio multicéntrico descriptivo, observacional, de cohorte histórica, en el período comprendido entre diciembre del 2008 hasta diciembre del 2017.
Población de estudio
Se enrolaron en el estudio los pacientes registrados en los archivos de la policlínica de EAIS y policlínica de neumología provenientes de centros públicos de referencia tales como el Hospital Maciel y otros centros de salud privados (Asociación Española de Socorro Mutuo, Medica Uruguaya, COSEM).
Se consideró caso a aquellos pacientes con EPI definida por patrón imagenológico en la TACAR y que estuvieran en seguimiento entre diciembre del 2008 y diciembre del 2017, en los centros de enfermedades autoinmunes referidos.
Se consideró para la inclusión adultos mayores a 18 años con EPI asociada a EAIS definidas, que estuvieran en seguimiento en los centros referidos. Los procedimientos respetaron normas éticas concordantes con la Declaración de Helsinki actualizada en 2013.
Variables estudiadas
Se estudiaron las características demográficas de la población de pacientes. La EPI fue definida en base pilares clínicos, imagenológicos, y funcional respiratorio. Las EAIS se catalogaron siguiendo los criterios clasificatorios actuales del colegio americano de reumatología y la liga europea contra las enfermedades reumáticas (ACR/ EULAR).
Se obtuvieron datos del registro de historias clínicas de dichas instituciones tales como: edad del paciente, tiempo entre el diagnostico de EAIS y EPI, presentación clínica de la EPI al debut, patrón imagenológico (definido por TACAR), pruebas funcional respiratorio al momento diagnóstico de la enfermedad y tratamiento recibido. Se tomaron rangos para CVF y DLCO de: 80-120%: sin compromiso, 60-79: compromiso leve, 50-59: compromiso moderado, 25-49: compromiso severo.
Análisis estadístico
Se realizó un análisis descriptivo de los resultados y pruebas de hipótesis no paramétricas para evaluar la asociación entre variables. El análisis estadístico fue realizado en los programas R y Excel. Se realizó Chi cuadrado para determinar la relación entre la enfermedad de base y nivel de CVF y DLCO.
Resultados
Se enrolaron un total de 59 pacientes. La población estaba compuesta por 52 mujeres (88%) mujeres, 7 hombres (11%). Respecto a la edad de presentación, un 33% presentó la EPI entre los 60-79 años, siendo la edad media de presentación de 61 años con desvío estándar de ± 14 años.
En cuanto a las EAIS que presentaban los pacientes se describió: AR 29% (17); ESD 22% (13); EMTC 7% (4); SS 5% (3); DM/PM 5% (3); EITC 3% (2); LES 3% (2); ES limitada 3% (2) y Churg Strauss 3% (2); Lungdominant (2) y IPAF 3% (2); solapamientos 12% (7) (los solapamientos que se describieron fueron AR-EMTC, LES-SAF, LES-DM/PM, AR-SS, SAF-Churg Strauss). Gráfico 1
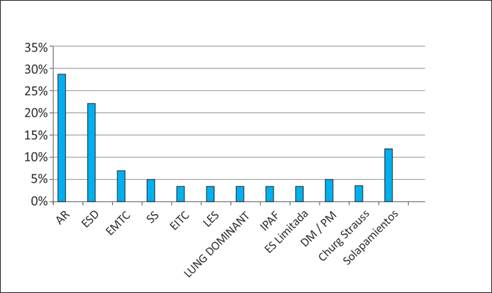
Gráfico 1: Enfermedad de base de pacientes con Enfermedad pulmonar intersticial. AR: Artritis reumatoide. ESD: Esclerosis sistémica difusa. EMTC: Enfermedad mixta del tejido conectivo. SS: Síndrome de Sjogren. EITC: Enfermedad indiferenciada del tejido conectivo. LES: Lupus eritematoso sistémico. IPAF: Neumonia intersticial con rasgos autoinmunes. ES: Esclerosis sistémica. DM/PM: Dermatopolimiositis.
En lo referente al tiempo de debut entre EPI y EAIS: 47% debuto con EPI en el primer año de diagnóstico de la EAIS, un 5.5% tuvo el debut entre 5-10 años luego del diagnóstico de la EAIS, un porcentaje de pacientes presentó EPI previo a EAIS 9.1%.
En cuanto a los signos y síntomas más frecuentes al diagnóstico de la EPID fueron disnea en un 71% de los pacientes, seguido de crepitantes, tos y crisis broncoobstructiva en orden de frecuencia de 47%, 29% y 22% respectivamente.
El patrón imagenológico fue: NINE 64.7%, NIU 27.5 % y 7.8% presentaron otros patrones imagenológicos. Gráfico 2
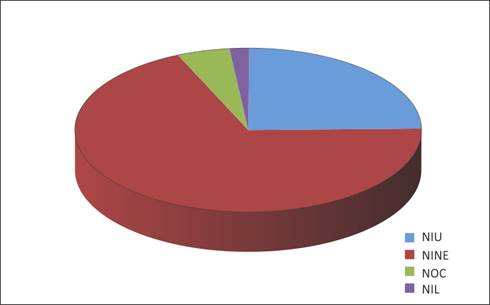
Gráfico 2: Frecuencias de patrones imagenológicos. NIU: Neumonia intersticial usual. NINE: Neumonia intersticial no especifica. NOC: Neumonia organizativa crónica. NIL: Neumonia intersticial linfoide
Al valorar el patrón imagenológico considerando cada una de las EAIS vemos que: en AR predomina el NIU (57%) seguido de NINE (42%); en ESD predominó NINE (75%) presentándose 25% con NIU; en lo que respecta a EMTC se presentaron con la misma frecuencia NINE y NIU; EITC únicamente se observó NINE; en DMPM NINE 66%, NOC 33%; en el SS igualaron en frecuencia el patrón NINE y NIL; por ultimo en LES predominó el NINE. Gráfico 3
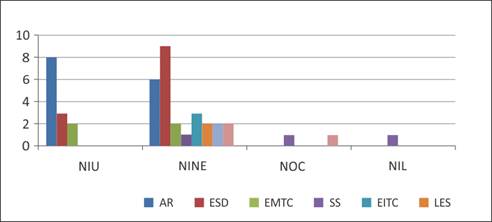
Gráfico 3: Distribución de EAIS según patrón imagenológico. AR: Artritis reumatoide. ESD: Esclerosis sistémica difusa. EMTC: Enfermedad mixta del tejido conectivo. SS: Síndrome de Sjogren. EITC: Enfermedad indiferenciada del tejido conectivo. LES: Lupus eritematoso sistémico. IPAF: Neumonia intersticial con razgos autoinmunes. ES: Esclerosis sistémica. DM/PM: Dermatopolimiositis .
Los resultados de las pruebas función respiratoria determinaron que la CVF global media en momento del diagnóstico fue de 80%, teniendo una CVF<50% en el 8% de 37 pacientes que se obtuvieron datos.
En los pacientes con CVF menor a 50% las enfermedades relacionadas fueron ESD, AR, EMTC y lung dominant respectivamente, destacándose un 27% de los pacientes con ESD tenían un compromiso severo de la CVF.
La relación no fue significativa entre la EAIS de base y la severidad de la enfermedad (valor p 0.800).
En lo que respecta a la DLCO media fue de 71%, teniendo datos de 14 pacientes. De los pacientes con DLCO menor a 50% predominó la ESD, seguido de AR y lung dominant respectivamente. Con un valor p no significativo para la enfermedad de base y el nivel de DLCO.
En cuanto al test de marcha 6 minutos de los 12 pacientes que tenían realizado el estudio un 68% desaturaron al esfuerzo.
Discusión
En la población estudiada casi el 90% eran mujeres, debido al conocido predominio del sexo femenino en las EAIS. 9
El debut de EPI predominó después de los 60 años, probablemente vinculado a que la mayoría de los pacientes enrolados eran AR, siendo la edad media de presentación de ésta entre los 50-60 años.9
La AR y la ESD fueron las EAIS más frecuentes, seguidas de EMTC, SS y DMPM. Por el contrario en LES fue infrecuente el compromiso intersticial, siendo estos datos coincidentes con las series internacionales.2 Se destacan dos casos de Churg Strauss con compromiso pulmonar intersticial lo cual no es frecuente en series internacionales. Ambos pacientes presentaron patrón NINE en la TACAR. Las vasculitis pueden afectar a los pequeños vasos del pulmón (capilaritis pulmonar) y ocasionar una hemorragia alveolar difusa.8,10)
En cuanto al tiempo del diagnóstico, la gran mayoría asocia la EPI dentro de los primeros 5 años del diagnóstico y casi el 50% dentro del primer año de la enfermedad autoinmune. Probablemente el alto porcentaje de diagnóstico precoz se deba a que los pacientes pertenecían a centros especializados.
El síntoma más frecuente al diagnóstico fue la disnea seguido de los crepitantes al examen físico, coincidiendo con los datos a nivel internacional.2,11
El patrón imagenológico más frecuente fue NINE seguido por la NIU. Al analizar el patrón imagenológico dentro de cada una de las enfermedades autoinmunes, encontramos que varían según la enfermedad de base. Coincidiendo con lo referido por la literatura, en AR predominó el patrón de NIU y seguido en frecuencia de NINE y a la inversa en ESD, con un predomino de NINE seguida de NIU.
En EMTC y SS se presentaron con la misma frecuencia NINE y NIU así como NINE y NIL respectivamente; por ultimo en EITC y LES predominó la NINE.
Si comparamos con los trabajos internacionales, en lo que refiere a los patrones más frecuentes dentro de cada EAIS se destacó de nuestro trabajo algunas diferencias:
En cuanto a AR y DMPM no difiere de lo hallado en la literatura internacional.2,3
La diferencia encontrada se puede explicar por el bajo tamaño muestral en las EAIS que no fueron AR ni ESD, dado que en algunas solo se registraron dos casos. Probablemente el bajo número de pacientes pudo llevar a un sesgo en la observación.
En cuanto a los resultados obtenidos en las pruebas función respiratoria, en el momento diagnostico la media de CVF fue normal en el 80% de los casos con un descenso severo en un 8%. Probablemente debido a un “n” bajo no se pudo determinar con inferencia estadística la existencia de una relación entre subtipo de EAIS de base y severidad de la enfermedad. De todos modos, se pudo observar que aquellos individuos con CVF menor a 50% las EAIS relacionadas fueron ESD, AR, EMTC y lungdominant respectivamente, destacándose un compromiso más severo en ESD.
Por el otro lado, la DLCO media al momento diagnóstico fue de 71% (compromiso leve), aunque solo se obtuvo registro en 14 pacientes, un menor número que para CVF. Entre los pacientes con descenso severo de la DLCO predominó la ESD (al igual que la CVF), seguido de AR y lungdominant respectivamente, sin diferencias estadísticamente significativa.
El bajo compromiso de la CVF y DLCO en pacientes con alteraciones intersticiales en la TACAR podría deberse a que hubo un porcentaje de pacientes en los que no se pudo acceder a la PFR, así como también a un diagnostico precoz de la enfermedad pulmonar (gran porcentaje de pacientes diagnosticados al año del debut de la EAIS de base), con un compromiso respiratorio muy poco avanzado al momento diagnóstico. Dichos datos difieren de lo publicado internacionalmente, donde se describe un compromiso precoz en las PFR para la mayoría de las EPID (siendo uno de los primeros parámetros en alterarse). (2
En cuanto al test de marcha 6 minutos (TM6M), se analizaron datos de 12 pacientes de los cuales un 67% desaturaban al esfuerzo en la prueba de marcha.
En este estudio pudimos reconocer algunas debilidades. En primer lugar corresponde a un estudio retrospectivo. En segundo lugar señalamos la falta de datos de funcional respiratorio y TM6M en algunos de los pacientes. Por último es necesario resaltar el bajo tamaño muestral en comparación con estudios internacionales publicados,(12- 14) todo lo cual limita la significación estadística. Por otro lado, dado que realizamos como criterio de inclusión el compromiso intersticial en la TACAR pudimos en parte incurrir en un sesgo de selección, sabiendo que muchas veces existe un descenso en las PFR que es previo a la afección en la TACAR.
Dentro de las fortalezas, es importante destacar que no hay trabajos similares a nivel nacional, por lo que nuestras perspectivas futuras están destinadas al desarrollo de nuevas investigaciones en este campo.














