Introducción
Las cardiopatías representan la primera causa de mortalidad no obstétrica durante el embarazo y el parto, aquí se incluye la miocardiopatía puerperal que posee la mayor tasa de mortalidad.Se define por unafracción eyección ventrículo Izquierdo reducida, que se presenta entre el último mes del embarazo y los 5 meses posteriores al nacimiento, en mujeres sin antecedentes de enfermedad estructural cardíaca1,2,3,4). Pueden comprometer la vida de la madre, por lo que es importante conocer esta patología ya que su diagnóstico precoz y manejo oportuno contribuyen a un mejor pronóstico.
Tiene mayor incidencia en países en desarrollo,los datos varían según la región: en Nigeria se ha reportado 1/100 recién nacidos vivos, en Haití 1/300 recién nacidos vivos, en Estados Unidos 1/5000 recién nacidos vivos,y en Uruguay 1/3000 a 1/4000 nacidos vivos, con una incidencia anual de 15 a 20 casos. En muchos países de América Latina no existen registros específicos 1,5).
CasoClínico
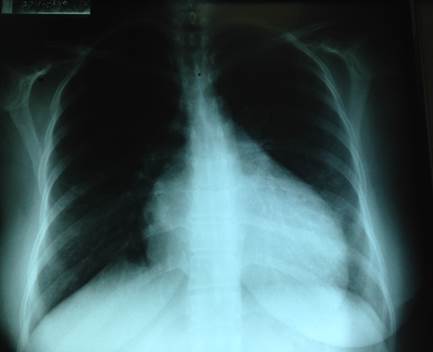
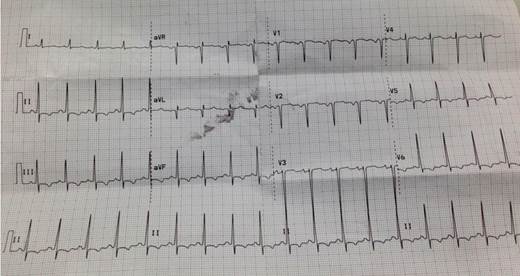
Sexo femenino, 40 años, procedente de Danlí - El Paraíso (Honduras), obrera, casada. Sin antecedentes personales de valor patológico. 3 Gestas, 3 Partos, 3 Hijos vivos. En octubre 2015, tras embarazo de 38 semanas sin complicaciones, se indujo el trabajo de parto en elInstituto Hondureño de Seguridad Social (IHSS) de Danlí, por diagnóstico de preeclampsia leve, sin ninguna complicación. Alta a domicilio. Comienza 2 meses luego del parto con disnea de esfuerzo progresiva, disnea de reposo y ortopneauna semana previa a la hospitalización. En enero 2016 es evaluada IHSS en Tegucigalpa destacándose al examen físico: paciente lúcida, presión arterial 90/70mmHg, frecuencia cardiaca 115 latidos/minuto,saturación oxigeno 94%, frecuencia respiratoria 22/minuto, temperatura 37 °C. Examen cardiovascular: choque de punta visible y palpable en sexto espacio intercostal izquierdo línea axilar anterior. Ritmo regular. Primer ruido de intensidad disminuida, sin desdoblamiento. Silencios libres. Crepitantes basales bilaterales. Ingurgitación yugular, edema de miembros inferiores bilaterales. Estudios principales: Hemograma: hemoglobina 13.3 g/dl, hematocrito 41.6%, plaquetas 218.000/mm3, leucocitos 10.900/mm3. Creatinina 1.0 mg/dl. Sodio 137mmo/L, AST 175 U/L, ALT 350 U/L, colesterol total 263.14 mg/dl, triglicéridos 272.19mg/dl, Hormona estimulante de tiroides: 3.03 u/ml, serología por Chagasnegativa.Radiografíade tórax (Figura 1) y Electrocardiograma (Figura 2): Ritmo sinusal, frecuencia cardiaca 100, eje normal, PR 0.12, QRS 0.08, con depresión asimétrica del ST y onda T invertida en II, III, AVF, V4,V5, V6.
Ecocardiograma: Aurícula izquierda y cámaras derechas dilatadas sin trombos en su interior, Ventrículo izquierdo dilatado con severa hipoquinesia, Válvulas normales: insuficiencia mitral grado II, insuficiencia tricuspidea leve y presión arterial sistólica de arteria pulmonar de 45mmHg. Fracción eyección: 29%.
Se realiza tratamiento de la falla cardíaca con buena evolución. Al egreso se indica carvedilol 6.25mg/ día, espironolactona 50mg/día, aspirina 81mg/ día, enalapril 10mg/ día, furosemida 80mg/ día, rosuvastatina 20 mg/día por 3 meses y ciprofibrato 100mg/día. Evolución satisfactoria, con mejoría de la disnea, a los 3 meses se encontraba realizando su actividad diaria sin problemas. Última evaluaciónen junio 2016 asintomática. Ecocardiograma control: fracción eyección mayor de 60%.
Discusión
Es una patología poco frecuente, con diferentes teorías en su patogenia, pero sin ninguna causa especifica.
Se han identificado múltiples factores de riesgo, la paciente tenía edad mayor de 30 años, multípara y preeclampsia leve. Otros descritos en la literatura son obesidad, embarazos gemerales, raza negra, historia de hipertensión arterial, eclampsia, uso de tocolíticos, anemia, abuso de alcohol o cocaína 4,5,6).
Al revisar la literatura surgen varias teorías, sin embargo ninguna explica por si sola el desarrollo de la enfermedad, aún faltan varios aspectos para aclarar su patogenia y desarrollar tratamientos específicos. Se plantean como mecanismos aspectos genéticos, infecciosos, autoinmunes, nutricionales, hormonales e inflamatorios7,8).
Entre las principales teorías están:
Miocarditis viral: durante el embarazo hay disminución de la respuesta inmune humoral, lo que favorece las infecciones virales, al término del embarazo pueden reactivarse, se forman auto anticuerpos que causan reacción inflamatoria en los miocitos, se ha relacionado los virus Parvovirus B19, Herpes virus 6, virus del Epstein- Barr y el Citomegalovirus, se han reportado series desde 21% hasta 31% de incidencia por este mecanismo. 2,3,9
Microquimerismofetal: Es el paso de células fetales a la circulación materna, estas tienen antígenos que mimetizan con los miocitos y desencadenan inflamación. 1
Respuesta inflamatoria: parece un elemento importante en la patogenia, relacionada con infecciones o con procesos autoinmunes,hay aumento de proteína C reactiva, Factor necrosis tumoral α, interleuquina6, Catepsina D en el periodo peripartoy mediadores apoptóticos como FAS/Apo-1.9, esto causa inflamación y destrucción de los miocitos.4,5,10
Respuesta humoral: durante el embarazo hay nivelesaltos de estrógeno que dan cardioprotecciónel cual permite que en un embarazo normal exista hipertrofia y angiogénesis en respuesta a las demandas crecientes del sistema cardiovascular, al finalizar el embarazo estos caen y facilita el desarrollo de lesiones5,9). Después del parto aumentan los niveles prolactina de 23Kd que es cardioprotector, pero los altos niveles de captesina D circulantes la transforman en una proteína de 16 Kd, la cual estimula la apoptosis y daño al miocito. 5,6,9
En la paciente por limitaciones económicas no se realizaron estudios de marcadores inflamatorios, y se desconoce por tanto qué mecanismos pudieron estar involucrados; sin embargo esto no limita el diagnostico ni el tratamiento.
En cuanto la presentación clínica, la paciente se presenta con los síntomas y signos clásicos de insuficiencia cardiaca congestiva10-13 que son la forma más frecuente. Se han reportado además la presencia de dolor precordial, palpitaciones y tos. El diagnóstico diferencial incluye el infarto de miocardio, sepsis, pre-eclampsia severa, embolismo de líquido amniótico y embolismo pulmonar. 4,5
Los estudios de laboratorio no son relevantes para diagnóstico, pueden servir de apoyo para pronostico, comorbilidades y diagnóstico diferencial; seinicia con hemograma, general de orina, sodio y potasio, glicemia en ayunas, hemoglobina glicosilada, perfil lipídico, pruebas de función hepática, pruebas tiroideas y péptidos natriuréticos. 8
En la paciente se observó elevación de transaminasas, por congestión hepática las cuales normalizaron al estar compensada, se realizó serología paraChagasla cual resulto negativa por ser un diagnóstico diferencial de miocardiopatía dilatada en América latina, poco frecuente en Uruguay4).
En la radiografía de tórax se encontrócongestión venosa pulmonar y cardiomegalia. En el electrocardiograma había taquicardia sinusal y alteraciones en ST y onda T. También es posible hallar hipertrofia ventricular izquierda, eje izquierdo desviado, bloqueos de rama, fibrilación auricular 1 3 5). El “gold estándar” es el ecocardiograma, donde se buscadisminución de la fracción de eyecciónyla presencia de hipertensión pulmonar8,12).
Los criterios diagnósticosson1,5,10,13):
Criterios Clínicos:
• Desarrollo de insuficiencia cardíaca en el último mes de embarazo o dentro de los cinco meses posteriores al parto.
• Ausencia de otra causa identificable de insuficiencia cardíaca.
• Ausencia de enfermedad cardíaca evidenciada antes del último mes del embarazo.
Criterios Ecocardiográficos de disfunción ventrículo izquierdo:
• Fracción de eyección < 45% con uno o más de los siguientes hallazgos:
• Fracción de acortamiento de Ventrículo izquierdo < 30%.
• Volumen de fin de diástole de ventrículo izquierdo> 2.7 cm/m2 de superficie corporal.
El presente caso cumple tantos los criterios clínicos como ecocardiográficos, de fracción de eyección menor de 45%, fue de inicio súbito, sin otra causa identificable y en el tiempo estipulado posterior al parto, sin datos que sugieran otro diagnósticodiferencial.
El tratamiento consiste en manejo de la insuficiencia cardiaca, se debe considerar si la paciente está embarazada o puérpera. El tratamiento no farmacológico consiste en reposo, restricción hídrica y de la ingesta de sal 7).Durante el embarazo no se recomienda el uso de inhibidores de la enzima convertidora de angiotensina y antagonistas del receptor de angiotensina II por sus efectos nocivos sobre el feto, en su lugar es útil el uso de hidralazina como vasodilatador11). El uso de betabloqueadores como carvedilol, y diuréticos de asa es seguro durante el embrazo 8,9), dependiendo de la gravedad se pueden utilizar inotrópicos como dobutamina 5). Posterior al parto se puedeutilizarespironolactona, IECA y ARA II. Debido a la posibilidad de trombosis, se recomienda el uso de anticoagulación desde el embarazo hasta 2 meses posterior al parto inicialmente con heparina, en el puerperio con warfarina.5,11
En grupos pequeños de pacientes se han probado otras terapias con éxito, sin embargo aún no están en guías de manejo. Ellas son: pentoxifilina, inmunoglobulina, bromocriptina2,8).
La recuperación ocurre en cerca del 50% de los pacientes, yse define como la recuperación de la FEVI ≥ 0.50 o mejora de más 20% respecto al basal. Ocurre generalmente entre los 3 y 6 meses después del parto, pero puede tardar hasta 48 meses7,12).
En este caso se realizó el tratamiento tradicional de la insuficiencia cardiaca, ya que estaba en puerperio, no hubo necesidad de anticoagulación ya que tenía 2 meses posteriores al parto, tolero IECA y betabloqueadores, clínicamente con recuperación importante a los 6 meses, su pronóstico es favorable, y ella estaría en el 50% que reporta la literatura con buen pronóstico.
Conclusiones
La miocardiopatía periparto es una entidad frecuente en países en desarrollo, con factores de riesgo conocidos y frecuentes: edad avanzada, preeclampsia, multiparidad; se considera una causa importante de mortalidad no obstétrica en el embarazo.
No hay un mecanismo claro etiopatogenico pero si múltiples teorías que intervienen en su desarrollo, su diagnóstico implicacriterios clínicos, estudios de imagen, electrocardiograma, y otras pruebas en busca de diagnósticos diferenciales, elecocardiogramaes el estándar de oro. Su manejo es similar que otras causas de insuficiencia cardiaca, teniendo precausión según la paciente este cursando elembarazo o el puerperio. Elpronóstico es favorable en la mitad de los casos. La publicación de casos es importante para establecer las características de cada población y su conocimiento por parte del personal de salud para diagnostico precoz y manejo oportuno.