Las lesiones raquimedulares penetrantes no causadas por arma de fuego (LPM) tienen baja frecuencia, constituyendo cerca del 10% del total de las lesiones raquimedulares penetrantes. Se dan mayormente en individuos jóvenes y de sexo masculino, en el entorno de agresiones.
Este tipo de lesiones producen un alto grado de morbilidad y secuelas, dada su baja incidencia cada neurocirujano tiene relativamente poca experiencia en su manejo.
Por esto, la solicitud de estudios paraclínicos y la conducta a tomar ante este tipo de paciente son difíciles de estandarizar.
Los autores presentan tres casos de lesiones penetrantes raquimedulares y proponen un esquema diagnóstico y terapéutico para su manejo.
Se trata de dos mujeres y un hombre de entre 21 y 49 años, que recibieron heridas penetrantes en el curso de agresiones. Dos lesiones fueron a nivel cervical y una a nivel torácico.
Paciente de 49 años, sexo masculino. Es traído a nuestro servicio luego de recibir una agresión por la espalda durante la cual presenta un traumatismo encefalocraneano con amnesia del episodio. Al recuperar la conciencia nota déficit motor de hemicuerpo izquierdo.
Al ingreso se constata que el paciente esta lúcido, Score de Glasgow (GCS) 15. Presentaba lesiones corto-contusas múltiples, destacándose una a nivel cervical posterior izquierdo por la cual sale líquido cefalorraquídeo (LCR). Se realizó sutura primaria de la lesión. En lo neurológico se destaca un síndrome de Brown-Séquard (SBS) dado por una hemiplejía izquierda con signo de Babinski, disminución de la sensibilidad termo-algésica en hemicuerpo derecho con nivel sensitivo en tronco a la altura de C5 y apalestesia en hemicuerpo izquierdo. No presentaba compromiso esfinteriano. Asociaba un síndrome de Claude Bernard Horner a izquierda.
La valoración paraclínica incluyo una tomografía axial computarizada (TC) de cráneo que mostró escaso neumoencéfalo sin otras lesiones, imagen resonancia magnética (IRM) de raquis cervical evidenció alteración en la señal del cuerpo vertebral C6 en su sector posterior, sin cambios en la señal medular.
Se opto por un tratamiento conservador, dado que no se observaron lesiones hemorrágicas ni fragmentos óseos comprimiendo la médula.
La evolución del paciente fue favorable, persistiendo una hemiparesia izquierda leve que a los 6 meses del episodio, le permite deambular.
Paciente de 21 años, sexo femenino. En situación de violencia doméstica sufre agresión con cuchillo a nivel cervical posterior, luego de lo cual instala pérdida de fuerzas de los 4 miembros.
Al ingreso se constata GCS 15. En lo neurológico presenta un síndrome medular incompleto dado por una cuadriparesia moderada a predominio distal.
Se realizó TC de raquis cervical que evidenció una fractura levemente desplazada de la lámina derecha de C4, pero sin compresión medular significativa.
Se completo la valoración imagenológica con IRM de raquis cervical que muestra la lesión de la lámina y una alteración de la señal medular a nivel C4-C5, con hiperintensidad medular (contusión) en secuencia T2.
Se realizó sutura directa de la herida cervical y no se consideró el tratamiento neuroquirúrgico dado que no se detectaron hematomas o esquirlas óseas con compresión medular.
La evolución posterior fue mala ya que en diferido (horas luego del ingreso) presenta peoría del síndrome motor, requirió asistencia respiratoria mecánica (ARM) ingresando a centro de tratamiento intensivo. Se desconoce evolución posterior.
Paciente de 38 años, sexo femenino. Sufre herida por arma blanca por la espalda (tijera), instalando pérdida de fuerza del miembro inferior izquierdo.
Al ingreso se constata GCS 15. Hemoneumotórax izquierdo que requirió la colocación de un tubo de drenaje. En lo neurológico presentaba una plejía del miembro inferior izquierdo, con abolición de los reflejos osteotendinosos, sin compromiso de la sensibilidad.
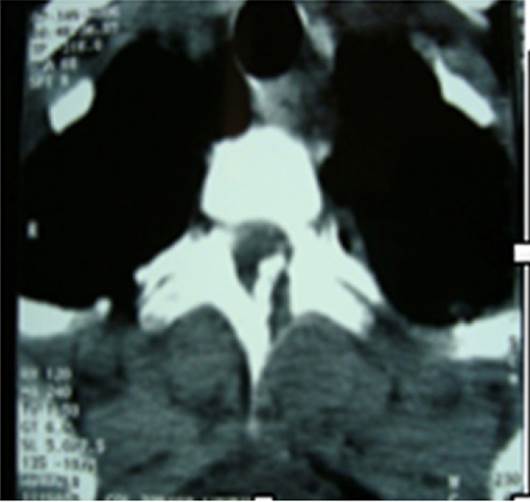
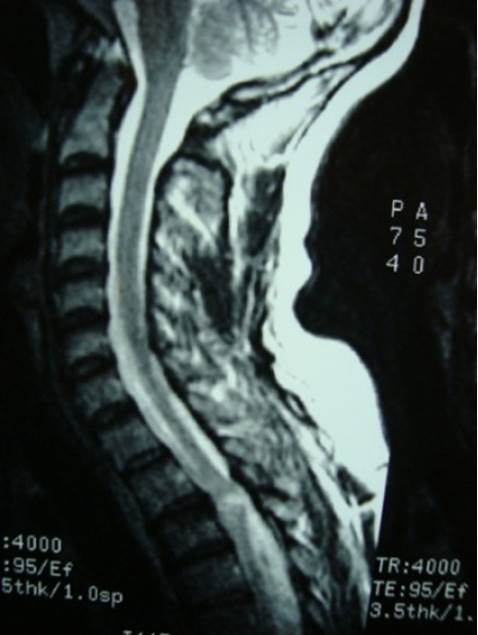
Se le realizó TC de tórax y raquis torácico que evidenció una fractura de la lámina de T3 izquierda (Figura 1) y se completó la valoración con una IRM de raquis dorsal (Figura 2) que evidenció una alteración de la señal hemimedular izquierda a nivel T2-T3. Se opto por tratamiento conservador haciendo cierre simple de la herida dorsal.
La evolución fue buena con tratamiento de rehabilitación, logrando una mejoría de las fuerzas que le permitían deambular sin ayuda a los 3 meses del incidente.
Las lesiones penetrantes no causadas por arma de fuego a nivel raquimedular, son muy poco frecuentes y constituyen menos del 10% de las heridas penetrantes espinales 1,2,3).
Las series con mayor número de paciente proceden de Sudáfrica (450 pacientes), pero en general las publicaciones están constituidas por reporte de uno o pocos casos 4-15. La alta incidencia de estas lesiones en países como Sudáfrica se da por cuestiones económicas y culturales, aunque en otros países este tipo de lesiones se dan porque existe una fuerte legislación y control en el acceso a las armas de fuego 9,12).
Los objetos que pueden producir este tipo de lesión son muy variados: cuchillos, fragmentos de vidrio o madera, destornilladores, etc. 4,6,9,11,12,16-18. En Sudáfrica son frecuentes las lesiones por un tipo de cuchillo curvo denominado “panga”, que es usado por los trabajadores de la caña de azúcar.
Las circunstancias en que se producen estas lesiones son habitualmente agresiones, menos frecuentemente accidentes, y menos frecuente aún, intentos de autoeliminación 19).
En las agresiones, la mayoría de las veces los ataques son desde atrás habiendo pocos casos publicados de este tipo de lesiones con ingreso al canal raquídeo desde adelante, desde la región anterolateral de cuello o trans-abdominales 3,15,19,20). En todos nuestros casos los ataques fueron por detrás.
Esto tiene varias explicaciones:
1) el raquis está constituido por los cuerpos vertebrales por delante, que forman una barrera protectora frente a agresiones. Una lesión medular podría darse si un objeto ingresa a través de un disco intervertebral, hecho poco probable, pero posible
2) en la región ventral, el raquis se relaciona con múltiples estructuras viscerales y fundamentalmente vasculares. Por ello, una herida penetrante que llegue al raquis tiene altas chances de producir lesiones vasculares que produzcan la muerte antes de poder siquiera llegar al diagnóstico de lesión raquimedular, sobre todo a nivel cervical
3) los planos musculares y óseos dorsales tienen un espesor claramente menor, por lo que la penetración del eje raquimedular desde este punto es mucho más factible.
La presentación clínica de las LPM es variada y su gravedad depende de la altura de la lesión así como de su extensión transversal. Son más frecuentes a nivel torácico (64%) y cervical (30%); a nivel de la charnela toraco-lumbar son bastante menos frecuentes 21).
En general se ve un síndrome de sección medular incompleto, característicamente un síndrome de hemisección medular (síndrome de Brown-Séquard (SBS). Es también frecuente que el SBS asocie síntomas de compromiso parcial de la hemimedula contralateral, lo que se denomina SBS “plus”. Cerca de un 80% de los pacientes reportados en la literatura se presentan con un SBS o SBS plus, en tanto un 20% se presentan con un síndrome medular completo 7,12,22).
Si bien la lesión habitualmente se explica por impacto directo del arma, por fragmentos óseos desplazados o por contusión medular, puede haber lesión medular por infarto medular si se lesionan las mismas, por ejemplo, la arteria radicular de Adamkiewicz 1).
Teniendo en cuenta el nivel de la lesión, aquellas ubicadas en la región las cervical alta son más graves dado que a nivel o por encima de C4 pueden provocar falla respiratoria, lo cual acontecióen nuestro segundo caso. Si bien hay algunos casos descritos en la literatura de lesiones a la altura de C4 7,2,15 en ninguno de esos se describe una falla respiratoria asociada. Dado que las lesiones son en general hemimedulares, la presencia de un hemidiafragma funcionante explicaría la ausencia de falla respiratoria. Quizás la causa de depresión respiratoria en nuestro paciente, se deba a que se produjo aumento del área lesionada de forma secundaria por edema o isquemia medular.
En las lesiones cervicales puede observarse un síndrome de Claude Bernard Horner como se sucedió en el primer caso, que se debe a la lesión de la vía simpática en la médula 5,22).
Son muy poco frecuentes las lesiones en la unión cráneo-cervical 5,18). Según Elgamal et al 18), en estos casos el ingreso del arma se da por un corredor formado por la escama occipital y la mastoides por un lado y el arco posterior de C1 por el otro, que provoca que el arma al impactar contra el occipital se dirija hacia el canal medular. Las lesiones de esta topografía se asocian a una alta mortalidad.
A nivel dorsal donde las láminas suelen estar sobre-montadas es más frecuente que se asocie una fractura con desplazamiento de fragmentos óseos hacia el canal asociada a lesión medular (como sucedió en el tercer caso) 9). En estos casos la lesión sería por contusión medular y no por laceración directa por el objeto penetrante.
Las lesiones a nivel lumbar son menos frecuentes y en general son de mejor pronóstico, dado que es más probable una lesión poli-radicular que medular. Esto se debe a que la medula en si misma ocupa menos del 20% del canal medular. En la serie de Peacock et al 12 solo el 10% de los pacientes con lesiones a nivel lumbar presentaron lesión neurológica completa, a diferencia del 24% cuando las lesiones fueron dorsales. En parte, esto se explica por la movilidad de las raíces dentro de un canal relativamente amplio, lo que disminuye la chance de lesión radicular.
El daño neurológico generalmente es inmediato (lesión primaria) y completamente constituido desde el inicio del cuadro, como sucedió en nuestros casos 1 y 3.
Está descrito el deterioro neurológico tardío en pacientes asintomáticos o una agravación tardía en pacientes con síntomas previos 1,23. Esta agravación secundaria puede darse horas, días o incluso meses luego de la injuria inicial y sus mecanismos son diferentes 24,25). Las causas para un deterioro que ocurre horas después de la injuria, se deben en general a isquemia medular por lesión vascular primaria o secundaria (por compresión debida a fragmentos óseos o por edema medular) 23. Si el agravamiento es luego de varios días, es más probable que se deba a una complicación infecciosa 9,26).
Para explicar la agravación secundaria más alejada se plantea que la presencia de fragmentos metálicos retenidos o un proceso infeccioso, podrían provocar una medula amarrada adquirida. Esto favorecería los microtraumatismos o el compromiso vascular secundario 1,24,25,27. Los cuerpos extraños retenidos en estos casos provocan una reacción inflamatoria y fibrótica con fibrosis peridural y aracnoiditis llevando a la compresión medular con aparición de síntomas o agravación de ya existentes. Por ejemplo Kulkarni et al 1 y Singhal et al 28 citan casos de deterioro neurológico tardío (4 semanas y 8 meses respectivamente) con mejoría luego de la extracción de fragmentos metálicos retenidos.
Como complicación asociada a cualquier herida penetrante puede presentarse una fistula de LCR, como aconteció en nuestro primer caso 8,9,12,13,20,23,29 Este paciente asoció además un neumoencéfalo sin fractura craneana, por lo que planteamos que la entrada de aire al cráneo fue secundaria a la lesión dural. Esto es visto de forma poco frecuente en la literatura analizada 30,31.
La presencia de fístula de LCR se da en un 3 a 4 % de los casos 9,12). La baja frecuencia de fístulas se debería al trayecto del objeto agresor, que habitualmente es oblicuo y por lo tanto, relativamente largo. Igualmente, los tejidos peri-raquídeos tienden a cerrar la brecha y muchas veces no hay fístula visible pero síacumulación de LCR en los planos musculares y subcutáneos (fístula contenida). En uno de nuestros casos, se presentóuna fístula que se resolviócon sutura directa de la herida.
En cuanto a los estudios paraclínicos, se debe solicitar imagenología del sector del raquis afectado, pero también se debe estudiar el trayecto del objeto agresor para descartar otras lesiones asociadas. Esto es necesario dado que se ha descrito la asociación de lesión raquimedular con lesión de esófago, vía aérea o arteria vertebral, neumotórax (presente en nuestro tercer caso), lesiones cardíacas, de aorta, asícomo de vísceras abdominales o retroperitoneales 3,13,28,32.
Con los estudios imagenológicos se deben buscar: fracturas vertebrales, fragmentos óseos o metálicos retenidos en el canal, hematomas intrarraquídeos y cambios de señal medular que evidencien su lesión directa.
Como primer estudio planteamos la TC, ya que si bien no es el estudio de elección para ver el eje medular, puede mostrar restos metálicos intracanal que contraindiquen el estudio con IRM. Igualmente, pueden mostrar fragmentos óseos que compriman la médula y justifiquen una intervención de urgencia. Las radiografías simples son prescindibles en la mayoría de los casos.
La IRM es el estudio “gold standard” ya que evidencia con excelente definición las partes blandas, planos musculares, ligamentos, raíces, medula, así como el contenido del canal raquídeo. La IRM pone en evidencia la trayectoria del arma en las partes blandas que suele verse como de señal alta en secuencia T2 y según algunos autores es el signo más frecuentemente visualizado en este tipo de lesiones 6,26,29,33.
La contusión o edema medular también se visualiza como una imagen hiperintensa en T2 e hipointensa en T1 6,19,26,29). En nuestros casos 2 y 3 se evidenció una contusión medular que en el segundo caso comprometía toda la extensión transversal de la medular y en el tercer caso sólo una hemimédula. Puede no verse ninguna alteración de la señal medular en la IRM a pesar de que haya déficit neurológico sin que esto invalide el diagnóstico 18,29, como sucedió en nuestro primer caso. El aire intrarraquídeo se visualiza como hipointenso en T1 33).
La IRM permite además diagnosticar lesiones ligamentarias o durales 5,6 Según Emich et al 6 las secuencia de sustracción grasa y STIR son las que mejor diagnostican este tipo de lesiones.
El principal objetivo de solicitar una IRM urgente es descartar lesiones ocupantes de espacio dentro del canal como un hematoma epidural que si bien son poco frecuentes, puede requerir cirugía. Igualmente en pacientes que agraven su condición neurológica en diferido, la IRM puede mostrar procesos supurados intrarraquídeos que también se podrían beneficiar de un procedimiento quirúrgico 6,26).
La IRM tiene también valor pronóstico: la ausencia de cambios en la señal medular se cita como de mejor pronóstico 6,28,29).
Siempre que haya sospecha de lesión vascular, debe completarse el estudio con una Angio-tomografía (Angio-TC) o angiografía convencional. Esto se debe a que una lesión vascular toma un lugar prioritario sobre la lesión medular en el algoritmo de tratamiento.
Sobre el manejo, destacamos que el manejo inicial de un paciente con LPM debe ser el de todo traumatizado y se debe aplicar el “ABC” en el departamento de emergencias 8,9,22).
Las lesiones por arma blanca no suelen producir inestabilidad raquídea dado que la lesión osteo-ligamentaria es de poca entidad. De todas formas, es aconsejable valorar la necesidad individual de colocar un sistema de inmovilización hasta obtener los estudios de imagen correspondientes 16,34). En los casos 2 y 3 de nuestra serie se evidenciaron fracturas de láminas sin compromiso de las apófisis articulares, lo que no comprometió en ningún caso la estabilidad del raquis.
No está indicado el tratamiento con metilprednisolona; no está demostrada su utilidad en las heridas penetrantes y puede aumentar riesgo de infección de la herida 27,35).
Así como otros autores, recomendamos la utilización de antibióticos profilácticos (que cubra los gérmenes de piel) y la actualización de vacuna antitetánica 9,30).
En caso de que el paciente se presente con el arma retenida, la extracción de la misma debe realizarse en el block quirúrgico 9,12). Esto permite controlar potenciales focos de sangrado y tener una visión directa de forma de evitar agravar la lesión medular. También permite observar si hay salida de LCR y solucionar cualquier otra complicación que se pueda presentar, realizar una limpieza y cierre adecuados de todos los planos.
El manejo quirúrgico inicial de estos pacientes salvando el caso anterior, es controvertido.
En la mayoría de los casos no se requieren procedimientos quirúrgicos. En la serie de Peacock et al 12 sobre 450 pacientes solo 4,4 % requirieron cirugía.
La cirugía puede dividirse en cirugía en agudo o diferida.
Para la cirugía en agudo, las principales indicaciones son:
1) evidencia de elementos compresivos sobre la médula en la IRM (fragmentos de hueso, metálicos u otro cuerpo extraño) en pacientes con lesión medular incompleta
2) hematomas extramedulares (extradurales, subdurales) en caso de que la lesión hemorrágica tenga efecto compresivo. Esta eventualidad es poco frecuente 1,21,26,33,34).
Para las cirugías en diferido las indicaciones son:
1) deterioro neurológico tardío en presencia de objetos metálicos retenidos
2) evidencia de procesos infecciosos
3) persistencia de fístula de LCR, aunque esto puede manejarse con medios menos invasivos, como drenaje lumbar continuo.
Es controvertido si existe o no beneficio de realizar una cirugía temprana solamente para retirar cuerpos extraños retenidos (fragmentos del arma) independientemente de la presencia o no de deterioro neurológico o evidencia de compresión en la IRM. Si bien la mayoría de los autores no indican cirugía en estos casos hay autores que argumentan a favor de la cirugía, que se disminuye el riesgo de infección o de posibilidad de deterioro neurológico tardío, existiendo casos reportados de mejoría del dolor y del déficit neurológico luego de su extracción 3,10. Sin embargo, una cirugía en estos casos podría aumentar el riesgo de fístula. Si hay un fragmento retenido en ausencia de síntomas progresivos hay que valorar por tanto el riesgo/beneficio de la cirugía teniendo en cuenta la posibilidad de deterioro neurológico tardío y el posible riesgo de infección (bajo). Si el metal es cobre o plomo habría una mayor respuesta inflamatoria secundaria y es otro elemento a tener en cuenta a favor de la cirugía 29).
En el caso de la existencia de un deterioro neurológico progresivo y evidencia de un cuerpo extraño retenido hay acuerdo general de indicar la cirugía 1,17,24,25,36).
La presencia de un proceso infeccioso que provoque un deterioro neurológico es otra de las indicaciones de cirugía tardía, habiendo casos reportados de espondilodisquitis, así como abscesos extramedulares o intramedulares 26,31.
La posibilidad de que se presente un deterioro diferido remarca la importancia de realizar un seguimiento a largo plazo tanto clínico como imagenológico y realizar una IRM urgente ante la aparición de síntomas nuevos o agravación de los ya existentes.
A diferencia de las heridas penetrantes por arma de fuego el pronóstico de las lesiones por arma blanca suele ser favorable con un porcentaje elevado de mejoría neurológica si la lesión es incompleta pero es muy malo si hay un síndrome medular completo 3,9,12). En nuestros pacientes (casos 1 y 3) hubo una mejoría sustancial del déficit motor persistiendo a los 6 meses un déficit motor leve que no les impedía la deambulación y su reinserción a las actividades laborales.
Las lesiones raquimedulares por arma blanca presentan alta morbilidad pero la recuperación suele ser mejor si se lo compara con las lesiones por arma de fuego o el traumatismo cerrado dado que suelen ser incompletas.
No existe un protocolo de estudio ni tratamiento claramente estandarizado, pero planteamos:
1) el manejo inicial debe de ser el de todo traumatizado ante la posibilidad de que existan lesiones que comprometan la vía aérea, la ventilación o la circulación y que requieran una atención prioritaria
2) se debe realizar inicialmente una TC de raquis y de la región comprometida para tener un diagnóstico inicial y descartar lesiones de órganos vecinos así como una Angio-TC si hay sospecha de lesión vascular
3) luego de descartar la presencia de fragmentos metálicos se deberá realizar una RNM para completar la valoración
4) no se deben usar corticoides y el uso de antibióticos profilácticos es una opción
5) el tratamiento inicial es médico y de forma poco frecuente, quirúrgico. Si hay fístulas de LCR a través de la herida su tratamiento inicial es el cierre primario de la herida
6) la indicación de cirugía es la inestabilidad (muy rara) o la presencia de elementos óseos, metálicos o hematomas que produzcancompresión medular significativa
7) pueden requerir cirugía diferida los fragmentos metálicos retenidos con agravación clínica secundaria, las fístulas de LCR persistentes o los procesos infecciosos
8) en general, el pronóstico de estos pacientes es mejor que el de las heridas de bala dado el mayor daño que producen estas últimas por el cono de cavitación.
Remarcamos la importancia de realizar un seguimiento seriado a largo plazo ante la posibilidad de deterioro neurológico tardío, lo cual implica la realización de una nueva IRM para diagnosticar la complicación y definir su tratamiento.