Introducción
La falla hepática es un verdadero problema de salud, por su incidencia (aprox. 5 millones de pacientes/año en los países occidentales) 1-3 y su elevada mortalidad a corto plazo4-6 (40-80%).7,8
Se define como la incapacidad del hígado para cumplir con sus funciones (detoxificación, biotransformación, excreción y síntesis) con la consecuente acumulación de toxinas responsables de las manifestaciones clínicas y complicaciones potencialmente graves de esta entidad (encefalopatía hepática, ictericia, coagulopatía, injuria renal aguda, deterioro hemodinámico, inmunodepresión, y eventualmente fallo multiorgánico). 9-12
Existen 2 entidades clínicas que se presentan como falla hepática: el fracaso hepático agudo sobre un órgano previamente sano (falla hepática aguda), y la falla hepática aguda sobre una hepatopatía crónica (falla hepática aguda sobre crónica).
La falla hepática aguda se define por los siguientes criterios:
a) hepatopatía aguda (menos de 28 semanas de evolución) sobre un hígado previamente sano b) presencia de encefalopatía hepática de cualquier grado c) tasa de protrombina inferior al 50% (ó INR > 1.5).
La falla hepática aguda sobre crónica corresponde a un deterioro agudo y grave de una hepatopatía crónica previamente conocida y compensada, que se desarrolla tras un acontecimiento precipitante agudo (no siempre claramente identificado) cuyas principales manifestaciones clínicas son: a) síndrome hepatorrenal, b) encefalopatía hepática (EH), y c) fracaso multiorgánico. 13)(14
En ambas se desarrolla una insuficiencia hepato-celular grave, con elevada morbi-mortalidad, pero con potencial reversibilidad.15) A pesar de los avances en el manejo de clínico de la falla hepática, su morbi-mortalidad continúa siendo extremadamente elevada.
Desde 1980 el trasplante hepático ha sido el tratamiento de elección en ambas situaciones, siendo la única alternativa con beneficio demostrado en la sobrevida de estos pacientes, pero este procedimiento muchas veces no se aplica debido a la escasez de órganos disponibles y la frecuente presencia de contraindicaciones para el mismo.
En este escenario con elevada mortalidad surge la necesidad de buscar nuevas alternativas terapéuticas “puente” dirigidas a mantener la función hepática hasta la recuperación espontánea del hígado nativo, o hasta la obtención de un órgano apto para trasplante. 16-19)
En la falla hepática subyace la acumulación de toxinas endógenas (bilirrubinas, amonio, lactato, glutamina, benzodiacepinas endógenas, citoquinas pro-inflamatorias, etc.), por lo que durante décadas se ha priorizado la investigación de sistemas extracorpóreos de detoxificación con el objetivo de eliminar dichas sustancias. Con este propósito fueron diseñadas las técnicas de soporte hepático artificial extracorpóreo.
Un sistema efectivo de soporte hepático debería remplazar las tres funciones mayores del hígado: detoxificación, biosíntesis y regulación.
Ninguno de los dispositivos disponibles actualmente cumple este objetivo completamente.
Dentro de las técnicas testeadas (basadas en los principios de adsorción y filtración para remover las toxinas circulantes utilizando una variedad de membranas y adsorbentes) se destaca al sistema Prometheus® (Fresenius Medical Care), con el que Fallkenhagen et al. realizaron la primera experiencia clínica en el año 1999.(Figura 1)
Objetivos
Definir indicaciones y oportunidad de solicitud de medidas de soporte hepático artificial (Prometheus® Fresenius Medical Care) en pacientes con Falla Hepática Aguda y Falla Hepática Aguda sobre Crónica, así como discutir brevemente otras indicaciones menos frecuentes.
Principios Generales del procedimiento
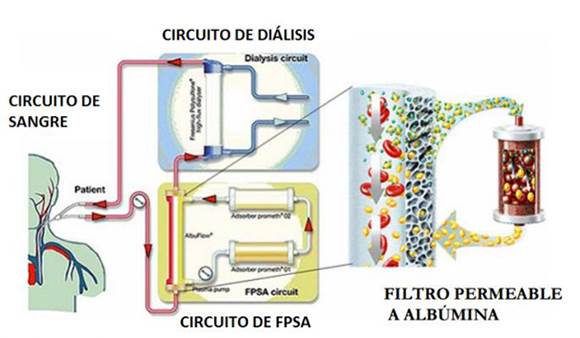
Para entender el funcionamiento de los métodos de soporte hepático hay que considerar que en el plasma del paciente con falla hepática se acumulan sustancias hidrosolubles (no unidas a albúmina) e hidrofóbicas (unidas a albúmina). Para este último tipo de sustancias, los principios biofísicos de la hemodiálisis convencional (difusión y convección) no son útiles, debiendo utilizarse técnicas especiales como la aféresis, adsorción y difusión facilitada a través de la diálisis con albúmina. (Figura 2)
El sistema Prometheus® está constituido por un equipo de diálisis convencional de alta permeabilidad al cual se le agrega un módulo para la separación fraccionada del plasma y posterior adsorción, por lo cual el mecanismo básico es la plasmaféresis o filtración de la albúmina del paciente seguido de la adsorción (Fractionated Plasma Separation, Adsorption, and DialysisSystem o FPSA).
A través de un catéter doble luz la sangre del paciente se introduce en un circuito secundario donde se realiza la separación de la albúmina plasmática (albuminoféresis) mediante una membrana permeable a la albúmina (filtro AlbuFlow®), de poro grande con alto coeficiente de cribado (aprox. 250 kD), compuesto por membranas capilares de polisulfona (FreseniusPolysulfone®).
Posteriormente la albúmina separada es depurada de las sustancias tóxicas unidas a la misma a través de un proceso de adsorción realizada por dos cartuchos con resina (Prometh 01® con resina neutra y Prometh 02® con resina de intercambio aniónico). Luego de cumplido el paso previo, el plasma y la albúmina detoxificada retornan al paciente (sin requerimiento de albúmina exógena) completándose el primer ciclo. Posteriormente la sangre ingresa por un filtro de alto flujo (dializador FX) donde se realiza la hemodiálisis con eliminación de las sustancias hidrofílicas, con lo cual se completa el segundo circuito.20-27)
Este procedimiento entraña una gran complejidad, al tratarse de un sistema de depuración extracorpórea que incluye un circuito de diálisis, es el nefrólogo y los técnicos calificados en hemodiálisis los idóneos en el mismo, permitiendo participar a dichos profesionales en el tratamiento de patologías no estrictamente nefrológicas. Sin dudas la aplicación de las técnicas de diálisis en esta población de pacientes presenta ciertas particularidades que deben ser tenidas en cuenta, por lo que deben participar del procedimiento quienes reciben la formación teórico-práctica para resolver las urgencias y dificultades en la sesión de diálisis.
Indicaciones y Oportunidad
La indicación queda reservada para aquellas situaciones clínicas o complicaciones que ocurren en el contexto de la injuria hepática aguda (o aguda sobre crónica) que libradas a su evolución natural determinan un pronóstico ominoso.
Debe considerarse como una terapia “puente” hasta el trasplante hepático o hasta la resolución espontánea del cuadro clínico, y por ende ser técnicas de aplicación limitada en el tiempo. En base a la mejor evidencia disponible debería plantearse su utilización ante las siguientes circunstancias:
1. Falla hepática aguda sobre crónica (AoCLF)
(Aplicable también a descompensación grave de enfermedad hepática en estadío terminal)
Síndrome hepatorrenal (SHR) tipo I con MELD score >30
2. Falla hepática aguda (ALF)
(Aplicable también a no función primaria del injerto/PNF y a falla hepática post-hepatectomía)
-Criterios de King’sCollegepara trasplante de urgencia:
--Por Acetaminofeno:
pH arterial <7.3 (independientemente del grado de encefalopatía) ó
TP<100” (INR≥6.5) + Cr>300μmol/L (3.4 mg/dL) con encefalopatía hepática (EH) grado III-IV
--No Acetaminofeno:
TP<100” (INR≥6.5) independientemente del grado de EH, ó 3 de los siguientes criterios (independientemente del grado de EH)
-toxicidad por drogas o causa indeterminada de falla hepática
-edad <10 años o >40 años
-intervalo ictericia-encefalopatía >7 días
-TP>50” (INR ≥3.5)
-Bilirrubina total >300 μmol/L (17.5 mg/dL)
3.Colestasis crónica con prurito intratable
Con el objetivo de mejorar la calidad de vida en los pacientes con prurito refractario al tratamiento médico. Debe tenerse en cuenta que en estas entidades el trasplante hepático también constituye una alternativa terapéutica, y en caso de que el Prometheus lograse una mejoría sintomática al respecto podría evitarse llegar al mismo.
Eventos adversos
En estos pacientes la hemodiálisis (HD) y la depuración hepática pueden estar sujetas a varias complicaciones asociadas a la circulación extracorpórea y el contacto con sustancias:
-del acceso vascular:28-30
--hemorragia
--trombosis
--infección
--disfunción
-del procedimiento:
--hipotensión (especialmente al inicio en un técnica que tiene un volumen cebado del circuito de 700 ml)
--embolia gaseosa por entrada de aire del circuito extracorpóreo en el sistema vascular
--hemólisis aguda
--alteraciones electrolíticas
--hipertermia (por líquido de diálisis a temperatura no indicada)
--trombocitopenia
--aumento del recuento de glóbulos blancos (sin evidencias de infección intercurrente).28-30
-del post-procedimiento:
--hipotensión
--sangrados
--desórdenes hidroelectrolíticos
--síndrome de desequilibrio post-diálisis: ocurre entre el final de la diálisis hasta 48 horas después (más frecuente en las primeras 4-5 horas) por excesiva depuración de solutos con descenso brusco de la osmolaridad plasmática y aumento del agua intracraneal (edema cerebral), ya que la osmolaridad cerebral disminuye más lentamente. Se manifiesta clínicamente por náuseas, vómitos, contractura muscular e hipertensión; en casos graves, desorientación, agitación, convulsiones, coma e incluso la muerte.
Seguridad y eficacia
De acuerdo con las revisiones sistemáticas y meta-análisis disponibles desde enero 1999 en aquellas bases de datos de mayor rigor científico (Medline, Embase, Cochrane Library Plus, NHS Centre forReviews and Dissemination, ClinicalTrialsRegistry, HealthServicesResearchProjects in Progress y Google Académico), existen 12 estudios que evaluaron el sistema Prometheus®: 1 ensayo clínico randomizado (de muestra grande), 5 ensayos clínicos aleatorizados (de muestra pequeña, 3 con diseño cruzado vs. MARS) y 6 series de casos.31)(32
Dichos trabajos consideraron globalmente como variables de estudio la respuesta clínica, bioquímica, y hemodinámica, así como la sobrevida y el perfil de seguridad.
Debe destacarse que en la mayoría de los estudios no fueron evaluados parámetros clínicos, y en aquellos en los cuales se incluyeron variables clínicas no se objetivó disminución significativa en el score de Child-Pugh, en el puntaje MELD ni en el grado de encefalopatía porto-sistémica respecto al grupo control. En lo que respecta a los parámetros hemodinámicos, en la mayoría de los estudios realizados no se objetivaron cambios significativos en la presión arterial media (PAM), índice de resistencia vascular sistémica (IRVS), índice cardíaco (IC) ni frecuencia cardíaca (FC).33)(34 Solamente un estudio demostró una disminución significativa pero transitoria de la PAM, sin significación clínica, posiblemente vinculada al paso de la albúmina del paciente por el circuito secundario del sistema con los cambios que ello genera en la presión osmótica35, o atribuible a la incapacidad de la técnica para depurar metabolitos del óxido nítrico y otras sustancias vasodilatadoras.
En lo referente a la respuesta bioquímica en todos los estudios se pudo comprobar la excelente capacidad para depurar tanto las sustancias hidrosolubles como las unidas a proteínas, objetivándose disminuciones estadísticamente significativas de las concentraciones de bilirrubina, ácidos biliares, amonio, creatinina y urea.36-39
En base a estos hallazgos se considera que el objetivo principal de estos sistemas se cumple satisfactoriamente, y que esta capacidad detoxificadora debe tener su correlación con el pronóstico a corto plazo. Analizando los efectos sobre la coagulación no se observaron modificaciones significativas en los parámetros relacionados con la misma, salvo un descenso en la tasa de protrombina sin correlación clínica, objetivado en uno de los estudios analizados.40
Con respecto al parámetro de mayor peso “per se” como la sobrevida, el ensayo HELIOS demostró un impacto estadísticamente significativo en aquellos pacientes cursando un AoCLF con score de MELD >30 (p=0.02) y con SHR tipo I (p=0.04).41
Respecto a la seguridad de esta técnica, los estudios disponibles reportan bajas tasas de eventos adversos no graves y similares a los que ocurren en los grupos control.
Debe tomarse en cuenta que en este grupo de pacientes, portadores de una falla hepática grave y con inestabilidad de los sistemas fisiológicos mayores, es difícil definir cuales efectos adversos están vinculados al cuadro clínico y cuales podrían adjudicarse a la utilización del sistema de soporte hepático artificial. Exceptuando el ensayo clínico randomizado “HELIOS Study Group” cuyo diseño metodológico es robusto del punto de vista estadístico, las limitaciones del resto de los estudios están dadas por el escaso tamaño muestral, la falta de homogeneidad de los grupos de estudio, la no estratificación de los pacientes según su gravedad, y la inadecuada descripción de los resultados obtenidos.
Si bien aún resta mucho por definir en relación a las situaciones específicas en las cuales el beneficio de la aplicación de esta técnica es indiscutible, existe firme evidencia del impacto obtenido con la función detoxificadora de los sistemas de soporte hepático artificial. La indicación podría quedar reservada para aquellas situaciones clínicas o complicaciones que ocurren en el contexto de la injuria hepática aguda (o aguda sobre crónica) que libradas a su evolución natural determinan un pronóstico ominoso.
Debe considerarse como una terapia “puente” hasta el trasplante hepático o hasta la resolución espontánea del cuadro clínico, y por ende ser técnicas de aplicación limitada en el tiempo.
En nuestro medio la falta de disponibilidad de órganos para trasplantes de emergencia ha condicionado un pronóstico ominoso en casos de falla hepática fulminante, con una elevada mortalidad a la fecha en aquellos casos en los cuales no hubo reversibilidad espontánea, lo cual traduce la necesidad de contar con estos métodos de soporte hepático artificial, con el objetivo de sostener la función hepática hasta la resolución del caso (ya sea espontáneamente o con trasplante).